Абсцесс легкого у детей пневмония

Абсцесс легкого у детей. Причина и диагностика абсцессов легких
Легочные нагноения делят на четыре группы в зависимости от механизма и путей возникновения.
Первая группа — гематогенно-эмболические или эмболическо-метастатические абсцессы — осложняют септикопиемические процессы, остеомиелит и т. д.
Вторая группа — бронхо-легочным путем возникают абсцессы после аспирации инородных тел, инфицированных материалов, при обтурации бронха.
Третья группа — лимфогенные нагноения встречаются при переходе гнойного процесса по лимфатическим путям на легкое, например с плевры.
Четвертая группа — травматические абсцессы развиваются как следствие повреждения и инфицирования ткани легкого.
Различают гангрену и абсцесс легкого. При гангрене наступает омертвение участка легочной ткани, сопровождающееся тяжелым клиническим течением и выделением зловонной мокроты. При абсцессе имеется ограниченный гнойно-деструктивный процесс с наличием одной или нескольких полостей в легком, заполненных гноем и с выраженной воспалительной реакцией в окружности.
Абсцесс и гангрену легкого С. И. Спасокукоцкий считал стадиями одного и того же воспалительного процесса и предложил называть общим термином «легочные нагноения». По мнению многих клиницистов и патологоанатомов (М. Д. Тушинский, А. И. Абрикосов, И. В. Давыдовский), абсцесс и гангрена легкого — самостоятельные и различные заболевания. При абсцессе легкого воспаление протекает по типу ограниченного очага, гангрена легкого склопна к распространению, что указывает на недостаточность защитной реакции организма.
В клиническом течении различают три фазы развития и течения гнойника легкого (М. С. Маслов).
Первая фаза — гнойного инфильтрата — начинается расплавлением легочной ткани и появлением гнойника. В этой фазе у детей отмечаются цианоз, общее тяжелое состояние, высокая гектическая лихорадка, ознобы, обильные поты, тупые боли в груди, приступы кашля. Заболевание нередко сопровождается поносом и рвотой, особенно у детей раннего возраста.
Вторая фаза — вскрытие абсцесса в бронх — характеризуется выделением обильной мокроты с дурным, ихорозным (гнилостным) запахом, слизисто-гнойной или гнойной, при стоянии разделяющейся на два или три слоя. Нижний слой состоит из густого гноя, средний — из мутной жидкости, верхний — из пенистой слизи с гнойными шариками и нитями.
При перкуссии выявляется приглушение. Выслушиваются вначале ослабленное, затем бронхиальное дыхание, непостоянные хрипы, а во второй фазе — симптомы полости: амфорическое дыхание, хрипы с металлическим оттенком и ограниченный шум трения плевры.
Заболевание сопровождается анемией, высоким лейкоцитозом с нейтрофилезом и сдвигом влево картины крови, вплоть до миелоцитов; значительным ускорением РОЭ.
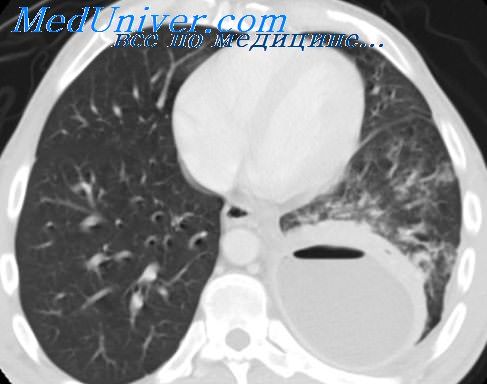
Рентгенологически выявляется затемнение, обычно неправильно округлой формы, с нечеткими и неровными очертаниями. Легочный рисунок в окружности усилен из-за гиперемии. От тени фокуса нередко идет широкая тяжистая «дорожка» к расширенному корню легкого. Такая рентгенологическая картина не характерна и встречается при любом воспалительном процессе в легком.
Во второй фазе рентгенологически определяется наличие полости с горизонтальным уровнем, над которым виден воздушный пузырь. Горизонтальный уровень жидкости выявляется при направлении рентгеновых лучей параллельно ему, т. е. при ортоскопии и ортографии, также при латероскопии и латерографии, но не при трохоскопии, когда положение больного горизонтальное, а ход центрального пучка рентгеновых лучей вертикальный.
Неровные, бахромчатые полости свидетельствуют о неполном очищении абсцесса; ровные очертания указывают на отторжение расплавленных участков легкого и на образование пиогенной стенки. Окружающая инфильтрация легкого сливается со стенкой абсцесса, поэтому наружные контуры дает не стенка абсцесса, а граница зоны перифокального воспаления.
Абсцессы чаще локализуются в правом легком, в задне-верхних сегментах верхних долей, в верхушках нижних долей, в задне-внутренних и задне-наружных сегментах нижних долей. Передние отделы легких поражаются реже.
После прорыва гнойника в бронх наступает третья фаза — выздоровление— с прекращением выделения мокроты и облитерацией полости абсцесса. Частым осложнением абсцессов легкого является прорыв в плевральную полость с образованием пиопнемоторакса или осумкованного плеврита.
Описаны единичные случаи прорыва абсцесса в полость перикарда, в средостение, пищевод, печень и другие органы с поледующим осложнением клинического течения.
— Также рекомендуем «Абсцедирующая пневмония у детей. Стафилококковая деструкция легких»
Оглавление темы «Заболевания органов грудной клетки у детей»:
1. Инородные тела в бронхах и легких. Диагностика инородного тела дыхательных путей у детей
2. Острый разлитой гнойный плеврит. Диагностика гнойного плеврита у детей
3. Объективные признаки гнойного плеврита у детей. Осложнения гнойного плеврита
4. Прогрессирование гнойного плеврита. Плащевидный и осумкованный гнойный плеврит
5. Междолевой гнойный плеврит и медиастинальное осумкование. Осумкованные диафрагмальные гнойные плевриты
6. Дифференциация гнойного плеврита. Серозный и гнойный плеврит у детей
7. Абсцесс легкого у детей. Причина и диагностика абсцессов легких
8. Абсцедирующая пневмония у детей. Стафилококковая деструкция легких
9. Ателектаз легкого у детей. Коллапс и туберкулез легкого
10. Особенности детского легочного туберкулеза. Бронхоэктатическая болезнь у детей
Источник
В отличие от взрослых единичные острые и хронические абсцессы у детей встречаются реже. Нагпоительные заболевания легких и, в частности, абсцессы у взрослых описаны многими авторами (С. И. Спасокукоцкий, 1935; Н. В. Антелава, 1952; Н. М. Амосов, 1958; В. И. Стручков, 1967— 1971; В. И. Кукош, 1964; И. С. Колесников, 1969, и др.). Особенности течения и лечения единичных абсцессов у детей не получили еще должного освещения в литературе.
Этиология и патогенез
Под абсцессом легкого понимают скопление гноя в замкнутой полости. Единичные абсцессы легкого развиваются в очаге. В результате гнойного рассасывания паренхимы легкого и бронхов образуется полость.
Последняя заполняется гнойным экссудатом. Стенка абсцесса представлена легочной тканью, которая пропитана гноем, покрыта фибринозной пленкой и грануляциями. Полость гнойника чаще имеет округлую форму, реже — неправильную. Если спонтанно или под воздействием терапии абсцесс легкого исчезает, то на этом месте остается рубцовая ткань.
В тех случаях, когда острый процесс переходит ,в затяжную фазу, развивается хронический абсцесс. При хроническом абсцессе стенка его (оболочка) представлена плотным, толстым соединительнотканным образованием. Размер пол-ости бывает от 1 до 7 см в диаметре.
К развитию острых абсцессов приводят острые вирусные и бактериальные пневмонии (стафилококковые), аспирационные и ателектатические пневмонии и аспирированные инородные тела. Наряду с этим единичные абсцессы могут быть и метастатического происхождения при сепсисе, уросепсисе, остром гематогенном остеомиелите, флегмоне. Иногда абсцесс легкого может развиться при повреждении ткани легкого и ее инфицировании.
Клиника
Клинически абсцесс легкого проявляется гектическими колебаниями температуры и кашлем (у старших детей с отхаркиванием гнойной мокроты). Кожные покровы, как правило, бледные. Обращает на себя внимание потливость, пониженный аппетит, вялость и адинамия. Одышка постоянная, но заметно усиливается при повышении температуры. При объективном обследовании у детей в возрасте старше 2 лет на месте абсцесса во время перкуссии отмечается притупление легочного звука, а при аускультации — локальное ослабление дыхания. В тех случаях, когда абсцесс легкого сообщается с крупным бронхом, можно уловить амфорический оттенок дыхания.
В крови отмечается высокий лейкоцитоз (число лейкоцитов достигает 20 000), увеличенная СОЭ и умеренная анемия.
Диагностика
Следует помнить, что точная диагностика абсцесса легкого у детей возможна только при рентгенологическом исследовании. При рентгеноскопии органов грудной клетки определяется округлой формы гомогенное затемнение с горизонтальным уровнем или без такового (рис. 67, 68). Как правило, вокруг абсцесса имеется перифокалыгае воспаление. Стециень выраженности воспалительного процесса вокруг абсцесса различна.

Рис. 67. Абсцесс верхней доли правого легкого

Рис. 68. Абсцесс верхней доли левого легкого на фоне двусторонней септической пневмонии и правосторонний частичный пневмоторакс.
В тех случаях, когда абсцесс хорошо поддается лечению, полость быстро уменьшается в размере и через 3—4 пед полностью исчезает. При неблагоприятном течении перифокальное воспаление уменьшается, но полностью не исчезает. Степка полости абсцесса приобретает четкие контуры. Одной из главных причин перехода острого абсцесса в хронический следует считать плохое его дренирование.
Иногда после исчезновения гноя из полости абсцесса на длительное время остается толстостенная сухая полость. Сразу же считаем необходимым отметить, что у детей переход острого абсцесса в хроническую стадию наблюдается редко.
Абсцесс легкого необходимо дифференцировать с нагноившейся врожденной кистой легкого, эхинококком легкого, осумкованным пиопневмотораксом, опухолью легкого.
Лечение
В настоящее время абсцесс легкого в основном лечится консервативно. Данные литературы свидетельствуют о том, что назначение антибиотиков широкого спектра действия (внутримышечно, внутривенно, в артерию легкого) позволяет, как правило, добиться хороших результатов. Сразу же считаем необходимым подчеркнуть, что антибиотики эффективны только в тех случаях, если к ним чувствительна флора абсцесса.
Наряду с этим больным необходимо в достаточном количестве назначать солевые растворы, белковые препараты (плазма, гидролизаты, сывороточный альбумин), витамины, 5% раствор глюкозы. Неотъемлемым условием успешного лечения являются гемотрансфузии каждые 3—4 дня (прямые переливания крови).
Если абсцесс дренируется, но ребенок плохо отхаркивает мокроту, целесообразна и эффективна бронхоскопия с последующим введением антибиотиков.
В тех случаях, когда абсцесс не дренируется и имеются сращения между висцеральной и костальной плеврой, показана пункция абсцесса с последующей аспирацией гноя и введением раствора антибиотиков. При наличии свежего абсцесса легкого и отсутствии слияния абсцесса с костальной плеврой пункцию производить нельзя вследствие возможного развития пиопневмоторакса, флегмоны грудной стенки. При безуспешности консервативной терапии таким больным показана радикальная операция — резекция участка легкого вместе с абсцессом.
Результаты и прогноз лечения абсцессов легких
За последние годы результаты стали более обнадеживающими. Летальность, по данным ряда авторов, не превышает 2—3%.
Дети после перенесенного заболевания нуждаются в диспансерном наблюдении в течение 3 лет при отсутствии остаточных клинических и рентгенологических признаков абсцесса легкого.
А.В. Глуткин, В.И. Ковальчук
Опубликовал Константин Моканов
Источник
В отличие от взрослых единичные острые и хронические абсцессы у детей встречаются реже. Нагпоительные заболевания легких и, в частности, абсцессы у взрослых описаны многими авторами (С. И. Спасокукоцкий, 1935; Н. В. Антелава, 1952; Н. М. Амосов, 1958; В. И. Стручков, 1967— 1971; В. И. Кукош, 1964; И. С. Колесников, 1969, и др.). Особенности течения и лечения единичных абсцессов у детей не получили еще должного освещения в литературе.
Этиология и патогенез
Под абсцессом легкого понимают скопление гноя в замкнутой полости. Единичные абсцессы легкого развиваются в очаге. В результате гнойного рассасывания паренхимы легкого и бронхов образуется полость.
Последняя заполняется гнойным экссудатом. Стенка абсцесса представлена легочной тканью, которая пропитана гноем, покрыта фибринозной пленкой и грануляциями. Полость гнойника чаще имеет округлую форму, реже — неправильную. Если спонтанно или под воздействием терапии абсцесс легкого исчезает, то на этом месте остается рубцовая ткань.
В тех случаях, когда острый процесс переходит ,в затяжную фазу, развивается хронический абсцесс. При хроническом абсцессе стенка его (оболочка) представлена плотным, толстым соединительнотканным образованием. Размер пол-ости бывает от 1 до 7 см в диаметре.
К развитию острых абсцессов приводят острые вирусные и бактериальные пневмонии (стафилококковые), аспирационные и ателектатические пневмонии и аспирированные инородные тела. Наряду с этим единичные абсцессы могут быть и метастатического происхождения при сепсисе, уросепсисе, остром гематогенном остеомиелите, флегмоне. Иногда абсцесс легкого может развиться при повреждении ткани легкого и ее инфицировании.
Клиника
Клинически абсцесс легкого проявляется гектическими колебаниями температуры и кашлем (у старших детей с отхаркиванием гнойной мокроты). Кожные покровы, как правило, бледные. Обращает на себя внимание потливость, пониженный аппетит, вялость и адинамия. Одышка постоянная, но заметно усиливается при повышении температуры. При объективном обследовании у детей в возрасте старше 2 лет на месте абсцесса во время перкуссии отмечается притупление легочного звука, а при аускультации — локальное ослабление дыхания. В тех случаях, когда абсцесс легкого сообщается с крупным бронхом, можно уловить амфорический оттенок дыхания.
В крови отмечается высокий лейкоцитоз (число лейкоцитов достигает 20 000), увеличенная СОЭ и умеренная анемия.
Диагностика
Следует помнить, что точная диагностика абсцесса легкого у детей возможна только при рентгенологическом исследовании. При рентгеноскопии органов грудной клетки определяется округлой формы гомогенное затемнение с горизонтальным уровнем или без такового (рис. 67, 68). Как правило, вокруг абсцесса имеется перифокалыгае воспаление. Стециень выраженности воспалительного процесса вокруг абсцесса различна.

Рис. 67. Абсцесс верхней доли правого легкого

Рис. 68. Абсцесс верхней доли левого легкого на фоне двусторонней септической пневмонии и правосторонний частичный пневмоторакс.
В тех случаях, когда абсцесс хорошо поддается лечению, полость быстро уменьшается в размере и через 3—4 пед полностью исчезает. При неблагоприятном течении перифокальное воспаление уменьшается, но полностью не исчезает. Степка полости абсцесса приобретает четкие контуры. Одной из главных причин перехода острого абсцесса в хронический следует считать плохое его дренирование.
Иногда после исчезновения гноя из полости абсцесса на длительное время остается толстостенная сухая полость. Сразу же считаем необходимым отметить, что у детей переход острого абсцесса в хроническую стадию наблюдается редко.
Абсцесс легкого необходимо дифференцировать с нагноившейся врожденной кистой легкого, эхинококком легкого, осумкованным пиопневмотораксом, опухолью легкого.
Лечение
В настоящее время абсцесс легкого в основном лечится консервативно. Данные литературы свидетельствуют о том, что назначение антибиотиков широкого спектра действия (внутримышечно, внутривенно, в артерию легкого) позволяет, как правило, добиться хороших результатов. Сразу же считаем необходимым подчеркнуть, что антибиотики эффективны только в тех случаях, если к ним чувствительна флора абсцесса.
Наряду с этим больным необходимо в достаточном количестве назначать солевые растворы, белковые препараты (плазма, гидролизаты, сывороточный альбумин), витамины, 5% раствор глюкозы. Неотъемлемым условием успешного лечения являются гемотрансфузии каждые 3—4 дня (прямые переливания крови).
Если абсцесс дренируется, но ребенок плохо отхаркивает мокроту, целесообразна и эффективна бронхоскопия с последующим введением антибиотиков.
В тех случаях, когда абсцесс не дренируется и имеются сращения между висцеральной и костальной плеврой, показана пункция абсцесса с последующей аспирацией гноя и введением раствора антибиотиков. При наличии свежего абсцесса легкого и отсутствии слияния абсцесса с костальной плеврой пункцию производить нельзя вследствие возможного развития пиопневмоторакса, флегмоны грудной стенки. При безуспешности консервативной терапии таким больным показана радикальная операция — резекция участка легкого вместе с абсцессом.
Результаты и прогноз лечения абсцессов легких
За последние годы результаты стали более обнадеживающими. Летальность, по данным ряда авторов, не превышает 2—3%.
Дети после перенесенного заболевания нуждаются в диспансерном наблюдении в течение 3 лет при отсутствии остаточных клинических и рентгенологических признаков абсцесса легкого.
А.В. Глуткин, В.И. Ковальчук
Опубликовал Константин Моканов
Источник
 Абсцесс лёгкого — это гнойное воспаление в лёгочных тканях. Чаще всего болезнь возникает на фоне сильной пневмонии. Она представляет собой такое заболевание, при котором внутри организма формируются гнойники. При неблагоприятном течении эти новообразования закупоривают органы дыхательной системы своим содержимым.
Абсцесс лёгкого — это гнойное воспаление в лёгочных тканях. Чаще всего болезнь возникает на фоне сильной пневмонии. Она представляет собой такое заболевание, при котором внутри организма формируются гнойники. При неблагоприятном течении эти новообразования закупоривают органы дыхательной системы своим содержимым.
Зарождение болезни
- Механизм развития (патогенез) лёгочных абсцессов имеет разнообразную бактериальную природу. Чаще всего гнойники появляются из-за распространения в ходе пневмонии стрептококков, стафилококков, микоплазмы, грибков или клебсиеллы. Очаги нагноения образуются при попадании инфекций в лёгкие.
- Патогенез во многом определяется сопутствующими неблагоприятными факторами. Сюда относятся низкие иммунные функции, сбои в дыхательной деятельности, алкоголизм, длительный приём цитостатиков и СПИД.
- На патогенезе абсцессов сказывается реакция всего организма. Если она выражена слабо, то уже начало болезни имеет хроническое течение. В развитии острой формы играют значимую роль такие факторы, как нарушение системы кровообращения и вовлечение окружающих тканей в патологию.
Симптомы
Абсцесс лёгкого в острой форме по статистике чаще поражает сильный пол в возрасте 20-50 лет. Правое лёгкое, из-за его больших параметров, воспаляется чаще. При этом абсцессы возникают в разных частях органа, хотя верхняя доля лёгких подвержена болезни сильнее.
Симптомы абсцесса лёгкого принято разделять по развитию клинической картины. Первая фаза заболевания имеет следующие признаки:
- высокая температура тела;
- кашель;
- ослабленное дыхание;
- болевые ощущения в поражённой зоне.
На данном этапе происходит расплавление лёгочной ткани и инфильтрация гноем. Бронх ещё не поражен. Симптомы нарастают около полутора недель, после чего гнойник доходит до бронха и развивается вторая стадия острого течения. Симптомы абсцесса лёгкого в этой фазе несколько видоизменяются. В частности, во время кашля начинается сильное выделение мокроты.
Особенности кашля и мокроты
- Мокрота при кашле является главным признаком второй стадии абсцесса. Когда абсцесс прорывает в бронх, кашель становится влажным.
- В день из организма может выходить до 1 литра гноя через ротоглотку. Мокрота при этом имеет резкий запах гноя, жёлто-зелёный цвет и содержит прожилки крови.
- Застоявшийся гной можно разложить на 3 слоя. Нижняя часть мокроты имеет густую консистенцию, средняя — водянистую с мутным цветом, а верхний слой отличается образованием пены.
- Анализ мокроты имеет большое значение для постановки диагноза абсцессов. Микроскопическое исследование выявляет в гное эритроциты, лейкоциты и патогенные микробы.
Классификация
В зависимости от хода развития болезни и возможностей рецидива принято делить абсцесс на хронический и острый.
Острая форма болезни
Острый абсцесс лёгкого встречается довольно часто. Болезнь имеет несколько стадий. На этапе формирования гнойника у человека возникают жар, мигрени, одышка, потеря аппетита. Этот период может длиться от недели до месяца. На стадии вскрытия гной попадает в дыхательные пути и состояние человека ухудшается, хотя признаки интоксикации ослабевают.
Острый абсцесс лёгкого нередко развивается на фоне таких болезней, как гриппозная пневмония, тромбофлебит, повреждения лёгочной ткани в ходе травм. Патология острого течения имеет несколько стадий тяжести.
- Лёгкая степень заболевания подразумевает абсцесс с одиночной полостью и слабой перифокальной реакцией. У людей с крепким здоровьем гнойники развиваются за 10 суток, а после их вскрытия в бронх или пневмонии начинается выздоровление.
- Средняя тяжесть отличается большой зоной перифокальной реакции вокруг абсцесса. Такие гнойники чаще образуются медленно, на фоне долгой пневмонии. При этом выход гноя в бронх не приводит к достаточному опорожнению абсцесса. Часто развиваются хронические гнойники.
- Тяжёлая степень абсцессов приводит к глубокой интоксикации с поражением сердца, почек и печени. Температура тела остаётся высокой на всех стадиях, мокроты становится всё больше. Для спасения таких больных требуется вмешательство хирурга.
Хроническией абсцесс
Патология лёгких в случае отсутствия верного лечения в 10% случаев приводит к постоянным ремиссиям и обострениям. После 10 — 12 недель острой стадии развивается хронический абсцесс лёгкого. Его главный признак — развитие полости в лёгком и необратимые изменения бронхиального дерева и паренхимы. Наблюдаются пролиферация соединительных тканей, деформирующий бронхит и бронхоэктаз.
У больного могут развиться лёгочная гипертензия, иммунодефицит, нарушения обмена веществ и энергии. Внешний вид человека также изменяется, поскольку грудь становится больше, а кожа сильно бледнеет. Хронический абсцесс лёгкого вызван теми же возбудителями, что и острый: стафилококками, грамотрицательными палочками.
Помимо неверного курса лечения, его развитию способствуют множественные деструкции в отделе лёгкого, наличие в полости абсцесса секвестров (наполненных слизью кист) и образование плевральных сращений в поражённом сегменте.
Как отличить абсцесс от гангрены
Сегодня некоторые учёные склонны полагать, что абсцесс и гангрена в области лёгкого представляют собой разные стадии одинакового процесса. Нагноительный процесс протекает в лёгких неоднородно, поскольку большую роль играет реактивность организма. Большинство же специалистов сходятся во мнении, что абсцесс лёгкого — совершенно отличное от гангрены заболевание, у которого особенная картина развития и своя тактика лечения.
- Гангрена в области лёгких отличается обширным распространением из-за недостаточной защиты организма. Абсцесс, в свою очередь, имеет нагноение лишь в ограниченном очаге.
- Микрофлора мокроты при гангрене и абсцессах имеет общую природу в виде симбиоза гноеродных микробов. Однако абсцессы могут развиваться не только в результате осложнения пневмонии и стафилококковых инфекций. Гнойники появляются и при аспирации инородного тела, а также из-за закупорки бронхов частицами пищи и слизью. Спровоцировать абсцесс может эмболия сосудов лёгкого.
- Гангрена сопровождается омертвением лёгочной ткани. Поэтому признаки болезни отличаются от абсцессов: помимо грудных болей и мокроты, наблюдаются запах изо рта, дрожание голоса, хрипы, а также анемия.
- Осложнения после гангрены более локальные, чем от абсцессов. Первая болезнь может привести к прорыву гноя в плевру и кровотечениям, а после абсцесса лёгкого гнойники могут поражать ткани мозга.
Сходства и отличия с пневмониями
Абсцедирующая пневмония (второе название болезни) представляет собой разновидность лёгочного воспаления и часто является причиной созревания абсцессов. Анаэробные бактерии являются основной причиной болезни, попадая в носоглотку и мокроту.
- Гнойная пневмония диагностируется на основе рентгена и компьютерной томографии лёгких. Основное отличие гнойника лёгкого от абсцедирующей пневмонии у взрослых — это размер полости с жидкостью. Абсцесс имеет диаметры больше 2 см, а при гнойной пневмонии наблюдаются мелкие и множественные очаги.
- Пневмония абсцедирующего типа распространяется воздушно-капельным путём. Поэтому даже кратковременного общения с больным бывает достаточно для попадания заражённой микрофлоры в организм здорового человека. Также возможен гематогенный путь — попадание возбудителей в лёгкие с кровотоком.
- Симптомы пневмонии зависят от типа патогена, вызвавшего болезнь. Анаэробная инфекция развивается в ходе нескольких недель или даже месяцев. Наблюдаются лихорадка, кашель с отхождением мокроты, потеря веса. Возможны плеврит и кровохарканье при грибковом поражении. Смешанная инфекция у взрослых проявляется как типичное бактериальное воспаление лёгких.
- Лечение пневмонии проходит на фоне приёма антибиотиков и иммуномодуляторов в течение 4 — 16 недель. Основными препаратами являются средства с клиндамицином и добавлением цефалоспоринов. Стартовая терапия предполагает лекарства с метронидазолом и аминопенициллинами.
На очаг инфекции у взрослых можно воздействовать с помощью бронхоскопии и торакоцентеза — прокалывания грудной клетки. Большую роль в ходе лечения играет удаление из крови всех токсинов — гемосорбция. В этих же целях проводят УФО крови и плазмафарез.
Диагностика на рентгене
 Частью клинического обследования больного с абсцессами является анализ по рентгенограмме. Он позволяет определить наличие полостей и их положение, инфильтрацию лёгочной ткани, зарождение плеврита и эмпиемы.
Частью клинического обследования больного с абсцессами является анализ по рентгенограмме. Он позволяет определить наличие полостей и их положение, инфильтрацию лёгочной ткани, зарождение плеврита и эмпиемы.
- На ранней стадии болезни сложно выявить гнойники рентгенологически. Пока не произошло прорыва в бронхи, абсцессы напоминают развитие очаговой пневмонии. На снимке виден участок с сильным затемнением лёгкого и неровными краями.
- После возникновения сообщения с бронхом картина меняется. На рентгенограмме видна полость с горизонтальным положением жидкости и газа, похожего на полукруг светлых оттенков. Абсцесс на снимке имеет овальную форму.
- Чтобы выяснить размеры полости, рекомендуют делать снимки на разных стадиях её заполнения гноем, например, до и после отхаркивания. Также можно делать рентген в нескольких проекциях.
- Явные признаки абсцесса при снимках в прямой и боковой проекциях — это круглые тени, большие лимфоузлы, толстые стенки гнойных очагов. Когда гнойник полностью прорывается в бронхи, стенки полости истончаются.
Лечение
- Острое течение абсцессов имеет консервативное лечение. Пациенту необходимы правильное белковое питание, витаминные комплексы и переливание крови.
- При отходе мокроты требуется дренирование гнойного очага в лёгких. Больной должен находиться в определённом положении, а лишнюю жидкость отсасывают бронхоскопом.
- В рамках лечения ввод антибиотиков происходит зондированием бронхов или с помощью прокола трахеи. При назначении таких процедур важно учитывать чувствительность микрофлоры.
- Операцию по рассечению лёгкого — пневмотомию — назначают при абсцессах гангренозного типа или невозможности дренажа. В процессе лобэктомии хронический абсцесс у взрослых удаляют вместе с лёгочной долей.
Подводим итоги
- На образование абсцессов или гнойников оказывают влияние различные бактерии. Они попадают в лёгкие человека воздушно-капельным способом или вместе с кровью. На развитие подобной микрофлоры влияют иммунные силы организма, сопутствующие заболевания и вредные привычки.
- Боли в груди, жар, кашель и одышка свидетельствуют о первой стадии острой формы абсцесса. Когда гнойник разрывается и жидкость проникает в бронх, появляется густая зелёная мокрота с неприятным запахом.
- Острое протекание абсцесса имеет три степени тяжести. В некоторых случаях для окончательного излечения требуется хирургическое вмешательство. В противном случае развивается хронический процесс, осложнённый постоянными рецидивами.
- Абсцесс лёгкого диагностируют, в отличие от гангрены, ограниченной областью распространения, широкими осложнениями и набором провоцирующих факторов. От гнойной пневмонии абсцессы отличают по размерам гнойников.
- Диагностируют гнойные воспаления с помощью рентгена. Лечение проходит с помощью антибиотиков, отхаркивающих препаратов, а также различных процедур по очищению бронхов и крови.
Рекомендации эксперта
- В народной медицине существует несколько средств для дополнительного лечения абсцессов. В частности, хорошо помогает морковный сок с мёдом, который употребляют по половине стакана около 6 раз в сутки и запивают молоком.
- Белковая диета при заболеваниях дыхательной системы требует частого употребления таких продуктов, как яйца, творог, мясо и рыба. Важно ограничивать количество жиров в рационе.
- Диагностировать абсцесс в области лёгкого можно не только на основе анализа мокроты и рентгенограммы. Большую роль играют анализ мочи, биохимические показатели крови. В сложных случаях проводят ЭКГ, пункцию плевральной полости и спирографию.
Об авторе

Назарова Валерия Георгиевна
Специалист в области функциональной диагностики, реабилитационной терапии больных с заболеваниями органов дыхания, составляет и проводит обучающие программы для больных с бронхиальной астмой и ХОБЛ. Автор 17 научных работ, посвященных лечению органов дыхания.
Источник


