Аспирационная пневмония при раке пищевода

Симптоматика
Дисфагия, или затруднение при прохождении пищи, является основным симптомом рака пищевода. Чтобы оценить его важность, достаточно указать, что в 85% всех сужений пищевода причиной является рак, поэтому всякое медленно развивающееся затруднение при прохождении пищи в возрасте после 45 лет всегда заставляет подозревать его.

Раковая дисфагия начинается постепенно, но она медленно и верно прогрессирует. Сначала больной чувствует затруднение при прохождении твердой пищи (сухой хлеб, куски мяса), ему приходится есть медленнее и, прежде чем проглотить, долго и старательно пережевывать пищу; затем становится трудно есть кашицеобразные и полужидкие блюда, и больной переходит на жидкую пищу. Наконец, при полной обтурации пищевода по нему перестает проходить и жидкость. Однако нужно иметь в виду, что состояние установившейся дисфагии может временно прерываться периодами улучшения вследствие или распада опухоли, или прекращений сопутствующего опухоли спазма, или затихания воспалительных явлений, возникших вокруг рака. Этот симптом особенно тягостен для больных, потому что они обыкновенно сохраняют хороший аппетит в противоположность больным раком желудка, у которых он рано пропадает.
Затруднение при прохождении пищи обыкновенно прогрессирует при раке пищевода. Рано или поздно появляется второй признак — срыгивание или настоящие пищеводные рвоты. Еще до появления срыгивания больные часто жалуются на обильное слюнотечение (в результате пищеводно-слюнного рефлекса). Эти слюнотечения бывают настолько велики, что слюна, накапливающаяся в изобилии над опухолью, стенозирующей пищевод, служит первым поводом для появления срыгивания густыми, слизистыми массами, к которым иногда примешиваются прожилки крови. В дальнейшем (с прогрессированием стеноза) эти срыгивания наступают вскоре после глотания, а затем несколько позже. Срыгиваемые массы содержат непереваренные куски проглоченной пищи, несвернувшееся молоко, и все это перемешано с большим количеством густой слизи.
Третьим признаком являются боли — загрудинные и подложечные. Они не являются постоянными симптомами рака пищевода, однако наблюдаются нередко в результате сдавления растущей опухолью разнообразных и многочисленных нервов, проходящих вблизи пищевода. Их локализация разнообразна: то спереди за грудиной, то сзади между лопатками, то на шее, между ребрами и под ложечкой. Иногда они симулируют стенокардические приступы.
При раке пищевода не нужно забывать и о других компрессионных симптомах, возникающих вследствие роста опухоли и распространения ее на органы грудной полости. Ларингоскопия нередко обнаруживает парез голосовых связок, особенно левой, даже тогда, когда нет изменений со стороны голоса больного. Это — признак сдавления возвратного нерва, который чаще наблюдается при аневризме дуги аорты. В некоторых случаях сужение зрачка, уменьшение глазной щели, ретракция глазного яблока и аномалия потоотделения на одной стороне лица и шеи заставляют подозревать сдавление симпатического нерва.
Появление одышки и судорожного кашля объясняется ростом опухоли по направлению к трахее и бронхам; иногда констатируются стенотическое дыхание и ослабление дыхательного шума. Одним из тяжелых осложнений является образование пищеводно-бронхиального или трахеального свища, когда пищевод сообщается с дыхательными путями и в выделяемой мокроте появляются пищевые массы. Такой свищ легко диагностируется на рентгеновском экране или появлением в мокроте проглоченной больным подкрашенной жидкости. Эти свищи обыкновенно скоро ведут к аспирационной пневмонии и легочной гангрене. Другим тяжелейшим осложнением рака пищевода являются прорастание опухолью аорты и возможность смертельного артериального кровотечения.
Как последствие вторичной инфекции могут возникнуть околопищеводные нагноения, влекущие за собой целый ряд тяжелых осложнений: абсцессы в средостение, перикардиты, гнойные плевриты и пневмотораксы, легочные абсцессы и пр. Отдаленные метастазы при раке пищевода обыкновенно редки, самым излюбленным их местом являются печень и желудок. Похудание и истощение таких больных — это следствие хронического голодания, а не раковой кахексии, которая является столь характерной для рака желудка.
Источник
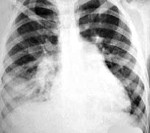
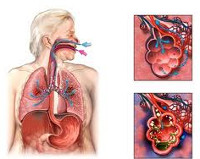
Аспирационная пневмония – это инфекционно-токсическое повреждение легочной паренхимы, развивающееся вследствие попадания в нижние дыхательные пути содержимого ротовой полости, носоглотки, желудка. Аспирационная пневмония проявляется кашлем, тахипноэ, цианозом, тахикардией, болью в груди, лихорадкой, появлением зловонной мокроты. Диагностика аспирационной пневмонии опирается на аускультативные и рентгенологические данные, результаты бронхоскопии, микробиологического исследования содержимого нижних дыхательных путей и плеврального выпота. Лечение аспирационной пневмонии требует проведения оксигенотерапии, антибиотикотерапии, эндоскопической санации трахеобронхиального дерева; при необходимости проводится дренирование развившихся абсцессов или эмпиемы плевры.
Общие сведения
Под аспирационной пневмонией в пульмонологии понимается воспаление легких, возникшее в результате установленного эпизода случайного попадания в нижние дыхательные пути содержимого ротоносоглотки или желудка. Среди различных форм пневмоний аспирационная пневмония имеет довольно большой удельный вес: на ее долю приходится около 23% случаев тяжелых форм легочной инфекции. Аспирационный синдром нередко встречается у практически здоровых лиц во время сна. Так, при исследованиях с ирригацией носоглотки раствором, меченным радиоактивными изотопами, аспирация была зафиксирована у 45-50% здоровых людей и у 70% пожилых пациентов в возрасте старше 75 лет с нарушением сознания.
Аспирационная пневмония
Причины
Аспирационные пневмонии развиваются на фоне случайного попадания твердых частиц или жидкости в воздухоносные пути. Тем не менее, одного лишь факта аспирации недостаточно для возникновения аспирационной пневмонии. В механизме развитии пневмонии играет роль количество аспирированного содержимого и его характер, число микроорганизмов, попадающих в терминальные бронхиолы, их вирулентность, состояние защитных факторов организма.
В большинстве случаев этиология аспирационных пневмоний носит полимикробный характер. Более 50% случаев аспирационной пневмонии вызывается анаэробной флорой (бактероидами, превотеллой, фузобактериями, порфиромонадами, вейлонеллами и др.); около 10% — только аэробными видами (стафилококками, гемофильной палочкой, клебсиеллой, кишечной палочкой, энтеробактериями, протеем, синегнойной палочкой); в остальных случаях – комбинированной флорой. Важным микробиологическим субстратом при развитии аспирационной пневмонии выступает присутствие в ротовой полости и верхних дыхательных путях патогенной микрофлоры при кариесе, пародонтозе, гингивите, тонзиллите и т. д.
Факторы риска
Чаще всего преморбидным фоном для аспирационных пневмоний служат:
Нарушения сознания, обусловленные различными факторами:
- алкогольное опьянение
- общая анестезия
- черепно-мозговая травма
- передозировка лекарственных средств
Заболевания периферической и центральной нервной системы:
- миастения
- рассеянный склероз
- болезнь Паркинсон
- метаболическая энцефалопатия
- эпилепсия
- опухоли головного мозга
- инсульт
Заболевания, сопровождающиеся нарушением акта глотания (дисфагией) и регургитацией:
- ахалазия кардии
- стеноз пищевода
- гастроэзофагеальной рефлюксной болезни
- грыже пищеводного отверстия диафрагмы
Травмы и ятрогенные повреждения:
- травматические и ятрогенные повреждения дыхательных путей при ранениях
- инородных телах трахеи и бронхов
- рвоте различного генеза
- проведении трахеостомии, интубации
- эндотрахеальных манипуляций.
В детском возрасте:
- аспирация мекония
- насильственное кормление ребенка
- вдыхание инородных тел в бронхи
Патогенез
Сценарий развертывания событий при аспирации содержимого в трахеобронхиальное дерево может варьировать от полного отсутствия нарушений до развития респираторного дистресс-синдрома, дыхательной недостаточности и гибели пациента. Условиями, приводящими к развитию аспирационной пневмонии, служат нарушения факторов местной защиты в дыхательных путях и патологический характер аспирационных масс (количество, химические свойства и рН, степень инфицированности и пр.). Основными патогенетическими звеньями, приводящими к возникновению аспирационной пневмонии, выступают механическая обструкция дыхательных путей, острый химический пневмонит и бактериальная пневмония.
При вдыхании большого объема аспирата или крупных твердых частиц возникает механическая обструкция трахеобронхиального дерева. Возникающий при этом защитный кашлевой рефлекс способствует еще более глубокому проникновению аспирированного субстрата в бронхи и бронхиолы, что может привести к развитию отека легких. Механическая обструкция сопровождается развитием ателектазов легкого и застоем бронхиального секрета, на фоне которых увеличивается риск инфицирования легочной паренхимы.
В ответ на агрессивное воздействие аспирированного содержимого развивается острый химический пневмонит, характеризующийся выбросом биологически активных веществ, активацией системы комплемента, высвобождением факторов некроза опухолей, цитокинов и т. д. Дальнейшие патологические изменения в легочной паренхиме обусловлены ее повреждением биологически активными веществами, а не прямым действием аспирата. На фоне рефлекторного бронхоспазма, ателектаза части легкого, снижения легочной перфузии и прямого повреждения альвеол быстро развивается гипоксемия. С присоединением бактериального компонента нарастает дыхательная недостаточность, лихорадка, кашель, т. е. появляются все признаки бактериальной пневмонии. В этой стадии аспирационной пневмонии рентгенологически определяются очаги инфильтрации, нередко возникают легочные абсцессы и эмпиема плевры.
Симптомы аспирационной пневмонии
В клиническом течении аспирационная пневмония проходит этапы пневмонита, некротизирующей пневмонии, абсцедирования и эмпиемы плевры. В отличие от бактериальной легочной инфекции, клиника аспирационной пневмонии разворачивается постепенно и стерто. В течение нескольких дней после эпизода аспирации могут иметь место субфебрилитет, слабость, сухой мучительный кашель. В дальнейшем нарастают диспноэ, боли в грудной клетке, лихорадка, тахикардия, цианоз, выделение пенистой мокроты с примесью крови при кашле. Нередко, уже спустя 10-14 суток при аспирационной пневмонии возникает абсцедирование легочной ткани и эмпиема плевры. При этом появляется продуктивный кашель с выделением гнойной мокроты с гнилостным запахом, кровохарканье, ознобы.
Диагностика
На аспирационную пневмонию указывает наличие в анамнезе эпизода аспирации, подтверждаемое физикальными, рентгенологическими, эндоскопическими и микробиологическими данными. При осмотре выявляются признаки гипоксемии (одышка, цианоз, тахикардия), отставание пораженной стороны грудной клетки при дыхании, иногда — гнилостный запах изо рта. Для выяснения причин, приведших к аспирационной пневмонии, кроме осмотра пациента пульмонологом и торакальным хирургом, может потребоваться консультация гастроэнтеролога, невролога, отоларинголога.Подтверждающая диагностика включает:
- Рентген. Рентгенография легких в 2-х проекциях позволяет определить типичную локализацию аспирационной пневмонии в так называемых зависимых сегментах легкого: задних верхнедолевых и верхних нижнедолевых сегментах (при аспирации содержимого в горизонтальном положении) или нижних долях (при нахождении пациента во время аспирации в горизонтальной позиции). Кроме этого, определяются ателектазы легкого, очаги деструкции в легочной паренхиме, скопление газа над экссудатом в полости плевры.
- Выделение возбудителя. Важным этапом диагностики аспирационной пневмонии служит бактериологический посев мокроты на микрофлору с определением чувствительности к антибиотикам, а также бактериологическое исследование промывных вод бронхов. Поэтому с диагностической целью обычно прибегают к проведению бронхоскопии с забором мокроты, взятию промывных вод из трахеобронхиального дерева.
- Исследование крови. Для выяснения тяжести гипоксемии при аспирационной пневмонии исследуется газовый состав крови, КОС крови. Проводится исследование биохимических показателей крови, посев крови на стерильность, на аэробные и анаэробные бактерии.
Лечение аспирационной пневмонии
При аспирации инородных тел, приводящих к обтурации просвета воздухоносных путей, показано срочное эндоскопическое удаление инородного тела из трахеи/бронха. Проводится оксигенотерапия — подача увлажненного кислорода, в тяжелых случаях – интубация и ИВЛ. Основой лечения аспирационной пневмонии служит антибактериальная терапия. При назначении противомикробных препаратов учитывается чувствительность к ним анаэробных и аэробных возбудителей. При аспирационных пневмониях обычно назначают комбинации нескольких антибактериальных препаратов (например, фторхиналонов или цефалоспоринов и метронидазола). Продолжительность курса антибактериального лечения при аспирационной пневмонии составляет 14 дней.
При наличии абсцессов в легких выполняется их дренирование, проводится вибрационный массаж, перкуторный массаж грудной клетки. При необходимости осуществляется повторная трахеальная аспирация секрета, санационные бронхоскопии и бронхоальвеолярный лаваж. К хирургическому вмешательству прибегают при организации абсцессов больших размеров (более 6 см), легочном кровотечении, образовании бронхоплевральной фистулы. При аспирационной пневмонии, осложненной эмпиемой плевры, выполняется дренирование плевральной полости, проводятся санационные промывания, введение в полость плевры антибиотиков и фибринолитиков. Возможно проведение открытого дренирования (торакостомии), плеврэктомии с декортикацией легкого.
Прогноз и профилактика
При небольших объемах аспирированного содержимого, стабильном общем фоне и своевременном грамотном лечении, прогноз при аспирационной пневмонии не вызывает опасений. В случае развития массивного пневмонита, легочных абсцессов, эмпиемы плевры, бронхоплевральных свищей, сепсиса – прогноз крайне серьезен. Летальность при осложненном течении аспирационных пневмоний составляет 22%.
Учитывая высокий риск аспирационной пневмонии среди лиц, страдающих заболеваниями нервной и пищеварительной систем, необходимо проводить лечение основного патологического состояния. Пациентам с дисфагией и склонностью к аспирации рекомендуется дробное питание и щадящая диета. Для профилактики рефлюкса у пациентов с дисфагией, тяжелобольных и послеоперационных пациентов необходимо приподнимать головной конец кровати под углом 30-45°. Особое внимание следует уделять пациентам, находящимся на ИВЛ, зондовом питании. Большую роль в предупреждении аспирационных пневмоний играет гигиена и своевременная санация полости рта, регулярное посещение стоматолога.
Источник
Описание заболевания что это
Код по МКБ 10 – J69, 0, P24,9. Что это такое, впервые аспирационную пневмонию описал Гиппократ, и до 19 века этот недуг относился к «грудным болезням, сопровождающимся лихорадкой». В зависимости от проявления заболевания его называли плеврит, перипневмония или плевропневмония.
Привязанность заболевания к патологоанатомическим изменениям в легочной системе впервые заметил Морганьи. Возбудитель заболевания был обнаружен ближе к концу 19 века, тогда же Грамм разработал специальную методику окраски бактериальной флоры и доказал, что причиной пневмонии могут быть разные возбудители.
Аспирационная форма недуга классифицируется следующим образом:
- хронический пневмонит – развивается по причине попадания в легочные пути содержимого из желудочного тракта;
- бактериальный – его развитию способствуют микроорганизмы, которые проникают в легкие из ротоглотки;
- механический – провоцируют твердые частицы или жидкость, попадающие в дыхательные пути при глотании.
СПРАВКА! Из всех возможных , аспирационная составляет 10% случаев.
Достаточно часто проникновение содержимого носоглотки может наблюдаться у людей во сне или при утрате сознания, однако, не каждый такой случай становится причиной развития данного заболевания.
Развитие недуга напрямую зависит от следующих факторов:
- объем бактериальной флоры, которая проникла в бронхиолы;
- способность этой микрофлоры к инфицированию;
- общее состояние иммунной системы, от которого зависит сможет ли патогенная флора размножаться или будет уничтожена.
Кроме того, аспирационная форма пневмонии может быть спровоцирована:
- сбоем в местной защите – закрытие глотки, кашель и т.д.;
- природой субстрата, вызывающего пневмонию – кислотность и прочее.
Причины аспирационной пневмонии:
- Нарушения сознания. Чем сильнее нарушено сознание, тем больше риск аспирации увеличивается. По статистике в половине случаев коматозного или постинсультного состояния наблюдается данный недуг.
- Дисфагия пищевода – нарушение процесса глотания, которое сопровождает большое количество заболеваний органов ЖКТ.
- Нарушения неврологического порядка – болезнь Паркинсона, параличи, рассеянный склероз и прочие.
- Повреждения механические – их могут вызвать зондирование, бронхоскопия или эндоскопия.
- Гипергликемия, обструкция выходного желудочного отверстия, рвота, анестезия глотки, ларингеальная маска.
Факторы риска:
- пожилые люди, которые спят на спине;
- больные зубы;
- плохое слюноотделение;
- сахарный диабет;
- сердечные недуги;
- болезни органов дыхания;
- нарушения в работе ЖКТ.
СПРАВКА! У новорожденных данная форма пневмонии может развиваться при попадании в легочную систему околоплодных вод.
Заболевание вызывается анаэробными микроорганизмами, которые создают колонии в верхних дыхательных путях. Как правило, эта флора не приводит к инфицированию организма.
Что касается механизма развития патологии, он связан с вдыханием частиц большого размера или субстрата значительного объема, что приводит к механическому повреждению трахеобронхиальной системы. Такое явление провоцирует кашель, а это способствует углублению патологического субстрата в легочную систему. При этом развивается застой бронхолегочного секрета, а, следовательно, увеличивается риск инфицирования.
Профилактика аспирационной пневмонии
Если следовать тем советам, которые дают врачи, то появление пневмонии аспирационного типа можно предотвратить. Достаточно соблюдать несколько простых рекомендаций. К ним можно отнести следующее:
- Если человеку предстоит проведение операции, то перед ней стоит отказаться от приема еды, хотя бы за 12 часов.
- Когда операция будет проведена, то нужно обязательно немного поднять тот конец кровати, где находится голова человека.
- Обязательно нужно следить за гигиеной ротовой полости, ведь именно в этом месте собирается больше всего микробов и при этом большинство из них относятся к числу патогенных.
- во время употребления еды необходимо следить за расположением зонда.
- женщине необходимо заранее ознакомиться со всеми тонкостями грудного вскармливания ребёнка.
- при появлении кашля и боли в грудной клетке необходимо сделать рентген и обратиться к врачу.
- для предотвращения аспирации необходимо вовремя лечить гастроэнтерологические болезни и проблемы по неврологической части.
Важно! Наиболее тяжелым из всех осложнений аспирационной пневмонии считается появление воспаления с гноем. К подобной патологии можно отнести абсцесс легких, а также разные степени эмпиемы плевры
Если вовремя не будет оказано подобающее лечение, проявятся метастазы и в других органах, а также велик риск возникновения бактериальной инфекции. Кроме этого, могут образовываться ателектазы, возникнет дыхательная недостаточность, приводящая к необходимости искусственной вентиляции легких. При таком заболевании характерен высокий уровень детской смертности.
Аспирационная пневмония – это серьезный воспалительный процесс, который начинает активно развиваться в связи с попаданием в дыхательные органы разнообразных вредоносных микробов, способных раздражать паренхиму. Если количество патогенной микрофлоры незначительное, то патология может протекать без ярко выраженной симптоматики и признаков. Но если из-за болезни пострадала большая площадь легких, то в этой ситуации больной человек чувствует себя очень плохо. Показатели смертности в подобное случае достигают отметки в 30%.
Если вы заметили хоть малейшие симптомы аспирационной пневмонии, стоит немедленно обратиться к врачу. Ведь если лечение будет своевременным, то шансы на успешный результат от лечения возрастает в несколько раз.
Симптомы аспирационной пневмонии

В каждом конкретном случае аспирационная пневмония развивается по индивидуальному сценарию.
Ясную картину даст только тщательное лабораторное исследование.
Тем не менее, симптомы достаточно красноречивы:
- появление зловонной мокроты;
- лихорадка;
- боль в груди;
- тахикардия;
- синюшные оттенок слизистых оболочек и кожи вследствие повышенного содержания гемоглобина в крови (цианоз);
- учащенное поверхностное дыхание (тахипноэ);
- кашель.
Клиническое течение неоднородно, в каждом случае индивидуально.
Многое зависит от возраста, состояния организма, иммунного статуса конкретного человека.
Медики выделают такие основные этапы течения болезни, как:
- пневмонит;
- некротизирующая пневмония;
- абсцедирование;
- эмпиема плевры.
Нельзя сказать, что границы между этапами четкие и позволяют безошибочно судить о стадии недуга.
К сожалению, клиника разворачивается стерто.
Иногда даже порывисто:
- несколько дней больной чувствует слабость;
- мучительный кашель не позволят отдыхать;
- затем вдруг нарастает болевой синдром в груди;
- возникает тахикардия;
- пациента начинает лихорадить;
- во время кашля появляется пенистая мокрота с примесью крови.
От первых слабых признаков до появления кровянисто-гнойной мокроты с гнилостным запахом в среднем проходит 10-15 суток.
Симптоматика аспирационного процесса
Аспирационная пневмония, спровоцированная воспалительным процессом бронхиального ствола при попадании мелких инородных частиц, сопровождается общими характерными симптомами. Заболевание, как правило, возникает резко и при этом быстро прогрессирует.
К общим признакам аспирационного воспалительного процесса в легких специалисты относят:
- лихорадочные симптомы, сопровождающиеся высокой температурой;
- проявления тахикардии, сопровождающиеся одышкой;
- затрудненное дыхание, как на вдохе, так и на выдохе;
- пристуообразный кашель;
- болезненный синдром в области грудной клетки, усиливающийся при кашле;
- посинение кожных покровов у больного на лице, особенно, в околоротовой области.
В зависимости от причин, вызвавших аспирационный воспалительный процесс и типов заболевания, различают и различную симптоматику патологического легочного воспаления.
Признаки бактериального воспаления
Бактериальный процесс в легких сам по себе сопровождается образованием гнойной мокроты, некрозом тканей. Размножение бактерий провоцирует выделение в кровь токсинов, потому проявления интоксикации, как правило, прогрессируют интенсивно. Для аспирационного воспаления легких бактериальной этиологии характерны следующие симптомы и признаки:
- резкое повышение температуры тела, часто достигающее отметки до 39 градусов;
- влажный и продуктивный кашель, сопровождающийся отхождением гнойной мокроты;
- боль в грудной клетке, усиливающаяся при движении и кашле.
Посинение кожных покровов на лице у больного может выражено проявляться в области носогубного треугольника.
Симптомы аспирационного пневмонита
Аспирационная пневмония, возникшая при контакте с химическими веществами, у пациента проявляется выраженной интоксикацией всего организма и характерной симптоматикой:
- высокой температурой, жаром, лихорадочным состоянием;
- учащенным сердечным ритмом, вплоть до приступов тахикардии;
- кашель, сопровождающийся отделением мокроты розоватого оттенка;
- кислородная гипоксия, сопровождающаяся посинением кожных покровов.
Приступообразный кашель, оканчивающийся рвотой, для этого типа аспирационной пневмонии не характерен, но кашлевой спазм отличается продуктивностью.
Диагностика и лечение аспирационной пневмонии
Установить причину появления пневмонии несложно, если больной помнит о событии, при котором инородные элементы попали в легкие, так как это, как правило, сопровождается кашлем и другими неприятными симптомами. Однако в ряде случаев больные не помнят момента, когда вдохнули в легкие инородный предмет, или не могут об этом рассказать, если проблемы с дыханием имеют место у детей младшего возраста, а они сами не способны объяснить причины их появления.
Выявить инородный предмет в легких помогает проведение рентгеновского исследования и анализа газов крови.
Сбор анамнеза и жалоб больных помогает определить причину и патогенез развития поражения легочной ткани.
Кроме того, проведение рентгенографии, КТ или МРТ позволяет выявить характерные особенности имеющегося поражения тканей, области некроза и деструкции и даже наличие скопления экссудата в полости плевры.
Очень важным методом диагностики аспирационной пневмонии является бактериологический посев мокроты, а также исследование промывочных вод, полученных из бронхиального дерева. В случае выявления абсцессов может быть показано проведение пункции под контролем ультразвука. При выявлении эмпиемы плевры, как правило, проводится дренирование плевральной полости с дальнейшим анализом откачанного выпота.
Лечение аспирационной пневмонии нередко требует проведения ряда очень специфичных процедур. В случае застраивания в тканях легких твердых предметов показано их эндоскопическое удаление из бронха или трахеи. Кроме того, при наличии абсцессов и других осложнений может быть назначено проведение:
- бронхоальвеолярного лаважа;
- трахеальной аспирации секрета;
- санационной бронхоскопии;
- вибрационного массажа.
Для лечения бактериальной инфекции показан курс антибиотиков, которые подбираются индивидуально в зависимости от чувствительности к ним микрофлоры. Учитывая, что нередко поражение тканей развивается под действием полиморфной патогенной флоры, могут быть назначены антибиотики широкого спектра действия или их комбинация. Курс лечения антибиотиками, как правило, составляет от 10 до 14 дней. Если абсцессы имеют большой размер или есть легочные кровотечения, может быть назначено хирургическое лечение.
Особенности диагностики и лечения
Поставить диагноз аспирационная пневмония врачи могут только после тщательного обследования пациента
Даже, несмотря на то, что присутствуют все симптомы данной патологии, важно уточнить анамнез, в котором следует выявить сам факт аспирации (или проблем с глотанием).
Взрослым и детям, у которых есть типичные симптомы данной патологии, назначают рентгенологическое исследование, позволяющее выявить участки поражения лёгочной ткани и определить стадию развития воспалительного процесса. Бакпосев мокроты на микрофлору даёт возможность выявить возбудителя заболевания и подобрать необходимые антибактериальные препараты. Для забора мокроты часто применяют метод . В тяжёлых случаях, когда в лёгких уже развился абсцесс или началась эмпиема, показана трансторакальная пункция под ультразвуковым и рентгенологическим контролем, а также дренирование плевральной полости. Кроме того, назначается посев кровии на бактериальную флору и анализ на биохимические показатели.
После установки диагноза и определения стадии болезни, назначается необходимый курс терапии. Лечение аспирационной пневмонии заключается в проведении массивной антибактериальной терапии. Причём назначаются препараты с комбинированным действием, и продолжительность их приёма составляет приблизительно две недели.
Если аспирация произошла путём вдыхания твёрдых веществ, необходимо эндоскопически удалить аспират из бронхов или трахеи.
При образовании абсцессов и эмпиемы, лечение аспирационной пневмонии необходимо дополнить удалением гнойного содержимого, для чего показано дренирование органа. В случаях серьёзных нарушений дыхательной функции показана оксигенация, а при невозможности самостоятельно дышать, пациента подключают к аппарату ИВЛ.
В зависимости от тяжести аспирационной пневмонии у взрослых и детей последствия этого заболевания могут быть различными. При обнаружении патологии на ранней стадии и своевременной терапии, прогноз не вызывает опасений, но если болезнь была запущена, тогда прогноз будет крайне серьёзным – до 25% пациентов с тяжёлыми формами погибают от осложнений, вызванных этой болезнью.
Отметим, что врождённая и приобретённая аспирационная пневмония у детей часто является следствием нарушений в организме матери во время беременности или нарушений в развитии плода. Поэтому большая вероятность, что дети с таким заболеванием (аспирация околоплодными водами) погибнут в первые дни или недели жизни.
Важное значение играет профилактика аспирационной пневмонии. Особенно это касается детей и людей с расстройствами глотания – окружающие должны следить, чтобы пища и жидкость попадали точно в пищеварительный тракт, поэтому лучше кормить их медленно, щадящей пищей и маленькими порциями.
Для тех, у кого наблюдается забрасывание желудочного содержимого в пищевод, необходимо создать благоприятные условия для кормления, а именно – принимать пищу в положении сидя под углом 45 градусов. Гигиена и своевременная санация ротовой полости также является профилактикой этого заболевания.
Источник
