Атипичные клетки в мокроте определяются при пневмонии

Пневмония — патология, которая несет тяжёлые последствия для всего организма. Чтобы определить состояние человека, проводится специальный анализ мокроты при пневмонии. Мокрота является главным признаком данного недуга. Она накапливается между трахеей и дыхательными органами, причём бронхиального секрета может быть так много, что становится сложно дышать. Откашливаемая слизь встречается практически у всех взрослых и маленьких пациентов.
Что важно знать?
Мокрота нужна для полноценной работы организма и для его развития. Бронхиальный секрет защищает клетки от агрессивного воздействия попавших в организм бактерий, очищает дыхательные пути (способствует выведению ненужных веществ, которые проникают внутрь при дыхании), поддержанию иммунитета (задерживает вирусы).
Мокрота при пневмонии появляется не сразу. Обычно сначала человек сталкивается с сухим кашлем, который затем становится продуктивным, начинает отходить бронхиальный секрет. Если этого не происходит, нужно принять лекарства, способствующие переходу сухого кашля во влажный.
Цвет бронхиального секрета
При пневмонии обязательно берётся общий анализ мокроты. Особое внимание уделяется цвету исследуемого биоматериала. Он зависит от продуктов распада крови, иммунных клеток и некоторых иных моментов.
Бронхиальный секрет может иметь разные оттенки. Когда человека заболевает, откашливаемая слизь меняет оттенок.
Откашливаемая слизь сероватого или белого цвета
Мокрота таких оттенков считается нормой. Обычно выделения приходятся на утро. Если слизи сероватого или белого цвета много, то это свидетельствует об аллергической реакции, хроническом бронхите и иной инфекционной патологии дыхательных путей.
Важно! При увеличенном уровне загрязнения воздуха либо курении может выделяться секрет сероватого оттенка.
Откашливаемая слизь жёлтого цвета
При хроническом бронхите, аллергической реакции, воспалении лёгких и остром бронхите цвет мокроты жёлтый. Нередко такие выделения появляются при астме. Также они могут свидетельствовать о нарушениях в работе иммунитета.
Откашливаемая слизь зелёного цвета
Бронхиальный секрет такого оттенка подтверждает тот факт, что пневмония у человека уже давно. Ещё подобное выделение свидетельствует о наличии гноя.
Зелёный оттенок мокроты сопровождается увеличенной температурой и общей слабостью. При наличии такой слизи следует без промедления обратиться к доктору.
Откашливаемая слизь тёмного или кровяного цвета
Мокрота при острой, затяжной, рецидивирующей пневмонии с кровью обычно имеет черноватый, коричневый, кровяной оттенок. Подобный секрет может свидетельствовать о начале рака лёгких либо туберкулёза.
Лабораторное исследование бронхиального секрета
Анализ мокроты при любой пневмонии показан в таких случаях:
- для диагностики острых и хронических патологий лёгких;
- при кашле, который долго не прекращается;
- при подозрении на рак, туберкулёз и иные серьёзные болезни;
- для контроля проводимого лечения.
Специальное исследование имеет огромное значение, т.к. удаётся точно установить наличие патологии, определить вид возбудителя и назначить максимально подходящую терапию.
Анализ берётся так.
- Пациент полощет ротовую полость, делает пару глубоких вдохов и выкашливает слизь.
- Затем выделение сплёвывается в баночку. Требуется минимум один кубический сантиметр материала.
Взятый биоматериал изучается в такой последовательности: - внимательно осматривается (определяются оттенок, консистенция, слоистость);
- проверяется под микроскопом;
- берётся бактериоскопия и посев на наличие различных питательных сред;
- выявленные данные прописываются в бланке;
- документ отдаётся доктору, который диагностирует заболевание.
Результаты анализа позволяют выделить два вида патологии: открытая и закрытая. В первом случае отмечаются выделения палочки Коха, при второй — подобных выделений нет. Если есть подозрения на наличие палочки Коха, делается дополнительный анализ на туберкулёз.
В некоторых случаях требуется уточнить возбудителя пневмонии. С этой целью проводится бактериальное исследование. Вот наиболее распространённые возбудители воспаления лёгких:
- клебсиеллы;
- пневмококки;
- микоплазмы;
- стрептококки;
- бактерии Фридлендера;
- стафилококки.
Что свидетельствует о наличии пневмонии?
Мокрота при воспалении одного или двух лёгких позволяет определить тяжесть патологии. Расшифровка полученных сведений начинается с установления объёма выделенного бронхиального секрета.
Когда при пневмонии выделяется много откашливаемой слизи, значит, организм борется с болезнью. Если человек здоров, в сутки у него вырабатывается до 100 мл мокроты. У больного человека за аналогичный период формируется около пол-литра откашливаемой слизи. Если мокроты ещё больше, то это говорит об отёке лёгких, наличии более серьёзной болезни (тканевый дерматит, туберкулёз, рак). Причём чем гуще выделения, тем сильнее отёчность.
Важно! Откашливаемая слизь может иметь в своём составе гной, примеси крови. Нередко она неприятно пахнет.
Пневмонию подтверждает наличие:
- альвеолярных макрофагов;
- спиралей Куршмана;
- кристаллов Шарко-Лейдена;
- элементов крови;
- эпителиальных клеток.
Правила подготовки к исследованию
Исследование мокроты при внебольничной, внутрибольничной, аспирационной и иной пневмонии предусматривает проведение определённых подготовительных манипуляций. Только так можно получить максимально точную информацию. Здесь необходимо руководствоваться такими правилами.
- Бронхиальный секрет берётся натощак. Перед анализом можно только выпить чистую воду.
- Перед забором материала пациент должен тщательно почистить зубы. Горло полоскать запрещено.
- Накануне исследования нужно употребить отхаркивающий препарат. Это позволит облегчить отхаркивание.
- Биоматериал берётся при откашливании, после кашля.
- Биоматериал должен помещаться исключительно в стерильную баночку.
- Если назначено антибактериальное лечение, то биоматериал забирать нельзя.
Важно! При самостоятельном заборе откашливаемой слизи её следует доставить в лабораторию в течение двух часов. Если во время перевозки биоматериал изменил начальный оттенок, для анализа он не подходит.
Пожалуйста, поделитесь этим полезным материалом в разных социальных сетях. Благодаря этому ещё больше людей узнает о том, какое исследование необходимо проходить при пневмонии, что позволит сберечь здоровье.
Источник
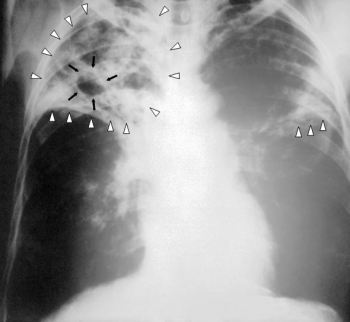
Рентгенограмма органов грудной клетки больного туберкулёзом легких с распадом
Итоговая государственная аттестация (ИГА)
Тесты по терапии:
- Часть I. Вопросы 1-50
- Часть II. Вопросы 51-99
- Часть III. Вопросы 100-150
- Часть IV. Вопросы 151-200
- Часть V. Вопросы 201-250
- Часть VI. Вопросы 251-300
- Часть VII. Вопросы 301-350
- Часть VIII. Вопросы 351-400
- Часть IX. Вопросы 401-450
- Часть X. Вопросы 451-479
Смотрите также тесты по терапии для фельдшеров
№ 51
* 1 -один правильный ответ
Наиболее частый путь передачи туберкулеза
1)алиментарный
2)аэрогенный
3)воздушно-капельный
4)контактно-бытовой
! 2
№ 52
* 1 -один правильный ответ
Возбудителем туберкулеза является
1)кокк
2)микобактерия
3)микоплазма
4)спирохета
! 2
№ 53
* 1 -один правильный ответ
Источник туберкулеза
1)больной человек
2)овощи
3)фрукты
4)крупы
! 1
№ 54
* 1 -один правильный ответ
Ранние симптомы туберкулеза
1)высокая температура, кровохарканье
2)высокая температура, кашель с гнойной мокротой
3)длительный субфебрилитет, покашливание
4)одышка, «ржавая мокрота»
! 3
№ 55
* 1 -один правильный ответ
Каверна образуется в легком при
1)бронхите
2)бронхиальной астме
3)пневмонии
4)туберкулезе
! 4
№ 56
* 1 -один правильный ответ
При туберкулезе в мокроте обнаруживают
1)атипичные клетки
2)микобактерии
3)эозинофилы
4)спирали Куршмана
! 2
№ 57
* 1 -один правильный ответ
Диета № 11 назначается при
1)бронхите
2)пневмонии
3)туберкулезе
4)эмфиземе
! 3
№ 58
* 1 -один правильный ответ
При лечении туберкулеза применяют
1)левомицетин
2)рифампицин
3)пенициллин
4)тетрациклин
! 2
№ 59
* 1 -один правильный ответ
При лечении туберкулеза применяют
1)ампициллин, фурадонин
2)изониазид, рифампицин
3)димедрол, баралгин
4)преднизолон, циклофосфан
! 2
№ 60
* 1 -один правильный ответ
Метод ранней диагностики туберкулеза легких
1)спирография
2)бронхография
3)бронхоскопия
4)флюорография
! 4
№ 61
* 1 -один правильный ответ
Для профилактики туберкулеза применяют
1)вакцину
2)плазму
3)сыворотку
4)туберкулин
! 1
№ 62
* 1 -один правильный ответ
Специфическая профилактика туберкулеза
1)АКДС
2)БЦЖ
3)реакция Манту
4)реакция Пирке
! 2
№ 63
* 1 -один правильный ответ
Вакцина БЦЖ используется для
1)диагностики туберкулеза
2)диагностики рака легкого
3)профилактики туберкулеза
4)профилактики рака легкого
! 3
№ 64
* 1 -один правильный ответ
Вакцина БЦЖ используется для профилактики
1)абсцесса легкого
2)пневмонии
3)рака легкого
4)туберкулеза
! 4
№ 65
* 1 -один правильный ответ
Вакцинация БЦЖ проводится
1) на 4-7 день жизни
2) в 1 месяц
3) в 1 год
4)в 2 года
! 1
№ 66
* 1 -один правильный ответ
Место введения вакцины БЦЖ
1)верхняя треть плеча
2)верхняя треть предплечья
3)средняя треть плеча
4)средняя треть предплечья
! 1
№ 67
* 1 -один правильный ответ
Вакцина БЦЖ вводится
1)в/в
2)в/к
3)в/м
4)п/к
! 2
№ 68
* 1 -один правильный ответ
Реакция Манту используется для
1)диагностики рака легкого
2)диагностики туберкулеза
3)лечения рака легкого
4)лечения туберкулеза
! 2
№ 69
* 1 -один правильный ответ
Реакция Манту используется для диагностики
1)бронхиальной астмы
2)пневмонии
3)рака легкого
4)туберкулеза
! 4
№ 70
* 1 -один правильный ответ
При проведении реакции Манту туберкулин вводят
1)в/в
2)в/к
3)в/м
4)п/к
! 2
№ 71
* 1 -один правильный ответ
Реакция Манту оценивается через (час.)
1)12
2)24
3)36
4)72
! 4
№ 72
* 1 -один правильный ответ
Реация Манту считается положительной при
1)инфильтрате размером 1-2 мм
2)инфильтрате размером 2-4 мм
3)инфильтрате размером 5 мм и более
4)отсутствии инфильтрата
! 3
№ 73
* 1 -один правильный ответ
Место введения туберкулина при постановке реакции Манту
1)верхняя треть плеча
2)верхняя треть предплечья
3)средняя треть плеча
4)средняя треть предплечья
! 4
№ 74
* 1 -один правильный ответ
Рак легких — это опухоль
1)доброкачественная из соединительной ткани
2)доброкачественная из эпителиальной ткани
3)злокачественная из соединительной ткани
4)злокачественная из эпителиальной ткани
! 4
№ 75
* 1 -один правильный ответ
Лица, получающие длительую терапию глюкокортикостероидами, входят в группу риска по развитию
1)хронического бронхита
2)бронхиальной астмы
3)туберкулеза легких
4)эмфиземы легких
! 3
№ 76
* 1 -один правильный ответ
Похудание, кровохарканье, боль в грудной клетке наблюдаются при
1)остром бронхите
2)бронхиальной астме
3)очаговой пневмонии
4)раке легкого
! 4
№ 77
* 1 -один правильный ответ
Осложнение рака легкого
1)легочное кровотечение
2)эмфизема легких
3)хронический бронхит
4)бронхиальная астма
! 1
№ 78
* 1 -один правильный ответ
Метод ранней диагностики рака легкого
1)бронхография
2)спирометрия
3)бронхоскопия
4)флюорография
! 4
№ 79
* 1 -один правильный ответ
Атипичные клетки в мокроте определяются при
1)бронхите
2)пневмонии
3)раке легкого
4)туберкулезе
! 3
№ 80
* 1 -один правильный ответ
Легочное кровотечение может возникнуть при
1)остром бронхите
2)бронхиальной астме
3)крупозной пневмонии
4)раке легкого
! 4
№ 81
* 1 -один правильный ответ
При раке легкого в мокроте определяют
1)атипичные клетки
2)спирали Куршмана
3)микобактерии
4)кристаллы Шарко-Лейдена
! 1
№ 82
* 1 -один правильный ответ
Плевритом может осложниться
1)бронхит
2)бронхиальная астма
3)туберкулез
4)эмфизема легких
! 3
№ 83
* 1 -один правильный ответ
Пациент занимает вынужденное положение лежа на больной стороне при
1)бронхите
2)бронхиальной астме
3)бронхоэктатической болезни
4)сухом плеврите
! 4
№ 84
* 1 -один правильный ответ
Боль в грудной клетке, усиливающаяся при кашле, шум трения плевры характерны для
1)бронхита
2)бронхиальной астмы
3)сухого плеврита
4)экссудативного плеврита
! 3
№ 85
* 1 -один правильный ответ
Экссудативным плевритом может осложниться
1)бронхиальная астма
2)бронхит
3)туберкулез
4)эмфизема
! 3
№ 86
* 1 -один правильный ответ
Притупление перкуторного звука и ослабление голосового дрожания происходит при
1)бронхите
2)пневмонии
3)сухом плеврите
4)экссудативном плеврите
! 4
№ 87
* 1 -один правильный ответ
Плевральную пункцию с диагностической целью назначают при
1)бронхиальной астме
2)крупозной пневмонии
3)хроническом бронхите
4)экссудативном плеврите
! 4
№ 88
* 1 -один правильный ответ
Место прокола при плевральной пункции
1)по верхнему краю ребра
2)по нижнему краю ребра
3)не имеет значения
! 1
№ 89
* 1 -один правильный ответ
При экссудативном плеврите аускультативно определяется
1)амфорическое дыхание
2)отсутствие дыхания на стороне поражения
3)крепитация
4)шум трения плевры
! 2
№ 90
* 1 -один правильный ответ
Рентгенологическая картина при экссудативном плеврите
1)полость с горизонтальным уровнем жидкости
2)повышенная прозрачность легких
3)гомогенное затенение части легкого со смещением органов средостения в здоровую сторону
4)гомогенное затенение части легкого со смещением органов средостения в больную сторону
! 3
№ 91
* 1 -один правильный ответ
При легочном кровотечении кровь бывает
1)алая, пенистая
2)темная, со сгустками
3)цвета «кофейной гущи»
! 1
№ 92
* 1 -один правильный ответ
Основная жалоба пациента при эмфиземе
1)боль в грудной клетке
2)кашель с выделением мокроты
3)кровохарканье
4)одышка
! 4
№ 93
* 1 -один правильный ответ
Форма грудной клетки при эмфиземе
1)астеническая
2)гиперстеническая
3)нормостеническая
4)бочкообразная
! 4
№ 94
* 1 -один правильный ответ
Перкуторный звук при эмфиземе легких
1)коробочный
2)тимпанический
3)тупой
4)ясный
! 1
№ 95
* 1 -один правильный ответ
Нижняя граница легких при эмфиземе
1)смещена вверх
2)смещена вниз
3)не изменена
! 2
№ 96
* 1 -один правильный ответ
Рентгенологический признак эмфиземы
1)полость с горизонтальным уровнем жидкости
2)гомогенное затенение с косой верхней границей
3)очаговое затенение
4)повышенная прозрачность легочных полей
! 4
№ 97
* 1 -один правильный ответ
Кратность проведения диспансерных осмотров при хроническом бронхите в течение года
1)1
2)2
3)3
4)4
! 4
№ 98
* 1 -один правильный ответ
После острой пневмонии диспансерное наблюдение проводится в течение
1)6 мес.
2)10 мес.
3)2-х лет
4)3-х лет
! 1
№ 99
* 1 -один правильный ответ
Больным с бронхиальной астмой необходима консультация
1)аллерголога
2)инфекциониста
3)онколога
4)хирурга
! 1
Источник
Мокрота – отделяемый из легких и дыхательных путей (трахеи и бронхов) патологический секрет. Общий анализ мокроты – лабораторное исследование, которое позволяет оценить характер, общие свойства и микроскопические особенности мокроты и дает представление о патологическом процессе в дыхательных органах.
Синонимы русские
Клинический анализ мокроты.
Синонимы английские
Sputum analysis.
Метод исследования
Микроскопия.
Единицы измерения
Мг/дл (миллиграмм на децилитр).
Какой биоматериал можно использовать для исследования?
Мокроту.
Как правильно подготовиться к исследованию?
- Рекомендуется употребить большой объем жидкости (воды) за 8-12 часов до сбора мокроты.
Общая информация об исследовании
Мокрота – это патологический секрет легких и дыхательных путей (бронхов, трахеи, гортани), который отделяется при откашливании. У здоровых людей мокрота не выделяется. В норме железы крупных бронхов и трахеи постоянно образовывают секрет в количестве до 100 мл/сут., который проглатывается при выделении. Трахеобронхиальный секрет представляет собой слизь, в состав которой входят гликопротеины, иммуноглобулины, бактерицидные белки, клеточные элементы (макрофаги, лимфоциты, слущенные клетки эпителия бронхов) и некоторые другие вещества. Данный секрет обладает бактерицидным эффектом, способствует выведению вдыхаемых мелких частиц и очищению бронхов. При заболеваниях трахеи, бронхов и легких усиливается образование слизи, которая отхаркивается в виде мокроты. У курильщиков без признаков заболеваний органов дыхания также обильно выделяется мокрота.
Клинический анализ мокроты является лабораторным исследованием, которое позволяет оценить характер, общие свойства и микроскопические особенности мокроты. На основании данного анализа судят о воспалительном процессе в органах дыхания, а в некоторых случаях ставят диагноз.
При клиническом исследовании мокроты анализируются такие показатели, как количество мокроты, ее цвет, запах, характер, консистенция, наличие примесей, клеточный состав, количество волокон, определяется присутствие микроорганизмов (бактерий, грибов), а также паразитов.
Мокрота по составу неоднородна. Она может содержать слизь, гной, серозную жидкость, кровь, фибрин, причем одновременное присутствие всех этих элементов не обязательно. Гной образуют скопления лейкоцитов, возникающие в месте воспалительного процесса. Воспалительный экссудат выделяется в виде серозной жидкости. Кровь в мокроте появляется при изменениях стенок легочных капилляров или повреждениях сосудов. Состав и связанные с ним свойства мокроты зависят от характера патологического процесса в органах дыхания.
Микроскопический анализ дает возможность под многократным увеличением рассмотреть присутствие различных форменных элементов в мокроте. Если микроскопическое исследование не выявило наличия патогенных микроорганизмов, это не исключает присутствия инфекции. Поэтому при подозрении на бактериальную инфекцию одновременно рекомендуется выполнять бактериологическое исследование мокроты с определением чувствительности возбудителей к антибиотикам.
Материал для анализа собирается в стерильный одноразовый контейнер. Пациенту необходимо помнить, что для исследования нужна мокрота, выделенная при откашливании, а не слюна и слизь из носоглотки. Собирать мокроту нужно утром до приема пищи, после тщательного полоскания рта и горла, чистки зубов.
Результаты анализа должны оцениваться врачом в комплексе с учетом клиники заболевания, данных осмотра и результатов других лабораторных и инструментальных методов исследования.
Для чего используется исследование?
- Для диагностики патологического процесса в легких и дыхательных путях;
- для оценки характера патологического процесса в дыхательных органах;
- для динамического наблюдения за состоянием дыхательных путей пациентов с хроническими заболеваниями органов дыхания;
- для оценки эффективности проводимой терапии.
Когда назначается исследование?
- При заболеваниях легких и бронхов (бронхитах, пневмонии, бронхиальной астме, хронической обструктивной болезни легких, туберкулезе, бронхоэктатической болезни, новообразованиях органов дыхания, грибковой или глистной инвазии легких, интерстициальных заболеваниях легких);
- при наличии кашля с выделением мокроты;
- при уточненном или неясном процессе в грудной клетке по данным аускультации или рентгенологического обследования.
Что означают результаты?
Референсные значения
Количество мокроты при разных патологических процессах может составлять от нескольких миллилитров до двух литров в сутки.
Незначительное количество мокроты отделяется при:
- острых бронхитах,
- пневмониях,
- застойных явлениях в легких, в начале приступа бронхиальной астмы.
Большое количество мокроты может выделяться при:
- отеке легких,
- нагноительных процессах в легких (при абсцессе, бронхоэктатической болезни, гангрене легкого, при туберкулезном процессе, сопровождающемся распадом ткани).
По изменению количества мокроты иногда можно оценить динамику воспалительного процесса.
Цвет мокроты
Чаще мокрота бесцветная.
Зеленый оттенок может свидетельствовать о присоединении гнойного воспаления.
Различные оттенки красного указывают на примесь свежей крови, а ржавый – на следы распада эритроцитов.
Ярко-желтая мокрота наблюдается при скоплении большого количества эозинофилов (например, при бронхиальной астме).
Черноватая или сероватая мокрота содержит угольную пыль и наблюдается при пневмокониозах и у курильщиков.
Мокроту могут окрашивать и некоторые лекарственные средства (например, рифампицин).
Запах
Мокрота обычно не имеет запаха.
Гнилостный запах отмечается в результате присоединения гнилостной инфекции (например, при абсцессе, гангрене легкого, при гнилостном бронхите, бронхоэктатической болезни, раке легкого, осложнившемся некрозом).
Своеобразный «фруктовый» запах мокроты характерен для вскрывшейся эхинококковой кисты.
Характер мокроты
Слизистая мокрота наблюдается при катаральном воспалении в дыхательных путях, например, на фоне острого и хронического бронхита, трахеита.
Серозная мокрота определяется при отеке легких вследствие выхода плазмы в просвет альвеол.
Слизисто-гнойная мокрота наблюдается при бронхите, пневмонии, бронхоэктатической болезни, туберкулезе.
Гнойная мокрота возможна при гнойном бронхите, абсцессе, актиномикозе легких, гангрене.
Кровянистая мокрота выделяется при инфаркте легких, новообразованиях, травме легкого, актиномикозе и других факторах кровотечения в органах дыхания.
Консистенция мокроты зависит от количества слизи и форменных элементов и может быть жидкой, густой или вязкой.
Плоский эпителий в количестве более 25 клеток указывает на загрязнение материала слюной.
Клетки цилиндрического мерцательного эпителия – клетки слизистой оболочки гортани, трахеи и бронхов; их обнаруживают при бронхитах, трахеитах, бронхиальной астме, злокачественных новообразованиях.
Альвеолярные макрофаги в повышенном количестве в мокроте выявляются при хронических процессах и на стадии разрешения острых процессов в бронхолегочной системе.
Лейкоциты в большом количестве выявляются при выраженном воспалении, в составе слизисто-гнойной и гнойной мокроты.
Эозинофилы обнаруживаются при бронхиальной астме, эозинофильной пневмонии, глистных поражениях легких, инфаркте легкого.
Эритроциты. Обнаружение в мокроте единичных эритроцитов диагностического значения не имеет. При наличии свежей крови в мокроте выявляются неизмененные эритроциты.
Клетки с признаками атипии присутствуют при злокачественных новообразованиях.
Эластические волокна появляются при распаде ткани легкого, которое сопровождается разрушением эпителиального слоя и освобождением эластических волокон; их обнаруживают при туберкулезе, абсцессе, эхинококкозе, новообразованиях в легких.
Коралловидные волокна выявляют при хронических заболеваниях (например, при кавернозном туберкулезе).
Обызвествленные эластические волокна – эластические волокна, пропитанные солями кальция. Их обнаружение в мокроте характерно для туберкулеза.
Спирали Куршмана образуются при спастическом состоянии бронхов и наличии в них слизи; характерны для бронхиальной астмы, бронхитов, опухолей легких.
Кристаллы Шарко – Лейдена – продукты распада эозинофилов. Характерны для бронхиальной астмы, эозинофильных инфильтратов в легких, легочной двуустки.
Мицелий грибов появляется при грибковых поражениях бронхолегочной системы (например, при аспергиллезе легких).
Прочая флора. Обнаружение бактерий (кокков, бацилл), особенно в больших количествах, указывает на наличие бактериальной инфекции.
Важные замечания
- При трудно отделяемой мокроте перед сдачей анализа могут быть назначены отхаркивающие препараты, обильное теплое питье, ингаляции с физиологическим раствором.
- Интерпретация результатов анализа должна осуществляться лечащим врачом с учетом клинических данных и других лабораторных и инструментальных обследований.
Также рекомендуется
- Посев на Bordetella pertussis/parapertussis
- Streptococcus pyogenes, ДНК [реал-тайм ПЦР]
- Streptococcus pneumoniae, ДНК [реал-тайм ПЦР]
- Общий анализ крови (без лейкоцитарной формулы и СОЭ)
- Лейкоцитарная формула
- Скорость оседания эритроцитов (СОЭ)
Кто назначает исследование?
Пульмонолог, терапевт, педиатр, врач общей практики, ревматолог, фтизиатр, аллерголог, инфекционист, клинический миколог, онколог, паразитолог.
Литература
- Лабораторные и инструментальные исследования в диагностике: Справочник / Пер. с англ. В. Ю. Халатова; под. ред. В. Н. Титова. – М.: ГЭОТАР-МЕД, 2004. – С. 960.
- Назаренко Г. И., Кишкун А. Клиническая оценка результатов лабораторных исследований. – М.: Медицина, 2000. – С. 84-87.
- Ройтберг Г. Е., Струтинский А. В. Внутренние болезни. Система органов дыхания. М.: Бином, 2005. – С. 464.
- Kincaid-Smith P., Larkins R., Whelan G. Problems in clinical medicine. – Sydney: MacLennan and Petty, 1990, 105-108.
Источник


