Боли кисти подагра что это
Энциклопедия / Заболевания / Нарушения обмена веществ / Подагра
Подагра (подагрический артрит) – это обменная патология организма, при которой затрагивается обмен пуринов (производные мочевой кислоты), что приводит к избыточному отложению солей мочевой кислоты в некоторых тканях организма.
Именно в результате этих отложений формируются нарушения функций органов и тканей. Особенно страдают суставы, почки и некоторые другие органы (кости, связки, печень).
Подагра известна давно, протекает с периодами ремиссий и подагрических приступов, чаще поражает мужчин среднего возраста, женщины страдают не более чем в 1-2% от всех случаев подагры.
Основа подагры – это генетически унаследованный дефект в обменных процессах мочевой кислоты, дефект ферментов, помогающих ее утилизации и выведению, а также дефекты в системе внутреннего синтеза пуриновых веществ.
Помимо генетических причин, для развития подагры не менее важны еще и факторы риска, внешние влияния, которые предрасполагают к развитию подагры:
- повышенное поступление пуриновых оснований с пищей при злоупотреблении мясными продуктами,
- ожирение и избыточный вес,
- алкоголизм, неумеренное употребление вина,
- вредные привычки, малоподвижность.
Возможно развитие и вторичной подагры
- на фоне опухолевых процессов с изменением обмена пуринов,
- на фоне повышенного распада белков тела,
- при лечении тиазидными диуретиками (дихлотиазид, политиазид),
- при применении цитостатиков (доксорубицин, фторурацил, гидроксимочевина, циклофосфан).
Приступы подагры могут провоцироваться стрессовыми реакциями на алкоголь, цитрусы, вирусные инфекции, физические или психические нагрузки, травмы и переохлаждение, ушибы, колебания давления, прием препаратов.
Чаще всего при подагре поражаются почки и суставы, поэтому, можно выделить
- подагрический артрит
- подагрическое поражение почек.
Также выделяют три типа подагрических нарушений, исходя из уровня мочевой кислоты в моче:
- метаболическая форма с самым высоким количеством мочевой кислоты.
- почечная форма, умеренное количество мочевой кислоты с повышением солей,
- смешанная форма – много и мочевой кислоты и ее солей, которые дают кристаллы.
Подагра это хроническое и прогрессирующее заболевание, оно может протекать в три сменяющихся последовательно стадии –
- острый артрит подагрического происхождения,
- стадия межприступной подагры,
- тофусная хроническая стадия подагры.
Подагрический артрит возникает внезапно: ночью или утром, возникают жгучие, пульсирующие или рвущие боли одного или нескольких суставов, обычно на ногах и поражение их несимметрично.
Достаточно часто первым поражается сустав большого пальца ноги.
Поражение обычно захватывает стопу или голеностоп, колени, суставы пальцев на руках, локти. Может быть набухание вен около сустава, повышение температуры и озноб.
Из-за сильной боли и отека, движения сустава почти невозможны. Днем боли несколько стихают, а к ночи снова возникают, что приводит к неврозу и раздражительности.
Через 3-4 суток боли стихают, сустав приобретает синюшный оттенок, постепенно спадает отек.
Во время приступов изменяются анализы крови — в крови выявляется воспаление с ускорением СОЭ, высокими лейкоцитами и повышением белков острой фазы воспаления.
Приступы могут возникать в разный период — от одного раза в полгода до нескольких лет. По мере прогрессирования подагры частота приступов нарастает, они становятся более длинными и менее острыми, но в процесс вовлекаются все новые суставы.
Хроническая подагра
Хроническая подагра формирует участки тофусов – это узелковые скопления солей в тканях примерно через 5-7 лет от начала заболевания.
Тофусы возникают внутри ушных раковин, в зоне суставов кистей и стоп, локтей, коленей, их размеры могут быть от пары миллиметров до горошины и более. По мере прогрессирования изменяются суставы, возникают их деформации, искривления, ограничение подвижности и боли при движении.
Кроме суставов поражаются почки. Изменения тем сильнее, чем выше уровень мочевой кислоты и уратов в моче, и чем длительнее болезнь.
Возникает так называемая уратная нефропатия с воспалением тканей почек, выделением солей, отложением песка и камушков и формированием мочекаменной болезни.
Возникают периоды почечной колики с болями в пояснице, тошнотой и рвотой, а также может развиться вторичный пиелонефрит, с лихорадкой, лейкоцитами в моче, явлениями дизурии и общим тяжелым состоянием.
Ураты могут откладываться не только в лоханке почки, но и в ткани почки, ее корковом и мозговом слое, это приводит к постепенному атрофированию функций почек и развитию почечной недостаточности.
Могут быть поражения сухожилий с отложением в них солей, при этом развивается краснота и отек в зоне сухожилий, сильная боль и проблемность движений.
Также выше риск развития ишемической болезни сердца, у части больных возникает сильное ожирение.
Основа диагноза – типичные приступы подагры с поражением суставов. Дополняют данные анализов крови с признаками острого воспаления, анализы мочи с высоким уровнем уратов и мочевой кислоты, креатинина, в пунктате из сустава обнаружение уратных солей.
При острой подагре
Для первичной диагностики необходимо исследование суставной жидкости. При приступах подагры она прозрачна, снижена ее вязкость, лейкоцитов в ней до 75%, обнаруживаются кристаллы мочевой кислоты.
При длительно текущей подагре
Обязательно проведение рентгена с обнаружением определенных признаков в клинике:
- максимум воспаления в первые сутки,
- несколько атак артрита,
- поражение одного сустава,
- краснота сустава,
- воспаление в первом суставе большого пальца ноги,
- подозрение на тофус,
- увеличение уровня в крови и моче уратов,
- типичные признаки поражения суставов на рентгене.
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
При лечении острого подагрического артрита очень важны покой и прохладные обертывания.
Важное место занимает колхицин, назначаемый по 0,5 мг каждый час до стихания артрита, или до появления побочных явлений (рвоты, поноса), но не менее 6–8 мг/сут.
Для лечения острого приступа подагры колхицин применяют не более суток.
Индометацин, ибупрофен, напроксен, пироксикам применяют обычно в больших дозах и коротким курсом (2–3 дня). Следует соблюдать особую осторожность при сопутствующих заболеваниях печени и почек, особенно у пациентов пожилого возраста.
Лечение противоподагрическими препаратами проводят при первичной подагре пожизненно, при вторичной – в зависимости от устранимости ситуации, провоцирующей развитие подагры.
При пониженном выведении уратов, сохраненной функции почек и отсутствии мочевых камней возможно применение аллопуринол + бензбромарон, применяемый по 1 таблетке 1 р./сут., пробенецид.
Общепризнанным урикостатическим (т.е. блокирующим продукцию уратов) препаратом считают аллопуринол.
Аллопуринол назначают в стартовой дозе 100 мг/сут. с последующим постепенным увеличением дозы до 300 мг/сут. за 3-4 нед.
При повышенном выведении мочевой кислоты с мочой и/или подагрическом поражении почек предпочтение отдают аллопуринолу.
Более подробная статья о питании при подагре здесь
Продукты, потребление которых необходимо исключить:
- алкогольные напитки (особенно пиво),
- внутренние органы животных (печень, почки).
Пищевые продукты, потребление которых следует ограничить:
- рыба (икра, балтийская сельдь, сардины и др.; в диете допустима более крупная рыба),
- ракообразные,
- мясо (телятина, свинина, птица, бульоны),
- некоторые овощи (горох, бобы, грибы, цветная капуста, спаржа, шпинат).
Пищевые продукты, которые можно употреблять без ограничений:
- зерновые (хлеб, каши, отруби),
- молочные продукты (молоко, сметана, сыр),
- все фрукты и фруктовые соки,
- жиры (масло, маргарин, кулинарный жир),
- кофе, чай,
- шоколад,
- большинство овощей (картофель, салат, капуста, помидоры, огурцы, тыква, лук, морковь, свекла, редис, сельдерей),
- сахар (но: вызывает прибавку массы тела!),
- специи.
Подагра – это хроническое прогрессирующее заболевание, полного излечения добиться нельзя, но можно привести болезнь в состояние длительной ремиссии.
Приступы обычно лечатся за 2-4 недели, но могут возникать раз в полгода и чаще, поэтому прием препаратов, снижающих уровень мочевой кислоты и ее солей, может быть даже пожизненным.
Источник: diagnos.ru
Источник
Подагра на руках — острое болезненное состояние, при котором один или несколько суставов кисти или пальцев воспаляются и опухают. Мужчины более восприимчивы, чем женщины, — чрезмерное употребление алкоголя, ожирение, диабет и высокое кровяное давление повышают риск развития подагры.
Люди, которые не меняют образа жизни и не обращаются за медицинской помощью, могут испытывать повторяющиеся эпизоды и хроническую болезненность суставов.
Причины заболевания
Основной причиной подагры на руках является нестабильная работа почек. Фактическая боль вызвана мочевой кислотой, кристаллизующейся в суставе. Когда мочевая кислота кристаллизуется, она образует микроскопические игольчатые кристаллы, которые напоминают осколки стекла; они внедряются между суставами и в соединительные ткани.
Мочевая кислота является побочным продуктом метаболизма пуринов. Пурины — химические компоненты клеток всех животных и растительных источников пищи. Пурины производятся в клетках самого организма. При обработке пуринов образуется мочевая кислота, она используется организмом в качестве защитного антиоксиданта.
Избыток мочевой кислоты провоцирует развитие заболевания. Это происходит из‐за постепенного процесса ее накопления и медленного снижения способности почек справляться с колебаниями химического состава организма.
Основные причины развития заболевания:
- Неправильное питание. Употребление в пищу продуктов, богатых пуринами (мясо, рыба, икра).
- Злоупотребление алкогольными напитками. Острые приступы подагры часто провоцируются чрезмерным употреблением алкоголя.
- Сахарный диабет.
- Ожирение и лишний вес.
- Наследственность.
Виды и области возникновения
Подагра делится на:
- моноартикулярную, при которой скопление солей мочевой кислоты происходит в одном суставе;
- полиартикулярную, при которой воспаляются сразу несколько суставов.
Области возникновения подагры на руках:
- Кисть руки. Заболевание поражает всю кисть целиком.
- Палец руки. Чаще страдают большие пальцы рук.
- Область запястья. Подагру на запястье бывает трудно распознать.
Симптомы
Признаки и симптомы подагры на руках почти всегда возникают внезапно и часто ночью. Общие симптомы включают:
- Сильную боль в суставах. Подагра обычно поражает сустав большого пальца. Другие часто поражаемые суставы руки — локти, запястья и пальцы. Боль будет наиболее сильной в течение первых 4–12 часов.
- Затяжной дискомфорт. После того как утихает самая сильная боль, дискомфорт в суставах сохраняется от нескольких дней до нескольких недель. Более поздние приступы могут длиться дольше и затрагивать больше суставов.
- Воспаление и покраснение. Пораженный сустав или суставы становятся опухшими, нежными, теплыми и красными.
- Ограниченный диапазон движения. По мере развития подагры у человека ограничивается диапазон движения пораженного участка.
Поражение пальца руки проявляется следующим образом:
- Палец выглядит комковатым, кажется, что у него тофусы под кожей.
- Сильная боль и отек.
Типичными симптомами подагры на запястье являются:
- сильная боль;
- припухлость;
- онемение или покалывание, которое усиливается ночью.
Подагра без лечения может привести к повреждению суставов. Немедленно обратитесь за медицинской помощью, если у вас воспалился сустав, это может быть признаком инфекции.
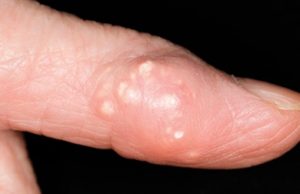
Фото проявления патологии на пальцах и запястье
Представленные фотографии наглядно демонстрируют, как выглядит подагра на пальцах и запястье руки.
Диагностика
Подагру бывает трудно диагностировать, потому что симптомы совпадают с симптомами других заболеваний, таких как инфекция суставов. Сначала врач проводит внешний осмотр и опрос пациента.
После этого может быть взят образец крови для проверки изменений уровня мочевой кислоты. Результаты этого теста не всегда могут быть полезными, поскольку они часто указывают на нормальный уровень мочевой кислоты во время приступа подагры. Вероятно, это связано с тем, что избыток мочевой кислоты вышел из крови и осел в суставах в виде кристаллов.
Чтобы поставить окончательный диагноз подагры, врач может взять образец жидкости из пораженного сустава:
- Это выполняется с использованием местной анестезии и включает в себя введение иглы, удаление небольшого количества жидкости.
- Затем жидкость отправляется в лабораторию, где она проверяется на наличие кристаллов мочевой кислоты.
Если они присутствуют, то подагра подтверждена.
Рентген пораженного участка также может быть использован для проверки повреждения суставов.
Как и чем лечить болезнь?
Терапевтическая цель при подагре — поддерживать уровень мочевой кислоты в крови ниже 6 мг/дл и уменьшать боль. Терапевтические стратегии при заболевании подагрой осуществляются двумя способами:
- нефармакологической терапией (без применения лекарств);
- фармакологической терапией (с использованием лекарств).
Лекарственные средства
Фармакологическая группа — противовоспалительные:
- «Индометацин», действующее вещество — индометацин; формы выпуска — таблетки, мазь для наружного применения; производитель — Болгария. Препарат купирует болевой синдром.
- «Напроксен», действующее вещество — напроксен; формы выпуска — таблетки, мазь для наружного применения; производитель — Словения. Жаропонижающее, анальгезирующее, противовоспалительное.
- «Ибупрофен», действующее вещество ибупрофен; формы выпуска — таблетки, мазь для наружного применения, производитель – Италия. Обладает болеутоляющим и жаропонижающим действием.
- «Бутадион», действующее вещество — фенилбутазон; формы выпуска — мазь для наружного применения, таблетки; производитель — Венгрия. Тормозит синтез простагландинов, снижая тем самым воспалительные реакции в тканях.
- «Диклофенак», действующее вещество — диклофенак натрия; форма выпуска — мазь для наружного применения, таблетки; производитель — Россия. Оказывает выраженное противовоспалительное, анальгезирующее и жаропонижающее действие.
- «Фаниган», действующие вещества — диклофенак, масло льна, ментол, метилсалицилат; форма выпуска — мазь для наружного применения, таблетки; производитель — Индия. Обладает ярко выраженным обезболивающим, противовоспалительным и жаропонижающим действием.
Фармакологическая группа — антигиперурикемические:
- «Колхицин», действующее вещество — колхицин (0,5 мг в каждой таблетке); форма выпуска — таблетки; производитель — SEID LAB, Испания. Колхицин эффективно применяют при острых приступах подагры. Противоподагрическое, обезболивающее.
- «Аденурик», действующее вещество — фебуксостат; форма выпуска — таблетки; производитель — Европа/Индия. Действующее вещество уменьшает образование мочевой кислоты.
- «Аллопуринол», действующее вещество — аллопуринол; форма выпуска — таблетки; производитель — Германия. Препарат уменьшает выработку мочевой кислоты за счет ингибирующего действия ксантиноксидазы на фермент, который продуцирует мочевую кислоту.
- «Зилорик», действующее вещество — аллопуринол; форма выпуска — таблетки; производитель — Швейцария. Снижает выработку организмом мочевой кислоты.
- «Милурит», действующее вещество — аллопуринол; форма выпуска — таблетки; производитель — Венгрия. Снижает уровень мочевой кислоты.
Также, часто используются кортикостероиды для облегчения симптомов острых приступов подагры.
Кортикостероиды показаны пациентам, которым противопоказаны НПВП. Если подагра односторонняя, то внутрисуставное введение наиболее эффективно.
Когда нужно делать операцию?
Хирургическое вмешательство требуется для удаления отложений мочекислых соединений. В большинстве случаев достаточно лекарств. Удаление отложений хирургическим путем необходимо, когда:
- тофус мешает механическому действию сустава, ограничивая диапазон движения;
- отложения вызывают инфекцию.
Операция, как правило, проводится под общей/местной новокаиновой или лидокаиновой анестезией. Хирург удаляет отложения, после чего зашивает ткани. Снятие швов происходит на 10–12 сутки послеоперационного периода. Удаление тофусов и реконструкция сухожилий способствует улучшению функций руки.
Физиопроцедуры
Физиотерапия стимулирует безопасный кровоток в пораженные заболеванием области, а также снимает боль естественным, без побочных эффектов способом. Наиболее распространенные методы физиолечения:
- Электрофорез. Метод, используемый для разделения групп белков в сыворотке крови. Проявляет местный терапевтический эффект. Для обезболивания локтевых суставов используют анальгин и новокаин, а для стимуляции хрящевых тканей — цинк, серу и литий.
- Грязелечение. Процедура, которая используется для расслабления суставов и мышц.
- Тепловые процедуры. Способствуют рассасыванию отложений мочевой кислоты. Для этого пациентам делают парафиновые и озокеритовые аппликации.
- Бальнеотерапия. Помогает при отечности и болезненности локтевых суставов.
Народная медицина
Для уменьшения боли и купирования симптомов используется также народная медицина.
- Вишня. Вишня эффективно снижает уровень мочевой кислоты. Вишневый сок — отличное натуральное средство от боли при подагре. Потребление не менее 10 ягод в день снижает риск приступов подагры на 35 %. Комбинация вишни и аллопуринола снижает риск приступов подагры на 75 %. Курс лечения — 21 день.
- Сельдерей. Употребление сока сельдерея — одно из самых простых, но эффективных средств от подагры. Нужно мелко нарезать 4 стебля сельдерея и пропустить их через соковыжималку. Добавить 100 мл воды, 1/2 огурца и сок 1 лимона. Принимать напиток один раз в сутки на протяжении 14 дней.
- Полезный настой. Взять ромашку, цветы липы, цветы черной бузины и зверобой. Каждого компонента по 20 г. Залить смесь двумя стаканами кипятка и настоять в течение 20 минут. Выпить за день. Курс лечения — 17 дней.
Лечит ли диета?
Общие принципы диеты при подагре:
- Потеря веса. Сокращение количества калорий и снижение веса — даже без диеты с ограничением пуринов — снижает уровень мочевой кислоты и уменьшает количество приступов подагры. Потеря веса также снижает общую нагрузку на суставы.
- Сложные углеводы. Ешьте больше фруктов, овощей и цельных зерен. Избегайте продуктов и напитков с кукурузным сиропом, с высоким содержанием фруктозы, ограничивайте потребление натурально сладких фруктовых соков.
- Вода. Потребляйте достаточное количество (1,5–2 литра) воды в сутки.
- Жиры. Сократите потребление красного мяса, жирной птицы и жирных молочных продуктов.
- Белки. Делайте акцент на диетическое мясо птицы, нежирные молочные продукты и чечевицу в качестве источников белка.
Профилактика
Упражнения для рук и пальцев помогут уменьшить боль и поддержать диапазон движений.
- Держите руки перед собой ладонями вниз. Потяните пальцы к потолку, держа ладонь параллельно полу. Напрягите и удерживайте в течение 5 секунд. Повторите 2 или 3 раза.
- Держите руки ладонями к земле. Согните каждый палец. Попробуйте подвигать пальцами на каждой руке. Старайтесь не сгибать запястья. Повторяйте это движение до двух раз в день.
- Держите руки прямо перед собой ладонями вниз. Медленно раздвигайте пальцы, пока они не будут максимально далеко друг от друга, насколько это возможно. Затем сожмите кулак, удерживая его максимум 5 секунд. Повторяйте два раза в день.
Итоги:
- Основной причиной подагры на руках является нестабильная работа почек.
- Мужчины более восприимчивы к заболеванию, чем женщины.
- Медикаментозное лечение патологии включает 2 этапа: снятие острых симптомов приступа и последующая базовая терапия.
- Хирургическое вмешательство требуется (крайне редко) для удаления отложений мочекислых соединений.
- Физиотерапия стимулирует безопасный кровоток в пораженные заболеванием области, а также снимает боль естественным, без побочных эффектов способом.
- Для уменьшения проявления симптомов используется также народная медицина.
Окончила колледж НФаУ по специальности фармация при Харьковском национальном фармацевтическом университете.
Источник