Бронхиальная астма у детей дифференциальная диагностика с пневмонией

Для того чтобы начать эффективное лечение заболевания, важно сначала поставить правильный диагноз. И в первую очередь требуется исключить болезни, которые имеют такую же симптоматику, как и бронхиальная астма.
Именно для этого и была разработана и успешно применяется дифференциальная диагностика. Подтверждение диагноза при бронхиальной астме – это важный этап, предшествующий лечению болезни.
Бронхиальная астма

Бронхиальная астма – это хроническое неинфекционное заболевание. Воспалительный процесс, протекающий в бронхах, вызывает увеличенное выделение густого, трудно выводящегося секрета. Кроме этого, возможен отек слизистой бронхов.
Пациент испытывает затруднения при дыхании, у него появляется сухой кашель, возможно развитие одышки. Дыхание становится свистящим, выдох значительно длиннее вдоха. Приступ бронхиальной астмы сопровождается удушьем.
Дифференциальная диагностика при бронхиальной астме позволяет исключить заболевания, проявляющиеся похожими симптомами, но требующие совершенно другого лечения.
Необходимость дифференциальной диагностики при бронхиальной астме

Бронхиальная астма на ранних стадиях имеет слабовыраженную симптоматику. Приступы случаются редко. Одышка если и появляется, то только после физической нагрузки.
В этот период ее легко спутать с респираторными заболеваниями, вызывающими подобные симптомы.
Больной чаще всего не обращается к врачу, предпочитая справляться с недомоганием собственными силами.
Однако астма требует совершенно иного лечения, чем инфекционные заболевания. Так как чаще всего приступы развиваются на фоне аллергических реакций, в первую очередь необходимо бороться именно с этой проблемой.
Для того чтобы точно определить заболевание и подтвердить или опровергнуть диагноз «бронхиальная астма», необходима дифференциальная диагностика.
Только после этого врач может назначить правильное лечение и подобрать эффективные препараты.
В чем суть дифференциальной диагностики
Бронхиальная астма – заболевание, которое достаточно трудно диагностировать. Для подтверждения или опровержения диагноза врачу необходимо провести дифференциальную диагностика. Она состоит из следующих этапов:
- Сбор и систематизация жалоб пациента.
- Осмотр больного.
- Выяснение информации о наличии одышки, условиях ее появления.
- Изучение анамнеза пациента, выявление случаев аллергических реакций.
- Проведение клинических исследований крови и мочи, анализ их результатов.
- Оценка функции дыхания. Для этого применяют спирографию и другие методы.
Дифференциальная диагностика требует проведения комплексного обследования. Только опираясь на все собранные данные, можно утверждать, что пациент страдает бронхиальной астмой.
Дифференциальная диагностика бронхиальной астмы
Так как бронхиальная астма по своим симптомам очень похожа на некоторые другие заболевания, важно провести ряд исследований. На основании полученных данных можно поставить дифференциальный диагноз.
Симптомы при бронхиальной астме схожи с проявлениями бронхита, сердечной астмы и других патологий.
Кроме того, состояние удушья, например, может вызвать и перекрывание дыхательных путей инородным телом.
Особенности бронхиальной астмы

Для того чтобы поставить правильный диагноз, важно учитывать всю совокупность признаков. У пациента должны присутствовать характерные для БА симптомы. К ним относят:
- приступы сухого кашля;
- одышку, появляющуюся даже при незначительной физической активности;
- состояние удушья, купирующееся только с помощью расширяющих бронхи лекарственных препаратов.
Все эти симптомы доставляют сильный дискомфорт пациенту и вынуждают обратиться его за врачебной помощью.
Для постановки диагноза врач использует методы дифференциальной диагностики. При этом он в первую очередь обращает внимание на симптомы, которые всегда связаны с бронхиальной астмой.
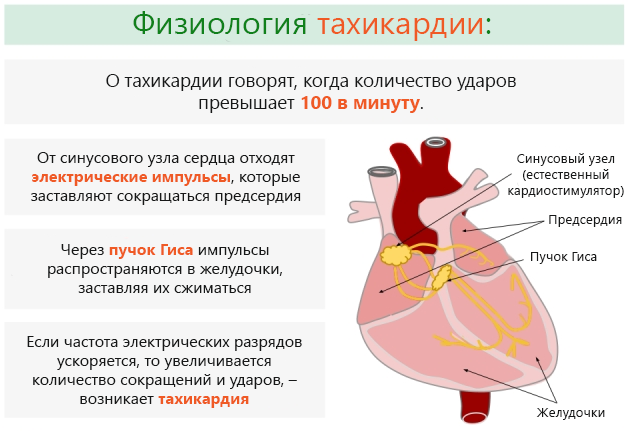
Бледность кожных покровов, увеличение частоты сердечных сокращений, изменение ритма дыхания – все это относят к типичным симптомам БА у взрослых и детей. Очень часто при аускультации врач может услышать хрипы (свистящие, слышимые с обеих сторон грудной клетки).
Однако важно помнить, что подобную симптоматику могут давать и другие болезни, не связанные с хроническим воспалительным процессом в бронхах. Из наиболее часто встречающихся патологий следует отметить:
- сердечную астму;
- ХОБЛ;
- хронические неспецифические заболевания легких;
- новообразования в легких.
Именно поэтому дифференциальная диагностика является важным инструментом для постановки правильного диагноза.
Отличие от хронического бронхита
Бронхиальная астма по своей симптоматике очень похожа на хронический бронхит. Но при этих патологиях используют совершенно разные схемы лечения.
Именно поэтому очень важно правильно дифференцировать заболевание и не только установить его первопричину, но и определить пути лечения.
При дифференциальной диагностике выявляется ряд принципиальных отличий бронхита от бронхиальной астмы:
- Появление одышки при бронхите не связано с наличием аллергена. Приступообразность проявлений отсутствует.
- Сухие хрипы появляются в первой фазе дыхания и слышны даже на расстоянии.
- При бронхите отсутствует обратимость симптомов.
Для окончательной постановки диагноза следует провести ряд лабораторных исследований. Врач назначает:
- исследование мокроты;
- рентгенографию легких;
- пикфлоуметрию;
- анализ крови и мочи.
На основании всех данных врач может отличить бронхиальную астму от хронического бронхита.
Отличие от сердечной астмы

Дифференциальная диагностика имеет большое значение и для различия сердечной и бронхиальной астмы. Установлено, что многие заболевания сердечно-сосудистой системы, например, левожелудочковая недостаточность, могут давать симптомы, схожие с приступом БА.
Такое состояние пациента называется сердечной астмой. При этом больной страдает от одышки, сильного кашля и учащенного сердцебиения. Могут наблюдаться и приступы удушья.
При развитии приступа сердечной астмы возможен отек легких и бронхов и выделение пенистой мокроты. В этом случае, в отличие от приступа бронхиальной астмы, больному труднее сделать вдох, чем выдох.
Также нет никакой связи между ухудшением состояния больного и воздействием аллергенов или других провоцирующих факторов.
Для снятия приступа зачастую достаточно принять препарат нитроглицеринового ряда.
Из-за схожести симптомов пациенту в обязательном порядке назначают ЭКГ, УЗИ сердца и рентгенографию. Это поможет подтвердить или исключить сердечную астму.
Отличие от ХОБЛ и других заболеваний легких

ХОБЛ (хроническая обструктивная болезнь легких) – заболевание дыхательной системы, сопровождающееся не полностью обратимой обструкцией дыхательных путей. Для него характерен воспалительный процесс в тканях легких.
Данная болезнь неизлечима. По своим проявлениям она может быть похожа на ряд других не менее опасных заболеваний, таких как, например, бронхиальная астма.
Именно поэтому постановка дифдиагноза в этом случае является необходимым действием для назначения правильного лечения.
Проще всего проводить дифференциальную диагностику на ранних стадиях заболевания, до появления осложнений. Если у пациента подозревают ХОБЛ, обязательна проверка и на БА, так как симптомы этих болезней сходны.
Методы исследования врач выбирает, исходя из состояния больного. Однако в любом случае есть ряд анализов, проведение которых необходимо:
- анализ крови;
- рентгенография легких;
- исследование мокроты;
- оценка функции внешнего дыхания.
К основным отличиям ХОБЛ от БА следует отнести:
- Одышка при бронхиальной астме является приступообразной. При ХОБЛ она постоянная. При отсутствии лечения симптомы медленно нарастают.
- В развитии БА большую роль играет наследственная предрасположенность. ХОБЛ не связана с генетическими факторами.
- ХОБЛ часто развивается у курильщиков.
- БА чаще всего диагностируется в детстве, а ХОБЛ — после 40 лет.
- Астму могут сопровождать проявления аллергии.
- При ХОБЛ обструкция бронхов необратима.
- Тяжелая форма ХОБЛ вызывает поражения сердца.
Для диагностики часто назначают тест на диффузную емкость легких. При ХОБЛ она ниже нормы.
Кроме ХОБЛ, похожую симптоматику могут вызывать и другие заболевания легких. Чаще всего встречаются:
- бронхоэктатическая болезнь;
- пневмокониозы.
Дифференциальная диагностика позволяет точно определить заболевание. Это необходимо для назначения корректного лечения.
Методы дифдиагностики
Методы дифференциальной диагностики бронхиальной астмы достаточно разнообразны. Для уточнения диагноза врач использует не только изучение и сопоставление симптомов. Пациенту назначаются разнообразные анализы и обследования.
В обязательном порядке пациент сдает анализы крови и мочи. При этом при бронхиальной астме будет наблюдаться повышенный уровень иммуноглобулина Е, эозинофилов и СОЭ (в период обострения).
Важное значение для дифдиагностики имеет и анализ отделяемой мокроты. В ней также будет выявлен повышенный уровень эозинофилов.
Кроме этого, пациенту назначают:
- Кожные пробы для выявления провоцирующего заболевание аллергена.
- Пикфлоуметрию для оценки скорости выдоха.
- Спирометрию для исследования функции внешнего дыхания.
- Рентгенографию легких.
На основании всех полученных результатов врач ставит пациенту диагноз и назначает лечение.
Дифференциальная диагностика у детей

Дифференциальная диагностика бронхиальной астмы у детей зачастую затруднена из-за того, что маленький пациент не всегда может точно описать свои симптомы.
Вероятность постановки точного диагноза увеличивается, если у пациента есть родственники, страдающие БА, или были документально зафиксированы:
- случаи атопической формы дерматита;
- проявления аллергического ринита, конъюнктивита.
Но даже если такие данные отсутствуют, а у ребенка наблюдается одышка, хрипящее дыхание, сухой кашель и ощущение заложенности грудной клетки, исследования для подтверждения или исключения БА необходимы.
При постановке диагноза следует исключить:
- попадание инородного тела в дыхательные пули;
- воспаление легких и другие инфекционные заболевания;
- кистозный фиброз;
- дисплазию легких и бронхов;
- иммунную недостаточность.
После сбора всех данных, разговора с родителями и ребенком и проведенных исследования врач ставит диагноз.
Действия после подтверждения диагноза
Если с помощью дифференциальной диагностики врач установил диагноз «бронхиальная астма», назначается соответствующее лечение. В зависимости от тяжести заболевания и состояния пациента врач назначает лекарственную терапию, направленную на купирование симптомов.
Лечение бронхиальной астмы проводится в течение всей жизни пациента. Даже в состоянии ремиссии необходимо принимать меры по предотвращению приступов. Отказ от медикаментов может вызвать обострение болезни и развитие тяжелых осложнений.
Кроме этого, больному следует пересмотреть свой образ жизни, выделить время для полноценного сна и отдыха, отказаться от вредных привычек и начать укреплять иммунитет.
В заключение
Дифференциальная диагностика бронхиальной астмы – важнейший врачебный инструмент, позволяющий точно установить диагноз. Это необходимо для максимально эффективной помощи больному.
Так как многие заболевания разных органов и систем имеют похожую симптоматику, но требуют разного лечения, врач должен провести все этапы диагностики для постановки дифдиагноза.
Источник
Пневмония
– остр инф забол-е легких, преимущественно
бак.этиологии, х-ся очаговым поражением
респираторных отделов с внутриальвеолярной
экссудацией.
Классификация:
1)по этиологии: бак, вир, гриб, паразит,
хламидийная, микоплазменная, смеш.
2)По
месту возникновения: 1-внебольничная
и 2-госпитальная (после 48-72 часов после
госпитализации или через 48 часов после
выписки)
3)по
морфологическим формам: очаговая,
очагово-сливная, моно- и полисегментарная,
лобарная (крупозная), инетрстициальная.
4)аспирационная
(при рефлюксах, дисфагии, при нарушении
сосания) и вентиляционная (у пациентов
на ИВЛ, ранняя до 5 сут, поздняя – после
5 сут).
5)у
н/р – внутриутробная и постнатальная
пневмония.
6)По
тяжести: средней тяжести и тяжелая (по
клинике и осложнениям)
7)осложнения:
легочные (плеврит, абсцесс, пневмоторакс,
пиопневмоторакс) и внелегочные (ИТШ,
ССН, ДВС).
Клиника:
кашель с отделением мокроты. Вызывается
при действии на болевые рцепторы
пораженной тк – кашель сочетается с
болью. Отставание больной части грудной
клетки. Если нижнедолевая пневмония –
боли в животе, клиника аппендицита.
Одышка из-за выпадения участка легкого,
интоксикации. Инспираторного характера.
Лихорадка. Слабость, нарушение общего
состояния. Перкуторно и аускультативно
изменения в легких (сначала появляются
первкуторные, а затем аускультативные
изменения). Локальное бронхиальное
дыхание, ослабление. Инспираторная
крепитация при аускультации.
Мелкопузырчатые хрипы. Усиление
голосового дрожания.
Диффд-з:
1.Лихорадка более 3 дней. При бронхите
– субфебрильная, при БА – нет.
2.Одышка
– инспираторная. При бронхите –
смешанная, при БА – экспираторная.
3.Рентген.
4.ОАК:
лейкоцитоз. При БА – эозинофилы.
23) Пневмонии у детей. Принципы лечения
Пневмония
– остр инф забол-е легких, преимущественно
бак.этиологии, х-ся очаговым поражением
респираторных отделов с внутриальвеолярной
экссудацией.
Госпитализация:
1.по жизненным показаниям (необходимость
интенсивной терапии, реанимации –
ДН2-3, токсическая и токсико-септическая
формы, подозрение на стафилококковую
деструкцию легких, плевриты), 2.особенности
реактивности ор-ма и клиники (затяжное
течение, угроза хронизации – при рахите
2-3 степ, гипотрофии, аномалии конституции;
осложнениях — анемии, гнойном отите,
ателектазе, пиурии, диспепсии; у н/р,
недоношенных 1 года жизни, рецидивые,
интерстициальная пневмония).
3.неблагоприятные соц-быт условия.
Дома:
при нетяжелой, неосложненной форме.
Режим, диета. Постоянный контроль
педиатра, Ртг, ОАК, ОАМ. А/б – внутрь
(амоксициллин, аугментин, амоксиклав,
цефуроксим, цефаклор, макролиды –
азитромицин, кларитромицин). Если
требуется парентерально, то лучше
цефтриаксон.Витамины, лактобактерин.
После курса а/б – бифидумбактерин. При
высокой лихорадке – жаропонижающие
(аспирин, анальгин, индометацин,
ибупрофен, напроксен, эреспал). При
наличии сухого навязчивого кашля –
противокашлевые (глауцин, синекод,
либексин). Отхаркивающие средства –
стимулируют обр-е жидкого компанента
и усиливают моторику бронхов (солодка,
термопсис, алтей, туссин). Регидранты
секрета (гидрокарбонат натрия). Муколитики
– разжижают мокроту (флуимуцил,
ацетилцистеин). Мукорегуляторы –
муколитики и улучшают отхождение
мокроты (бромгексин, лазолван,
амброгексал). Лучше использовать
ингаляционное введение муколитиков
(небулайзер, УЗ-ингалятор). После
окончания острого периода – растительные
стимулирующие препараты и витамины.
Лечение
в стационаре:
режим, диета (увелчиить грудное
вскармливание, временно отказаться от
прикорма, допаивать). ДН 2-3 – оксигенотерапия
(наиболее эффективно СРАР). При вязкой
мокроте – щелочные ингаляции,
ацетилцистеин (не более 20 ингаляций на
курс, не чаще 2 раз в день). Витамины. А/б
– по виду возбудителя.
Принципы:
1.детям школьного возраста с остр
пневмонией без токсикоза и осложн,
внебольничной – пенициллин 100-150 тыс
ЕД/кг.
2.при
аллергии на пенициллин или если получал
его недавно – цефалоспорины 2-3(цефуроксим,
цефотаксим, но не при аллергии) или
макролиды (азитромицин, кларитромицин)
3.при
госпитальной инфекции – вв цефалоспорины
3-4 (цефотаксим, цефипим) + аминогликозиды
2-3 (амикацин), карбопенемы (имипенем,
меропенем) в сочетании с аминогликозидами
(амикацин, гентамицин), ванкомицином
(или без них). При неэффективности или
ИВЛ-ассоц пневмонии – фторхинолоны
(ципрофлоксацин) с карбопенемами
(имипенем, меропинем).
4.тяженые
стаф, пневмок, энетерок пневмонии –
вв ванкомицин или линезолид (можно в
сочетании с амингликазидами)
5.афебрильная
пневмония – макролиды
6.аспирационная
нетяжелая пневмония – цефтриаксон
(можно с гентамицином), тяжелая –
карбапенемы.
При
пневмоцистной пневмонии назначают
триметоприм (бисептол, бактрим).
При
стафилококк пневмонии – антистаф
иммуноглобулин.
Курс
а/б не менее 10 дней. При комбинации
препаратов – от мена последовательная.
Физиотерапия
– УВЧ, инфракарсная лазеромагнитотерапия,
СВЧ, электрофорез, озокерито-парафиновое
лечение. При рахите – общее УФО. ЛФК,
массаж.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Диагностика бронхиальной астмы проводится не только для заключения верного диагноза заболевания, но также и для выявления причин, спровоцировавших появление недуга, степени тяжести заболевания.
Это необходимо для назначения правильного и эффективного лечения болезни.
Для установки диагноза бронхиальной астмы, врачу помогают:
- анамнез;
- физикальное обследование;
- лабораторная диагностика;
- дифференциальная диагностика;
- инструментальное обследование.
Анамнез
Анамнез – это совокупность сведений, которые врач получает от самого пациента или от лиц, знающих его.
Клиническая картина
В процессе сбора анамнеза пациент рассказывает, прежде всего, обо всех симптомах, беспокоящих его в разные периоды заболевания.
Основным симптомом при бронхиальной астме является приступ. Он характеризуется затрудненным дыханием: вдох происходит быстро, а выдох в силу биомеханических причин увеличивается в 3-4 раза.

При этом характерно появление свистящих звуков и хрипов. Во время приступа больной принимает вынужденную позу, при которой он сидит, наклонясь вперед и опираясь локтями в колени.
Во время приступа бронхиальной астмы в процессе дыхания задействованы мышцы плеч, спины, брюшной полости. Лицо приобретает синюшный цвет, выступает холодный пот.
Пациент также рассказывает о том, как часто случаются приступы, а также как долго и как сильно длится удушье.
По этим сведениям врач может сделать предварительные выводы о степени тяжести бронхиальной астмы.
Условия жизни и работы пациента
Весьма информативными для врача являются сведения о том, в каких условиях проживает и работает больной.
Если жилье или рабочее место характеризуется повышенной сыростью, наличием старой мебели, подушек, ковров и пр., то это может стать весомой причиной для развития бронхиальной астмы.
Дело в том, что данный недуг в своей основе содержит гиперчувствительность бронхов на самый незначительный раздражитель.
При аллергической (атопической) астме наличие такого раздражителя провоцирует возникновение удушья. У пациента следует также узнать, не возникает ли аллергия на бытовую химию или на вещества, присутствующие на производстве.
Наследственность
При опросе пациента врач обязательно должен уточнить, есть ли среди ближайших родственников лица, страдающие аллергическими заболеваниями и бронхиальной астмой. По статистике, у 30% астматиков ближайшие родственники (родители, бабушки, дедушки) страдали недугом.
Физикальное обследование
Физикальное обследование предусматривает осмотр пациента, прослушивание и простукивание легких.
Осмотр пациента в период раннего развития бронхиальной астмы никаких сведений не даст, поскольку наружно в физическом строении тела это никак не выражается.
Но если заболевание длится уже не первый год и сопровождается частыми приступами, то у пациента можно наблюдать раздутую округлую грудную клетку.
Это связано с тем, что больным с бронхиальной астмой весьма сложно при удушье сделать выдох. В итоге, грудная клетка принимает такую своеобразную форму.
У детей при тяжелом течении болезни формируется воронкообразная грудная клетка с характерной бороздкой. Кроме того, дети с бронхиальной астмой имеют заниженную массу тела и медленно растут.
Прослушивание (аускультация) дыхания с помощью фонендоскопа. У пациентов с обострением недуга прослушиваются сухие хрипы, иногда четко слышны свистящие звуки. Вне обострения такие звуки можно прослушать только под лопатками или при усиленном выдохе.
Простукивание (перкуссия) легких. При постукивании отдельных участков спины и грудной клетки врач анализирует звуковые явления, возникающие при этом. Перкуссия может быть глубокой и поверхностной.
Чем сильнее простукивание, тем глубже энергия удара проникает в обследуемый орган, т. е. речь идет о глубокой перкуссии. Соответственно, при поверхностной перкуссии сила простукивания менее интенсивна.
При бронхиальной астме над легкими прослушивается высокий «коробочный» звук.
Лабораторная диагностика
Лабораторная диагностика дает возможность врачу ставить более точный диагноз благодаря характерным для бронхиальной астмы маркерам.
Общий анализ крови
Этот анализ назначают при диагностике практически всех заболеваний. Его сдают натощак (ничего не следует есть за 8 часов до анализа). За три дня до сдачи нужно воздержаться от жаренного, копченого, алкоголя.
При бронхиальной астме особых отклонений от нормы этот анализ не показывает. Но возможно повышение в крови эозинофилов.

Эозинофилы – это клетки-чистильщики, являющиеся разновидностью лейкоцитов. Их количественное увеличение говорит о том, что в организме идут аллергические процессы.
Отсутствие в общем анализе крови признаков воспаления и интоксикации дает возможность отличить бронхиальную астму от пневмонии или бронхита.
Иммунологический анализ крови
Перед забором анализа следует отказаться от физических нагрузок и курения. Повышенное содержание общего уровня lgE и специфических иммуноглобулинов Е также свидетельствует о наличии аллергического элемента бронхиальной астмы.
Микроскопия мокроты
При бронхиальной астме анализируемая мокрота имеет густой и вязкий вид. Кроме того, в мокроте будут обнаруживаться кристаллы Шарко-Лейдена (кристаллы из ферментов эозинофилов) и спирали Куршмана (прозрачно-белые образования, напоминающие спираль штопора).
Эти выделения в мокроте являются типичными для бронхиальной астмы. Забор мокроты проводится натощак в стерильный контейнер.
При этом следует почистить зубы и прополоскать ротовую полость, а также выпить больше жидкости для облегчения отхождения мокроты.
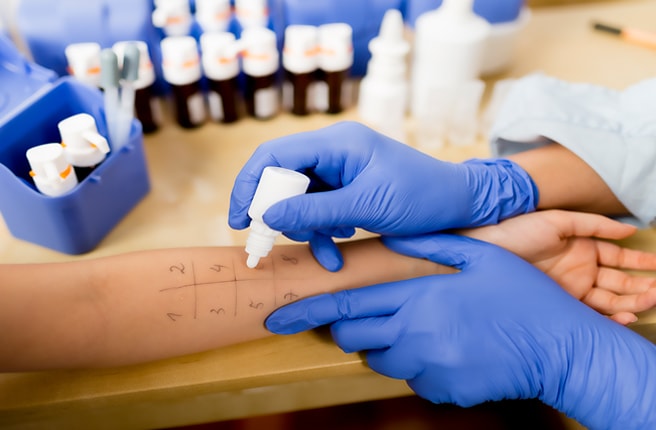
Аллергические пробы
Данная диагностика проводится с применением кожных скарификационных проб и тест-уколов.
При скарификационной пробе на коже внутренней поверхности предплечья с помощью скарификатора проделываются неглубокие царапины.

На каждую царапину наносится капля аллергена. Через 15 мин кожа осматривается на предмет наличия аллергии.
Если появились покраснения, припухлость или волдыри, значит, у пациента есть аллергия на определенный раздражитель, который может вызывать приступы бронхиальной астмы.
При тест-уколе специальной иглой аллерген вводится под кожу на определенную глубину. Оценка результатов такая же, как и при скарификации.
Анализ кала
Наличие паразитов в организме может также провоцировать развитие бронхиальной астмы. Например, аскариды затрагивают кровеносную систему легких, ослабляют иммунитет, приводят к повышению аллергийных реакций организма.
Применение дифференциальной диагностики
Дифференциальная диагностика предполагает исключение подозреваемых у пациента заболеваний из-за отсутствия определенных симптомов. В конечном итоге, врач приходит к правильному диагнозу.
Дифференциальная диагностика бронхиальной астмы проводится со следующими болезнями.
Острый и хронический бронхит
Бронхиты – это самые первые заболевания, с которыми дифференцируется бронхиальная астма. Острый бронхит, как правило, начинается с респираторной инфекции.
Для него характерен кашель и боль за грудиной. Иногда прослушиваются хрипы, и наблюдается обструкция бронхов.

Повторяющиеся приступы могут вызвать подозрения на бронхиальную астму. Довольно сложно различить астму и хронический бронхит у пациентов после 40-ка лет, особенно у заядлых курильщиков.
Тем более, что периоды обострения хронического бронхита весьма похожи на бронхиальную астму. Общим симптомом заболеваний может стать хронический продуктивный кашель и обструкция (воздушная непроходимость) с ограничением выдоха.
Однако даже при оптимальном лечении у больных бронхиальной астмой не удается убрать полностью обструкцию.
При бронхиальной астме характерны приступы ночью, когда человек находится в состоянии покоя. У хронического бронхита такой тенденции не наблюдается.
Использование кортикостероидов при лечении бронхиальной астмы приносят пациентам значительное облегчение, а больным хроническим бронхитом не помогают.
Но бывает и напротив, когда у некоторых пациентов с бронхиальной астмой возникает сопротивляемость к большим дозам кортикостероидов, а при обострении хронического бронхита эти препараты могут оказать положительное действие.
Обструкция верхних дыхательных путей
Иногда непроходимость дыхательных путей обусловлена появлением опухоли, чужеродного тела, параличом голосовых связок.
Симптомы, которые появляются при перечисленных причинах, весьма похожи на симптомы бронхиальной астмы. Дифференциальная диагностика выявляет нарушение вдоха, а не хрипы.
Синдром гипервентиляции
При этом заболевании могут проявляться повторяющиеся приступы одышки в состоянии покоя. Такие приступы обусловлены некоторыми условиями – замкнутыми пространствами, общественным транспортом.
Кроме того, такие приступы возникают только вечером или ночью. При этом характерны покалывания и «ползания мурашек» в ладонях, стопах, в области вокруг рта.
У пациента наблюдается сухость во рту, тошнота, головокружение и боль в груди. Данный диагноз характерен для людей с физиологической патологией грудной клетки, поэтому появление в этом случае бронхиальной астмы не исключено.
Муковисцидоз
В последнее время появляются случаи, когда прослушивание пациентов с данным диагнозом приводит к подозрению на бронхиальную астму.
Здесь также необходима дифференциальная диагностика. Однако при муковисцидозе у больных происходит нарушение желудочно-кишечного тракта, функций поджелудочной железы.
Кроме того, в отделяемом потовых желез наблюдается повышенное содержание хлоридов и натрия.
Диагностирование болезни специальными приборами
Инструментальная диагностика астмы достоверно подтверждает диагноз. В современной медицине используются следующие исследования.
Спирограмма
Для определения бронхиальной астмы очень важным является исследование функции внешнего дыхания (ФВД). Сначала определяется объем ускоренного выдоха за секунду.
Далее пациент принимает бронхолитический препарат. После его приема мышечная стенка бронхов расслабляется, и расширяется просвет. Снова делается замер объема воздуха при выдохе за секунду.
Соотношение этих показателей в норме составляет 0,75. При бронхиальной астме он гораздо ниже. Для проведения исследований используется специальный аппарат спирограф.
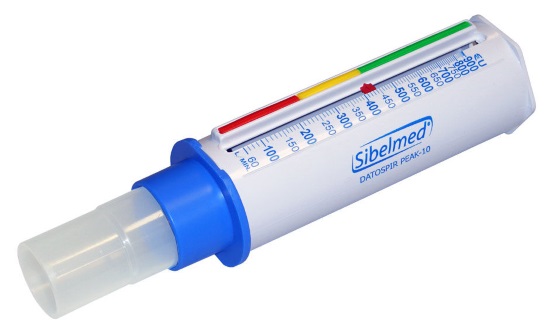
Пикфлуометрия
Это метод измерения максимальной (пиковой) скорости воздуха при усиленном выдохе (ПСВ). Пациент в домашних условиях с помощью пикфлуометра делает ежедневные замеры и ведет дневник.
Это помогает определить лучшие результаты, понять от чего меняются показатели. Все это позволяет врачу найти оптимальное лечение бронхиальной астмы.

Рентген легких и компьютерная томография
Если дифференциальная диагностика на начальных этапах развития астмы затруднена, то используются рентгенологические исследования, которые включают в себя рентгеноскопию и рентгенографию органов грудной клетки в трех проекциях.
Томография назначается, если есть сомнения в диагнозе бронхиальной астмы на фоне длительного кашля и приступов удушья.
Бронхоскопия
По показаниям может быть назначено исследование трахеи и бронхов, используя оптические приборы. При бронхоскопии в бронхоскоп вводится металлический направитель и катетер.
Как только катетер достиг необходимого участка бронхов, через него подается хлорид натрия в объеме 100-200 мл.
Затем раствор собирается с помощью электроотсоса в стерильную посуду и отправляется на исследование в лабораторию. Для сравнения: у здорового человека количество эозинофилов – 1%, а пациента с бронхиальной астмой – 30-80%.
Итак, в арсенале современной медицины находится достаточно много методов для диагностирования бронхиальной астмы. Правильный диагноз весьма важен для назначения верного лечения и облегчения состояния пациента.
Желаем вам, чтобы ни один из описанных методов диагностики не обнаружил ни у вас, ни у ваших близких такое серьезное заболевание, как бронхиальная астма.
Источник