Чем лечить микоплазма и хламидия пневмония


Хламидия пневмония — возбудитель тяжелого воспалительного процесса в легочной ткани, который с трудом поддается терапии, часто протекает в атипичной форме и заканчивается летальным исходом. Хламидия — микроб-паразит, обитающий внутри клеток организма человека и провоцирующий развитие различных заболеваний. Название «хламидия» в переводе с древнегреческого языка означает «мантия» и отражает наличие оболочки вокруг микробных частиц.
Хламидийная пневмония отличается особой симптоматикой и атипичным развитием. Попав в клетку человеческого организма, хламидии начинают активно размножаться и образовывать ретикулярные тельца, которые разрывают клеточные оболочки и выходят в кровяное русло. Так развивается инфекционный процесс. У больных на фоне высокой температуры возникает сухой приступообразный мучительный кашель, появляется боль и першение в горле, охриплость голоса, насморк и другие респираторные проявления. В дальнейшем присоединяются внелегочные признаки — миалгия, артралгия, цефалгия, лимфаденит. Симптомы хламидийной инфекции во многом напоминают банальное ОРВИ, что затрудняет диагностику пневмонии. Характерной особенностью chlamydia pneumoniae является способность размножения в различных типах клеток. Поэтому хламидийная пневмония нередко сопровождается отитом, синуситом, бронхитом, тонзиллитом.
Патология у детей протекает намного тяжелее, чем у взрослых. У лиц с иммунодефицитом стремительно нарастает интоксикация, развивается гепатоспленомегалия и осложнения, опасные для жизни. Хламидийная пневмония возникает как спорадическое воспаление среди молодого контингента. Описаны вспышки инфекции в изолированных коллективах и отдельных семьях.
Диагностика недуга заключается в проведении аускультации, рентгенографии органов грудной полости, бактериологического исследования отделяемого зева, иммунограммы. Всех больных необходимо изолировать от окружающих и обеспечить им полный покой. Инфекция распространяется капельным путем и считается довольно контагиозной. Лечение заключается в проведении противомикробной терапии, применении иммуномодуляторов и физиотерапевтических процедур. Неадекватная терапия — причина рецидива и высокого риска инфицирования родных и близких. Длительный хламидиоз осложняется развитием бронхиальной астмы и прочими тяжелыми недугами.
Хламидийная и микоплазменная пневмонии – заболевания, вызванные атипичными микроорганизмами, на сегодняшний день являются важной проблемой диагностики и терапии.
Этиология
Chlamydia pneumoniae – микроб семейства Chlamydiaceae, представляющий в этиологическом отношении практический интерес для пульмонологии.

Chlamydia pneumoniae
Хламидия — очень мелкий неподвижный микроорганизм, имеющий округлую форму и не образующий капсулы. Он занимает промежуточное положение в иерархии живых форм. Хламидии напоминают вирусы тем, что располагаются внутри клетки хозяина и потребляют ее энергию. Самостоятельно они не способны синтезировать АТФ. Как и бактерии, хламидии содержат ДНК и РНК, рибосомы, бинарно делятся и имеют твердую, липополисахаридную оболочку.
По Граму хламидии не окрашиваются. Основным методом их выявления является окраска по Романовскому-Гимзе. В мазке элементарные тельца имеют пурпурный цвет, а ретикулярные тельца голубой.
Патогенность, токсигенность и вирулентность хламидий обусловлена белками-адгезинами наружной мембраны, эндо- и экзотоксинами, а также белком теплового шока.
Хламидии распространены повсеместно. Их главные хозяева – человек, птицы и млекопитающие. Бактерии неустойчивы во внешней среде и весьма чувствительны к нагреванию, высушиванию, УФ-облучению, действию спирта, эфира, хлорсодержащих дезинфектантов. При низкой температуре хламидии сохраняют свои инфекционные свойства.
Эпидемиология
Легочной хламидиоз — антропогенное заболевание, возникающее только у людей. Источником хламидийной инфекции является больной человек и бактерионоситель. Бессимптомным носителем микроба в настоящее время считается каждый второй взрослый человек и каждый десятый ребенок. Заражение чаще всего происходит в местах массового скопления людей через отделяемое респираторного тракта.
Пути проникновения инфекции:
-
 Заражение Chlamydia pneumoniae происходит воздушно-капельным путем в результате общения с зараженным человеком. Бактерии распространяются в процессе разговора, кашля или чихания. Патогенные микроорганизмы выделяются вместе со слюной и слизью больного человека.
Заражение Chlamydia pneumoniae происходит воздушно-капельным путем в результате общения с зараженным человеком. Бактерии распространяются в процессе разговора, кашля или чихания. Патогенные микроорганизмы выделяются вместе со слюной и слизью больного человека. - Возможно внутриутробное инфицирование плода через околоплодные воды. Такой путь распространения инфекции называется трансплацентарным.
- Заражение новорожденных детей больной матерью во время родов — вертикальный или нисходящий путь передачи возбудителя.
- Контактно-бытовой путь реализуется в данном случае при непосредственном контакте здорового и больного человека — при поцелуе.
- Гематогенный путь — системное инфицирование через кровь.
Проникая в организм человека, патогенная микрофлора вызывает развитие пневмонии.
В группу риска по развитию хламидийной пневмонии входят:
- Лица с иммунодефицитом,
- Маленькие дети,
- Подростки,
- Беременные женщины,
- Пожилые люди,
- Диабетики,
- Курильщики,
- Больные с аутоиммунной патологией.
Для легочного хламидиоза не характерна определенная сезонность. Хламидии пневмонии активны круглый год, но чаще всего заболеваемость достигает максимума в осенне-зимний период. Вспышки пневмонии регистрируются циклично – каждые 3–4 года.
Патогенез
Патогенетические звенья хламидийной пневмонии:
- Инвазия микроба — его внедрение в организм человека,
- Адгезия хламидий на поверхности респираторного эпителия,
- Ппроникновение в клетку,
- Поглощение внутриклеточной энергии,
- Запуск целого ряда патологических процессов.
В организме человека хламидии существуют в двух формах — активной и вегетативной. Первая форма — элементарные тельца, которые захватываются клеткой путем образования мембранных везикул. Внутри клетки они трансформируются во вторую форму – ретикулярные тельца, которые нарушают метаболические процессы, активно размножаются и разрушают клеточные структуры. Спустя двое суток их жизненный цикл завершается, вновь образуются элементарные тельца, которые попадают в кровь и разносятся по всему организму, инфицируя новые клетки.

Хламидии тропны к эпителию дыхательных путей: в эпителиоцитах происходит их активное размножение. Инфекция развивается быстро. Период с момента внедрения бактерии в организм и до появления первых симптомов длится примерно месяц. Длительный инкубационный период опасен тем, что за это время больной может заразить очень много людей.
Легочной хламидиоз часто протекает бессимптомно. Больные чувствуют себя удовлетворительно, заражая окружающих. В 80% случаев пневмония проявляется симптомами воспаления верхних дыхательных путей, что также опасно в эпидемическом отношении. Отличительная черта всех хламидий — способность вызывать длительное бессимптомное носительство.
Симптоматика
Диагностика хламидийной пневмонии опирается полностью на лабораторные методы, поскольку отсутствуют характерные клинические признаки данной болезни. Начинается легочной хламидиоз также, как и любое другое простудное заболевание вирусной или бактериальной этиологии. У больных возникают признаки поражения верхних дыхательных путей. После попадания в легочную ткань хламидий развивается воспалительный процесс, который ограничивается долькой или же целой долей легкого. Для данной патологии характерна очаговость поражения.

Инкубационный период длится три недели. Симптоматика нарастает постепенно. Длительный инкубационный период способствует безопасному размножению паразитарной инфекции и заражению окружающих.
Клиническая картина патологии:
- Интоксикационный синдром — лихорадка, слабость, вялость, потеря аппетита, бессонница, ломота во всем теле, озноб, одышка, тошнота, рвота;
- Болевой синдром – головная боль, миалгия, артралгия, боль в груди;
- Катаральный синдром — насморк, заложенность носа, нарушение носового дыхания, конъюнктивит, боль в горле, гиперемия зева, приступообразный сильный кашель, охриплость голоса.
У больных температура тела сначала поднимается до 37 градусов, а по мере развития патологии достигает 39-40 градусов. Характерным симптомом хламидийной пневмонии является сухой мучительный кашель, который возникает приступообразно. Постепенно он становится продуктивным и сопровождается обильным выделением гнойной мокроты, иногда с прожилками крови. Каждый новый приступ кашля ухудшает общее состояние больных.
Но не всегда легочной хламидиоз имеет классическое течение. У одних больных симптомом пневмонии становится слабовыраженный дискомфорт, у других возникают сильные проблемы со здоровьем.
У детей хламидийная пневмония долгое время может протекать бессимптомно. Легочной хламидиоз у малышей имеет свои характерные черты. Сначала заболевание напоминает воспаление трахеи, бронхов, глотки или гортани. Затем появляется главный симптом поражения паренхимы легких – сухой и мучительный кашель. Температура тела поднимается до 39 градусов и не поддается влиянию жаропонижающих средств. У ребенка возникают внелегочные проявления — сыпь на коже, боль во всех суставах, невралгические расстройства, нарушение стула.
Диагностика
Диагностика хламидийной пневмонии вызывает определенные трудности у врачей. Это связано с отсутствием специфической симптоматики, отчетливых физикальных и рентгенологических признаков.

- Во время осмотра пульмонологи выявляют гиперемию задней стенки глотки, регионарный лимфаденит.
- Аускультативные данные вариабельны. У больных по-разному протекает заболевание. Обычно выслушивается жесткое или ослабленное дыхание, сухие или влажные хрипы.
- В общем анализе крови отсутствует лейкоцитоз и нейтрофильный сдвиг формулы.

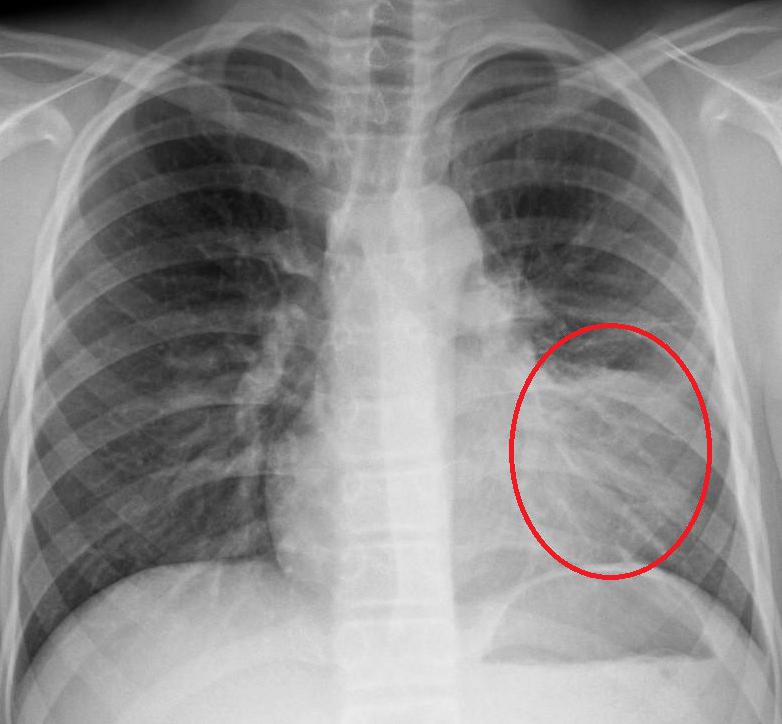
рентгеновский снимок: локализация в верхнем сегменте левой нижней доли
На рентгене определяются изменения бронхов и легочного интерстиция, а также очаговая, сегментарная или долевая инфильтрация, воспалительные уплотнения, усиление легочного рисунка. Чаще эти изменения обнаруживают с одной стороны в нижних легочных полях.
- При подозрении на данный недуг необходимо провести лабораторные испытания. Бактериологическое исследование отделяемого зева в настоящее время не проводится, поскольку долго длится и требует больших затрат. Раньше биоматериал, отобранный у больного, помещали в специальную питательную среду и ждали 20 дней. За это время на поверхности среды появлялись крупные колонии, которые затем изучали под микроскопом.
- Стандартными методами, позволяющими выявить хламидии, являются иммуноферментный анализ – ИФА, прямая иммунофлюоресценция – ПИФ и полицепная реакция – ПЦР. Об активности патологического процесса говорит повышение титра IgM, IgG и IgA более, чем в 4 раза. IgG появляются в крови спустя полтора-два месяца от момента инфицирования. Если его уровень превышает норму, говорят о длительном хроническом течение патологии. Спустя 2 недели после заражения обнаруживают IgM, которые свидетельствует об остром периоде пневмонии.
- ПЦР-анализ позволяет быстро и безошибочно идентифицировать генетический материал возбудителя.
Терапевтические мероприятия
Лечение хламидийной пневмонии комплексное. Оно направлено на борьбу с микробами и укрепление иммунитета больных. Медикаментозную терапию больные получают в домашних условиях. При наличии состояний, угрожающих жизни, им требуется госпитализация в стационар. Госпитализируют пожилых людей, детей, больных с абсцессом, сердечной недостаточностью, аспирацией дыхательных путей.
-
 Противомикробная терапия заключается в применении антибиотиков из группы фторхинолонов, макролидов и тетрациклинов. Больным назначают «Кларитромицин», «Эритромицин», «Ципрофлоксацин», «Офлоксацин», «Доксициклин».
Противомикробная терапия заключается в применении антибиотиков из группы фторхинолонов, макролидов и тетрациклинов. Больным назначают «Кларитромицин», «Эритромицин», «Ципрофлоксацин», «Офлоксацин», «Доксициклин». - Коррекция иммунного ответа проводится с целью предупреждения рецидива инфекции. Для этого используют иммуномодуляторы «Арбидол», «Амиксин», «Интерферон», а также витамины и пробиотики.
- Симптоматическая терапия заключается в устранении основного клинического проявления пневмонии — кашля. Больным назначают противокашлевые, муколитические и специальные отхаркивающие средства: «Амбробене», «АЦЦ», «Аскорил». Для борьбы с лихорадкой применяют НПВС – «Ибуклин», «Нурофен».
- После устранения острых явлений назначают физиотерапевтические процедуры, дыхательную гимнастику, санаторно-курортное лечение.
Специалисты всем больным рекомендуют максимальный покой на время лечения, сбалансированное, легкое и витаминизированное питание.
Народное лечение патологии заключается в применении следующих средств: настоя из овса и чеснока, компресса из чеснока и гусиного жира, отвара из гвоздики, чеснока и кагора.
Прогноз заболевания у молодых людей всегда благоприятный. У пожилых лиц и маленьких детей случаются летальные исходы. Это связано с быстрым развитием опасных для жизни осложнений — обструктивного бронхита, бронхиальной астмы, бронхоэктатической болезни.
Профилактика
Мероприятия, позволяющие предупредить развитие хламидийной пневмонии:
- Соблюдение гигиенических норм и санитарных правил,
- Использование средств индивидуальной защиты во время эпидемий – ношение медицинской маски,
- Отказ от посещения мест массового скопления людей,
- Укрепление иммунитета,
- Рациональное и правильное питание, обогащенное витаминами,
- Частые прогулки на улице,
- Полноценный сон,
- Занятия спортом.
Chlamydia pneumoniae – опасный микроб, который может нанести непоправимый вред организму человека. Необходимо приложить все усилия, чтобы избежать заражения. Перечисленные выше мероприятия помогут минимизировать риск инфицирования. Но если это все-таки произошло, следует доводить лечение до полного выздоровления под контролем врача. Недолеченная хламидийная инфекция может привести к рецидиву болезни и хронизации процесса.
Видео: причины воспаления лёгких и заразна ли пневмония? – Доктор Комаровский
Мнения, советы и обсуждение:
Источник
Mycoplasma pneumoniae (микоплазма пневмония) относится к классу Mollicutes, порядку Mycoplasmatales, семейству Mycoplasmataceae и роду Mycoplasma, является мембрано-ассоциированным микроорганизмом, способным к саморепликации и длительной персистенции в восприимчивом организме. Chlamydophila pneumoniae, согласно последней классификации, относится к семейству Chlamydiaceae, роду Chlamydophila, является облигатным внутриклеточным паразитом слизистой оболочки человека и животных. Цикл развития Chlamydophila pneumoniae состоит из чередования функционально и морфологически различных форм – элементарных и ретикулярных телец. Элементарные тельца метаболически малоактивны, но обладают инфекционными свойствами и способны проникать в чувствительную клетку. Ретикулярные тельца метаболически активны, обеспечивают репродукцию микроорганизма и не обладают инфекционными свойствами. M.pneumoniae и C.pneumoniae, по мнению ряда исследователей, могут длительно персистировать в клетках эпителия и лимфоглоточном кольце. Источником респираторных инфекций, вызванных M.pneumoniae и C.pneumoniae, могут быть больные и носители данных микроорганизмов в респираторном тракте. Периодически каждые 3–5 лет наблюдаются эпидемические подъемы заболеваемости, которые длятся несколько месяцев. ОРЗ, вызванные M.pneumoniae и C. pneumoniae, встречаются чаще у школьников, студентов и военнослужащих, а также у лиц с иммунодефицитом. Часто описываются семейные вспышки. Инкубационный период длится 1–4 недели. Микоплазменные пневмонии по данным ВОЗ составляют 10–20% от общего числа пневмоний. Заболевания, вызванные данными возбудителями, не поддаются лечению антибактериальными препаратами широкого спектра действия. Летальность при микоплазменной пневмонии составляет 1,4%. Данные культуральных исследований свидетельствуют о случаях носительства C.pneumoniae в лейкоцитах периферической крови (до 25% у взрослых), повышенный уровень АТ к C.pneumonia обнаруживается у 47,7% доноров крови. Носительство C.pneumoniae в эпителии верхних дыхательных путей составляет 1–2% у взрослых и 4–6% у детей без симптомов ОРЗ.
Показания к обследованию. Остро возникшее заболевание с локальными симптомами поражения верхних или нижних дыхательных путей: фарингит, гриппоподобные заболевания, синусит, бронхит, пневмония.
Дифференциальная диагностика. ОРЗ вирусной природы, коклюшная инфекция.
Материал для исследований
- Мазки из носоглотки – обнаружение АГ;
- мазки из носоглотки и ротоглотки – выявление ДНК микроорганизмов (поражение верхних дыхательных путей);
- мокрота, плевральная жидкость, аспираты из зева и трахеи, БАЛ – выявление ДНК микроорганизмов (поражение нижних дыхательных путей);
- сыворотка крови – обнаружение АТ.
Этиологическая лабораторная диагностика заболеваний включает культуральное исследование, обнаружение ДНК M.pneumoniae и C.pneumoniae, обнаружение АГ C.pneumoniae, обнаружение специфических АТ к M.pneumoniae и C.pneumoniae.
Сравнительная характеристика методов лабораторной диагностики. Культуральное исследование обладает низкой чувствительностью (40–60%) и длительностью (10–28 дней), в связи с чем для рутинной диагностики практически не используется.
Наиболее специфичным методом прямой диагностики названных патогенов является выявление их ДНК методом ПЦР с гибридизационно-флуоресцентной детекцией продуктов амплификации который позволяет избежать перекрестных реакций с непатогенными для человека микоплазмами (M.salivarium, M.orale, M.buccae), в норме колонизирующими ротовую полость человека.
Для обнаружения АГ C.pneumoniae применяют методы МФА (РИФ), ИФА. Диагностическая ценность этих исследований невелика.
Для обнаружение специфических АТ к M.pneumoniae и C.pneumoniae применяют ИФА (качественные, полуколичественные и количественные тесты), РСК, МИФ. Наиболее чувствительным является выявление АТ при применении МИФ, позволяющее идентифицировать специфические иммуноглобулины G, А и М. С целью исключения ложноположительных результатов обнаружения IgM, этот показатель определяют после обнаружения повышенного уровня IgG. При таких исследованиях наибольшую специфичность имеют количественные тесты с одновременным исследованием двух образцов крови, взятых в динамике с интервалом 3–4 недели (парные сыворотки). Метод РСК, использовавшийся ранее для диагностики инфекций, вызванных C.pneumoniae, выявлял АТ к роду Chlamydophila с чувствительностью не более 30% и не позволял дифференцировать C.trachomatis, C.psittaci и C.рneumoniae.
Показания к применению различных лабораторных исследований. С целью быстрой этиологической диагностики используется выявление ДНК микроорганизмов методом ПЦР. Выявление АТ применяют для ретроспективной диагностики и ретроспективного анализа природы эпидемических вспышек.
Особенности интерпретации результатов лабораторных исследований. Для диагностики заболеваний нижних дыхательных путей (бронхиты, пневмонии) мазки из носоглотки и ротоглотки использовать не рекомендуется в связи с низкой информативностью исследования данного материала. При определении титра АТ в образцах крови, взятых в динамике с интервалом 3–4 недели (парные сыворотки), диагностически значимым считается его нарастание не менее чем в 4 раза во второй сыворотке. При диагностике заболеваний, вызванных M.pneumoniae, следует учитывать, что концентрация специфических АТ к патогену при ОРЗ становится максимальной через 3–4 недели от начала болезни, затем она быстро падает ниже диагностически значимого уровня; у 30% пациентов с пневмонией, вызванной названным микроорганизмом, уровень специфических АТ не поднимается выше диагностически значимого, т. е. отрицательный результат исследования не исключает наличия инфекции. Возможно ложноположительные результаты определения АТ- IgM к C.pneumoniae в случаях присутствия ревматоидного фактора, особенно у пожилых пациентов. В связи с недостаточной чувствительностью тестов для выявления АГ методом РИФ получение отрицательных результатов при их использовании не исключает возможного инфицирования.
Источник