Чем отличается пневмонит от пневмонии

- Клиникам
- Врачам
- Примеры заключений
- Полезные материалы
- Врачи
- Отзывы
- Соглашение
Отличие пневмонита от пневмонии существенное, так как данные нозологии отличаются по причинам, патогенезу, морфологии. На практике по физикальным данным провести верификацию диагнозов невозможно. Классификация и терминология по международным стандартам приводит позволяет провести существенную дифференциальную градацию между патологическими формами.
Пневмонит – отличие от пневмонии
Интерстициальные пневмониты включают десяток разных нозологических форм, которые отличаются по причинам, патогенезу, клиническим симптомам и прогнозу. Определение «интерстициальная пневмония» у врача ассоциируется с вирусными заболеваниями, а термин фиброзирующий альвеолярный пневмонит – с аутоиммунным заболеванием. Этиология последней нозологической формы не известна.

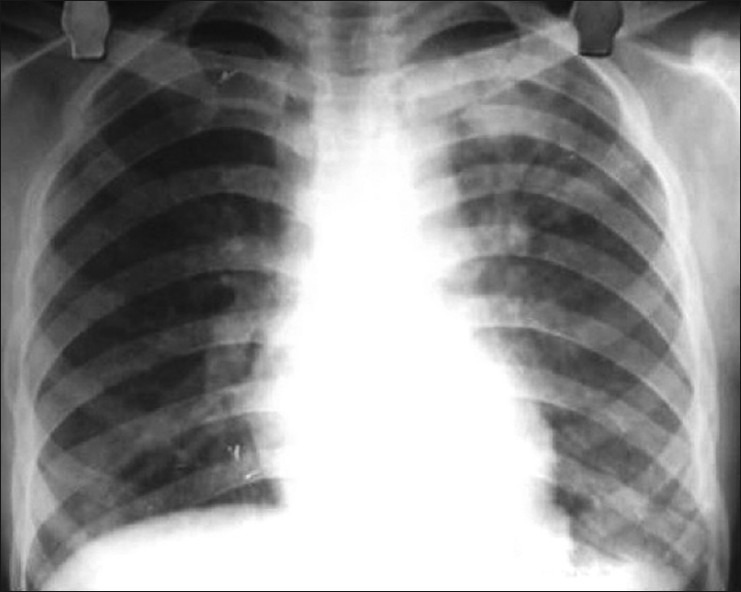
Рентгенограмма при интерстициальном пневмоните
Рассмотрим официальную трактовку определений. Пневмония – это группа острых инфекционных болезней, которые сопровождаются очаговым поражением респираторного отдела с внутриальвеолярной экссудацией. Согласно международной классификации из категории пневмоний исключен ряд нозологий:
1. Лучевой пневмонит – провоцируется физическими факторами;
2. «Бензиновая» пневмония – вызывается химическими соединениями;
3. «Эозинофильная» пневмония – заболевание аллергического генеза;
4. Воспаление легких при гриппе, краснухе, кори.
Пневмонит – это воспаление неинфекционного, иммунного генеза, который существенно затрагивает паренхиму легких, экстраальвеолярную ткань. При патологии не возникает внутриальвеолярная экссудация.
Следует разграничивать «пневмонит» и «альвеолит». Эти названия определяют воспалительный процесс, который локализуется преимущественно в альвеолах при альвеолите или переходит в легочной интерстиций.
Пневмонит – это более обширное понятие, но не существует клинических способов диагностики, позволяющих на основе симптомов разграничить данные нозологические формы. Морфологическое разделение осуществляется при гибели пациента или подозрении на злокачественное новообразование легочной ткани.
Отличие пневмонита от пневмонии требуется найти для определения тактики лечения. Существенная разница в обширности воспалительного процесса при обоих нозологиях представляет опасность при длительности течения патологии.
Что такое лучевой пневмонит
Лучевой пневмонит – это воспаление альвеол с переходом патологического процесса на интерстиций легких, возникающий под влиянием физических факторов. Для классификации воспалений легочной ткани в России применяется классификация, которая была одобрена согласительной комиссией Американского торакального и Европейского общества. Согласно классификации выделяют 4 формы воспалительных процессов легких:
1. Идиопатические интерстициальные пневмонии;
2. Гранулематозы;
3. Идиопатические легочные заболевания;
4. Другие легочные воспаления.
Отличием между пневмонитом и пневмонией является воспалительный процесс легких. Поставить точный диагноз позволяет не только осмотр и опрос пациентов, обширный комплекс инструментально-клинических методов. Без постановки точного диагноза сложно определить оптимальную тактику лечения воспалительных процессов легких.

Рентгенограмма: альвеолярная инфильтрация в нижней доле правого легкого
Под влиянием вирусных агентов развивается пневмония. На рентген снимке прослеживается интенсивный инфильтративный очаг с локализацией в субсегменте, сегменте, доле легкого. Контуры затемнения неровные, нечетки. Вокруг тени прослеживаются воспалительные инфильтраты, которые при лечении сливаются и постепенно исчезают.
При пневмоните формируется воспалительный процесс в альвеолах, легочном интерстиции, который на рентгеновском снимке визуализируется в виде мелких инфильтратов. При фиброзе Хаммена-Рича рентгенограмма показывает интенсивные хлопьевидные затемнения расположенные диссеминировано в обеих легких.
Пневмония развивается под влиянием бактериальных, вирусных агентов, которые приводят к повышению температуры тела, лихорадке. В анализе крови наблюдается увеличение количества лейкоцитов, сдвиг формулы влево.
После пневмонии формируется отечность, скопление альвеолярной жидкости. Без ультразвукового сканирования нужно точно определить состояние органов дыхания. Отличие пневмонита от пневмонии заключается в характере экссудации.
Гиперсенситивный (аллергический) пневмонит
Гиперсенситивный пневмонит – это заболевание аллергического генеза, которое сопровождается возникновением быстрых инфильтратов в легочной ткани. На рентгенограмме при этой нозологической форме прослеживается слабоинтенсивное затемнение. Лабораторный анализ крови показывает увеличение количества базофилов, эозинофиллов.
Для сравнения постлучевой пневмонит не сопровождается повышением количества форменных элементов крови. Под влиянием ионизирующего излучения возникает уменьшение количества тромбоцитов, лейкоцитов, так как данные клетки разрушаются под действием рентгена.
Лекарственный пневмонит проявляется по-разному, что зависит от вида используемого лекарственного средства. На ранней стадии на рентгеновском снимке не прослеживается специфических изменений, которые свидетельствуют о воспалении альвеол. Обычно данная форма заболевание исчезает самостоятельно после отмены лекарственного препарата. Если обнаружить признаки пневмонита своевременно, не рационально применять антибиотики, что обеспечивает существенное отличие от пневмонии.
Болезнь чаще всего возникает у пациента старше 50 лет. Основные жалобы сопровождаются непродуктивным кашлем, одышкой. Для хронических альвеолитов характерна постепенная адаптация пациента к симптомам. На рентгенограмме специфических изменений не возникает, поэтому на начальной стадии лечении не проводится, а при поздней диагностике остановить патологический процесс невозможно.
Другие статьи из раздела «КТ органов дыхания и грудной клетки»
Проконсультируем бесплатно в мессенджерах
Источник

Все больше людей желает знать, что такое пневмонит, чем данная патология отличается от воспаления лёгких. Рассмотрим данный вопрос в этой статье.
Пневмонит и пневмония: основные различия
От воспаления лёгких пневмонит отличается механизмом развития. В лёгких протекают иные морфологические изменения. Имеется разница и в обширности воспалительного процесса.
Отличие пневмонита от воспаления лёгких (пневмонии) чётко видно на рентгеновских снимках. В первом случае лёгочный рисунок усилен, наблюдаются затемнения в нижней части лёгких, во втором — очаги затемнения имеют неровные контуры в различных участках лёгких.
Разновидности пневмонита
Существует несколько видов пневмонита.
- Аспирационный — диагностируется при попадании содержимого желудка в дыхательные органы. Происходит воспаление в альвеолах.
- Постлучевой — возникает по причине локального поражения альвеол ионизирующим излучением.
- Гиперчувствительный — появляется из-за продолжительного ингаляционного контакта с токсическими веществами, грибком, бактериями.
- Интерстициальный — происходит воспаление дыхательных путей, нарушается проходимость бронхов, воспаление распространяется на существенную часть лёгких.
Симптомы
Важно не только знать, что такое пневмония и пневмонит, но и симптомы заболевания. Большое значение здесь имеют продолжительность воздействия провоцирующего фактора, особенности иммунной системы, причины развития заболевания. Вот основная симптоматика:
- цианоз;
- кашель с незначительной мокротой;
- лихорадка;
- боль в области груди;
- чрезмерное потоотделение;
- озноб;
- повышенная утомляемость;
- приступы асфиксии.
При острой форме симптоматика проявляется спустя двенадцать часов после влияния микроорганизма. Спустя время она ослабевает, а затем усиливается. При лучевой форме симптоматика возникает через две-четыре недели. Подострый пневмонит продолжается в течение нескольких недель или месяцев.
Хронический пневмонит продолжается более четырёх месяцев. Возникает он в случае неправильной терапии острой либо подострой формы. Пациент может столкнуться с симптомами хронического бронхита.
Диагностика
Своевременная диагностика гарантирует эффективную терапию. В первую очередь, доктор осматривает пациента, собирает анамнез, принимает во внимание жалобы. Чтобы подтвердить диагноз и обнаружить возбудителя, проводятся определённые исследования.
- Рентген. При усилении лёгочного рисунка или при обнаружении затемнения в нижней части лёгких диагноз подтверждается. Исследование проводится повторно через три-четыре недели.
- Изучение мокроты. Такое исследование позволяет выявить возбудителя. Определяется чувствительность микроба к различным антибиотикам.
- Анализ крови и мочи. О наличии болезни свидетельствует скорость оседания эритроцитов, лейкоцитоз, изменение лейкоцитарной формулы.
Пневмонит: терапия
Лечение пневмонии и пневмонита разнится. Невзирая на определённую схожесть симптоматики, терапия подбирается отдельно. Доктор учитывает персональные особенности организма пациента.
Лечение пневмонита проходит амбулаторно. Пневмония требует стационарных условий. Доктор должен пристально наблюдать за больным.
Цели терапии воспаления лёгких заключаются в следующем:
- купирование симптомов;
- эрадикация микроба, который вызвал заболевание;
- устранение инфильтративных изменений, произошедших в лёгком;
- нормализация лабораторных показателей;
- профилактика возможных осложнений.
Для устранения клеток-возбудителей назначают антибиотики. Также некоторым пациентам прописывают противогрибковые либо противовирусные микроорганизмы. Ещё могут быть назначены массаж грудной клетки, прогревание лёгких, дыхательная гимнастика, электрофорез рассасывающих средств, магнитотерапия.
Возможные осложнения
У взрослых после пневмонита и пневмонии могут наступить осложнения.
- Плеврит. Появляется кашель. Самочувствие значительно ухудшается.
- Миокардит. Работоспособность человека падает. Температура тела может незначительно повышаться. В верхней части сердца появляется давящая либо колющая боль. Отекают конечности, возникает одышка.
- Отёк лёгкого. Нарушается газообмен, сознание становится спутанным. Воздуха становится недостаточно. Кожные покровы обретают синюшный оттенок. Даже не двигаясь, пациент сталкивается с одышкой. Может возникнуть страх смерти.
- Абсцесс лёгких. Появляется сухой кашель, аппетит теряется, температура тела растёт, становится тяжело дышать.
- Перикардит. Возникает чувство сильной слабости. На вдохе ощущается сильная боль.
Внимание! В целях предупреждения негативных последствий к лечению заболевания нужно относиться серьёзно. Следует чётко соблюдать рекомендации доктора.
Осложнения пневмонии и пневмонита у маленьких пациентов проявляются непосредственно после заболевания. Ребёнок, который считается выздоровевшим, может плохо себя почувствовать. Чаще встречаются следующие патологии.
- Синдром Уотерхауза-Фридериксена. Возникают сильные боли в голове, быстро падает артериальное давление, температура тела растёт. Может наступить кома.
- Нейротоксикоз. Ребёнок становится чрезмерно активным, могут возникать истерики, или, наоборот, он становится чрезмерно вялым, проявляет ко всему безразличие. Может значительно повыситься температура тела.
- Лёгочная недостаточность. Возникает одышка, проблемы с дыханием, потемнение носогубного треугольника.
- Сепсис. Температура тела повышается, артериальное давление падает, возникают проблемы с сердечным ритмом. Может произойти потеря сознания.
Внимание! Для удачной терапии важно своевременно продиагностировать недуг.
Профилактика
Теперь вы знаете, чем отличается пневмония от пневмонита, однако этого недостаточно. Также следует ознакомиться с профилактическими мерами:
- регулярно укреплять иммунитет;
- проводить закаливание;
- вести активный образ жизни, заниматься спортом;
- полноценно питаться, регулярно употреблять овощи и фрукты;
- до ожидаемой вспышки заболеваемости делать прививку (рекомендована ВИЧ-инфицированным, беременным женщинам, детям и лицам старше 65 лет);
- часто проветривать помещения;
- регулярно делать влажную уборку;
- отказаться от вредных привычек (употребление спиртных напитков и курение);
- ежегодно посещать хороший санаторий.
Обязательно поделитесь данным материалом в социальных сетях. Благодаря этому ещё больше людей узнает, чем пневмония отличается от пневмонита.
Оценка статьи:
Загрузка…
Источник
Пневмонитом называется воспаление альвеолярных стенок и интерстициальной ткани легких. Со временем в этих структурах развивается фиброз, вследствие чего нарушается газообмен и возникает гипоксия. Интерстиций включает в себя поддерживающие стромальные элементы легких, а также кровеносные и лимфатические сосуды. Синонимами пневмонита являются «альвеолит» и «пульмонит». Количество видов интерстициального пневмонита исчисляется несколькими десятками нозологий.

Пневмонит – отличие от пневмонии
Несмотря на схожесть названий и клинической картины заболеваний, пневмонит и пневмония — совершенно разные заболевания. Хотя на практике часто возникают определенные трудности с дифференциальным диагнозом между этими нозологиями. Пневмония — это острое инфекционно-воспалительное заболевание легочной ткани, которое всегда сопровождается экссудацией жидкости в альвеолярный просвет. А при пневмоните поражается интерстициальная ткань и стенки альвеол.
Принципиальная разница между этими патологиями заключается в причинах, механизмах развития симптомов, а также в морфологических изменениях самой легочной ткани. Фактически же основное отличие подразумевает только распространенность процесса. При пневмонии антибиотики являются основным компонентом этиотропного лечения, в то время как при пневмоните они неэффективны.
Причины заболевания
Механизм развития пневмонита, как и все причины его возникновения до сих пор остаются исследованы не до конца. Пока достоверно невозможно объяснить, почему при действии определенных факторов у одних людей заболевание развивается, а у других нет. Предполагается участие аутоиммунных и аллергических реакций в развитии некоторых видов пульмонита. Основные провоцирующие факторы заболевания:
- токсины, которые человек вдыхает при наличии профессиональных вредностей (краски, лаки или другие химикаты);
- медикаменты, например, амиодарон, сульфаниламидные препараты, цитостатики, некоторые антибиотики;
- тяжелые металлы, например, ртуть;
- наркотические вещества;
- аллергены как респираторные, так и пищевые;
- лучевое поражение;
- ожоги дыхательных путей;
- микробы и простейшие при значительном ослаблении иммунной реактивности, например при ВИЧ-СПИДе (грибки рода Candida, токсоплазмы);
- пыль биологического происхождения (белковая, животная, растительная).
Внимание! Возникновению пневмонита способствует курение, особенно если оно сочетается с каким-либо другим неблагоприятным фактором.
Также пневмонит может развиться при таких патологических состояниях:
- системные коллагенозы, например, системная красная волчанка;
- саркоидоз;
- цирроз печени;
- легочной туберкулез;
- некоторые заболевания сердца;
- патология пищевода и желудка (гастроэзофагеальный рефлюкс или грыжа пищеводного отверстия диафрагмы);
- аллергические заболевания.
Эта патология встречается преимущественно у взрослых, дети же болеют ею крайне редко.
Формы пневмонитов
По причинам возникновения пневмониты разделяют на такие формы:
- Идиопатический фиброзирующий альвеолит. Заболевание может иметь несколько подвидов. Причину его возникновения установить чаще всего не удается. Предполагается роль наследственности, курения и гастроэзофагеального рефлюкса.
- Токсический.
- Постлучевой пневмонит. Может развиваться при лучевой болезни или после курса облучения у больных с онкопатологией.
- Вирусный.
- Аллергический (идиопатический экзогенный альвеолит, гиперчувствительный пневмонит). Возникает при сенсибилизации организма к чужеродным белкам. Ярким примером заболевания является «легкое фермера», развивающееся из-за вдыхания микробов заплесневелой скошенной травы. Заболевание может возникнуть при длительном контакте с птицами.
- Деструктивный.
- Обтурационный пневмонит. Развивается при нарушении проходимости бронха, например при раке легких, туберкулезе и посттуберкулезным изменениям легких, увеличении внутригрудных лимфатических узлов.
Иногда пневмонит может возникнуть при синдроме Мендельсона — респираторном дистресс-синдроме у взрослых после оперативного вмешательства из-за аспирации кислотного содержимого ЖКТ. Этот пневмонит получил название аспирационного.
По характеру клинической картины и течению пневмониты бывают:
- скоротечные;
- острые;
- хронические.
Легче всего поддаются медикаментозному воздействию острые формы этого заболевания.
Симптомы пневмонита
Клиническая картина пневмонита неспецифическая. Особенно это касается начальных стадий заболевания, когда симптомы весьма скудные. Обычно признаки патологии появляются постепенно:
- одышка: сначала беспокоит больного только при физической нагрузке, а в дальнейшем появляется и в состоянии покоя;
- удушье в виде приступов, которые чаще всего появляются ночью;
- кашель: обычно сухой, хронический, без связи с ОРВИ;
- повышение температуры тела;
- боль в грудной клетке или ощущение дискомфорта.
Если речь идет о пневмоните вследствие обтурации бронха, могут наблюдаться и другие симптомы: потеря веса, слабость, анемия, цианоз, повышенная потливость, в частности — ночью.
При гиперчувствительном пневмоните может наблюдаться связь признаков заболевания с контактом с причинным аллергеном.
При длительном существовании пневмонита и отсутствии адекватного лечения у больного появляются симптомы хронического легочного сердца с развитием правожелудочковой и дыхательной недостаточности. Ногти приобретают вид «часовых стекол», а концевые фаланги — «барабанных палочек». Кожные покровы приобретают синюшность.
Диагностика
Диагностикой заболевания должен заниматься пульмонолог или терапевт, поэтому при появлении первых признаков пневмонита нужно обращаться к врачу. После выяснения жалоб пациента обязательно детально изучается анамнез заболевания и наличие профессиональных вредностей. Больной отмечает наличие частых пневмоний с атипичным течением.
Далее проводится физикальное исследование. Врач может обнаружить учащение дыхания, цианоз носогубной области, характерные для хронического легочного сердца изменения пальцев, ногтей. При одышке отмечается втяжение податливых мест грудной клетки на вдохе (межреберных промежутков, яремной ямки) и раздувание крыльев носа. При аускультации может выслушиваться жесткое дыхание, влажные среднекалиберные хрипы на вдохе.
Инструментальные методы диагностики включают проведение рентгенологического исследования легких в двух проекциях, компьютерной томографии или МРТ. Выявляются различные изменения легочных полей: инфильтративные, затемнения по типу «матового стекла», усиление легочного рисунка и его деформация, картина «сотового легкого».
Обязательно проводится оценка функции внешнего дыхания с помощью спирографии, которая выявляет разные типы нарушения: обструкция, рестрикция или смешанное. Дополнительно может быть проведена бронхоскопия и бронхография. В ходе бронхоскопии можно произвести бронхоальвеолярный лаваж с последующим анализом промывных вод. Для окончательного подтверждения диагноза может понадобиться биопсия легкого.
В анализе крови при гиперсенситивном пневмоните выявляется повышенное количество эозинофилов, что свидетельствует об аллергической природе заболевания. Также будут изменения в крови, характерные для воспалительного процесса: увеличение СОЭ, лейкоцитоз. При дыхательной недостаточности назначается анализ газового состава крови. Обязательно проводится микроскопия и бактериологический посев мокроты, в первую очередь для исключения туберкулеза.
Лечение
Терапия пневмонитов в первую очередь должна начинаться с элиминации причинного фактора. Это значит, что при профессиональном контакте с патогеном следует сменить работу, при медикаментозном происхождении пневмонита — отменить препарат.
Важно! Медикаментозное лечение должен назначать только врач пульмонолог или профпатолог. Изменять схему назначения или самостоятельно отменять его не рекомендуется.
Антибиотики показаны только в случае доказанного бактериального происхождения пневмонита. Если изначально подозревается пневмония, то после антибиотикотерапии следует сделать контрольный рентгеновский снимок для исключения обтурационного пневмонита, обусловленного опухолью легких.
При большинстве видов пневмонитов наиболее эффективным оказывается назначение глюкокортикостероидов (Преднизолон, Метипред). Однако и при их использовании можно лишь сдерживать прогресс заболевания, мгновенного результата от гормональной терапии ждать не следует. Иногда могут быть показаны цитостатики (Метотрексат) или другая иммуносупрессивная терапия. Средства симптоматического лечения подбираются доктором индивидуально, например, отхаркивающие или противокашлевые препараты. При тяжелом течении проводят оксигенотерапию.
В дополнение к медикаментам применяются ингаляции, массаж, ЛФК. Также показано санаторно-курортное лечение, курсы витаминотерапии. Диетические рекомендации включают соблюдение полноценного рациона питания с употреблением мяса, яиц, рыбы, фруктов, овощей, орехов и зелени.
Прогноз
При несвоевременной диагностике пневмонита или отсутствии адекватного лечения заболевание может быстро прогрессировать и привести к фиброзным изменениям в легких, которые являются необратимыми. Это развитие соединительной ткани в органе на месте нормальной альвеолярной структуры. Вследствие фибротических процессов уменьшается жизненная емкость легких, прогрессирует дыхательная недостаточность, развивается синдром хронического легочного сердца.
Кроме этого фиброз и склероз легких создают благоприятные условия для развития абсцессов и даже злокачественных образований. Иногда развиваются спайки в плевральных полостях.
Диагностика и лечение пневмонита должны носить комплексный характер под наблюдение опытного врача, что позволит своевременно оказать помощь больному и предотвратить осложнения.
Источник