Что делать при пневмонии к
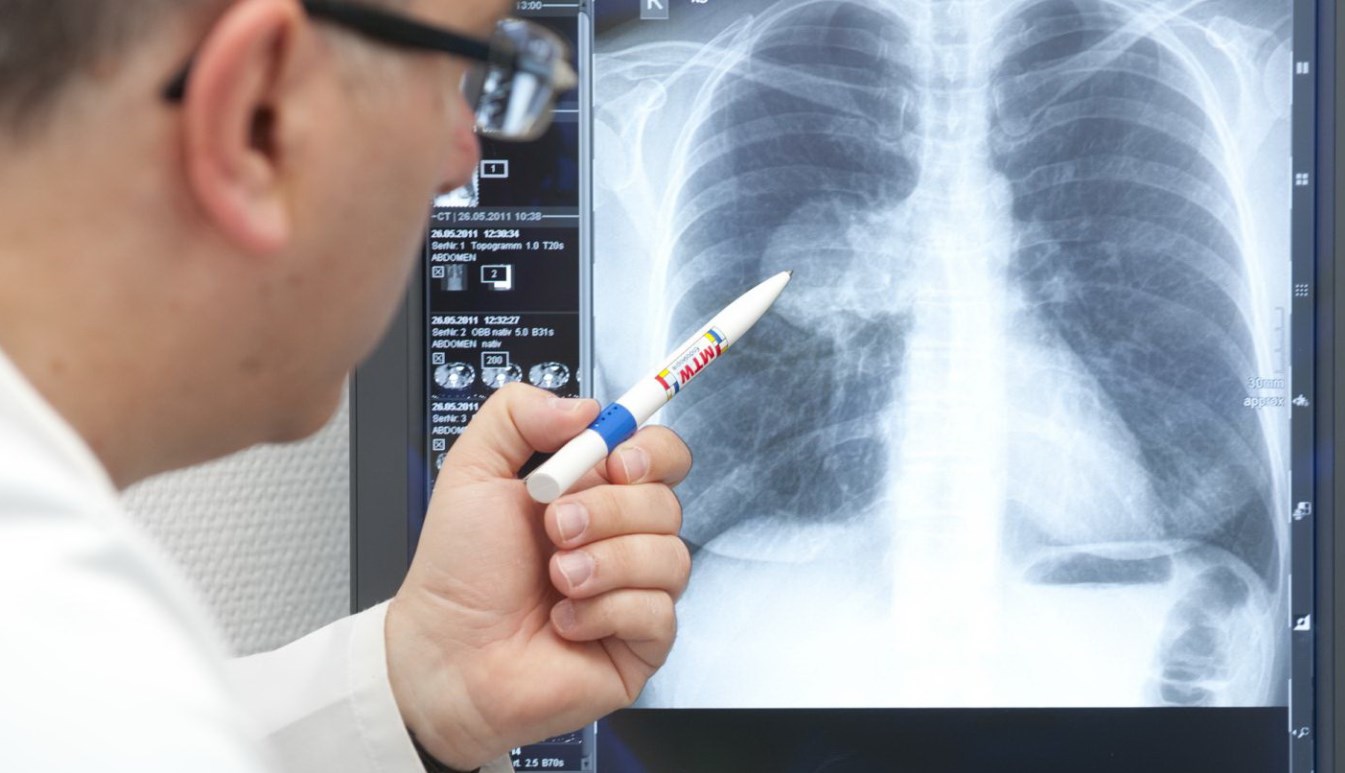
Пневмония, или воспаление легких, — патология легочной ткани, в основном поражающая отделы, где происходит непосредственный кислородный обмен между воздухом и кровью. Именно в этом и состоит главная опасность недуга: заполненные воспалительными выделениями альвеолы не в состоянии выполнять свои функции, и организм перестает получать кислород в должном объеме. Если болезнь захватывает большую часть легких, развивается острая дыхательная недостаточность.
Каждый год в России с пневмонией сталкиваются около 1,5 млн человек[1]. Самая высокая заболеваемость — среди детей младше года (30–50 случаев на 1000 жителей ежегодно) и у взрослых старше 70 лет (50 случаев на 1000 жителей)[2]. Неблагоприятные исходы составляют около 7% случаев[3], но среди возрастных больных вероятность летального исхода увеличивается до 30%. Для справки: до изобретения антибиотиков от пневмонии умирало до 83% пациентов.
Причины пневмонии
Причина любой пневмонии — инфекции. Чаще всего возбудителем болезни становятся бактерии: пневмококк, гемофильная палочка, патогенные стафилококки и стрептококки. Во время эпидемии гриппа на первый план выходят вирусные пневмонии, отличающиеся молниеносным течением. У людей с резко сниженным иммунитетом возможны грибковые пневмонии или воспаления легких, вызванные простейшими, например микоплазмами. Приблизительно в 30% случаев пневмонии имеют смешанную природу, то есть вызваны комплексом из нескольких бактерий или ассоциацией вирусных и бактериальных агентов[4].
Но кроме самой инфекции важны предрасполагающие факторы. Повышает риск заболеваний:
- Острая респираторная вирусная инфекция. Чаще всего такой инфекцией становится грипп.
- Длительное переохлаждение. Оно вызывает нарушения микроциркуляции и угнетает работу реснитчатого эпителия, который очищает бронхи от патогенных микроорганизмов.
- Стресс, гиповитаминозы и переутомление.
- Курение.
Кроме того, повышается вероятность развития пневмонии у пожилых людей и людей с сопутствующими хроническими заболеваниями, а также с ожирением. Такая пневмония может быть первичной вирусной (развиваться после гриппа) или вторичной бактериальной — когда в ослабленный организм проникают патогенные бактерии (см. табл. 1).
Таблица 1. Различия основных разновидностей пневмонии
Признак | Вирусная пневмония | Бактериальная пневмония |
|---|---|---|
Начало | Острое: в ближайшие 24–72 часа с момента появления первых симптомов гриппа | Через 2 недели после первых симптомов |
Проявления интоксикации | Температура выше 38°С, головная боль, боль в мышцах с самого начала болезни | После первой волны симптомов, вызванных вирусом, наступает облегчение, потом снова резко поднимается температура, возникает головная боль, усиливается кашель |
Клинические симптомы | С первых часов — мучительный сухой кашель, мокрота с прожилками крови, боль в груди, одышка | Сначала состояние стабилизируется, затем начинается вторая волна симптомов: кашель становится еще интенсивнее, появляется гнойная мокрота |
Чем можно лечить пневмонию
Пневмония — смертельно опасное заболевание. Поэтому ни в коем случае нельзя заниматься диагностикой и лечением по советам из интернета: при малейшем подозрении на воспаление легких нужно вызывать врача. Если доктор настаивает на госпитализации, не стоит рисковать, отказываясь от нее. Пневмония опасна нарушением работы жизненно важных органов из-за сильной интоксикации, а также дыхательной недостаточностью. В такой ситуации может потребоваться даже экстренная искусственная вентиляция легких.
Говоря о препаратах для лечения пневмонии, в первую очередь вспоминают антибиотики. Действительно, они незаменимы, если воспаление легких имеет бактериальную природу. В этом случае чаще всего назначают препараты на основе комбинации амоксициллина с клавулановой кислотой. При их неэффективности — цефалоспорины, макролиды или так называемые респираторные хинолоны.
Эффективность антибиотикотерапии оценивают через 48–72 часа после назначения. Если за этот период температура снижается, уменьшается интенсивность кашля и выраженность интоксикации (головной боли, слабости, ломоты в мышцах и суставах) — курс лечения продолжают. Если состояние пациента не улучшается, средство меняют на препарат из другой группы.
Рекомендованный курс антибиотиков нужно пройти до конца, не бросая лечение даже при положительной динамике. Иначе высок риск развития антибиотикорезистентности и рецидива болезни.
При вирусной, (гриппозной) пневмонии антибиотики неэффективны и потому не назначаются. В подобной ситуации рекомендуются противовирусные средства, такие как осельтамивир и занамивир. Кроме них, в составе комплексной терапии врач может назначить умифеновир. Эффективность противовирусных препаратов тем выше, чем раньше они назначены. В оптимальном варианте от первых симптомов до начала лечения противовирусными должно пройти 48–76 часов.
Если у врача есть подозрение на смешанную природу воспаления легких, он может назначить и антибактериальные, и противовирусные средства.
В качестве вспомогательной терапии могут быть рекомендованы иммуномодуляторы (иммуноглобулины) и витамины.
Физиотерапия при пневмонии назначается только после нормализации температуры, чтобы ускорить выведение из легких мокроты. Для этого нередко принимают и фитопрепараты, например корень солодки или комплексные грудные сборы.
Профилактика пневмонии
До сих пор самым эффективным методом профилактики воспаления легких остается вакцинация. Существуют вакцины как от самого типичного возбудителя — пневмококка, так и противогриппозные вакцины, предупреждающие развитие вирусной пневмонии.
Вакцинация от пневмококка показана людям из групп повышенного риска развития бактериальной пневмонии, а также тем, для кого высока вероятность развития тяжелых форм болезни. Сюда относятся:
- лица старше 65 лет;
- страдающие от хронической обструктивной патологии легких (хронический бронхит, бронхиальная астма);
- пациенты с хронической сердечно-сосудистой недостаточностью, кардиомиопатиями, ИБС;
- страдающие хроническими заболеваниями печени, в том числе циррозом;
- пациенты с ВИЧ;
- пациенты с кохлеарными имплантатами;
- люди, находящиеся в домах престарелых и инвалидов.
Вакцинация от гриппа рекомендуется людям с повышенным риском осложнений этого заболевания:
- беременным;
- страдающим ожирением при ИМТ>40;
- людям старше 65 лет;
- страдающим хроническими заболеваниями сердечно-сосудистой и бронхолегочной систем, почек, печени;
- пациентам с сахарным диабетом;
- лицам с ВИЧ;
- медицинским работникам.
Если есть показания, обе вакцины можно ввести одномоментно: это не повышает риск осложнений.
К сожалению, возможность провести вакцинацию есть не всегда. В таких ситуациях нужно обратить внимание на медикаментозную профилактику гриппа. Ведь возбудитель этой болезни может как сам по себе вызывать пневмонию, так и способствовать развитию бактериальной инфекции. Для профилактики гриппа применяют противовирусные средства:
- занамивир — детям от 5 лет и взрослым;
- осельтамивир — детям старше 12 лет и взрослым;
- умифеновир — в зависимости от формы выпуска. Арбидол® можно назвать одним из наиболее известных лекарственных средств на основе этого действующего вещества. В виде порошка для приготовления суспензий его можно использовать с 2 лет, таблетки — с 3 лет, капсулы — с 6 лет.
Использовать эти препараты можно как для профилактики во время эпидемии при отсутствии больных в ближайшем окружении, так и для предупреждения заражения после непосредственного контакта с больным.
Пневмония — опасное заболевание, имеющее серьезные осложнения и способное привести к летальному исходу. При первых же признаках недомогания: высокой температуре, обильной мокроте с гноем или прожилками крови — нужно как можно скорее обратиться к врачу. Но любую болезнь легче предупредить, чем лечить. Поэтому не стоит переносить простуду на ногах. Это повышает вероятность развития осложнений, в том числе и пневмонии. По возможности следует сделать прививку от гриппа в начале осени — до начала эпидемического сезона. А уже в период эпидемии принимать в профилактических целях определенные противовирусные средства.
Источник
Несмотря на то что в XXI веке воспаление лёгких — не смертельный приговор, пневмония всё же довольно опасна. Кроме того, оценить её серьёзность в домашних условиях не так-то просто. Как не подхватить инфекцию, какие симптомы должны насторожить и почему ложиться в больницу совсем необязательно, рассказываем ниже.
Пневмония — инфекционное заболевание, которое поражает лёгочные альвеолы. Альвеолы — это маленькие «пузырьки», которые находятся на концах тонких ответвлений бронхов. Они связаны с кровеносной системой капиллярной сетью. В организме здорового человека кислород через бронхи попадает в альвеолы, а оттуда — в кровь. При пневмонии инфекция поражает альвеолы: они увеличиваются, наполняются жидкостью или гноем. Из-за этого кислород попадает в организм в недостаточном объёме.
Причин возникновения пневмонии довольно много, и микробы далеко не всегда играют главную роль.
Определить возбудителя воспаления лёгких очень важно — от этого зависит лечение, которое назначит врач. Например,
антибиотики бесполезны для вирусной пневмонии
, но если у вас бактериальный тип воспаления, то после приёма антибиотиков уже на второй-третий день вам станет лучше.
Возбудителями пневмонии могут стать:
- вирусы;
- бактерии;
- грибки;
- инородные частицы, которые случайно попали в лёгкие (например химикаты).
Помимо микробов, вероятность развития воспаления лёгких увеличивают:
- простуда;
- грипп (мы писали, как защитить себя от гриппа);
- слабый иммунитет;
- переохлаждение.

Фото: shutterstock.com
Выяснить, какой же именно микроорганизм стал причиной воспаления лёгких, не так-то просто. Чаще всего встречаются следующие симптомы:
- высокая температура;
- кашель с мокротой жёлтого или зеленоватого цвета;
- поверхностное дыхание и одышка;
- учащённое сердцебиение;
- повышенная утомляемость;
- озноб;
- боль в груди.
Для того чтобы определить верное лечение, врач должен назначить определённые анализы и исследования:
- рентген — покажет очаг воспаления;
- общий анализ крови — покажет, насколько активно иммунная система борется с инфекцией;
- анализ крови на гемокультуру — ответит на вопрос, попали ли бактерии в кровь.
Чтобы исключить другие заболевания лёгких, врач может назначить анализ мокроты, бронхоскопию и анализ плевральных жидкостей.
Фото: shutterstock.com
Воспаление лёгких — это серьёзное заболевание, ни о каком самолечении даже речи быть не может. Однако ложиться в больницу не всегда нужно. Если в течение нескольких дней вы наблюдаете у себя несколько симптомов пневмонии, то первое, что необходимо сделать — это обратиться к врачу.
Если у вас пневмония, которая не требует госпитализации, и вы самостоятельно можете принимать лекарства, то для лечения вам понадобятся только таблетки. В большинстве случаев ингаляции, УВЧ-терапия, вибрационный массаж и другие методы физиотерапии не нужны. Эффективность различных мануальных техник воздействия также
не доказана
.

Фото: shutterstock.com
Если следовать простым правилам, то риск появления пневмонии можно свести к минимуму.
Чаще всего воспаление лёгких возникает на фоне других заболеваний. Поэтому первый шаг для тех, кто не хочет болеть — прививка от гриппа. Кроме того, с 2014 года в
национальный календарь прививок
включена прививка от пневмококка. Её рекомендуют делать детям до пяти лет и взрослым после 65 лет — в этом возрасте организм более восприимчив к инфекциям. Конечно, такая прививка не спасёт от всех видов пневмонии, но защитит от самых распространённых.
Через рукопожатия, дверные ручки и клавиатуры на кожу рук ежедневно попадают миллионы микробов. А когда вы дотрагиваетесь до глаз или до носа, они легко могут попасть внутрь и вызвать различные заболевания. Поэтому мыть руки важно не только перед едой, но и в течение дня. Этот банальный совет из детства
спасёт вас от десятка неприятных болезней
.
Курение увеличивает шансы не только подхватить пневмонию, но и
умереть от этой болезни
. Из-за курения в лёгких происходят процессы, которые делают вас более уязвимым к инфекциям. Например, увеличивается количество клеток, которые производят мокроту, но при этом часть мокроты остаётся в лёгких. Кроме того, нарушается работа мерцательного эпителия — это тип тканей, которыми покрыта слизистая оболочка дыхательных путей. Клетки мерцательного эпителия покрыты тонкими волосками — они не дают пыли и микробам проникнуть в лёгкие. Сигаретный дым уничтожает эти клетки.
Фото: shutterstock.com
Симптомы воспаления лёгких напоминают симптомы туберкулёза. Это ещё одна причина, почему нельзя заниматься самолечением.

Фото: shutterstock.com
Источник
Будьте особенно внимательны, если ОРВИ возвращается, едва отступив.
Пневмония — это воспалительное заболевание лёгких. Как правило, его вызывают вирусы (например, вирус гриппа) или бактерии (в том числе представители нормальной микрофлоры верхних дыхательных путей человека). В лёгкие эти микроорганизмы проникают на фоне снижения иммунитета. Часто — сразу после ОРВИ .
Именно поэтому диагностировать воспаление лёгких бывает сложно: уж очень оно похоже на грипп или иную респираторную инфекцию, продолжением которой является.
Когда надо срочно вызывать скорую
Иногда инфицированная лёгочная ткань больше не может снабжать организм необходимым количеством кислорода. Из‑за этого серьёзно страдают и даже отказывают сердечно‑сосудистая система и другие жизненно важные органы, включая мозг. Такую пневмонию называют тяжёлой .
Срочно набирайте 103 или 112, если к обычной простуде добавились следующие симптомы :
- Дыхание участилось до 30 вдохов в минуту (один вдох в 2 секунды или чаще).
- Систолическое (верхнее) давление упало ниже 90 мм рт. ст.
- Диастолическое (нижнее) давление опустилось ниже 60 мм рт. ст.
- Появилась спутанность сознания: больной вяло реагирует на окружающую обстановку, медленно отвечает на вопросы, плохо ориентируется в пространстве.
Если угрожающих симптомов нет, но мысли о пневмонии остаются, сверьтесь с нашим чек‑листом .
Как отличить пневмонию от простуды
1. Ваше состояние сначала улучшилось, а потом ухудшилось
Мы уже упоминали, что пневмония часто развивается как осложнение после заболевания верхних дыхательных путей.
Сначала вы подхватываете грипп или другое ОРВИ. Пока организм борется с инфекцией, вирусы или бактерии, обитающие в носоглотке, проникают в лёгкие. Спустя несколько дней вы побеждаете исходное заболевание: его симптомы — температура, насморк, кашель, головная боль — уменьшаются, вам становится легче.
Но вирусы или бактерии в лёгких продолжают размножаться. Через несколько дней их становится столько, что уставшая иммунная система наконец‑то замечает воспаление. И бурно реагирует на него. Выглядит это так, будто простуда вернулась с новой силой — с более отчётливыми и неприятными симптомами.
2. Температура выше 40 °С
Лихорадка при воспалении лёгких гораздо сильнее, чем при обычной простуде. При ОРВИ температура поднимается примерно до 38 °С, при гриппе — до 38–39 °С. А вот пневмония часто даёт о себе знать угрожающими температурными значениями — до 40 °С и выше. Это состояние, как правило, сопровождается ознобом.
3. Вы много потеете
Если вы при этом мало двигаетесь и вокруг не сауна, у вас сильная лихорадка. Пот, испаряясь, помогает снизить экстремальную температуру.
4. У вас совсем пропал аппетит
Аппетит связан с тяжестью заболеваний. При лёгкой простуде пищеварительная система продолжает работать как обычно — человеку хочется есть. Но если речь идёт о более тяжёлых случаях, организм бросает все силы на борьбу с инфекцией. И временно «отключает» ЖКТ, чтобы не тратить энергию на пищеварительный процесс.
5. Вы часто кашляете
Кажется, даже чаще, чем в начале болезни. Кашель при пневмонии может быть как сухим, так и влажным. Он говорит о раздражении дыхательных путей и лёгких.
6. При кашле иногда появляется мокрота
При пневмонии альвеолы — маленькие пузырьки в лёгких, которые вбирают воздух при вдохе, — заполняются жидкостью или гноем.
Заставляя вас кашлять, организм пытается избавиться от этой «начинки». Если это удаётся, вы, прокашлявшись, можете заметить на платке слизь — желтоватую, зеленоватую или кровянистую.
7. Вы отмечаете колющую боль в груди
Чаще всего — когда кашляете или пытаетесь сделать глубокий вдох. Такая боль говорит об отёке лёгких — одного или обоих. Увеличившись в размерах из‑за отёчности, поражённый орган начинает давить на находящиеся вокруг него нервные окончания. Это и вызывает боль.
8. У вас легко возникает одышка
Одышка — признак того, что вашему организму не хватает кислорода. Если дыхание учащается, даже когда вы просто поднимаетесь с постели, чтобы сходить в туалет или налить себе чаю, это может быть признаком серьёзных проблем с лёгкими.
9. У вас участилось сердцебиение
В норме пульс у взрослых людей составляет 60–100 ударов в минуту. Впрочем, норма у каждого своя — и её стоило бы знать хотя бы приблизительно.
Например, если раньше ваш пульс в спокойном состоянии не превышал 80 ударов в минуту, а теперь вы отмечаете, что он прыгает за сотню, это очень опасный сигнал. Он означает, что сердце по каким‑то причинам вынуждено активнее перекачивать кровь по телу. Недостаток кислорода из‑за воспаления лёгких — один из факторов, способных провоцировать это.
10. Вы чувствуете себя уставшим и разбитым
Причина может быть всё та же — органам и тканям не хватает кислорода. Поэтому организм стремится ограничить вашу активность и посылает в мозг сигналы о том, что сил нет.
11. Губы и ногти приобрели синеватый оттенок
Это ещё один очевидный признак нехватки кислорода в крови.
Что делать, если вы обнаружили симптомы пневмонии
Если отмечаете у себя более половины перечисленных симптомов, как можно быстрее проконсультируйтесь с терапевтом или пульмонологом. Не факт, что это воспаление лёгких. Но риск велик.
Нельзя откладывать визит к врачу или его вызов на дом тем, кто входит в группы риска :
- людям старше 60 лет или младше 2 лет;
- людям с хроническими заболеваниями лёгких, астмой, сахарным диабетом, проблемами с печенью, почками, сердечно‑сосудистой системой;
- курильщикам;
- людям, у которых ослаблена иммунная система (такое бывает из‑за слишком строгих диет, истощения, ВИЧ, химиотерапии, а также приёма некоторых лекарств, угнетающих иммунитет).
Источник
Термин «пневмония» относится к специальной лексике, «воспаление легких» – к общеупотребимой, однако оба они сегодня широко известны и звучат, к сожалению, часто. Речь идет об инфекционном воспалительном процессе в легких (заметим, что возможны также неинфекционные легочные воспаления, но они называются иначе и здесь не рассматриваются).
ВОЗ и другие медицинские организации, международные и национальные, регулярно публикуют эпидемиологические сведения и статистику летальности в связи с пневмонией. Уже один этот факт должен настораживать: большинством серьезных источников пневмония определяется как одна из глобальных проблем человечества, и основания для такой оценки, безусловно, есть – воспаление легких ежегодно становится причиной до 7% всех смертей в мире. Следует, впрочем, отметить, что публикуемые в отношении пневмонии статистические данные отличаются некоторой хаотичностью и зачастую противоречат друг другу; они очень широко варьируют в различных социальных, региональных, проблемных и иных частных выборках (так, в целом по России летальность от пневмонии в последние пять лет удалось снизить вдвое, но и сегодня этот показатель превышает 2% от общего числа заболевших). В перечнях ненасильственных причин детской смертности в возрастной категории до 5 лет пневмония стоит на первом месте.
Иными словами, бытующие представления о воспалении легких как об «обычной болезни, антибиотики от которой продаются в любой аптеке», фатально ошибочны. Легкие – сложнейший парный орган жизнеобеспечения, функции которого не ограничиваются газообменом (внешним дыханием); легкие участвуют также в поддержании солевого и жидкостного баланса, фильтрации, терморегуляции, метаболизме липидов и белков. Поэтому снижение функционального статуса легких (а воспалительный процесс на работоспособности любого органа отражается неизбежно) становится серьезной проблемой всего организма и может привести к тяжелым необратимым последствиям. Цитируя невеселую пульмонологическую поговорку: проблемы с легкими не бывают легкими…
Фактически, пневмония представляет собой не одно заболевание, а обширную их группу: возможны самые разные патогены, варианты локализации, клинические формы, степени выраженности, масштабы поражения, типы течения и т.д. Соответственно, для различных научных и практических целей разработано множество классификаций пневмонии, которые базируются на клиническом, этиопатогенетическом, триггерном и прочих критериях. Например, различают внебольничную пневмонию и пневмонию госпитальную (внутрибольничную, нозокомиальную, – связанную с искусственной вентиляцией легких в условиях стационара), первичную и вторичную, типичную и атипичную, очаговую и тотальную, острую и хроническую, радиационную и иммунодефицитную, и т.д.
Причины
В предельно сжатом виде, непосредственной причиной пневмонии является жизнедеятельность болезнетворных микроорганизмов, основным фактором риска – ослабление иммунитета, а патофизиологической почвой – изменение естественных свойств выделяемой бронхами мокроты.
Возбудителями пневмонии могут выступать патогенные бактерии (стрептококки, стафилококки, пневмококки, гемофильная палочка и мн.др.), но также и вирусы, внутриклеточные паразиты, грибковые культуры, – иными словами, представители практически всех известных микробиологии царств, классов, видов и родов.
Развитию пневмонии способствуют ОРВИ, курение, злоупотребление алкоголем, травмы, хирургические вмешательства (особенно торакальные и абдоминальные), гиподинамия (в самом широком смысле – от офисной работы до домашнего или больничного постельного режима), тяжелые хронические заболевания, пожилой или ранний детский возраст, гиповитаминоз, переохлаждение, переутомление, экологические или профессиональные вредности, – и любые другие факторы, ослабляющие естественную иммунную защиту организма.
Что касается бронхиальной слизи, то любые изменения ее состава, объема и циркуляции (прежде всего, удаления кашлем) создают благоприятные условия для легочных инфекций.
Симптоматика
Наиболее типичными симптомами пневмонии в начальной стадии являются сухой (апродуктивный) кашель, повышенная температура, общая слабость, потливость, утомляемость, одышка, цианозный оттенок носогубного треугольника. Косвенными признаками зачастую служат необычно долгое течение сезонной респираторной инфекции, стойкий «беспричинный» субфебрилитет, резистентный к стандартным жаропонижающим средствам.
Однако клиническая картина может быть совершенно иной: при некоторых формах пневмонии начало острое, температура достигает 40 градусов и выше, сразу же появляется кашель с гнойным отделяемым. В частности, у детей пневмония чаще развивается стремительно.
Факторы, определяющие клиническую картину каждого индивидуального случая, очень многообразны (см. выше: конкретный патоген и степень его активности, локализация и распространение процесса, общий соматический и иммунный статус, возраст и мн.др.).
Диагностика
В диагностике пневмонии не утрачивают, да и едва ли когда-нибудь утратят значение такие традиционные для медицины методы, как сбор жалоб и анамнестических сведений, аускультация (выслушивание акустических характеристик дыхания), перкуссия (простукивание), лабораторные анализы крови и мокроты. Из инструментальных методов наиболее информативны рентгенография и бронхоскопия. По показаниям, – например, в дифференциально-диагностических целях, – могут также назначаться МРТ, МСКТ, биопсия и другие исследовательские процедуры.
Лечение
Прежде всего, следует понимать: если доказательно диагностирована пневмония, то любые отступления от назначенной врачом схемы, – произвольная или досрочная отмена препаратов, сокращение или повышение доз, нарушение предписанного режима, попытки самолечения т.н. народными методами, – смертельно опасны в самом буквальном смысле слова. Особенно это касается антибиотиков, бесконтрольный прием которых также является общемировой проблемой (опять же, без всякого преувеличения).
Однако большинство случаев легочной инфекции действительно имеет бактериальную этиологию, и, соответственно, ключевую роль в терапии играют антибиотические препараты. Их выбор и дозировка – исключительная прерогатива врача. В случаях, когда воспаление обусловлено небактериальным патогеном, схема этиопатогенетического и адъювантного (дополнительного) лечения может оказаться совершенно не такой, как описано в интернете, в рекомендациях недавно переболевшего соседа, в «рецептах нетрадиционной медицины» и иных источниках подобного рода.
Медикаментозное, физиотерапевтическое, диетологическое лечение назначается по результатам обследования и с учетом множества индивидуальных факторов. Оптимальным и необходимым режимом лечения пневмонии, – и это еще один проблемный вопрос, – является режим стационара. При любом подозрении на пневмонию у ребенка, равно как и при стремительном ухудшении состояния взрослого с симптомами воспаления легких, госпитализация должна производиться по неотложному протоколу.
Вышесказанное отнюдь не является «врачебным запугиванием» или перестраховкой. Слишком уж велик при пневмонии риск осложнений; к длинному их списку относятся, в частности, плевриты, отеки легких, эндокардиты, жизнеугрожающая ОДН (острая дыхательная недостаточность), сепсис, менингит и пр. Поэтому при появлении любого из приведенных здесь симптомов в любом сочетании, – пусть даже они выражены слабо и поначалу не слишком сказываются на качестве жизни, – обращение к врачу является необходимым и обязательным.
Источник