Что можно принимать во время пневмонии
Пневмония, или воспаление легких, — патология легочной ткани, в основном поражающая отделы, где происходит непосредственный кислородный обмен между воздухом и кровью. Именно в этом и состоит главная опасность недуга: заполненные воспалительными выделениями альвеолы не в состоянии выполнять свои функции, и организм перестает получать кислород в должном объеме. Если болезнь захватывает большую часть легких, развивается острая дыхательная недостаточность.
Каждый год в России с пневмонией сталкиваются около 1,5 млн человек[1]. Самая высокая заболеваемость — среди детей младше года (30–50 случаев на 1000 жителей ежегодно) и у взрослых старше 70 лет (50 случаев на 1000 жителей)[2]. Неблагоприятные исходы составляют около 7% случаев[3], но среди возрастных больных вероятность летального исхода увеличивается до 30%. Для справки: до изобретения антибиотиков от пневмонии умирало до 83% пациентов.
Причины пневмонии
Причина любой пневмонии — инфекции. Чаще всего возбудителем болезни становятся бактерии: пневмококк, гемофильная палочка, патогенные стафилококки и стрептококки. Во время эпидемии гриппа на первый план выходят вирусные пневмонии, отличающиеся молниеносным течением. У людей с резко сниженным иммунитетом возможны грибковые пневмонии или воспаления легких, вызванные простейшими, например микоплазмами. Приблизительно в 30% случаев пневмонии имеют смешанную природу, то есть вызваны комплексом из нескольких бактерий или ассоциацией вирусных и бактериальных агентов[4].
Но кроме самой инфекции важны предрасполагающие факторы. Повышает риск заболеваний:
- Острая респираторная вирусная инфекция. Чаще всего такой инфекцией становится грипп.
- Длительное переохлаждение. Оно вызывает нарушения микроциркуляции и угнетает работу реснитчатого эпителия, который очищает бронхи от патогенных микроорганизмов.
- Стресс, гиповитаминозы и переутомление.
- Курение.
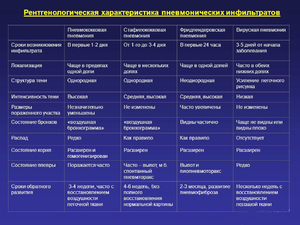
Кроме того, повышается вероятность развития пневмонии у пожилых людей и людей с сопутствующими хроническими заболеваниями, а также с ожирением. Такая пневмония может быть первичной вирусной (развиваться после гриппа) или вторичной бактериальной — когда в ослабленный организм проникают патогенные бактерии (см. табл. 1).
Таблица 1. Различия основных разновидностей пневмонии
Признак | Вирусная пневмония | Бактериальная пневмония |
|---|---|---|
Начало | Острое: в ближайшие 24–72 часа с момента появления первых симптомов гриппа | Через 2 недели после первых симптомов |
Проявления интоксикации | Температура выше 38°С, головная боль, боль в мышцах с самого начала болезни | После первой волны симптомов, вызванных вирусом, наступает облегчение, потом снова резко поднимается температура, возникает головная боль, усиливается кашель |
Клинические симптомы | С первых часов — мучительный сухой кашель, мокрота с прожилками крови, боль в груди, одышка | Сначала состояние стабилизируется, затем начинается вторая волна симптомов: кашель становится еще интенсивнее, появляется гнойная мокрота |
Чем можно лечить пневмонию
Пневмония — смертельно опасное заболевание. Поэтому ни в коем случае нельзя заниматься диагностикой и лечением по советам из интернета: при малейшем подозрении на воспаление легких нужно вызывать врача. Если доктор настаивает на госпитализации, не стоит рисковать, отказываясь от нее. Пневмония опасна нарушением работы жизненно важных органов из-за сильной интоксикации, а также дыхательной недостаточностью. В такой ситуации может потребоваться даже экстренная искусственная вентиляция легких.
Говоря о препаратах для лечения пневмонии, в первую очередь вспоминают антибиотики. Действительно, они незаменимы, если воспаление легких имеет бактериальную природу. В этом случае чаще всего назначают препараты на основе комбинации амоксициллина с клавулановой кислотой. При их неэффективности — цефалоспорины, макролиды или так называемые респираторные хинолоны.
Эффективность антибиотикотерапии оценивают через 48–72 часа после назначения. Если за этот период температура снижается, уменьшается интенсивность кашля и выраженность интоксикации (головной боли, слабости, ломоты в мышцах и суставах) — курс лечения продолжают. Если состояние пациента не улучшается, средство меняют на препарат из другой группы.
Рекомендованный курс антибиотиков нужно пройти до конца, не бросая лечение даже при положительной динамике. Иначе высок риск развития антибиотикорезистентности и рецидива болезни.
При вирусной, (гриппозной) пневмонии антибиотики неэффективны и потому не назначаются. В подобной ситуации рекомендуются противовирусные средства, такие как осельтамивир и занамивир. Кроме них, в составе комплексной терапии врач может назначить умифеновир. Эффективность противовирусных препаратов тем выше, чем раньше они назначены. В оптимальном варианте от первых симптомов до начала лечения противовирусными должно пройти 48–76 часов.
Если у врача есть подозрение на смешанную природу воспаления легких, он может назначить и антибактериальные, и противовирусные средства.
В качестве вспомогательной терапии могут быть рекомендованы иммуномодуляторы (иммуноглобулины) и витамины.
Физиотерапия при пневмонии назначается только после нормализации температуры, чтобы ускорить выведение из легких мокроты. Для этого нередко принимают и фитопрепараты, например корень солодки или комплексные грудные сборы.
Профилактика пневмонии
До сих пор самым эффективным методом профилактики воспаления легких остается вакцинация. Существуют вакцины как от самого типичного возбудителя — пневмококка, так и противогриппозные вакцины, предупреждающие развитие вирусной пневмонии.
Вакцинация от пневмококка показана людям из групп повышенного риска развития бактериальной пневмонии, а также тем, для кого высока вероятность развития тяжелых форм болезни. Сюда относятся:
- лица старше 65 лет;
- страдающие от хронической обструктивной патологии легких (хронический бронхит, бронхиальная астма);
- пациенты с хронической сердечно-сосудистой недостаточностью, кардиомиопатиями, ИБС;
- страдающие хроническими заболеваниями печени, в том числе циррозом;
- пациенты с ВИЧ;
- пациенты с кохлеарными имплантатами;
- люди, находящиеся в домах престарелых и инвалидов.
Вакцинация от гриппа рекомендуется людям с повышенным риском осложнений этого заболевания:
- беременным;
- страдающим ожирением при ИМТ>40;
- людям старше 65 лет;
- страдающим хроническими заболеваниями сердечно-сосудистой и бронхолегочной систем, почек, печени;
- пациентам с сахарным диабетом;
- лицам с ВИЧ;
- медицинским работникам.
Если есть показания, обе вакцины можно ввести одномоментно: это не повышает риск осложнений.
К сожалению, возможность провести вакцинацию есть не всегда. В таких ситуациях нужно обратить внимание на медикаментозную профилактику гриппа. Ведь возбудитель этой болезни может как сам по себе вызывать пневмонию, так и способствовать развитию бактериальной инфекции. Для профилактики гриппа применяют противовирусные средства:
- занамивир — детям от 5 лет и взрослым;
- осельтамивир — детям старше 12 лет и взрослым;
- умифеновир — в зависимости от формы выпуска. Арбидол® можно назвать одним из наиболее известных лекарственных средств на основе этого действующего вещества. В виде порошка для приготовления суспензий его можно использовать с 2 лет, таблетки — с 3 лет, капсулы — с 6 лет.
Использовать эти препараты можно как для профилактики во время эпидемии при отсутствии больных в ближайшем окружении, так и для предупреждения заражения после непосредственного контакта с больным.
Пневмония — опасное заболевание, имеющее серьезные осложнения и способное привести к летальному исходу. При первых же признаках недомогания: высокой температуре, обильной мокроте с гноем или прожилками крови — нужно как можно скорее обратиться к врачу. Но любую болезнь легче предупредить, чем лечить. Поэтому не стоит переносить простуду на ногах. Это повышает вероятность развития осложнений, в том числе и пневмонии. По возможности следует сделать прививку от гриппа в начале осени — до начала эпидемического сезона. А уже в период эпидемии принимать в профилактических целях определенные противовирусные средства.
Источник
Человек, получивший пневмонию, обязательно должен пройти курс лечения, прописанного врачом: антибиотики, дополнительные медпрепараты, физиопроцедуры, мануальную терапию. Также доктор обращает внимание на те напитки, которые полезно пить при воспалении легких в период приёма лекарств и после выздоровления.
Кратко о воспалении легких
Основными симптомами заболевания являются слабость, удушье, боль при кашле или вдохах (это реагирует плевра), температура тела от 37 C до 40 C и выше. При малейшем подозрении на воспаление легких рекомендуется немедленно пройти обследование.
Инфекционное поражение затрагивает альвеолы, где происходит газообмен. В результате этого мешочки легких заполняются жидкостью – экссудатом. По этой причине пораженная часть прекращает правильно функционировать, то есть, становится не задействованной в дыхании, насыщении организма кислородом и удалении углекислого газа, токсинов, которые возникают при обменных процессах.
Воспаление лёгких возникает как у младенцев, так и у взрослых любого поколения. Более всего риску подвержены те люди, у которых существует проблема с естественной вентиляцией, например, бронхит или астма, а также пожилые и лица, длительно прикованные к постели при параличе, переломах и прочих состояниях.
Заболевание диагностируется доктором в медучреждении после сдачи анализов, рентгенографии. Нельзя заниматься самолечением: патология протекает остро, имеет стремительное развитие, опасна для жизни и требует применения антибиотиков с индивидуальным подбором дозировок. Терапия под наблюдением врача в зависимости от способности иммунитета защищать организм от инфекций может занять от 10 до 90 дней.
Что рекомендуют при воспалении легких специалисты
Аптечные лекарства призваны облегчить состояние человека и ускорить процесс выздоровления. Продукты распада при воспалении легких выводятся лимфой, а также в виде мокроты при кашле и насморке, поэтому радикально бороться с этими симптомами опасно для жизни пациента. Требуется строгое соблюдение предписаний пульмонолога или лечащего врача, если в больнице нет такого специалиста. Потребуется пройти полный курс терапии, соблюдать постельный режим, принимать антибиотики.
Полезно применить фитотерапию и гомеопатию при воспалении легких, но свойства каждого рецепта или отдельно взятого растения необходимо обсудить с доктором. Консультация обязательна, поскольку компоненты медпрепаратов и фитосырья могут вступить в «химический конфликт» или будут нейтрализовать действие друг друга. Обе ситуации вызывают осложнение болезни.
К тому же при воспалении легких каждому человеку назначается разная терапия в связи с природой возбудителя, и если одному пациенту помог, например, грудной сбор, то у соседа по палате он может вызвать аллергию или спровоцировать другое осложнение.
Нельзя пить противокашлевые травы: мокрота выводит патологические выделения, гной, экссудат из легких. Официальная медицина предлагает отхаркивающие лекарства на растительной основе: лазолван, мукалтин, плющ, другие.
Чем больше при воспалении легких употребляется жидкости, тем лучше разжижается слизь в дыхательных путях, кровь.
Нужно одновременно проводить профилактику: дышать рекомендуется свежим воздухом при температуре 18-22 C и влажностью выше 40%, часто проветривать помещение, придерживаться лечебной диеты (питание при пневмонии), делать массаж грудной клетки.
Чем снижают интоксикацию от воспаления легких
Патология вызывает заражение всего организма. Любое воспаление связано с жизнедеятельностью болезнетворных возбудителей, которых уничтожают иммунитет (клетки NK) и лекарства, вследствие чего они «разлагаются», вызывая интоксикацию. Снизить отравляющий эффект помогает употребление тёплой жидкости в суточном количестве не менее 2 л.
При воспалении лёгких полезны компоты и другие напитки из плодов рябины, смородины, калины, шиповника, брусники, которые содержат аскорбиновую кислоту или витамин C. Из них же делают морсы, кисели, отвары. Все виды жидкости из указанного сырья повышают иммунную защиту человека против патогенных агентов, очищают кровь, лимфу и ткани от токсинов.
Рекомендовано пить мочегонные сборы, поскольку выделительная система дополнительно убирает остатки инфекций и продуктов их деятельности. Сборы должны содержать хвощ, лист брусники, пырей. Показаны при воспалении лёгких средства с жаропонижающим и потогонным эффектом. К ним относится липа, малина. Стимуляторами иммунитета являются женьшень, левзея, элеутерококк, эхинацея.
Что пьют при воспалении легких
Правильный приём отваров, настоев ускоряет полезное действие антибиотиков и других лекарств. При воспалении легких следует отдать предпочтение следующим из народных средств: травяным чаям с мёдом, какао-маслом и прочими продуктами. Важно пить их тёплыми, тогда отдача от действия фитопрепаратов будет полной.
Ниже приведен перечень растительного сырья, подходящего для приготовления отваров, которые нужно пить при воспалении легких.
Разрешены такие компоненты:
- цветы липы;
- плоды бузины чёрной;
- мать-и-мачеха;
- малина сушеная, свежая;
- шиповник;
- семена аниса;
- почки сосновые;
- подорожник большой;
- ромашка лекарственная;
- лист берёзы;
- душица;
- соцветия календулы;
- девясил;
- травяные сборы.
Также можно пить барсучий жир, чтобы смягчить кашель и помочь выходу мокроты из бронхиального ствола. Его лучше достать у охотников или купить в аптеке. Для людей с хронической формой воспаления легких, которые не могут прибегать к постоянному использованию антибиотиков, фитотерапия предлагает 3 вида сбора.
Две части медуницы (далее по тексту сокращение ч.), 3 ч. мирта, 1 ч. душицы, 4 ч. клевера, 2 ч. купены. Сбор показан при пневмонии, упадке сил, длительном приёме лекарств.
Кроме того, можно взять три столовых ложки (далее ст. л.) дымянки, 2 ст. л. тысячелистника, 1 ст. л. эфедры, 2 ст. л ромашки, 4 ст. л. мяты. Такой сбор употребляют при сопутствующем наличии удушья, аллергии.
Для следующего средства потребуются любисток 4 порции сырья, полынь (1), калина (2), ятрышник (4), черёмуха (2). Назначают этот сбор при частых рецидивах, чередуя с предыдущим сбором 3/3 дня.
Полезен будет горячий травяной настой: 6 ст. л. состава запаривают 1 л кипятка, выдерживают 20 минут, процеживают. Принимают согласно предписанию врача или инструкции на упаковке, но перед употреблением лучше проконсультироваться со специалистом. При воспалении лёгких обычно пьют по 100 мл настоя 4-6 раз/день.
Питание и питьё при воспалении легких
В процессе выздоровления пациенту с пневмонией сначала назначают диетический стол № 13, затем переводят на №15. Поскольку у некоторых людей есть сопутствующие воспалению легких заболевания, например, диабет, гастрит, гипер- или гипотония, рекомендованные продукты питания в каждом конкретном случае могут отличаться.
Остановиться следует лишь на общих правилах:
- рацион должен быть максимально полноценным;
- нельзя употреблять жирные, острые, пряные продукты;
- еду готовят из измельчённого сырья (фарш, протёртая, рубленая пища);
- термообработка пищи паровая;
- полезны вареные, тушеные продукты;
- суточная норма соли 8 г;
- питание дробное;
- соки разбавляются кипячёной водой;
- нужно ограничивать калорийность.
Среди жидкостей, рекомендованных врачами при воспалении легких, наиболее эффективны чай с лимоном и мёдом, морсы, отвары, особенно из шиповника, мясные бульоны средней жирности, а на ночь полезна кружка кипячёного молока.
Соки подойдут ягодные, фруктовые, овощные с высоким содержанием витаминов. Для их приготовления могут использоваться красная или черная смородина, грейпфрут, клюква и брусника, черника, гранат, голубика, морковь и далее. Нельзя употреблять концентрированные напитки.
Заключение
Собранные народом рецепты применяют только как вспомогательное или дополнительное лечение. Главный упор терапии воспаления легких делают на медикаментозное устранение болезни, после чего пациенту желательно пройти восстановительный курс дома. В этот период пить нужно натуральные соки фреш (свежеотжатые), подслащенные мёдом, выполнять гимнастику и полноценно питаться.
Источник
Воспаление легких – коварный недуг, который может спровоцировать летальный исход. Это заболевание чаще всего передается воздушно-капельным путем. Патогенез начинается сразу после проникновения болезнетворных микроорганизмов в дыхательные пути. Риск заражения пневмонией увеличивается при воздействии негативных факторов. Среди них ослабленный иммунитет, пагубные зависимости, хронические патологии, механические травмы грудной клетки.
Питание при пневмонии имеет особое значение.
Воспаление легких
Воспаление легких классифицируют по следующим показателям:
- Этиология – бактериальное, вирусное, грибковое.
- Форма – первичное, вторичное, острое, хроническое.
- Место, где произошло инфицирование – госпитальная, внебольничное.
- Зона поражения – тотальная, сегментарная, очаговая, долевая, односторонняя, двухсторонняя.
К общим признакам пневмонии относят боли в области грудной клетки, диспноэ, сильный кашель, умеренная гипертермия.
Разрешённые продукты
Посредством щадящей диеты можно:
- укрепить иммунную систему;
- снизить нагрузку на желудочно-кишечный тракт;
- восполнить нехватку витаминов, микро- и макроэлементов, минеральных веществ.
Блюда для больного, в анамнезе которого присутствует пневмония, в домашних условиях готовят из следующих продуктов питания:
- свежие овощи, ягоды и фрукты;
- крупы (манная, гречневая, овсяная);
- нежирное мясо и рыба;
- молочная продукция (творог, простокваша, кефир, несладкий йогурт);
- сухари, ржаной хлеб;
- куриные яйца;
- сухофрукты;
- орехи;
- зелень;
- макаронные изделия;
- растительное и сливочное масло.
Количество сахара при пневмонии ограничивают. Среди разрешенных продуктов — пастила, варенье, джем и мед. Обязательным этапом становится коррекция питьевого режима. Вместо газировки, кофе, крепкого чая и спиртных напитков употребляют свежевыжатые соки, кисели, морсы, компоты. Количество жидкости обязательно увеличивают, это позволит избежать обезвоживания. Чтобы усилить эффект от назначенного лечения, принимают отвары и настои, приготовленные на основе целебных трав.
Продукты, запрещённые к употреблению
Общее состояние пациента, страдающего от пневмонии, может ухудшиться из-за копченостей, консервов, колбас, маринадов. То же касается жирных и острых блюд. Еду нельзя готовить с помощью жарки. При воздействии высокой температуры на продукты, вырабатываются вредные вещества, которые увеличивают нагрузку на организм, замедляют процесс пищеварения.
В перечне запрещенных также присутствуют:
- жирная сметана, сливки;
- перловка, ячневая и кукурузные крупы;
- сыр твердых сортов;
- сдоба (торты, пирожные, шоколад).
При употреблении указанных продуктов формируются условия, способствующие более активной жизнедеятельности болезнетворных микроорганизмов. Больному нужно забыть про овощи, употребление которых ведет к раздражению слизистых оболочек, выстилающих кишечник. Среди них — редис, лук, капуста, чеснок.
Вопреки распространенному мнению, от диеты при пневмонии зависит очень многое. Заболевший на протяжении длительного времени страдает от сильного недомогания, одним из симптомов которого становится отсутствие аппетита. После улучшения общего состояния пациент вновь возвращается к прежнему рациону, забыв про то, что функциональность желудка и других органов ЖКТ при пневмонии заметно снижается. Человеку, который проходит терапию от пневмонии в стационаре, назначают специальное питание.
Общие правила составления диеты
При корректировке рациона, в режим питания включают продукты, которые:
- содержат достаточное количество калорий;
- хорошо усваиваются в процессе метаболического обмена веществ;
- богаты белком и витаминами, они необходимы для восстановления поврежденных функциональных тканей.
Больным, в анамнезе которых есть пневмония, прописывают лечебный стол №13. С его помощью снижают риск возникновения интоксикации организма, активизируют работу защитного механизма.
У детей
Рацион ребенка, заболевшего пневмонией, схож со схемой диетического питания, которую назначают взрослым после операции. Для нормального развития в детский организм должны поступать белки, простые углеводы и витамины.
Они присутствуют в:
- овсяной и гречневой кашах;
- компоте из сухофруктов;
- курином мясе и яйцах;
- морсе, приготовленном из свежих ягод;
- нежирном твороге;
- грецких орехах, черносливе и кураге;
- телячьих тефтелях, сделанных на пару;
- цитрусах, яблоках;
- кисломолочной продукции;
- морепродуктах.
Воспаление легких у подростков протекает довольно тяжело. Еду нужно готовить из качественных продуктов в полном соответствии с рекомендациями врачей. Особую осторожность следует проявить при введении новых продуктов в рацион питания пациента, страдающего от пневмонии. К жидким кашам, овощам и фруктам добавляют протертое диетическое мясо. Пищу запивают чаем, соками и морсом. Чтобы ускорить регенерацию после пневмонии, медикаментозную терапию дополняют не только диетой, но и физиопроцедурами. Наибольшего эффекта можно добиться посредством регулярных прогулок на свежем воздухе и оксигенотерапии. С помощью последней процедуры при пневмонии предупреждают кислородное голодание.
У взрослых
При корректировке рациона питания взрослых, врач обязательно снижает такой показатель, как калорийность. Это обусловлено тем, что пациенты из этой категории часто подвергаются негативному воздействию внешних факторов. Мясные блюда при пневмонии заменяют овощными супами и крупяными кашами. Особое внимание уделяют продуктам, которые отличаются высоким содержанием витаминов и кальция. Напитки должны быть комнатной температуры. В качестве противовоспалительного средства при пневмонии часто используют чай с малиной и лимоном.
Пищу для пациента, заболевшего пневмонией, готовят из мяса курицы и индейки, обезжиренной молочной продукции, свежих корнеплодов, зелени и фруктов. Готовые блюда не следует сильно солить или перчить. Изредка пациентам разрешают употреблять небольшое количество красного вина и шоколада. Перед этим необходимо проконсультироваться с лечащим врачом.
Правила составления в зависимости от вида заболевания
Подбор диеты при пневмонии осуществляют, ориентируясь на общее состояние пациента, разновидность недуга и интенсивность клинических проявлений. Питаться нужно дробно: количество приемов пищи увеличивают до 5-6 раз в сутки, разовую порцию уменьшают в несколько раз. Минимальный объем жидкости равен 2 л. Пациента нельзя заставлять кушать. Это может спровоцировать ухудшение общего самочувствия. Питаться следует блюдами, приготовленными посредством запекания и варки.
При острой пневмонии
Во время рецидива пневмонии применяют продукты, не нагружающие желудок. Многие из них являются источниками жизненно важных элементов. Каротин (витамин А) есть в сливках, ягодах облепихи, яичных желтках, салатах, сладком перце, абрикосах и петрушке. Белок при пневмонии может быть получен при употреблении нежирного мяса индейки и курицы, свежие фрукты и овощи содержат большое количество углеводов.
Мед и другие продукты пчеловодства не используют, если пациент страдает от гиперчувствительности к ним. В списке разрешенных продуктов присутствуют варенье из ягод, соки с кислым привкусом. Последние готовят из граната, яблок, цитрусов и айвы. Мясные или куриные бульоны должны быть некрепкими.
При крупозной пневмонии
Крупозное воспаление легких представляет собой острый недуг, поражающий оба органа дыхательной системы. В клинической картине пневмонии присутствуют признаки аллергической реакции и проявления фиброза. Пневмония этого типа передается лимфогенным и гематогенным путями.
К факторам, усугубляющим общее состояние больного при пневмонии, причисляют алкогольную интоксикацию, физическое или эмоциональное перенапряжение, застой мокроты в легких. Режим питания при крупозном воспалении не отличается от диеты, назначаемой при других разновидностях пневмонии.
Примеры меню при пневмонии
На завтрак при воспалении легких можно подать кашу, творожную запеканку, компот. Следующий прием пищи — через 2-3 часа. Первым полдником при пневмонии могут стать кисель, свежее яблоко. Обед при пневмонии состоит из овощного супа, картофельного пюре, отварной рыбы, котлет, приготовленных на пару.
Перечисленные блюда можно дополнить чаем, целебными настоями из сушеных ягод малины. На второй полдник дают фрукты, морс, свежевыжатые соки. Ужин: молоко, минеральная вода без газа, творожная смесь или овсяное печенье. Суточный рацион при пневмонии составляют, учитывая вкусовые пристрастия пациента.
Диета после пневмонии
Рацион, подобранный после пневмонии, ускоряет процесс восстановления функциональной ткани. Дополнительным бонусом становится активизация метаболизма. В результате устраняется энергетический дисбаланс, улучшается газообмен. В перечне полезных блюд:
- яйца всмятку;
- теплое молоко с несладкой булочкой;
- овощные салаты и супы;
- суфле из рыбы;
- запеканка;
- голубцы.
Среди напитков выделяют клюквенный сок с сахаром, яблочный компот, чай с лимоном.
Рецепты полезных блюд
Для овощного супа потребуются некрепкий мясной бульон, свежая зелень и корнеплоды. Также в рецепте могут присутствовать томаты, цветная капуста, горошек и сливочное масло. Блюдо готовят следующим образом:
- Подготавливают овощи.
- Доводят бульон до кипения, кладут соль.
- Засыпают в кастрюлю измельченные овощи (картофель, морковь, лук).
- Через четверть часа закладывают цветную капусту, помидоры и зеленый горошек.
- Спустя 10 минут в суп добавляют зелень.
Подавать можно через 10-15 минут. Перед этим в каждую порцию кладут сливочное масло и специи. Последние при пневмонии использовать не рекомендуется.
В меню при пневмонии часто вводят манную кашу. Приготовить блюдо можно как на воде, так и на молоке. Чтобы получилось вкусно, необходимо:
- соблюдать пропорции (на 1 л молока требуется 6 ст. л. крупы);
- манку засыпают в кастрюлю только после того, как молоко закипит;
- соль и сахар добавляют в молоко во время закипания;
- нужно постоянно помешивать;
- оставшиеся ингредиенты (варенье, ягоды, кусочки фруктов) кладут непосредственно перед подачей на стол.
Каша варится быстро. После закипания молочного продукта должно пройти не более 7 минут.
Пневмония — одно из самых опасных заболеваний дыхательной системы. Наиболее тяжелые последствия возникают у детей, пожилых и ослабленных людей. Диету при пневмонии должны соблюдать все пациенты. Благодаря сбалансированному питанию можно добиться быстрого восстановления энергетического баланса, ускорить регенерацию тканей, поврежденных при пневмонии.
Источник