Что такое двухсторонняя пневмония у ребенка
Пневмония у детей — острый инфекционно-воспалительный процесс различной этиологии. Механизмы развития заболевания связаны с преимущественным поражением респираторных отделов легких.
Респираторными отделами легких являются анатомические структуры, расположенные за терминальными бронхами, — респираторные, альвеолярные ходы и альвеолы. Заболеваемость пневмонией у детей на первом году жизни составляет 15-20 на 1 000 детей, от 1 года до 3 лет — 5-6 на 1000 детей.Предрасполагающими факторами у детей могут быть следующие заболевания: перинатальная патология аспирации, гипотрофия, врожденный порок сердца с недостаточностью кровообращения, иммунодефицитные состояния.
У более старших детей предрасполагающими факторами являются очаги хронической инфекции, пассивное и активное курение, переохлаждение организма.
По этиологии острые пневмонии подразделяют на:
- бактериальные;
- вирусные;
- микоплазменные;
- риккетсиозные;
- грибковые;
- аллергические;
- пневмонии, возникающие при инвазиях гельминтами;
- пневмонии, возникающие при воздействии физических и химических факторов.
Различают семь форм бактериальной пневмонии:
- пневмококковая;
- фридлендеровская;
- синегнойная;
- гемофильная;
- стрептококковая;
- стафилококковая;
- группа пневмоний, вызванных протеем и кишечной палочкой.
Из вирусных пневмоний чаще всего встречаются:
- гриппозная пневмония;
- аденовирусная пневмония;
- парагриппозная пневмония;
- респираторно-синтициальная пневмония.
В соответствии с причинами и механизмами возникновения различают первичные и вторичные пневмонии. Последние возникают на фоне обострений хронических заболеваний бронхо-легочной системы и других соматических заболеваний ребенка.
Для возникновения пневмонии у ребенка, кроме бактериальных или вирусных агентов, необходим определенный комплекс факторов:
- попадание слизи в легкие из верхних дыхательных путей — аэрогенный путь;
- попадание микроорганизма в бронхи;
- разрушение защитных механизмов дыхательных путей;
- гематогенный, лимфогенный пути распространения инфекции.
При возникновении пневмонии у детей нарушаются вентиляция легких и газообмен, снижается питание миокарда желудочков. По протяженности поражения пневмонии могут быть сегментарными, долевыми, тотальными, одно- и двусторонними. В механизме развития пневмонии большую роль играет гипоксия с гиперкапнией, развивающиеся в результате нарушения как внешнего, легочного, так и тканевого дыхания.
Клинические симптомы пневмонии зависят от вида пневмонии, величины и распространенности процесса. При очаговой пневмонии (бронхопневмонии) процесс идет остро или подостро и развивается на 5-7-й день острого респираторного заболевания в виде его второй волны.
Характерными являются следующие симптомы:
- повышение температуры;
- слабость;
- головная боль;
- боль в груди или под лопатками;
- кашель;
- усиление интоксикации.
Над зоной поражения отмечается укорочение перкуторного звука, при аускультации — бронхофония, ослабленное дыхание, иногда крепитация. Рентгенологически определяется усиление легочного рисунка между очагами воспаления и корнями легкого. В анализе крови определяется нейтрофильный лейкоцитоз со сдвигом влево, повышение СОЭ.
Сегментарная пневмония
В случае гематогенного пути распространения поражаются один или несколько сегментов легкого. Обычно чаще поражаются правые сегменты. Сегментарная пневмония начинается остро с повышения температуры, обычно выражены симптомы интоксикации, появляются боли в области грудной клетки, иногда — в животе, кашель — редкий. Появляются симптомы дыхательной недостаточности, объективные данные выражены слабо. Вторичная сегментарная пневмония развивается на фоне протекающей респираторной инфекции, при этом симптомы интоксикации выражены слабо. Сегментарная пневмония рентгенологически проявляется в отдельных очагах, которые сливаются, а затем захватывают целый сегмент.
Крупозная пневмония
Воспалительный процесс захватывает долю легкого или его часть и плевру. Встречается редко. Часто вызывается пневмококком. Начало острое. Заболевание начинается с головокружения, ухудшения самочувствия, резкой головной боли. Отмечается температура до 40-41 °С, часто больные жалуются на озноб. Кашель в первые три дня редкий, сухой, затем — с выделением ржавой мокроты. Быстро появляются цианоз, одышка. Часто у детей появляется абдоминальный синдром, проявляющийся болями в области пупка, метеоризмом, рвотой. Различают четыре стадии в течении крупозной пневмонии.
При первой стадии — стадии прилива, — определяется укорочение перкуторного звука с тимпаническим оттенком, ослабленное дыхание, периодически прослушивается крепитация. Во второй стадии развивается гиперемия лица, часто — на стороне поражения, тяжелое состояние. На стороне поражения определяются укорочение перкуторного звука, бронхиальное дыхание, бронхофония. Хрипы не прослушиваются. Третья стадия развивается на 4-7-й день — усиливается кашель, температура падает, часто критически. Перкуторный звук принимает тимпанический оттенок, появляется крепитация.
В четвертой стадии — стадии разрешения, — снижается температура, появляется частый кашель, появляются обильные разнокалиберные хрипы. На рентгенограммах также определяется стадийность процесса: в первой стадии — усиление сосудистого рисунка, ограничение подвижности диафрагмы; во второй стадии появляются плотные тени, соответствующие долям с вовлечением корня и плевры; в третьей и четвертой стадиях инфильтрация исчезает постепенно.
При крупозной пневмонии отмечается резкий нейтрофильный лейкоцитоз со сдвигом влево, ускорение СОЭ. Атипично протекает крупозная пневмония у детей раннего возраста. Обычно нечетко выражены основные симптомы заболевания. Под влиянием антибактериальной терапии укорачиваются стадии воспалительного процесса. В случае нерациональной терапии возникает затяжное течение заболевания.
Интерстициальная пневмония
Интерстициальная пневмония возникает при вирусной, микоплазменной, пневмоцистной, грибковой и стафилококковой инфекциях. Чаще эта пневмония регистрируется у недоношенных и новорожденных детей, а также на фоне дистрофии, иммунодефицитных состояний у детей. Заболевание может сопровождаться выраженной интоксикацией, возможно падение артериального давления, кроме этого, часто отмечаются изменения со стороны центральной нервной системы, а также желудочно-кишечного тракта. Отмечается изнурительный кашель со скудной пенистой мокротой. При интерстициальной пневмонии отмечается вздутие грудной клетки. Перкуторно — тимпанит. Прослушиваются единичные крепитирующие и сухие хрипы на фоне ослабленного дыхания. Рентгенологически выявляются эмфизема, перебронхиальная инфильтрация, ячеистость интерстициально-сосудистого рисунка. Со стороны крови выявляется лейкоцитоз, повышение СОЭ.
Диагностика пневмонии
Диагностика проводится на основании клинико-рентгенологических данных.
Клиническими симптомами являются:
- температурная реакция;
- признаки дыхательной недостаточности: одышка, цианоз, участие в дыхании вспомогательной мускулатуры;
- стойкие аускультативные и перкуторные отклонения со стороны легких;
- рентгенологически — очаговые, сегментарные, лобарные инфильтративные тени;
- со стороны крови: лейкоцитоз, нейтрофилез, повышение СОЭ;
- эффект от проводимой этиологической терапии.
Течение пневмоний у детей зависит от этиологии, возраста и наличия различных сопутствующих заболеваний. Особенно тяжело протекают пневмонии, вызванные госпитальными штаммами золотистого стафилококка или грамотрицательными бактериями. Течение пневмоний в этих случаях характеризуется ранним абсцедированием, быстрым прорывом воспалительного очага в плевру и возникновением пиопневмоторакса с бурным течением заболевания.
В периоде новорожденности пневмония имеет серьезный прогноз. Различают приобретенные и внутриутробные пневмонии новорожденных. Внутриутробные пневмонии возникают в результате инфицирования плода во время беременности или аспирации инфицированными околоплодными водами, при этом аспирация может быть как внутриутробной, так и интранатальной. У новорожденных пневмонии часто сопровождаются ателектазами, а также деструкцией легочной ткани.
Важную роль в развитии пневмонии могут играть предрасположенность к аллергическому воздействию внешних факторов и возникновение катарального воспаления слизистых оболочек. При данных пневмониях характерным является присоединение астматического синдрома. Течение пневмонии в этих случаях принимает рецидивирующий характер. У детей, страдающих рахитом, пневмония развивается чаще и имеет затяжное течение. У детей с гипотрофией возникает чаще в связи со значительным снижением иммунитета, отмечается слабая выраженность симптомов пневмонии.
Лечение пневмонии у детей
В случае среднетяжелых и тяжелых форм дети подлежат стационарному лечению. Дети первого года жизни — при любых формах.
Лечение пневмоний проводится комплексно и состоит в:
- применении этиотропных средств;
- оксигенотерапии при развитии дыхательной недостаточности;
- назначении средств, улучшающих бронхиальную проводимость;
- применении средств и методов, обеспечивающих транспорт кислорода крови;
- назначении препаратов, улучшающих процессы тканевого дыхания;
- использовании средств, улучшающих обменные процессы в организме.
Питание ребенка должно соответствовать возрасту и потребностям детского организма. Однако в период интоксикации пища должна быть механически и химически щадящей. В связи с кашлем из рациона исключаются продукты, содержащие частицы, которые могут аспирироваться. Назначается дополнительно жидкость в виде питья. Для этого используются отвары шиповника, черной смородины, соки.
Сразу после поступления в стационар производятся забор мокроты, смывы для бактериологического обследования, затем назначается этиотропное лечение, которое проводят под контролем клинической эффективности, в последующем — с учетом полученных результатов чувствительности мокроты к антибиотикам. В случае внебольничной пневмонии назначаются макролиды нового поколения. В случае внутрибольничных пневмоний назначают цефалоспорины второго, третьего поколений и антибиотики группы резерва.
При пневмониях у детей, возникших в результате внутриутробной инфекции, назначают новое поколение макролидов — спиромицин, рокситромицин, азитромицин. В случае пневмонии у детей с иммунодефицитами назначаются цефалоспорины третьего, четвертого поколений. При смешанной инфекции, взаимодействии возбудителя гриппа и стафилококка наряду с введением антибиотиков широкого спектра действия вводится противогриппозный у-глобулин по 3-6 мл.
Антибиотики применяют комплексно по следующей схеме:
- цефалоспорины;
- цефалоспорины плюс аминогликозиды.
Назначаются муколитическая терапия, бронхолитические средства, физиотерапия, иммунокоррегирующее лечение. При скоплении секрета в дыхательных путях необходимо удалять содержимое носоглотки, гортани, крупных бронхов. При выраженных симптомах дыхательной недостаточности применяется оксигенотерапия.
При признаках сердечной недостаточности назначают сердечные гликозиды — строфантин, а также сульфокамфокаин. Применяются и средства иммунотерапии. При лечении пневмонии проводят симптоматическую и посиндромную терапии. В периоде выздоровления большое значение имеют дыхательная гимнастика, физиотерапевтические методы лечения. Для улучшения дренажной функции бронхов применяются средства, способствующие повышению секреции мокроты или ее разжижению.
Отхаркивающие средства:
- Натрия бензоат
- Аммония хлорид
- Калия йодид
- Бромгексин
- Терпингидрат
- Термопсис
- N-ацетилцистин
- Мукалтин
- Пертусин
- Корень алтея
- Лакричный корень
- Эликсир грудной
- Плод аниса
- Листья мать-и-мачехи
Применяются средства, уменьшающие спазм бронхов. К ним относится эуфиллин.
Прогноз
Прогноз при своевременном применении антибактериальной терапии благоприятный. Выписанные из стационара в период клинического выздоровления берутся на диспансерный учет. После выписки из стационара 2-4 недели ребенок не должен посещать детские учреждения. Дети до шести месяцев первый месяц осматриваются раз в неделю, затем — два раза в месяц; с шести до двенадцати месяцев — раз в десять дней в течение первого месяца, затем — раз в месяц. После одного года до трех лет — раз в первый месяц, затем — раз в три месяца.
Дети осматриваются отоларингологом и пульмонологом после трехлетнего возраста — через месяц после выписки из стационара, затем — раз в квартал. Оптимальной является реабилитация в отделениях больниц или в санаториях. Режим назначается с максимальным использованием свежего воздуха. Назначаются ежедневно дыхательная гимнастика, ЛФК с постепенным повышением физических нагрузок. Питание должно быть рациональным для соответствующего возраста. Медикаментозная реабилитация осуществляется по индивидуальным показаниям. Стимулирующая терапия проводится повторными 2-3-недельными курсами: нуклеинат натрия, метилурацил, дибазол, женьшень, алоэ, настой элеутерококка, витамины B этих целях используется и фитотерапия. Она применяется для санации бронхов и успокаивающего влияния на центральную нервную систему: корень алтея, лист мяты перечной, трава шалфея, корень девясила, мать-и-мачеха, липовый цвет, сосновые почки, чабрец и др. У детей, склонных к аллергическим реакциям, применяется с большой осторожностью. Широко используется физиотерапия. Применяются горчичники, щелочные и фитоингаляции, компрессы, озокеритовые аппликации на грудную клетку. Широко применяется массаж грудной клетки. После пневмонии рекомендуется санаторное лечение в местных санаториях, а также на курортах Гагра, Нальчик, Геленджик, Новый Афон, Южного берега Крыма.
Противопоказаниями к санаторному лечению являются:
- активность воспалительного процесса в бронхо-легочной системе;
- признаки астматического состояния;
- наличие «легочного сердца».
К первичной профилактике относятся здоровый образ жизни родителей, исключающий воздействие вредностей на плод во время беременности, рациональное вскармливание детей, закаливающие процедуры.
Вторичная профилактика включает:
- профилактику и лечение ОРВИ;
- раннюю госпитализацию больных пневмонией детей с отягощенным преморбидным фоном;
- своевременное лечение гипотрофии, рахита, иммунодефицитных состояний;
- санацию хронических очагов инфекции.
Источник…
Источник
Пневмония представляет собой воспалительный процесс, течение которого спровоцировано патогенной микрофлорой. Данную болезнь называют еще и воспалением легких. При этом ее относят к жизнеугрожающим состояниям.
Ее особенностью, в отличие от других недугов дыхательных путей, является поражение нижней части легких, приводящее к блокированию газообменых процессов.
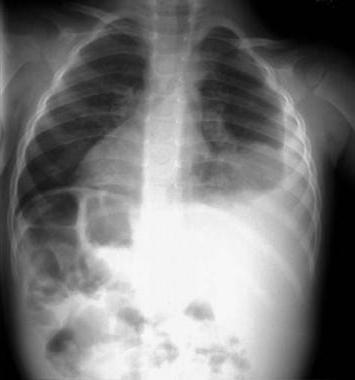
Наиболее опасной формой патологии считается двустороннее воспаление. Оно охватывает ткани легких. Недуг усложняется тем, что способен переноситься воздушно-капельным путем. Это приводит к тому, что даже после выздоровления патогенные микробы продолжают находиться в организме, перейдя в пассивное состояние. Подобный факт позволяет высказать предположение о возможности передачи возбудителя воспаления легких другому человеку.
Именно поэтому двухсторонняя пневмония у ребенка должна быть распознана своевременно, что позволит оказать маленькому пациенту необходимую для него помощь. Ведь в детском возрасте воспаление легких встречается намного чаще, чем у взрослых людей.
Что это за болезнь?
Поражение легких в одинаковой степени происходит очень редко. Картина патологии в этих органах дыхания порой имеет существенные различия. Например, в одном легком может иметь место очаговое воспаление, а в другом поражается одновременно несколько сегментов.
Причинами возникновения двухсторонней пневмонии у ребенка могут стать инфекции:
— бактериальные;
— вирусные;
— грибковые.
Но чаще всего воспалительные процессы в легочных тканях возникают из-за пневмококка. Эти микроорганизмы поражают органы дыхания, что провоцирует развитие нарушения процесса газового обмена, стремительное прогрессирование интоксикации, а также кислородного голодания.
Пневмония у маленьких детей
Симптомы воспаления легких у годовалого ребенка вызывают большую тревогу у родителей. Ведь этот недуг довольно серьезен и требует немедленного проведения курса терапии. Особенно внимательно следует относиться к грудничкам. Ведь запущенное воспаление у самых маленьких пациентов провоцирует развитие дыхательной недостаточности.

При пневмонии происходят сбои в работе не только легких. Одновременно с ними проявляются симптомы нарушений в пищеварительной, мочевыделительной и нервной системах.
Каковы симптомы двухсторонней пневмонии у ребенка? Проявления болезни у деток разного возраста имеют некоторые отличия. Все они связаны с особенностями формирования иммунных сил организма.
Причины пневмонии у месячных детей
Воспаление легких в столь раннем возрасте чаще всего вызвано попаданием в бронхиальное дерево патогенных бактериальных возбудителей, а также слабостью местного иммунитета. Общая защитная система организма у новорожденных пока не сформирована. В связи с этим патогенные возбудители весьма комфортно чувствуют себя в бронхах грудничка и размножаются там.
Иногда у новорожденных наблюдается дефект сурфактанта, с которым они и появились на свет. Сурфактант является структурным компонентом альвеолярной мембраны. Его основным предназначением служит функция сохранения каркаса, созданного легочными альвеолами, а также поддержка эластичности данных элементов. Но порой инфекции поражают малыша еще в утробе матери. Это и становится причиной недостатка сурфактанта, что является высоким фактором риска возникновения у месячных детей одышки, а также дыхательной недостаточности.

Если воспалительный процесс в легких протекает достаточно активно, то становится невозможной нормальная активность процесса газообмена. В крови новорожденного накапливается углекислый газ, который становится причиной угнетения деятельности клеточек головного мозга.
Очень ли опасна двухсторонняя пневмония у ребенка, если он недоношен? У таких ослабленных деток болезнь может закончиться летальным исходом. Именно поэтому при возникновении первых симптомов недуга недоношенных новорожденных сразу же помещают в стационар. Ведь в любую минуту им может потребоваться интенсивная терапия или проведение искусственной вентиляции легких. Все это является следствием слабости и недоразвитости ткани органов дыхания.
Симптомы пневмонии у месячных детей
В связи с опасностью возникновения серьезных осложнений двухсторонняя пневмония у ребенка в возрасте одного месяца лечится сразу же после возникновения следующих симптомов:
— температуры и кашля;
— повышения уровня лейкоцитов при проведении общего анализа крови;
— насморка и выделения мокроты;
— одышки и увеличения частоты сердечных сокращений;
— посинения кожных покровов.
Лечить легочный воспалительный процесс у малышей 0-1 месяца жизни очень сложно. Однако если патология выявлена своевременно, то прогноз ее терапии весьма благоприятный.
Пневмония у 3-месячных детей
Воспаление легких у малышей в этом возрасте может быть:
- Мелкоочаговым. При этом нарентгенограмме болезнь выявляется по воспалительным зонам, по своим размерам похожим на крупные зерна, которые находятся друг от друга на незначительном расстоянии.
- Сегментарным. Это воспаление, которое одновременно локализуется сразу в нескольких сегментах и вызывает патологические изменения в бронхах. Подобный типа патологии протекает у малыша крайне тяжело и обладает высокой вероятностью возникновения осложнений.
- Крупозным. Это двухсторонняя пневмония у ребенка. 3-5 месяцев — тот период жизни, когда может проявляться данный тип заболевания. У деток со сниженным иммунитетом велик риск появления дыхательной недостаточности.
- Интерстициальным. Такой тип пневмонии провоцируется вирусами и наблюдается у 3-х месячных детей очень редко.
По характеру клинической картины двухстороннее воспаление у детей в возрасте 3-х месяцев бывает:

— острым (длящимся от 3 до 6 недель);
— затяжным (продолжающимся более шести недель).
Если прослушивать 3-месячных детей фонендоскопом, то на фоне имеющего место воспалительного процесса врачом обнаруживается тихое дыхание с характерными мелкопузырчатыми хрипами.
Пневмония у малышей 4-6 месяцев
Причина возникновения воспаления легких у грудничков в этом возрасте, как правило, — попадание в организм вирусов с присоединением к ним бактериальной флоры. Патогенные микроорганизмы активно размножаются в клеточках бронхиального эпителия. При этом они снижают активность местной защиты, обусловливая тем самым возможность протекания воспалительного процесса. На этом фоне в поврежденные недугом участки начинают проникать бактерии. Их нахождение в органах дыхания провоцирует вторичное поражение паренхимы легких.
Чаще всего в возрасте 4-6 месяцев рентгенограммой определяется одно- или двухсторонняя очаговая пневмония. У ребенка при этом очень быстро развиваются воспалительные реакции, что обусловлено строением его органов дыхания, их богатым кровоснабжением и горизонтальным расположением ребер.
Причиной, обуславливающей возникновение воспалительных изменений, у 4-6 месячного ребенка нередко является ослабленный иммунитет.
Очень часто у малышей раннего возраста в легочной паренхиме наблюдаются застойные явления. Они обуславливаются тем, что ребенок значительную часть времени лежит, находясь в горизонтальном положении. Помимо этого застойные явления в легочной ткани у деток от 1 до 6 месяцев могут быть вызваны наличием искусственного вскармливания, а также несоблюдением гигиены. В этом случае антибактериальная терапия не способна принести должного эффекта, в связи с чем, как правило, врачом назначаются комбинированные схемы приема препаратов.
Несмотря на стабильность иммунитета, груднички 1-6 месяцев переносят пневмонию тяжело. Именно поэтому при подозрении на возникновение воспалительного процесса маленький пациент подлежит обязательной госпитализации. Это позволит экстренно подключить малыша к аппарату искусственной вентиляции легких в случае возникновения дыхательной недостаточности, вероятность которой велика.
Общая картина проявления болезни
Двухсторонняя пневмония у ребенка до года отличается обширностью поражений легочной ткани. При этом чем активнее и крупнее очаги патологии, тем тяжелее будет ее течение. Кроме этого, ход болезни у детей до года жизни отличается хорошей реактивностью при оказании влияния антибактериальных средств. При вовремя начатом и правильно назначенном курсе терапии проблему можно устранить уже в течение одной недели.
Воспаление легких у малышей начинается в форме простуды. Постепенно формируются такие симптомы, как кашель и насморк. Дыхательные пути поражает бактериальная инфекция, которая по мере течения патологии проникает внутрь организма. Считается, что на начальной стадии диагностировать воспаление легких у маленьких детей очень сложно. Ведь малыши не способны эффективно кашлять, то есть проявлять основной симптом пневмонии. Помимо этого, не всегда у грудничков врач может прослушать хрипы. В связи с этим подозрение на заболевание возникает лишь при совокупности таких признаков, как:
— учащенное дыхание;
— одышка;
— синева, возникающая в зоне носогубного треугольника;
— снижение аппетита;
— повышение температуры;
— сонливость.
Тяжелые случаи болезни у малышей до года сопровождаются судорогами и легочной недостаточностью, а также очень сильной одышкой. При вдохе у больного ребенка расширяются крылья носа, а шум от дыхания слышен даже на расстоянии от него.
Диагностируется пневмония в столь раннем возрастном периоде только на основании данных, полученных в результате проведения рентгенографии. Это исследование позволяет уточнить и тип недуга. Лечение при этом должно быть начато незамедлительно.
Причины пневмонии у детей в возрасте от 1 до 3 лет
Воспалительные процессы в легких у малышей от одного года до трех могут быть вызваны:
— пневмококком;
— гемофильной палочкой;
— стрептококком;
— вирусами;
— атипичной флорой, а именно — легионеллами, микоплазмами, хладимиями.
В этом возрасте уже немного подросший организм отличают окрепший иммунитет и сформированный сурфактант. Они защищают малыша от бактериальных агентов, способных спровоцировать воспаление легких. В это же время на первый план выдвигается патогенная флора, содержащая токсины, действие которых направлено на разрушение бронхиального эпителия. Возникает пневмония у таких малышей и в связи с проникновением в организм вирусной инфекции.
Двухстороннее воспаление легких чаще всего вызывается пневмококком. При этом его течение, как правило, довольно тяжелое. Какой устанавливается курс лечения двухсторонней пневмонии у детей в возрасте от 1 до 3 лет? Если врачом будут правильно и своевременно назначены необходимые антибиотики, то избавить маленького пациента от патологии удастся за 10-14 дней, предотвратив при этом возможные осложнения. Если имеют место вторичные заболевания, то в таких случаях течение недуга затягивается.
Симптомы пневмонии у пациентов в возрасте от 1-3 лет
Какие признаки характерны для двухсторонней пневмонии у детей (фото см. ниже)?

К ним относят:
— держащуюся более трех дней высокую температуру;
— жесткое дыхание, которое выслушивается фонендоскопом;
— втяжение межреберных промежутков при вдохе;
— одышка, то есть наличие более 40 дыхательных актов в течение минуты;
— синюшность кожи;
— симптомы интоксикации в виде слабости, вялости и сонливости.
Воспаление легких в год
Двухсторонняя пневмония в этом возрасте протекает у малышей не настолько тяжело, как в грудном периоде. Менее выраженной у таких пациентов является и дыхательная недостаточность. Это дает возможность лечения легких форм воспаления в домашних условиях, но обязательно под контролем педиатра. Однако чаще всего годовалые малыши все же направляются на госпитализацию, так как имеется опасность бронхиальной обструкции и затрудненного дыхания.
Одним из основных симптомов пневмонии, который очень часто наблюдается у годовалых малышей, – вздутие области носогубного треугольника.
Пневмония в два года
В этом возрасте воспаление легких чаще всего вызывается бактериальной инфекцией (гемофильной палочкой, стрептококком или пневмококком). Последняя из них, как правило, редко провоцирует развитие двухсторонней пневмонии у ребенка в 2 года. При нормально сформированном иммунитете и при своевременно начатом курсе антибактериальной терапии патология устраняется за 7-14 дней.
Двухсторонняя пневмония у ребенка в 2 года начинается с общего неспокойного состояния малыша и нарушения сна. При этом родителей беспокоит плохой аппетит их чада, а также беспричинные капризы, которых раньше никогда не было. Далее постепенно у маленького пациента нарастает заложенность носа. Дыхание становится затрудненным. Кашель также является одним из симптомов пневмонии у детей в возрасте 2 лет, но на начальном этапе болезни он может отсутствовать. Воспаление легких всегда отмечается повышением температуры тела. Но данный симптом может проявляться не всегда. Именно поэтому к состоянию маленького пациента нужно отнестись очень внимательно.
Двухсторонняя пневмония у двухлетних детей может проявляться таким симптомом, как апноэ. Это остановка дыхания, длящаяся в течение нескольких минут. Порой она вызывает у малыша психологические расстройства.
Также у двухлетних пациентов одним из признаков пневмонии является синюшность, возникающая в области уголков рта и крыльев носа. Помимо этого обезвоженный воспалительными процессами организм способен отреагировать запорами или диареей (при проникновении инфекции в пищеварительную систему).
Пневмония в 3 года
Этот возраст у малышей с медицинской точки зрения считается особенным. С трех лет у деток начинает увеличиваться количество лейкоцитов в крови и при этом происходит снижение объема лимфоцита. В связи с этим в таком возрасте нередко происходит ослабление иммунных факторов, что значительно повышает риск возникновения воспалительного заболевания.
Как же проявляет себя двухсторонняя пневмония у ребенка в 3 года? Начинается она, как правило, с повышения температуры тела. При этом родители должны обращать внимание не на высоту поднятия ртутного столбика, а на длительность лихорадки. При пневмонии она длится более трех дней даже при грамотном лечении вирусной инфекции.
Самым грозным признаком, указывающим на наличие двухсторонней пневмонии у ребенка в 3 года, явится появление одышки (до 40 вдохов и выдохов в течение минуты), а также напряжения в дополнительных мышцах. Эти симптомы важны для определения патологии больше, чем прослушивание хрипов.
Кроме этого, заболевших пневмонией трехлетних деток непременно мучает кашель. На начальной стадии заболевания он может быть сухим, а уже после разрешения острого воспаления перейти в продуктивный влажный.
Проявляется недуг и синюшностью носогубного треугольника, а также общими интоксикационными синдромами (бледностью и сонливостью).
Если педиатр, вызванный к маленькому пациенту, диагностирует пневмонию, то он тут же направит его в стационар.
Пневмония в 4 года
В этом возрасте воспалительный процесс в легких протекает, как правило, доброкачественно. Двухсторонней пневмонии у ребенка в 4 года редко сопутствуют крупные поражения паренхимы. При этом патологию распознают по:
— повышенной температуре тела, которая держится более 3 дней;
— мелкопузырчатым хрипам;
— жесткому дыханию.

Если у ребенка отмечается лишь повышение температуры и насморк, а остальные симптомы выражены неярко, то маленького пациента можно понаблюдать и дома. При этом назначается пероральный прием антибиотиков, который не только устранит болезнь, но и не позволит развиваться патологическим процессам.
Прикорневая пневмония
Это один из типов протекания недуга. Для него характерно наличие патологических очагов в зоне корня легких. Такой тип болезни диагностировать довольно сложно, особенно на начальном ее этапе. Ведь в этом случае пневмония протекает без ее специфических симптомов. Так, при двухсторонней прикорневой пневмонии у детей на ее первой стадии лишь незначительно повышается температура. Кроме этого, у ребенка не изменяется дыхание, а также отсутствуют хрипы. Именно поэтому патологию требуется распознать как можно раньше, чтобы проведение курса терапии не позволило развиться впоследствии серьезным осложнениям.
Источник