Что такое двухсторонняя сливная пневмония

Сливная пневмония – тип очаговой пневмонии, при которой существует несколько очагов воспаления, находящихся рядом. Но при этом очаги не сливаются в одно сплошное воспалительное поле, как, например, при долевой пневмонии. Каждый из очагов самостоятельно проходит все стадии от начала воспаления до полного восстановления легочной ткани.
Этиология, причины сливной пневмонии
Причиной очаговой пневмонии чаше всего становятся бактерии. Ведущая роль принадлежит пневмококкам и стрептококкам. Реже возбудителем воспаления легких становятся менингококки, кишечная палочка, стафилококки. Иногда причиной становится вирус. Тяжелее протекает пневмония, вызванная внутриклеточными паразитами – хламидиями, микоплазмами и т.п.
Чтобы развилась сливная пневмония, нужны некоторые предпосылки.
- Перенесенное ОРВИ накануне. Как часто называют – недолеченное ОРВИ. Пациент может не воспринимать всерьез болезнь и не лечиться вовсе, в итоге организм становится слабым и с легкостью поддается новому заболеванию.
- Некорректное применение антибиотиков. Если был неполный курс приема антибактериальных средств, а в организме сохранились возбудители, то они вырабатывают устойчивость к препарату, и он на них уже не действует. Или же вовсе неоправданное применение антибиотиков при вирусной инфекции.
- Ослабленный иммунитет: у часто болеющих детей или у взрослых с иммунодефицитом.
- Переохлаждение.
- Стресс. У детей во время адаптации к саду или школе, у взрослых при продолжительном стрессовом состоянии без светлых промежутков.
Возбудитель попадает в легкие двумя путями.
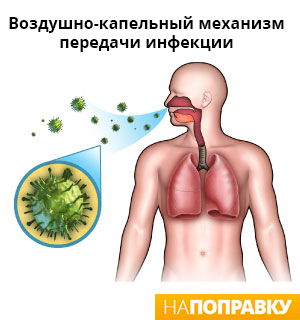
- Наиболее частый – аэрогенный. То есть вместе с вдыхаемым воздухом, через носовую полость и далее по дыхательному дереву микроб залетает в альвеолы и там оседает, вызывая воспаление.
- Гематогенный путь подразумевает диссеминацию бактерии или вируса через кровь. Для этого нужен первоначальный источник инфекции (отит, ангина и пр.) А далее микроб, оказавшись в крови, с ее током попадает в легкие. При ослабленном иммунном ответе возбудитель вызывает воспаление в ткани легких.
Патоморфология, стадии сливной пневмонии
При очагово-сливной пневмонии возникает несколько участков очагового воспаления. Каждый из этих очагов проходит стадии воспаления:
- Выпот в альвеолы. В основном серозный, при осложненном или тяжелом течении может быть примесь геморрагического характера.
- Опеченение. В стадию опеченения выпота становится меньше, а легочная ткань приобретает нехарактерную плотность.
- Разрешение. При разрешении плотность легочной ткани уменьшается, она становится воздушной.
Все очаги занимают достаточно большую площадь в легком – до 10 см в диаметре.
Наиболее часто воспаление локализуется в нижних отделах легких – в местах худшей вентиляции. У грудных детей пневмония чаще локализуется в задних отделах. Это связано с тем, что младенцы большую часть времени находятся в горизонтальном положении.
Полное восстановление легочной ткани происходит при рациональном лечении и отсутствии осложнений.
Симптомы сливной пневмонии
- В начале заболевания сливная пневмония может развиваться как ОРИ. Человек жалуется на заложенность носа, кашель и повышение температуры.
- Температура повышается до 38 градусов. При образовании сливной пневмонии лихорадка становится выше.
- Кашель сначала носит малопродуктивный характер. Мокрота выделяется, но ее немного. Постепенно кашель становится более продуктивным, но вместе с тем и более мучительным.
- Приступы кашля развиваются и по ночам, мешают спать. Из-за нарушенного сна возникает состояние постоянной сонливости, усталости. Дневной сон также не приносит удовлетворения из-за сильного кашля.
- Если удается выплюнуть мокроту, то можно разглядеть, что она желто-зеленого цвета.
- Из-за длительного кашля развивается боль в грудной клетке. Дыхательные мышцы из-за постоянного напряжения могут болеть и в покое.
- Головная боль появляется при повышении температуры и усиливается в периоды кашля.
- Температура сбивается, во время падения температуры наступает сильная потливость.
- Постепенно кашель становится не таким болезненным, продуктивным. Периоды кашлевых приступов возникают гораздо реже. Человек высыпается ночью.
Последние два пункта говорят о благополучном течении заболевания, хорошей терапии. При грамотном лечении и отсутствии осложнений выздоровление наступает примерно через 2 недели.
Диагностика
На основании жалоб можно предположить диагноз.
При аускультации в легких будут слышны влажные хрипы – в основном мелкопузырчатые. Если провести перкуссию, но над всеми очагами будет притупление легочного звука.
Но удостовериться в наличии пневмонии можно только после проведения рентгенографии. На снимке должны быть заметны очаги затемнения. Иногда может присутствовать картина наличия ателектазов.
При сомнительном диагнозе или при обширном поражении легочной ткани следует провести компьютерную томографию либо МРТ. Эти исследования помогут отдифференцировать сливную пневмонию от других заболеваний легких.
Обязательно нужно выполнить исследование крови. В общем анализе присутствуют признаки воспаления – лейкоцитоз с нейтрофиллезом, сдвиг лейкоформулы и ускорение СОЭ. В биохимическом исследовании повышение маркеров воспаления.
При атипичном расположении воспаления легкого (в верхней доле) стоит провести дифференциальную диагностику с туберкулезом. Пациентам назначают реакцию Манту, посев мокроты и ее микроскопию.
Лечение сливной пневмонии
При обнаружении очагов сливной пневмонии нужно проходить стационарное лечение, даже если до этого человек лечился дома.
- Подбирается антибактериальная терапия, по возможности с выбором чувствительного антибиотика.
- Если через неделю лечения симптомы не угасают, то добавляется второй антибиотик.
- Одновременно проводится дезинтоксикационная терапия. Пациенту проводятся инфузии физиологических растворов жидкостей.
- Назначают препараты от кашля.
- После нормализации температуры пациенту назначают комплекс физиопроцедур.
Гриневич Ирина Александровна
Источник
Пневмония – давняя спутница человечества, уносившая в прошлом тысячи жизней. Современная медицина обладает достаточным арсеналом диагностических и лечебных средств для того, чтобы победить болезнь. Однако частота встречаемости осложнённого течения и неблагоприятного прогноза по-прежнему остаётся на достаточно высоком уровне.
Источники заражения
Сливная пневмония – одна из форм инфекционно-воспалительного процесса лёгких, характеризующаяся наиболее тяжёлым течением. В легочной ткани возникают множественные участки воспалительного инфильтрата, которые образуют одну большую зону поражения – 5–10 сантиметров в диаметре.
Очаги располагаются рядом, соприкасаясь друг с другом, без полного слияния. Каждый фокус проходит самостоятельно все стадии воспаления. В результате в зоне локализации инфильтрата наблюдаются множественные очаги на разной стадии разрешения.
Чаще всего процесс возникает в нижних долях лёгких, поражая один или несколько сегментов. Возможно развитие перекрёстной пневмонии – двухстороннего воспаления, локализующегося в верхней доле одного лёгкого и нижней доле второго.
Осложнённое течение сопровождается расширением границ инфильтрации, вовлечением плевры, гнойным расплавлением очага, образованием абсцесса. Распространение возбудителя приводит к эндокардиту, перикардиту, менингиту, сепсису.
Наиболее часто сливная пневмония возникает на фоне перенесенных острых респираторных инфекций, особенно гриппа, а так же заболеваний дыхательных путей хронического течения. В таком случае начальные проявления пневмонии стёрты симптомами предшествующего заболевания, что усложняет оперативную диагностику.
Симптомы и диагностика сливной пневмонии
Начинается сливная пневмония с лихорадки до 38 – 38,5 градусов, иногда гектической, озноба. Слабость и недомогание в начале заболевания проявляются умеренно. Больной отмечает нарастающий кашель со слизисто-гнойной мокротой. При вовлечении в процесс плевры – боль при дыхании.
С переходом заболевания в абсцедирующую стадию, состояние усугубляется. Симптомы интоксикации ярко выражены, одышкаа, упорная тахикардия, кожа цианотичная, температура повышена до 40-40,5 градусов. Стойкая гипоксемия, развивается сердечно-легочная недостаточность.
Физикальные признаки.
Укорочение перкуторного звука не является характерным симптомом. Возникает только при значительной площади поражения и близкой локализации процесса к поверхности грудной клетки.
Аускультативно определяется крепитация на ограниченном участке поражения и влажные мелко- и среднепузырчатые хрипы, что говорит о очагах на разных стадиях воспаления. Выдох удлинен. Выражено бронхиальное дыхание с амфорическим оттенком.
Лабораторные проявления:
- ускоренная СОЭ;
- значительный лейкоцитоз – до 15-30 тысяч лейкоцитов в литре крови;
- изменение лейкоцитарной формулы: преобладание сегментоядерных клеток, увеличение числа палочкоядерных нейтрофилов, эозинофилы отсутствуют;
- содержание С-реактивного белка повышено;
- общий белок плазмы крови снижен;
- значительно повышено содержание фибриногена;
- повышено содержание серомукоида;
- появление белка в моче, единичных эритроцитов, цилиндров.
Рентгенографическое и томографическое исследование.
На рентгенограмме определяется большой по площади участок затемнения, не однородный по структуре. Локализован чаще в задненижних, реже – в верхнедолевых отделах легочных полей. Характерна «пятнистость лёгких»: на затемнённом участке – зоны просветления, образованные пневмоническими фокусами и участками ателектаза чередующимися со здоровой тканью. В полостях распада содержится жидкость. Секвестры.
Спирометрические данные.
- жизненная ёмкость лёгких снижена;
- снижена максимальная вентиляция легких;
- минутный объём дыхания увеличен.
Группы риска
Сливная пневмония – тяжёлый патологический процесс, преимущественно возникающий у ослабленных лиц, с неустойчивой реакцией иммунной системы.
Группу риска составляют:
- дети раннего возраста;
- дети разных возрастов, ослабленные сопутствующими заболеваниями, часто получающие антибиотики;
- лица с хроническими заболеваниями дыхательных путей и носоглоточными инфекциями;
- пожилые;
- дети и взрослые с иммунодефицитными состояниями;
- перенесшие травмы грудной клетки;
- только что перенесшие ОРВИ, грипп;
- послеоперационные больные;
- лица с врождёнными аномалиями лёгких;
- подвергшиеся воздействию ионизирующего облучения, отравляющих веществ, аллергических агентов;
- лица, длительно и много курящие, злоупотребляющие алкоголем.
Особенности течения болезни у детей
Особенности строения и физиологии органов дыхания у детей таковы, что патологические воспалительные процессы развиваются быстро, зачастую молниеносно. Проявления не всегда типичны. Наибольшую опасность представляет воспаление лёгких, возникшее в младенчестве и раннем детском возрасте.
При запоздалом лечении сливная пневмония протекает тяжело: с дыхательной и сердечной недостаточностью, захватывая оба лёгких, абсцедируя легочную ткань, что становится серьёзными угрозами для жизни ребёнка.
Осложнения, характерные для детского возраста
- гнойный плеврит;
- эмпиема плевры;
- гангрена лёгкого;
- возникновение воспалительных очагов в других органах: отит, менингит, энцефалит, пиелонефрит;
- постпневмонический бронхит, угрожающий астмой.
Для детского возраста характерно два пути развития пневмонии:
- внезапное, самостоятельно возникшее заболевание;
- пневмония как осложнение перенесенной патологии дыхательных путей.
Проявления зависят от возраста ребёнка и его физического состояния.
Показательными являются симптомы:
- Усиление кашля. Кашель сухой болезненный с небольшим количеством вязкой мокроты, или влажный.
- Стойкое повышение температуры. Температура до 39-40 градусов С. При ослабленной иммунной реакции повышение температуры может носить незначительный, но постоянный характер.
- Нарастающие симптомы интоксикации и декомпенсации: отказ от еды, утомляемость, резкая слабость, спутанность сознания, цианотичность носогубного треугольника, бледно-серый оттенок кожи, развитие «симптома белого пятна»;
- Прогрессирующая одышкаа;
- Наличие физикальных изменений: ослабленное дыхание, крепитация, разнокалиберные хрипы;
- Изменения показателей крови: повышенная СОЭ, лейкоцитоз, тенденция к анемии;
- Характерные затемнения на рентгенограмме.
Профилактика и лечение
При своевременной диагностике и направленном лечении сливная пневмония у взрослых и детей имеет благоприятный прогноз. Задержка терапии более чем на десять часов чревата развитием осложнений, возникает риск летального исхода.
Лечение:
- Антибиотикотерапия;
- Патогенетическая терапия: отхаркивающие средства рефлекторного действия, препараты, влияющие непосредственно на слизистую бронхов, муколитики, бронхолитики, в том числе ингаляционные;
- Кортикостероиды;
- Средства, улучшающие обмен веществ;
- Физиолечение: вибрационный массаж, парафин, ЛФК, ингаляции, электрофорез;
- Вспомогательное лечение – народные средства.
Профилактика:
- Вакцинация пневмококковых инфекций – основного источника пневмонии. Возможно применение у детей.
- Профилактика гриппа, в том числе и детская вакцинопрофилактика;
- Лечение основных заболеваний;
- Закаливание детей;
- Здоровый образ жизни.
Источник

Лечение двусторонней пневмонии
Двусторонняя пневмония – очень опасное заболевание, поражающее одновременно правое и левое легкие. Если своевременно не обратиться к врачу, последствия могут быть очень тяжелыми, вплоть до летального исхода. Поэтому важно проводить лечение двусторонней пневмонии вовремя и под контролем грамотного врача.
Коротко о пневмонии
Двусторонняя пневмония – это воспаление обоих легких сразу, вызванное попаданием в них инфекции на фоне сильно сниженного иммунитета. Характеризуется повышенной секрецией слизи в альвеолах, появлением кашля с мокротой и выраженных симптомов интоксикации.
Тяжесть заболевания зависит от объема поражения – в процесс могут вовлекаться доли, сегменты, небольшие очаги или все легкие целиком. Так же играют роль запущенность болезни и причины, ее вызвавшие.
Особенно тяжело протекает двусторонняя бронхопневмония, так как при этой патологии в процесс вовлекается не только ткань легких, но и бронхиальное дерево, и пневмония на фоне синдрома иммунодефицита (при онкологических процессах и ВИЧ-инфекции), так как защитные силы организма в этом случае практически на нуле.

Что такое пневмония
Симптомы при воспалении легких могут отличаться в зависимости от формы заболевания и возбудителя (вида инфекции).
Большинство больных жалуются на:
- высокую температуру;
- ознобы, потливость, слабость;
- кашель с отхождением мокроты;
- одышку;
- боли в грудной клетке;
- хрипы в груди при прослушивании и др.
Точный диагноз ставится на основании выше перечисленных симптомов, рентгенологической картины в легких, данных лабораторных анализов (выраженный лейкоцитоз в крови, повышенное СОЭ). Двустороннее воспаление легких требует незамедлительного лечения в стационаре, так как грозит тяжелыми осложнениями вплоть до летального исхода.
Лечение двусторонней пневмонии
Определить, как лечить двустороннюю пневмонию, может только врач. Заниматься самолечением нельзя ни в коем случае. Обязательно необходимо обратиться в больницу для постановки диагноза. При его подтверждении требуется госпитализация в стационар и соблюдение постельного режима.

При двусторонней пневмонии нужно соблюдать постельный режим
В терапии двусторонней пневмонии врачам приходится учитывать несколько моментов – определить и устранить возбудителя болезни, стимулировать иммунитет, учесть переносимость пациентом лекарств. Последний пункт имеет особенное значение в лечении этой патологии, так как среди пациентов большое число детей, родившихся раньше срока, пожилых людей и больных с иммунодефицитом (онкобольные и ВИЧ-инфицированные). Все они тяжело переносят многие из медикаментов и имеют к ним противопоказания.
Антибактериальная терапия пневмонии
Лечение двусторонней пневмонии начинается с назначения антибиотиков.
Инструкция требует подбора препарата после проведения анализа на чувствительность инфекции к различным антибактериальным средствам. Но проведение этого исследования занимает время (в среднем, около недели), а медлить с терапией никак нельзя. Поэтому врач подбирает препарат широкого спектра действия, то есть эффективный сразу против большого числа бактерий, а затем при необходимости меняет его (после получения результатов анализов на чувствительность).
К таким универсальным антибиотикам относятся:
- Азитромицин;
- Кларитромицин;
- Ципрофлоксацин;
- Сумамед;
- Аугментин;
- Амоксициллин;
- Левофлоксацин и др.
Некоторые из них представлены на фото ниже.

Антибиотики для лечения пневмонии
В дальнейшем, если эффекта от лечения нет, антибиотик меняют в соответствии с видом инфекции и ее чувствительности.
Так как при двустороннем поражении процесс обычно имеет тяжелый характер, антибактериальные препараты назначают внутримышечно или внутривенно. В таблетках применение возможно только при отсутствии осложнений и при невысоком риске их развития.
Параллельно с антибиотикотерапией назначают пробиотики для защиты полезной микрофлоры кишечника.

Пробиотики необходимы при антибиотикотерапии
Муколитические и отхаркивающие средства
Обе группы препаратов назначаются с одной целью – ускорить выведение мокроты из легких вместе с бактериями и продуктами их жизнедеятельности. Муколитики способствуют такому эффекту за счет снижения вязкости мокроты и облегчения ее отхождения.
Отхаркивающие средства приводят к усилению кашлевого рефлекса и повышенной секреции бронхиальной слизи, что вызывает разжижение мокроты и ее более легкое откашливание. Самые популярные средства из обеих групп представлены в таблице ниже.
Таблица 1. Муколитические и отхаркивающие средства:
| Муколитические препараты | Отхаркивающие препараты |
| Бромгексин | Бронхикум |
| Лазолван | Доктор МОМ |
| Амбробене | Аскорил |
| АЦЦ | Флавамед |
| Флуимуцил | Проспан |
| Трависил | Геделикс |
| Мукалтин | Гербион |
Бронхолитическая терапия
С целью уменьшения обструкции бронхов в легких при пневмонии могут применяться бронхолитики или спазмолитики.
Чаще всего с этой целью назначают:
- Сальбутамол;
- Фенотерол;
- Беродуал;
- Теофиллин и др.
Эти вещества вызывают расслабление гладкой мускулатуры бронхов, за счет чего увеличивается их просвет.

Действие бронхолитиков на бронхи
Инфузионная терапия
Инфузионную терапию при двусторонней пневмонии применяют с целью уменьшения интоксикации организма. Для этого внутривенно вводят растворы глюкозы, физиологический раствор, плазму, коллоидные растворы и др. Объём вводимой жидкости зависит от степени обезвоженности организма и выраженности интоксикации.

Инфузионная терапия необходима при выраженной интоксикации
Респираторная поддержка
При явлениях выраженной дыхательной недостаточности больным назначается оксигенотерапия, а при необходимости – неинвазивная вентиляция легких с помощью лицевых масок.

При выраженной дыхательной недостаточности необходима оксигенотерапия
Стимуляция иммунитета
При выраженном снижении иммунитета, подтвержденном лабораторными исследованиями, пациентам назначают:
- гамма-глобулины и иммуноглобулины внутривенно (при сниженной выработке иммуноглобулинов);
- В-активин (при снижении синтеза антител);
- Левамизол, Пирогенал, Метилурацил, Интерферон (при нарушенной функции фагоцитоза).
Всем пациентам для улучшения состояния иммунной системы назначают витамины и сбалансированную диету с повышенным содержанием свежих овощей и фруктов.
Симптоматическое лечение
Для снижения высокой температуры назначают нестероидные противовоспалительные средства:
- Ибупрофен;
- Нурофен;
- Аспирин;
- Парацетамол;
- Диклофенак и др.
После нормализации температуры их отменяют.
Физиолечение при двусторонней пневмонии
После стихания острых явлений и нормализации температуры при двусторонней пневмонии активно применяются физиотерапевтические методы лечения.
Предпочтение отдается:
- ингаляциям;
- массажам;
- УВЧ;
- электрофорезу с лекарственными веществами;
- индуктометрии;
- магнитотерапии и др.

Физиотерапия в лечении пневмонии
В период реабилитации дополнительно рекомендуют лечебную физкультуру и санаторно-курортное лечение.
Профилактика двусторонней пневмонии
Профилактика двусторонней пневмонии включает укрепление защитных сил организма с помощью правильного питания, здорового образа жизни, занятий спортом, прогулок на свежем воздухе. Обязательно нужно отказаться от курения и алкоголя.
Все простудные заболевания и обострения хронических болезней нужно своевременно лечить, не допуская их запущенности. Особенно тщательно эти рекомендации нужно соблюдать людям пожилого возраста и часто болеющим категориям.
Важное значение для профилактики двусторонней пневмонии имеет вакцинация. При высоком риске ее развития рекомендуется делать прививки от гриппа и пневмококковой инфекции в начале осени каждого года. Цена вакцинации гораздо ниже стоимости лечения, если разовьется болезнь.

Вакцинация – один из элементов профилактики пневмонии
Более подробно о профилактике двусторонней пневмонии и ее лечении можно узнать из видео в этой статье.
Лечение двусторонней пневмонии – сложная задача для врачей. Оно должно быть комплексным и направленным на все звенья этиологии и патогенеза. Залог успеха – в своевременном начале терапии. Поэтому не стоит заниматься самолечением при появлении кашля. Лучше сразу обратиться в больницу для постановки правильного диагноза и получения квалифицированной помощи.
Источник