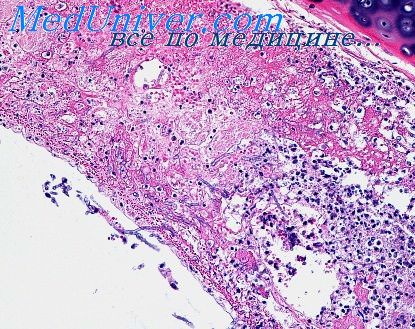
Что такое гиперергическая реакция при пневмонии
1) Короткая продолжительность заболевания 9-11 дней
2) большой объем поражения — одна или несколько долей
3) характер экссудата — геморрагический и фибриноидный (развивается этот вид воспаления только при высокой сосудистой проницаемости).
Осложнения:
1 гр — легочные: 1) карнификация — развивается за счет организации экссудата вместо его рассасывания. Это возникает за счет недостаточности функции лейкоцитов или макрофагов.
2) абсцесс или гангрена легкого при чрезмерной активности лейкоцитов
3) эмпиема плевры.
II гр — внелегочные — гематогенное и лимфогенное распространение инфекции в другие органы.
При лимфогенной генерализации — гнойный медиастенит и перикардит.
При гематогенной — абсцессы в головной мозг, гнойный менингит, острый полипозно-язвенный эндокардит, гнойный артрит, перитонит и т.д.
Патоморфоз крупозной пневмонии —
1) снижение смертности от заболевания
2) отсутствие II стадии — красного опеченения.
Чаще встречается эта стадия у ослабленных больных.
Смерть наступает от острой легочно-сердечной недостаточности или гнойных осложнений.
Бронхопневмония — очаговая пневмония. Происходит развитие в легочной паренхиме очагов воспаления, связанных с пораженным бронхом.
Развитию заболевания предшествует бронхит. Чаще бывает вторичный. Первично развивается у детей до 1 года и у стариков.
Этиология: широкий спектр возбудителей, физические и химические факторы.
Патогенез: способ заражения — воздушно-капельный, либо распространение возбудителя гематогенным и реже контактным путем.
Обязательное условие бронхопневмонии — нарушение дренажной функции бронхов за счет наркоза, переохлаждения, опьянения. За счет нарушения дренажной функции микроорганизмы проникают в альвеолярные ходы, альвеолы. Сначала развивается поражение бронхов, а затем распространяется на прилежащие альвеолы. Воспаление может распространится на легочную ткань несколькими путями: 1) нисходящим путем 2) перибронхиально 3) гемтогенным.
Патанатомия
Обязательный признак — бронхит или бронхиолит с развитием катарального воспаления. За счет скопления экссудата в бронхе нарушается дренажная функция бронхов, что способствует проникновению возбудителя в респираторные отделы легкого. Воспаление распространяется на бронхиолы и альвеолы. В просвете альвеол, бронхиол, бронхов накапливается экссудат. Экссудат может быть — серозный, гнойный, геморрагический, фибринозный, смешанный, что зависит от этиологии и степени тяжести процесса. Стенки альвеол, бронхиол, прилежащего бронха инфильтрированы лейкоцитами, полнокровны. Локализация очагов поражения- чаще всего в задних и задненижних сегментах легких. Макроскопически эти очаги выглядят как плотные, безвоздушные, разных размеров. Расположены обычно вокруг бронхов, просвет которых заполнен слизисто-гнойным экссудатом.
Дата добавления: 2015-04-06; просмотров: 354; Опубликованный материал нарушает авторские права? | Защита персональных данных
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Только сон приблежает студента к концу лекции. А чужой храп его отдаляет. 9297 — | 7866 — или читать все…
Читайте также:
- FПодсказка. Посмотри задание А10, чтобы вспомнить признаки причастия и спряжения глаголов
- I. Признаки возрастания и убывания функции
- II. Основная часть. 1. Дифференииаиия слов, обозначающих признакипредметов, с другими словами
- II. Основные теоретические положения. Обратное титрование (титрование по остатку)используется при малой скорости прямой реакции, при отсутствии подходящего индикатора
- II. ФАКУЛЬТАТИВНЫЕ ПРИЗНАКИ
- III. Работа над грамматикой. (25 мин). Имя существительное. Морфологические признаки
- PR как социальный институт: определение, общие признаки, элементы, функции. (ОИК)
- Административная жалоба: понятие. признаки, виды
- Административная процедура. Понятие и значение, признаки
- Административно-правовые акты: понятие, признаки, юридическое значение, виды
- Административное правонарушение: понятие, признаки, виды, состав
- Административное правонарушение: признаки и юридический состав
Источник
Гистиоцитарная реакция при пневмониях. Типы пневмонических процессовВажным патогенетическим фактором наличия пневмоний является местная гистиоцитарная реакция (реакция полибластов). Эта реакция может быть в различной степени интраальвеолярной и альвеоломуральной, в различной степени бронхиоломурально- и бронхомурально-интерстициальной, или же вазомуральной, или перивазальной, а также и в перилобулярных и остальных интерстициальных перегородках. Сопровождающая или последующая реакция бывает различной, в зависимости от свойств патогенных микробов; она может быть полинуклеарной, мононуклеарно-лимфоцитарной, моноцитарной или же плазмоклеточной. Этим реакциям предшествует капиллярная реакция и отек. Подобные реакции или реакции без участия нейтрофилов могут также возникнуть в легких после перерезки блуждающего нерва. Однако Цинзерлинг (1956), а также и другие авторы недавно бесспорно доказали аспирационный характер пневмоний, возникающих после перерезки вагусов, что согласуется также и с мнением И. П. Павлова. При экспериментальных бактериальных заражениях в эксперименте, после определенного периода времени, приблизительно после 2-х часов можно наблюдать первичное появление гистиоцитов с интенсивным фагоцитозом, а после этого следует реакция полинуклеарных клеток. Последние в различной степени превалируют. Только позднее наступает снова перевес гистиоцитов. Реакция гистиоцитов (полибластов) — макрофагов, однако, обычно является более медленной, чем реакция полинуклеаров.
Гранулоцитопения, вызванная искусственно, рентгеновским облучением у белых крыс, (с 20 000 до 1000 лейкоцитов в 1 мм3) препятствует появлению полинуклеарной реакции после заражения легких искусственным путем, и животные быстро погибают. При помощи сульфаниламидов, после 24-х часов развивается макрофаговый фагоцитоз и все бактерии (пневмококки) могут быть поглощены, но только часть животных переживает 5 дней. Эти данные проливают свет на роль обеих систем фагов. Поддержкой для бактериолитической и протеолитической деятельности макрофагов при пневмониях, кроме всего прочего, является высокий процент содержания в них витамина С. Мы можем очень схематично различать 3 типа пневмонических процессов: при наличии первого типа, после гиперемии легочной ткани и после развития серозного экссудата с наличием микробов, на границе очага и воздушной ткани, находится зона периферического, обыкновенно не четко ограниченного, микробного отека, который возле рентгенологически видимого очага обусловливает неострость, размазанность, размытость или завуалирование его краев. Как я уже упомянул, по направлению к центру количество лейкоцитов увеличивается, и в различных фазах процесса в различной степени увеличивается также и количество макрофагов. Фагоцитоз интенсивен. В первичных, центрально расположенных частях очага находится лейкоцитарный экссудат с примесью фибрина, часто уже без микробов, обыкновенно пневмококков, бацилл Фридлендера, Пфейффера и других. Второй тип отличается тем, что под влиянием преимущественно стафилококков и стрептококков, в результате токсического действия возникает центральный некроз с наличием микробов. По краям очага находится безмикробная зона фиброзного транссудата и отека. Здесь постепенно образуется лейкоцитарный вал. При наличии третьего типа полинуклеарная реакция в различной степени слабо выражена, а гистиоцитарная, лимфоцитарная, моноцитарная или плазмоклеточная реакции в различном соотношении овладевают воспаленным участком при наличии различного количества серозного или фибринозного экссудата. Переходные картины между отдельными типами плавные. — Также рекомендуем «Очаговые ателектазы при пневмониях. Гиперергическо-аллергическая этиология крупозной пневмонии» Оглавление темы «Легкие грудных детей»: |
Источник
Инъекция Манту внутрикожная, ее делают на внутренней стороне предплечья. Действующим веществом является туберкулин – умерщвленные бактерии, вызывающие туберкулез. Действие препарата приводит к медленно развивающейся аллергической реакции, по которой медицинский специалист судит о состоянии иммунитета ребенка. В точке укола развивается гиперергическая реакция – довольно крупное покраснение кожи. Такой аллергический процесс означает, что в детском организме есть поствакцинальный иммунитет, предотвращающий инфекционное поражение.
Гиперергическая реакция манту – что это такое?
Когда в организм вводится мертвый возбудитель туберкулеза, возникает медленная аллергическая реакция. Организм реагирует на инъекцию гиперемией кожи в случае, если иммунная система уже знакома с туберкулезной инфекцией после прививки БЦЖ. Если у ребенка кожный покров не меняет цвет в точке укола, то организм не имеет специфической иммунной защиты.
В воспитательных и образовательных учреждениях диагностику туберкулеза проводят раз в год осенью.
Проба Манту несколько десятилетий была единственным методом диагностики туберкулезной инфекции у детей. Сегодня появился новый препарат «Диаскинтест», позволяющий более эффективно проводить профилактику туберкулеза в школе и дошкольном учреждении. Преимущество препарата в том, что он заставляет организм реагировать только на живые и активные палочки Коха. А при тесте Манту гиперемия возникает как реакция и на живые, и на мертвые бактерии. То есть новый препарат более точен с диагностической точки зрения.

Особенности гиперемии
Многие врачи считают, что делать тест Манту ребенку первого года жизни не имеет смысла, поскольку из-за недавней инъекции БЦЖ младенческий организм бурно реагирует на введенный инфекционный аллерген.
У двухлетнего ребенка гиперергическая реакция после теста Манту уже адекватная, по ней можно делать выводы. Многие родители начинают паниковать, когда видят крупное красное пятно на детской руке. Но паника в данной ситуации лишняя: не нужно сразу причислять ребенка к инфицированным.
Гиперемия – не однозначный симптом туберкулеза легких, а лишь кожная аллергия в месте укола. Она означает, что в детском организме имеются иммунные агенты против туберкулезной палочки.
Выделяют четыре возможные реакции после Манту:
- Отрицательная. Кожных изменений нет. Это признак того, что организм никогда не сталкивался с туберкулезной инфекцией либо что действие БЦЖ уже иссякло.
- Сомнительная. Кожа краснеет, но папула отсутствует или не превышает 4 мм в диаметре. Чаще всего подтверждает наличие специфической иммунной защиты. Но бывает признаком начала развития заболевания.
- Положительная. Бывает слабоинтенсивной, среднеинтенсивной, выраженной. Является подтверждением наличия поствакцинальной иммунной защиты.
- Гиперергическая. Покраснение кожи сильное, папула в диаметре превышает 17 мм. Вероятность активного инфекционного процесса высокая.
Дополнительные признаки гиперергической реакции манту
Помимо покраснения кожи и образования папулы возможно появление гнойников и волдырей, некроз тканей.

В редких случаях у ребенка ухудшается общее самочувствие: повышается температура, возникают боли в голове и суставах.
Причины появления
Гиперемия Манту является видом аллергии, поэтому необязательно вызывается активной туберкулезной инфекцией. Определенные факторы могут быть причиной ложноположительных результатов теста.
Ложная реакция на инфекцию отмечается у пациентов:
- имеющих склонность к пищевой и медикаментозной аллергии;
- страдающих хроническими болезнями;
- недавно перенесших инфекционные патологии;
- имеющих чувствительную кожу, подверженную дерматитам;
- неполноценно питающихся;
- зараженных гельминтами;
- подвергающихся воздействию радиационного излучения;
- проживающих в неблагоприятных экологических условиях.
Результаты диагностики могут быть искажены из-за неправильного проведения теста. Возможно, что введенный препарат неправильно хранился и транспортировался. Медицинский работник мог ошибиться с выбором шприца или техникой проведения процедуры. У пациента может быть непереносимость инъекционного раствора. Поэтому гиперергическая реакция от укола Манту – не всегда признак активной туберкулезной инфекции.
Стоит ли беспокоиться?
Медицинский специалист определяет размер пробы Манту спустя 72 часа после введения инъекции. До этого времени на точку укола нельзя оказывать никакого механического и медикаментозного воздействия. Мочить место укола можно, но с осторожностью, чтобы с водой в ранку не попала инфекция.
В большинстве случаев реакция не должна вызывать беспокойство. Каждый детский организм реагирует на введенный аллерген по-своему. Результаты нередко бывают ложноположительными и ложноотрицательными. Диагноз составляется посредством ежегодного отслеживания динамики реакции.
При ложноположительном ответе организма родителям необходимо проинформировать врача насчет сделанных прививок и хронических заболеваний у ребенка.
Когда гиперергическая реакция – признак туберкулеза?
Однозначно следует говорить о заражении, если в точке укола образуется коричневатое пятно с четкой границей и папулой, в диаметре превышающей 12 мм.
При активности туберкулезной палочки иммунный ответ не всегда бурный. Медицинский специалист предполагает патологию, если выраженная кожная аллергия на Манту возникает сразу после БЦЖ или отмечается так называемый «вираж туберкулиновой пробы». Под этим термином подразумевается состояние, при котором после отрицательного или сомнительного теста папула ежегодно расширяется на 0,5 см. С высокой степенью вероятности можно говорить о туберкулезе, если прирост папулы больше 1 см в год. В этой ситуации пациента отправляют обследоваться в тубдиспансер.
Какие принимать меры?
Ребенок, у которого подозревается туберкулез и члены его семьи должны обследоваться у фтизиатра. Чтобы поставить диагноз, врач отправляет пациентов на:
- флюорографию;
- клинический анализ крови (для выявления воспалительного процесса);
- посев мокроты (для обнаружения палочки Коха).

Если диагностические мероприятия не подтвердили наличие инфекции, результат Манту признается ложноположительным.
Если выявлена инфекция, ребенок ставится на учет в тубдиспансере. Врач назначает курс противотуберкулезных лекарств. Спустя год пациента принимает на контроль участковый педиатр.
Покраснение с образованием папулы
Если вокруг папулы образовалось красное пятно, это может быть и симптомом заражения, и вариантом нормальной реакции. В данном случае требуется обследование у фтизиатра. Врач может назначить профилактическую терапию.
Покраснение кожи вокруг папулы бывает следствием механического воздействия на ранку по неосторожности.
Краснота без папулы
Если место укола покраснело, но папулы нет, то нет и причин для волнения. Обычно покраснение Манту без папулы является следствием неправильного ухода за ранкой.
Родитель должен объяснить ребенку, что ранку от укола нельзя трогать пальцами, мазать чем-либо, заклеивать. Если ребенок маленький, не понимает просьб, то родителю придется за ним внимательно следить.
Возникшая гиперергическая реакция после укола Манту не должна становиться причиной паники. Нельзя тревожить ранку, механически воздействовать на нее. Родители должны показать ребенка врачу. Специалист назначит диагностические процедуры для подтверждения или опровержения инфекционной болезни.

Источник