Что такое очагово сливная пневмония
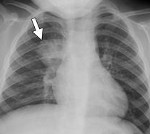

Очаговая пневмония – разновидность острой пневмонии с локализацией инфекционно-воспалительного процесса на ограниченном участке легочной ткани в пределах мелких структурных единиц — долек легкого. Течение очаговой пневмонии характеризуется лихорадкой и ознобами, кашлем сухим или со скудной мокротой, болью в грудной клетке, общей слабостью. Диагностика очаговой пневмонии основана на физикальных, рентгенологических данных, результатах лабораторных исследований (мокроты, периферической крови). Принципы лечения очаговой пневмонии заключаются в назначении антибиотикотерапии, бронхолитических и муколитических средств, лекарственных ингаляций, физиотерапевтических процедур (УВЧ, электрофореза), ЛФК, массажа.
Общие сведения
В структуре различных форм воспаления легких очаговые пневмонии составляют наиболее обширную группу – примерно 2/3 всех случаев. Воспаление при очаговой пневмонии нередко начинается с терминальных бронхов, захватывая в виде одиночного или множественных очагов одну или группу долек легкого. Поэтому очаговой пневмонии в пульмонологии соответствуют термины «бронхопневмония» и «лобулярная пневмония». В целом воспалительный процесс при очаговой пневмонии мене активен, а клиническая картина не столь выражена, как при крупозной пневмонии.
Причины
В большей части случаев очаговая пневмония является вторичной, выступая осложнением острых респираторных инфекций, протекающих с явлениями трахеобронхита и бронхита. Заболеваемость очаговой пневмонией резко возрастает в периоды эпидемиологических вспышек гриппа. Предполагается, что вирус гриппа в известной степени сенсибилизирует организм, изменяет ткани дыхательных путей и делает их более восприимчивыми к условно-патогенной и вирулентной флоре. Среди пневмотропных агентов встречаются респираторно-синтициальные вирусы, риновирусы, аденовирусы, вирусы парагриппа.
Вторичные очаговые пневмонии могут развиваться на фоне других первичных заболеваний – кори, коклюша, скарлатины, брюшного тифа, менингококкового менингита, перитонита, гнойного отита, абсцесса печени, фурункулеза, остеомиелита и др. В очаговой форме могут протекать застойная и аспирационная пневмония.
Среди микробных возбудителей очаговой пневмонии в 70-80% случаев выделяются пневмококки различных типов. Наряду с пневмококком, этиологическими агентами бронхопневмонии могут выступать палочка Фридлендера, стрептококк, стафилококк, менингококк, кишечная палочка, микробные ассоциации, в некоторых случаях — микоплазмы, хламидии, риккетсии и др. Стафилококковые пневмонии часто осложняются абсцедированием легких и развитием эмпиемы плевры.
При первичной очаговой пневмонии имеет место бронхогенный путь проникновения возбудителей, при вторичных — гематогенный или лимфогенный пути распространения. Предрасполагающим моментом может выступать снижение функции местных и общих защитных систем вследствие курения, переохлаждения, стресса, вдыхания токсических веществ, снижения вентиляционных способностей легких (при пневмосклерозе, эмфиземе), метеорологических факторов (колебаний влажность воздуха, барометрического давления и др.).
Патоморфология
Патоморфологические изменения при очаговой пневмонии соответствуют таковым при долевой пневмонии и проходят стадии серозного выпота, опеченения и разрешения.
В зависимости от величины фокуса воспаления различают мелкоочаговые и крупноочаговые пневмонии, развивающиеся в пределах дольки. Кроме этого, воспалительные очаги могут быть единичными или множественными. Чаще всего патологический процесс развивается в продольном направлении (с последовательным вовлечением бронхов, бронхиол и альвеолярных ходов), реже – путем поперечного (перибронхиального) распространения.
Альвеолярный экссудат при очаговой пневмонии обычно имеет серозный характер с примесью лейкоцитов и слущенного альвеолярного эпителия, иногда — геморрагический характер. Обычно поражаются задненижние сегменты легких, в редких случаях — верхнедолевые сегменты. Серо-красные участки воспаленной легочной ткани уплотнены, чередуются с более светлыми участками эмфиземы и темными – ателектаза, что придает легкому неоднородный пестрый вид. Обычно очаговая пневмония полностью разрешается, однако возможны исходы в абсцесс, гангрену легкого, хроническую пневмонию.
Симптомы очаговой пневмонии
Начало очаговой пневмонии может быть острым или постепенным, манифестирующим с продромальных явлений. Клиническое течение бронхопневмонии характеризуется лихорадкой с ознобами, потливостью, общей слабостью, головной болью. Отмечаются боли в грудной клетке при дыхании и кашле.
Температура тела при очаговой пневмонии, как правило, повышается до 38-39°С, у ослабленных и пожилых пациентов может сохраняться нормальной или подниматься до субфебрильных цифр. Продолжительность лихорадочного периода при своевременно начатой антибактериальной терапии обычно составляет 3—5 дней. Кашель носит сухой или влажный характер с отделением незначительного количества слизистой, иногда — слизисто-гнойной мокроты. При крупноочаговой и сливной пневмонии может отмечаться одышка и цианоз носогубного треугольника.
Объективные данные при очаговой пневмонии характеризуются учащением дыхания до 25–30 в мин., тахикардией до 100-110 уд. в мин., приглушенностью сердечных тонов, жестким дыханием, звучными влажными хрипами. При наличии сопутствующего бронхита выслушиваются рассеянные сухие хрипы; в случае присоединения сухого плеврита — шум трения плевры.
При благоприятном течении очаговой пневмонии клиническое выздоровление обычно наступает к 12—14-му дню, рентгенологическое — к исходу 2—3-й недели или несколько позже.
Осложнения
Течение стрептококковой очаговой пневмонии нередко отягощается развитием экссудативного плеврита или эмпиемы плевры. Очаговые пневмонии, вызываемые палочкой Фридлендера и стафилококковой инфекцией, могут сопровождаться абсцедированием, что проявляется усилением интоксикации, увеличением количества мокроты и изменением ее характера на гнойный. Кроме этого, стафилококковые пневмонии потенциально опасны в плане осложнения пиопневмотораксом, легочным кровотечением, гнойным перикардитом, амилоидозом, сепсисом.
Гипертоксические вирусные пневмонии, протекающие в форме крупноочаговых, сливных, субдолевых, долевых, часто осложняются развитием геморрагического синдрома: кровохарканьем, носовыми кровотечениями, микрогематурией, иногда легочными и желудочно-кишечными кровотечениями. Послеоперационные очаговые пневмонии опасны развитием дыхательной или сердечно-сосудистой недостаточности.
Диагностика
Дифференциальный диагноз очаговой пневмонии необходимо проводить с туберкулезом, альвеолярным раком легкого, абсцессом и инфарктом легкого. С этой целью выполняется комплекс рентгенологического и клинико-лабораторного обследования с оценкой результатов рентгенологом и пульмонологом.
Рентгенологическая картина при очаговой пневмонии может быть вариабельна. В типичных случаях с помощью рентгенографии легких определяются очаговые изменения на фоне периваскулярной и перибронхиальной инфильтрации. В сомнительных случаях рентгенологические данные должны уточняться с помощью КТ и МРТ легких, бронхоскопии.
Для выяснения этиологии очаговой пневмонии производится исследование мокроты или смывов бронхов (микроскопическое, цитологическое, ПЦР, на КУБ, бактериологическое). В крови выявляется нейтрофильный лейкоцитоз, увеличение СОЭ, повышение содержания сиаловых кислот и фибриногена, диспротеинемия, положительная реакция на С-реактивный белок. Для исключения септицемии при тяжелом течении очаговой пневмонии проводится исследование крови на гемокультуру.
Лечение очаговой пневмонии
При очаговой пневмонии требуется как можно более ранее назначение антибиотиков с учетом данных клинико-рентгенологической и микробиологической диагностики; целесообразна комбинация препаратов различных групп. В лечении пневмоний традиционно применяются пенициллины, цефалоспорины, фторхинолоны курсами не менее 10-14 дней. Кроме внутримышечных и внутривенных инъекций антибиотиков, используется также их внутриплевральное, эндобронхиальное, эндолимфатическое введение.
В остром периоде очаговой пневмонии проводится инфузионная дезинтоксикационная и противовоспалительная терапия, в тяжелых случаях в схему лечения очаговой пневмонии вводят кортикостероиды. Назначаются бронхолитические и муколитические препараты, разжижающие мокроту и облегчающие ее эвакуацию из бронхиального дерева (эуфиллин, теофиллин, бромгексин и др.), аэрозольные ингаляции (лекарственные, щелочные, масляные, ферментные). Активно применяются витамины и стимуляторы иммуногенеза.
При явлениях дыхательной недостаточности показана оксигенотерапия, при сердечной недостаточности — сердечные гликозиды и мочегонные препараты. Тяжелые формы очаговой пневмонии требуют проведения плазмафереза. После стихания острых явлений к лечению очаговой пневмонии добавляют физиотерапевтические процедуры (лекарственный электрофорез, УВЧ, ДМВ-терапия), массаж грудной клетки.
Прогноз
Критериями разрешения очаговой пневмонии служат: исчезновение клинической симптоматики, нормализация рентгенологических и лабораторных показателей. Своевременная и рациональная терапия очаговой пневмонии предупреждает затяжное течение или рецидивирование воспаления. Реконвалесценты, перенесшие очаговую пневмонию, наблюдаться терапевтом-пульмонологом не менее 6 мес.
Наименее благоприятным прогнозом характеризуются стафилококковые пневмонии, протекающие с абсцедированием и деструкцией, а также вирусные пневмонии с молниеносным течением.
Источник
Редактор
Наталья Лебедева
Врач-пульмонолог
Очаговая пневмония – это воспалительный процесс легкого преимущественно альвеолярной или интерстициальной ткани, затрагивающий, в отличии от долевой пневмонии лишь ограниченный участок легочной ткани: один или несколько сегментов лёгкого.
Небольшие очаги могут между собой сливаться, образуя сливную пневмонию, которая протекает сложнее и хуже поддаётся лечению.
Классификация по МКБ-10: рубрики J12-J18.
Причины возникновения
Этиологию возникновения пневмонии подразделяются на несколько форм.
Первичные формы – воспалительный процесс развивается на фоне ранее здоровых лёгких и не является осложнением другого заболевания. Чаще всего в роли поражающего агента выступают инфекционные возбудители:
- бактериальные:
- пневмококки;
- стафилококки;
- стрептококки;
- микоплазмы;
- хламидии;
- легионеллы;
- вирусного происхождения:
- вирус гриппа;
- цитомегаловирус;
- вирус герпеса;
- грибковая инфекция:
- кандиды;
- аспергиллы;
- смешанные:
- вызывают сразу несколько возбудителей.
Вторичные формы – болезнь формируется как осложнения другого заболевания.
Часто такими причинами являются:
- острые респираторные вирусные инфекции (ОРВИ);
- острый или хронический бронхит;
- внелегочные абсцессы.
К одной из форм также относят пневмонию с активизацией условно-патогенной микрофлоры у лиц с иммунодефицитом (лица, принимающие иммуносупрессоры, ВИЧ-инфицированные).
Факторы, способствующие развитию пневмонии:
- чрезмерная эмоциональная нагрузка, стресс;
- недостаточное питание, нехватка витаминов и минералов;
- наличие вредных привычек:
- курение;
- употребление спиртных напитков;
- наркомания.
- длительное нахождение в экологически неблагоприятных районах;
- перегрев и переохлаждение;
- нарушение обменных процессов в организме;
- эндокринные патологии;
- длительный постельный режим;
- хроническая сердечная недостаточность;
- оперативные вмешательства на органах грудной клетки и брюшной полости;
- хроническая обструктивная болезнь лёгких.
Патогенез
Механизм развития очаговой формы пневмонии заключается во внедрении патогенного возбудителя в ткань легкого. Бактерия начинает стремительно размножаться, вызывая очаг или несколько очагов (очагово-сливная форма) воспаления. Организм вырабатывает антитела против микроорганизма, который при взаимодействии с ним выделяет цитокины, повреждающие ткани лёгкого. Жидкая часть плазмы выходит из кровеносного русла и пропитывает альвеолы. В дальнейшем погибшая ткань замещается новой.
Пути проникновения болезнетворных агентов:
- гематогенный – через кровеносную систему;
- лимфогенный – через лимфоидную систему;
- контактный – переход воспалительного процесса с близ лежащих тканей и органов;
- бронхогенный – попадание микроорганизмов вместе с вдыхаемым воздухом;
- аспирационный – аспирация содержимым из носо- или ротоглотки.
Морфологические особенности очаговой пневмонии:
- чаще возникает в задних и задненижних сегментах легкого;
- очаги воспаления наблюдаются в пределах дольки;
- плотные, на разрезе имеют яркий вид;
- в альвеолах скопление экссудата с примесью клеточных элементов;
- серозный характер альвеолярного экссудата;
- экссудат расположен неравномерно, в одних альвеолах его больше, чем в других;
- бронхиолы инфильтрированы лейкоцитами;
- в эпителии бронхиол преобладают бокаловидные клетки.
Классификация
По объему поражения легких:
- односторонняя (лево- или правосторонняя);
- двухсторонняя.
По величине фокуса бывает: мелкоочаговая и крупноочаговая.
По скорости течения:
- Острая – симптомы развиваются в течение нескольких суток, яркая клиническая картина.
- Затяжная или хроническая – патологический процесс не завершается в течение 4 недель.
- Бессимптомная или скрытая – описывается нетипичной или слабовыраженной клиникой (отсутствие кашля, лихорадки).
По причинам возникновения:
- Первичная и вторичная (описаны выше);
- Радиационная – выделяется как отдельная форма при лечении злокачественных опухолей лёгких с применением рентгеновского излучения.
- Токсическая – образуется в результате вдыхания ядовитых веществ, первично поражающих лёгкие.
- Посттравматическая – развивается вследствие нарушения целостности грудной клетки (операции, травмы), что приводит к нарушению бронхоальвеолярного лаважа, способствующего развитию инфекционных процессов.
По тяжести течения:
- лёгкая степень тяжести:
- легкое недомогание;
- минимальная интоксикация;
- 0 или 1 степень дыхательной недостаточности;
- субфебрильная температура.
- средняя степень тяжести:
- умеренный интоксикационный синдром;
- 1 степень дыхательной недостаточности при физической нагрузке;
- пульс учащен;
- давление снижено;
- давление снижено;
- фебрильная лихорадка;
- хрипы прослушиваются почти на всей поверхности лёгкого.
- тяжёлая:
- фебрильная лихорадка;
- головные боли;
- дыхательная недостаточность 2 степени;
- слабость вплоть до адинамии;
- выраженная тахикардия и снижение давления;
- массивные мелкопузырчатые хрипы по всей поверхности лёгкого;
- присоединение осложнений.
- крайне тяжелая:
- психоз;
- ступор и сопор;
- расстройство дыхания (3 степени);
- поражение мозговых оболочек;
- отек легких;
- нарушение сердечной деятельности;
- поражение почек;
- тяжелые осложнения и их последствия.
Если подразделять по распространенности патологического процесса, очаговая пневмония может быть лобулярной.
Стадии
- Стадия —экссудации или прилива воспаления. Увеличение проницаемости стенок капилляров альвеол, из-за чего серозный экссудат накапливается в просвете альвеол с большим содержанием микроорганизмов.
- Стадия — жёлтого или красного опеченения. Легочная ткань уплотняется, благодаря скоплению большого количества фибрина в просвете альвеол. Красное опеченение – миграция эритроцитов и их накопление, серое – лейкоцитов.
- Стадия — восстановительная (разрешения). Разжижение и удаление через бронхиальное дерево воспалительного экссудата.
Диагностика
Лабораторная диагностика очаговой пневмонии предполагает различные виды исследований. Ниже перечислены показатели, характерны очаговой форме:
- общий анализ крови:
- небольшой нейтрофильный лейкоцитоз;
- сдвиг лейкоцитарной формулы нейтрофилов влево;
- повышение СОЭ;
- биохимический анализ крови:
- повышение содержания фибриногена, С-реактивного белка, серомукоида, гликопротеинов, глобулинов;
- анализ мокроты:
- выделения слизисто-гнойного характера, содержат большое количество нейтрофилов.
Очаговая пневмония на рентгене:
- очаги затемнения негомогенной структуры;
- нечеткие контуры очага;
- гидроторакс при вовлечении в воспалительный процесс плевры.
Биопсия (микропрепарат «Очаговая пневмония») – покажет скопление воспалительного экссудата с преобладанием клеточных элементов в зависимости от вида инфекционного возбудителя.
Симптомы
В анализе клинической картины большое значение занимает история болезни. Очаговая пневмония имеет ряд симптомов, проявляющихся почти у каждого больного.
1. Начало заболевания:
- симптомы развиваются постепенно, в течение 3-4 дней, часто предшествует клиника острого бронхита;
- лихорадка — 38-39°C;
- сухой кашель;
- слабость, снижение работоспособности и другие симптомы интоксикации;
- при двусторонней пневмонии симптомы развиваются быстрее и более агрессивнее.
2. Разгар болезни:
- лихорадка неправильного типа с литическим снижением через 2-7 дней;
- боли в грудной клетке висцеральные, тупые, ноющие, не интенсивные при вовлечении плевры на стороне поражения;
- кашель с отделением слизисто-гнойной мокроты, объемом не более 50-100 мл, без запаха;
- одышка инспираторного или смешанного типов — редкий симптом;
- симптомы интоксикации;
- диффузный цианоз (редко), гиперемия лица на стороне поражения (при левосторонней – слева, при правосторонней – справа);
- учащенное дыхание;
- отставание половины грудной клетки на пораженной стороне в акте дыхания;
- пальпация грудной клетки: незначительное усиление голосового дрожания над очагом пневмонии на стороне поражения;
- перкуссия легких: притуплено-тимпанический или притупленный звук над воспалительным очагом;
- аускультация легких: ослабленное везикулярное дыхание, звучные мелкопузырчатые хрипы. Крепитация выявляется редко.
Отличия от крупозного воспаления легких
Нозологии, поражающие респираторный тракт, схожи по своей симптоматике, однако главным отличием очаговой пневмонии от крупозной является механизм развития:
- Крупозная пневмония вызывается высоковирулентным штаммом микроорганизма и поражает целую долю лёгкого. Симптоматика при этом будет более выражена и стремительна по сравнению с очаговой.
- Очаговая пневмония – возбудители менее патогенны. Заболевание проходит легче, реже приводит к осложнениям и лучше поддается лечению.
Лечение
Основным методом лечения очаговой пневмонии является антибиотикотерапия. Препараты назначают сначала эмпирически. После бакпосева схему лечения строят на основании выявленного возбудителя. В начале назначаются антибиотики широкого спектра действия для предотвращения развития осложнений. В дальнейшем берут мокроту на бакпосев и определяют точный вид микроорганизма и его чувствительность к лекарственным средствам. Проводят окончательный курс выбранным препаратом. Применять лекарство необходимо также спустя несколько дней после исчезновения лихорадки.
Важно! Очаговая пневмония – задача высококвалифицированных врачей. Для адекватного лечения следует обратиться в медицинское учреждение. В больших городах лечение пневмонии проводят в пульмонологических отделениях.
Прогноз
При своевременно начатом лечении прогноз, обычно, благоприятный. После применения антибиотиков микрофлора кишечника часто восстанавливается самостоятельно, без сторонних мероприятий. При высокой вирулентности возбудителя, сливном характере и отсутствии адекватной терапии – возможен летальный исход.
Осложнения
Делятся на:
- Легочные:
- абсцесс или гангрена лёгкого;
- воспаление листков плевры;
- обструкция бронхов;
- отёк лёгких;
- острая или хроническая дыхательная недостаточность.
- Внелегочные:
- воспаление эндокарда или перикарда сердца;
- менингит;
- энцефалит;
- синдром системной воспалительной реакции (сепсис).
Для недопущения развития тяжёлых осложнений, следует своевременно обращаться в пульмонологическое отделение стационара. Жителям небольших городов сложнее найти пульмонолога, скорее всего лечением будет заниматься терапевт, владеющий опытом ведения подобной патологии.
Профилактика
Меры профилактики направлены на устранение факторов риска для недопущения развития заболевания:
- избегание стрессовых ситуаций;
- правильное сбалансированное питание;
- недопущение переохлаждения;
- лечение хронических заболеваний;
- занятия спортом;
- своевременное лечение острых респираторных заболеваний.
Клинические рекомендации и истории болезни (скачать)
Заключение
Очаговая пневмония – это серьёзное заболевание, требующее грамотного лечения. Также необходимо уделить внимание мерам профилактики. Предупредить развитие заболевания всегда легче и выгоднее для пациента, чем в дальнейшем его лечить.
Источник

