Что такое пневмония с плевритом
Плеврит — одно из распространенных легочных заболеваний. На его долю приходится до 15% патологий легких. Плеврит может быть как самостоятельным заболеванием, так и осложнением других болезней, в частности онкологических.
Что такое плеврит, и когда он возникает
Плеврит — это воспаление плевры, представляющей из себя ткань, выстилающую грудную клетку изнутри (париетальная плевра) и легкое снаружи (висцеральная плевра). Болезнь может протекать по-разному: при экссудативном плеврите между листками плевры скапливается жидкость, при сухом — на плевральной поверхности происходит отложение белка (фибрина). Встречается и гнойный плеврит, при котором в плевральной полости (полости между листками) скапливается гной. Такое состояние называется эмпиемой.
Плеврит часто сопровождает другие заболевания, казалось бы, никак не связанные с легкими. Очень часто плеврит возникает на фоне опухолевых процессов, особенно рака молочных желез и рака матки, хотя опухоли в легких и самой плевре также могут быть причиной этого осложнения. Плеврит при онкологии значительно усугубляет состояние больного.
Плеврит также развивается как осложнение волчанки, панкреатита (особенно на фоне злоупотребления алкоголем), тромбоэмболии легочной артерии, инфаркта миокарда, ревматоидного артрита, заболеваний почек, печени и других органов.
Плеврит может иметь и инфекционную природу. Его нередко вызывают вирусы и бактерии, а также грибковые возбудители. Плеврит очень часто развивается как осложнение пневмонии, особенно у лежачих больных.
Это интересно!
В норме в плевральной полости находится 10–20 мл жидкости, которая по составу сходна с плазмой крови, но имеет более низкое содержание белка (менее 1,5 г/дл). Жидкость распределена между висцеральным и париетальным листками плевры и обеспечивает их скольжение относительно друг друга. Жидкость поступает в плевральную полость из системных капилляров париетальной плевры и оттекает по устьям и лимфатическим сосудам. Накопление жидкости в плевральной полости происходит при нарушении этого процесса — избыточном поступлении или медленном выведении[1].
Как определить плеврит: первые симптомы заболевания
Пациенты часто пропускают начало плеврита, поскольку его симптомы сходны с обычной простудой. Однако признаки этой патологии все же отличаются от других респираторных заболеваний. Следует знать, что признаки разных типов плеврита также различны.
Интересный факт
Плеврит и сегодня очень опасное заболевание, которое ежегодно диагностируется более чем у миллиона человек[2]. А в прошлые века оно не оставляло больному человеку почти никаких шансов. Историки полагают, что именно эта болезнь стала причиной смерти французской королевы Екатерины Медичи, правившей в XVI веке.
К самым типичным признакам сухого плеврита относятся:
- боль в груди, которая становится сильнее при кашле, попытке наклонить корпус в сторону или глубоком вдохе. Это наиболее характерный симптом сухого плеврита;
- повышение температуры;
- слабость, снижение работоспособности;
- потливость, особенно в ночные часы.
При экссудативном плеврите проявляются следующие симптомы:
- кашель, ощущение тяжести и стесненности в груди;
- одышка, поверхностное дыхание;
- бледность кожи, появление синюшного треугольника вокруг губ и носа;
- повышенная температура, слабость и сонливость;
- при вдохе можно заметить, что одна половина грудной клетки немного «запаздывает».
Гнойный плеврит, или эмпиема плевры, проявляет себя:
- высокой температурой (до 40°С);
- бледностью кожных покровов: кожа на ощупь холодная и влажная;
- затрудненным дыханием: человеку сложно дышать, он почти все время проводит в одном положении — при котором дышать немного легче;
- сильным кашлем и одышкой;
- болью в грудной клетке при дыхании;
- слабостью, головной болью, ломотой в мышцах и суставах.
Особенности течения болезни
Течение плеврита включает в себя три фазы:
Первая фаза. Кровеносные сосуды плевры расширяются, начинается повышенное выделение плевральной жидкости, однако лимфатическая система пока может выполнять свои функции и лишняя жидкость вовремя отводится из плевры.
Вторая фаза. Воспаление приводит к тому, что в плевре формируются спайки, отток жидкости нарушается, и, если лечение не назначено или не работает, в плевральной области начинают скапливаться плевральная жидкость и гной.
Третья фаза. Выздоровление, во время которого очаги воспаления рассасываются. Иногда вокруг них образуется фиброзная ткань, которая словно бы отделяет «опасную зону» от здоровых тканей — последний случай чреват переходом плеврита в хроническую форму.
Диагностика
Включает в себя комплекс лабораторных и инструментальных исследований и проводится под контролем пульмонолога и торакального хирурга, имеющих опыт лечения подобных пациентов.
Диагностика начинается с визуального осмотра, прослушивания и простукивания грудной клетки и сбора анамнеза, однако поставить точный диагноз только на основании жалоб пациента невозможно. Для уточнения потребуются лабораторные и инструментальные исследования. Обычно для диагностики плеврита назначают компьютерную томографию, рентгенографию и ультразвуковое обследование органов грудной клетки.
Нередко требуется взять жидкость из плевральной области на анализ, чтобы определить ее характер. Для этого проводят пункцию под местной анестезией.
Если есть подозрение на то, что плеврит был вызван опухолью плевры, проводят биопсию — специальным инструментом отделяют маленький кусочек плевры, который затем отправляют на анализ. Биопсия также проводится под местной анестезией.
Методы лечения плеврита
В основном лечение плеврита — консервативное. Хирургическое вмешательство требуется в тяжелых случаях.
Основа медикаментозного лечения плеврита — антибактериальные препараты. Сначала назначают антибиотики широкого спектра действия, а после получения результата анализов подбирают препараты точечного воздействия. Параллельно с антибиотиками выписывают противовоспалительные и обезболивающие препараты.
Также назначают мочегонные средства, лекарства от кашля, проводят детоксикационную терапию.
Медикаментозную терапию дополняют физиопроцедуры, в частности различные прогревания.
Однако консервативная терапия не всегда дает результат. Иногда жидкости скапливается так много, что она сдавливает другие органы. В таком случае проводят пункцию и/или дренирование плевральной полости.
Пункция плевры выполняется после исключения у пациента нарушений свертывающей системы крови. Выполняется разметка точки пункции при рентгенологическом или ультразвуковом исследовании. Как правило, процедура проводится в положении сидя, при котором жидкость опускается в нижние отделы грудной полости, отодвигая легкое от грудной стенки, что снижает риск его повреждения. Тонкой иглой производится послойное введение анестетика в ткани грудной стенки, после чего игла вводится в плевральную полость. Пункция всегда выполняется по верхнему краю ребра, чтобы избежать повреждения межреберных сосудов, проходящих вдоль нижнего края.
Иногда операцию приходится проводить несколько раз, поскольку единовременно можно откачать не более литра жидкости, иначе есть риск резкого смещения внутренних органов.
Частое повторение такой операции небезопасно. При необходимости неоднократных пункций целесообразно дренирование плевральной полости силиконовым или пластиковым термопластичным дренажем. Если прогнозируются дренирование или повторные пункции в течение длительного времени (недели, месяцы), необходима установка плевральной порт-системы, которая снимает необходимость в повторных операциях. Пациенту под кожу имплантируется специальный порт, соединенный с дренажной трубкой, которая вводится в плевральную полость. При появлении плеврального выпота достаточно проколоть мембрану порта и откачать жидкость. Еще одно преимущество плеврального порта — возможность проводить лекарственную терапию, вводя препараты в пораженную область прямо через это устройство. Сегодня интраплевральная порт-система — один из самых современных и малотравматичных методов решения проблемы скопления плевральной жидкости.
При хронических рецидивирующих плевритах, как правило, опухолевой этиологии, целесообразно выполнение процедуры по «склеиванию» париетального и висцерального листков плевры между собой — химический плевродез. Таким образом ликвидируется пространство между листками плевры и жидкость не скапливается. Данная процедура является щадящей и относительно легко переносится даже ослабленными пациентами.
Иногда, если позволяет состояние пациента и исчерпаны возможности других методов лечения, приходится прибегать к операции по удалению плевры. Современное выполнение такого хирургического вмешательства производится видеоторакоскопическим доступом: под наркозом через небольшой разрез около 1 см в плевральную полость вводится видеокамера, а через дополнительные один или два разреза — специальные длинные и тонкие инструменты, которыми и производится удаление плевры. Применение малотравматичных эндоскопических технологий позволяет уже на следующий после операции день «активизировать» пациента, он возвращается к привычному образу жизни уже через неделю после операции.
Вне зависимости от этиологии, плеврит представляет собой очень серьезное заболевание, лечение которого требует комплексного подхода. Не может не радовать тот факт, что в настоящее время проведение операций в торакальной хирургии через большие разрезы все больше вытесняется современными малоинвазивными (малотравматичными) методиками, которые позволяют избежать серьезных травм мышц, сосудов и нервов грудной стенки, неизбежных при выполнении открытых операций.
Источник
 Под плевритом понимается воспалительное поражение серозной оболочки, которая окружает лёгкое и называется плеврой. Как правило, он возникает вследствие осложнения существующей болезни, возникшей в организме. Заболевание сопровождается болями в грудной клетке, кашлем, головной болью, общей слабостью и повышенной температурой. Плеврит является наиболее распространённой патологией лёгких. Рассмотрим более подробно особенности плеврита лёгких, симптомы и лечение заболевания.
Под плевритом понимается воспалительное поражение серозной оболочки, которая окружает лёгкое и называется плеврой. Как правило, он возникает вследствие осложнения существующей болезни, возникшей в организме. Заболевание сопровождается болями в грудной клетке, кашлем, головной болью, общей слабостью и повышенной температурой. Плеврит является наиболее распространённой патологией лёгких. Рассмотрим более подробно особенности плеврита лёгких, симптомы и лечение заболевания.
Виды плеврита
На сегодняшний день существует несколько видов заболевания. В российской медицине придерживаются классификации, разработанной профессором Н. В. Путовым .
| Характеристика | Вид заболевания |
| Этиологические признаки | Инфекционный; Неинфекционный; Неясный |
| Выпот и его характеристика | Экссудативный; Сухой; Гнойный |
| Воспалительное течение | Острый; Подострый; Хронический |
| Степень поражения плевры | Диффузный; Отграниченный |
| Масштаб распространения заболевания | Односторонний; Двусторонний |
Особенности плеврита
Отвечая на вопросы «Что такое плеврит?» и «Что такое плевра?» можно сказать, что под плеврой понимают специальную оболочку, которая покрывает все лёгкие и стенки грудной полости. Плевритом же называют воспаление плевры в лёгких, характеризующееся такими симптомами, как боли в области поражения, кашель, температура и другими особенностями.
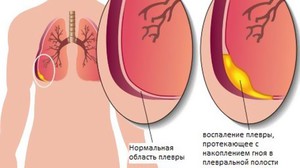 При заболевании сухим плевритом, жидкость в плевре лёгких не образовывается. Как правило, подобное заболевание является начальной стадией экссудативной формы. Очень часто сухой плеврит развивается одновременно с различными болезнями. Если в течение 7−10 дней выздоровления не наступило, то заболевание перерастает в более опасную форму (выпотная или хроническая).
При заболевании сухим плевритом, жидкость в плевре лёгких не образовывается. Как правило, подобное заболевание является начальной стадией экссудативной формы. Очень часто сухой плеврит развивается одновременно с различными болезнями. Если в течение 7−10 дней выздоровления не наступило, то заболевание перерастает в более опасную форму (выпотная или хроническая).
Туберкулёзный плеврит встречается в различных вариантах: фиброзном, экссудативном и гнойной. В 50 процентов случаев заболевание сухим плевритом является следствие того, что в организме присутствует туберкулёзный процесс.
При гнойной форме проявляются стандартные симптомы, присущие болезни. Кроме того, грудь становится более выпуклой, возможно, наличие кашля с мокротой. Подобное заболевание вызвано наличием в организме различных микроорганизмов (стафилококк, пневмококк и стрептококк).
Осумкованный плеврит является наиболее тяжёлой формой и выступает переходным этапом между острой и хронической болезнью. При таком воспалении сращиваются плевральные листки, что способствует образованию плевральной жидкости. Причиной выступает продолжительное воспаление в лёгких и плевре.
Экссудативный (выпотной) плеврит подразумевает образование жидкости в плевре лёгких. Это может быть следствием травмы грудной клетки.
Причины появления плеврита
Плеврит не появляется просто так, из ниоткуда, в основном он выступает, как сопровождение воспаления в организме человека. Причины его появления делятся на инфекционные и неинфекционные.
Инфекционные причины:
- вирусные заболевания (стафилококковая или пневмококковая инфекция);
- наличие грибковых микроорганизмов (кандидоз, бластомикоз);
- сифилис;
- туберкулёз;
- брюшной тиф;
- хирургическая операция;
- травмы в районе груди.
Неинфекционные причины:
- злокачественное образование листков плевры;
- метастазы в плевре (рак груди, лёгкого и пр.);
- инфаркт лёгкого;
- ТЭПА.
Кроме того, существуют факторы, способствующие возникновения заболевания. К ним относятся стрессы, переохлаждение организма, алкоголизм, несбалансированное питание, а также аллергическая реакция на лекарства.
Воспаление плевры возникает благодаря микроорганизмам, которые могут попасть в неё различными способами: через кровь, лимфу или при разных травмах, а также при хирургическом вмешательстве.
Симптомы заболевания
Симптомы плеврита отличаются между собой исходя из его разновидности, то есть от того, как происходит процесс воспаления и выделяется экссудат (жидкость).
При сухом плеврите появляются следующие симптомы:
-
 болит в области грудной клетки;
болит в области грудной клетки; - появляется поверхностное дыхание;
- температура;
- человека начинает знобить;
- ломота в суставах;
- боль в мышцах;
- головная боль;
- обильное выделение пота.
Выпотная форма уже отличается другими симптомами:
- тупая боль в области воспаления;
- сухой мучительный кашель;
- тяжесть, одышка;
- общее вялое состояние;
- лихорадка;
- озноб;
- профузный пот.
Более тяжёлыми признаками характеризуется гнойный плеврит:
- высокая температура;
- сильная боль в грудной клетке;
- озноб;
- снижение веса;
- у кожи появляется землистый цвет.
При туберкулёзной форме проявляются следующие симптомы:
- одышка;
- температура;
- боль в грудной клетке;
- повышенная потливость;
- наблюдается тахикардия.
Когда заболевание приобретает хроническую форму, то в плевре лёгких начинают формироваться спаечные образования. Благодаря им лёгкое не может при дыхании в полной мере расправиться. Вследствие этого возникает дыхательная недостаточность.
Диагностика заболевания
 Для постановки правильного диагноза заболевания необходимо определить причину воспаления и образования экссудата в плевре. Врач проводит внешний осмотр пациента, справляется о его самочувствии, назначает клиническое обследование, рентген, анализ крови и плеврального экссудата. Кроме того, может быть проведено микробиологическое обследование плеврального выпота. После подтверждения диагноза начинается комплексное лечение заболевания.
Для постановки правильного диагноза заболевания необходимо определить причину воспаления и образования экссудата в плевре. Врач проводит внешний осмотр пациента, справляется о его самочувствии, назначает клиническое обследование, рентген, анализ крови и плеврального экссудата. Кроме того, может быть проведено микробиологическое обследование плеврального выпота. После подтверждения диагноза начинается комплексное лечение заболевания.
На сегодня наиболее эффективным способом диагностики данного заболевания является рентген. С его помощью выясняются симптомы воспаления плевры, объём и расположение экссудата. При этом одновременно можно обнаружить и другие заболевания, которые стали причиной плеврита (туберкулёз, опухоль и др.).
Лечение и профилактика плеврита
Диагноз заболевания ставится врачом в соответствии с жалобами пациента, его внешнем осмотре, признаками плеврита, рентгене и ультразвуковом исследовании лёгких. Кроме того, специалист может отправить больного на анализ характера выпота. Для этого делается обследование плевры, а именно плевральная пункция.
Когда диагноз подтверждается, то его лечением занимаются такие специалисты, как пульмонолог, онколог и торакальный хирург. В терапии болезни важным является устранение симптомов и причин воспаления. При сухой форме лечение заболевания возможно в домашних условиях. Обязательная госпитализация требуется в случае экссудативного плеврита. В туберкулёзных учреждениях лечат туберкулёзную форму, а гнойную — в хирургическом диспансере.
Для лечения любой формы заболевания врачи назначают приём лекарственных средств. В первую очередь, это антибактериальные (Сумамед, Бигафлон, Цефепим и др.), а также различные противовоспалительные лекарства (Нурофен, Индометацин и др.). При грибковой форме используют противогрибковые препараты.
Кроме того, в общее лечение заболевания дополнительно применяют согревающие препараты (горчичники, банки), грудную клетку туго обматывают бинтом, а также назначаются лекарственные средства, способствующие подавлению кашля (Кодеин, Дионин).
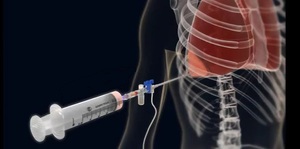 Удаление экссудата из плевры хирургическим путём необходимо в случаях большого объёма жидкости, когда уровень выпота доходит до второго ребра либо из-за наличия жидкости происходит сдавливание соседних органов.
Удаление экссудата из плевры хирургическим путём необходимо в случаях большого объёма жидкости, когда уровень выпота доходит до второго ребра либо из-за наличия жидкости происходит сдавливание соседних органов.
После выздоровления пациента, его в обязательном порядке ставят на диспансерный учёт на 2−3 года.
Профилактика плеврита подразумевает собой предупреждающие и своевременные меры по лечению болезни. К профилактическим рекомендациям по заболеванию относят следующие:
- укреплять свой иммунитет;
- не переохлаждаться;
- при подозрении на воспаление лёгких обязательно пройти рентген;
- полностью отказаться от курения;
- работая на вредных предприятиях, обязательно пользоваться индивидуальной защитой;
- своевременное лечение пневмонии, хронических болезней сердечно-сосудистой системы, почек и лёгких;
- систематическое посещение врача.
Регулярное внимание к своему здоровью поможет избежать заболевания, а также возникновения различных последствий.
Осложнения плеврита
Как и любое заболевание, плеврит может вызвать некоторые опасные осложнения:
- образование спаечного процесса в плевре;
- за счёт экссудата в плевре сдавливается сердце и аорта, как следствие возникает сердечно-сосудистая недостаточность;
- утолщаются листки плевры;
- лёгкие сдавливаются, за счёт чего возникает дыхательная недостаточность.
Плеврит является жизнеугрожающим состоянием. Поэтому сразу после того, как обнаружено плевральное воспаление необходимо провести комплексное обследование и начать эффективное лечение по устранению заболевания.
Источник

У больных, страдающих воспалением легких, в плевральной области часто скапливается фибринозный выпот. При вторичном инфицировании экссудата развивается пневмония с плевритом. Патология вызывает появление болей в грудной клетке, сильный кашель, повышение температуры тела. Может осложняться пневмосклерозом, дыхательной недостаточностью, ограничением подвижности купола диафрагмы и приводить к летальному исходу.
Основные причины заболевания
Возбудителями недуга служат вирусы, стафилококки, пневмококки, микоплазмы, грамотрицательные микроорганизмы, грибки. Первично развивается острая пневмония, по мере прогрессирования которой в воспалительный процесс вовлекается серозная оболочка, окружающая легкие – плевра.
Причины плеврального воспаления:
- бактериальная, вирусная, туберкулезная инфекция;
- травмы грудной клетки;
- неправильное лечение воспаления легких;
- злокачественные опухоли или метастазирование в легкие, плевру;
- абсцесс печени;
- остеомиелит;
- медиастенит;
- холангит;
- перикардит;
- болезни ЖКТ: панкреатит, дивертикулез, разрыв пищевода;
- алкоголизм;
- сепсис;
- ревматизм;
- инфаркт легкого;
- постоперационная эмпиема.
Плеврит и пневмония чаще всего встречаются при бактериальных инфекциях. Патогенные микроорганизмы проникают в дыхательные пути гематогенным или лимфогенным путем. Воспалительный процесс сопровождается скоплением парапневмонического выпота, может протекать с образованием гнойного, серозного экссудата или без него.

Симптомы воспаления легких с плевритом
По этиологии различают парапневмонический, туберкулезный, ревматический, карциноматозный, асептический син- и метапневмонический плеврит. Последний тип заболевания развивается после перенесенной пневмонии, пара- и синпневмонический прогрессирует во время острого воспаления легких.
Основные признаки недуга:
- затруднение дыхания;
- боль в грудной клетке, иррадиирующая в эпигарстральную область;
- одышка;
- повышение температуры тела, озноб;
- сильный кашель;
- тахикардия;
- ночной гипергидроз;
- общая слабость, быстрая утомляемость;
- бледность, циатоничность кожи.
Больной, страдающий плевритом, спит на боку, это помогает уменьшить болевые ощущения в груди. Если заболевание протекает без скопления большого количества экссудата (сухой плеврит), боли имеют режущий характер, распространяются в брюшную полость, стимулируют напряжение мышц живота, нарушение работы кишечника. Такая форма плевропневмонии развивается через 2–3 недели после начала воспалительного процесса в легких и на фоне проводимой антибактериальной терапии. Гипертермия, как правило, не превышает субфебрильных отметок.
При осумкованном плеврите выпот заключается между спайками плевральных листков и ограничен от остальной полости. При этом у пациентов отмечается осиплость голоса, отечность лица, боль в области груди, шеи, лопатки. Выраженность симптомов зависит от локализации и объема экссудата.
Плеврит, вызванный аэробной микрофлорой, имеет острое начало, сопровождается выделением гнойной мокроты. Пневмонии анаэробной или аспирационной этиологии отличаются подострым течением, клинические симптомы нарастают в течение 7 дней. Больные худеют, страдают анемией.

Признаки плевропневмонии
Это тяжелая форма крупозной пневмонии, протекающая остро и сопровождающаяся фибринозным плевритом. К основным признакам патологии относится повышение температуры тела до 40°, сильный озноб, боли в области грудной клетки, усиливающиеся во время дыхания, сухого кашля. Если воспалительный процесс локализуется в нижних отделах легкого, дискомфорт возникает в животе.
Через 2–3 дня начинает отходить гнойная, вязкая мокрота с примесями крови и слизи. На щеках больного появляется нездоровый румянец, покраснение в большей степени выражено с пораженной стороны легкого. Отмечается обильное выделение холодного пота, общая слабость, кожа на губах, крыльях носа, мочках ушей приобретает синюшный оттенок.
Температура при плеврите держится до 5 дней без резких скачков. У детей, пожилых людей и алкоголиков ярко выражены симптомы интоксикации организма: отсутствие аппетита, тошнота, рвота, диарея, головная, мышечная боль. При осмотре грудной клетки можно заметить отставание одной стороны во время дыхания.
Плевропневмония разрешается через 2 недели, если проводится соответствующее лечение. Фибринозный экссудат постепенно рассасывается, частично выводится с мокротой и лимфой, замещается соединительной тканью. Запущенное заболевание приводит к развитию дыхательной недостаточности, формированию гнойного абсцесса, гангрены легкого, перитониту, инфекционно-токсическому шоку.
Синпневмонический плеврит
Патология прогрессирует на фоне острого течения пневмонии бактериальной, вирусной или грибковой этиологии. Объем выпота в плевральной полости незначительный, что затрудняет дифференциальную диагностику синпневмонического плеврита и воспаления легких.
В зависимости от возбудителя болезни выпот бывает серозным, фибринозным, гнойным или геморрагическим. У взрослых чаще всего диагностируется сухой или серозный плеврит, а у детей фибринозная жидкость превращается в некротическую.
При пневмонии и синпневматическом типе плеврита температура тела поднимается до 39,5–40°, сопровождается ознобом. Слабовыраженная гипертермия наблюдается у стариков и людей с иммунодефицитом. Нарастают боли в груди, одышка, дыхание становится поверхностным, щадящим, глубокий вдох, резкие движения вызывают усиление болевых ощущений.
У пациента при сухом плеврите прослушивается трение плевры, при гнойном экссудате характерно притупление перкуторного звука, ослабление дыхания. Плевральное содержимое имеет высокий уровень pH, выраженный лейкоцитоз.
Такая форма плеврита развивается после воспаления легких, вызванного гемофильной палочкой, пневмококками. Заболевание в большинстве случаев прогрессирует через 1–2 дня после перенесенного основного недуга, когда гипертермия уже отсутствует. У больного снова поднимается высокая температура, нарушается общее состояние.
Лихорадка при метапневмоническом плеврите длится 7–10 дней, лечение антибиотиками не влияет на процесс, это связано с длительным рассасыванием фибрина или выработкой резистентности к определенным группам медикаментозных средств. Колебания температуры составляют 3–5°, при этом подъем показателей может резко сменяться спадом, подобные скачки происходят несколько раз в течение суток.
Метапневмонический плеврит протекает в экссудативной форме со скоплением выпота в плевральной полости. Жидкость может быть серозной или гнойной, из-за ее образования происходит смещение сердца в левую сторону. Человека мучает упорный кашель с выделением большого количества зловонной мокроты, ему приходится принимать вынужденное положение тела, лежа на боку. Пропадает аппетит, быстро теряется масса тела, кожа приобретает землистый оттенок, набухают шейные вены.
При плевральной пункции получают мутный секрет или гной. В крови снижается уровень эритроцитов, повышается количество лейкоцитов, в моче обнаруживаются цилиндры и белок.
Лечение плеврита и пневмонии
Терапия направлена на устранение основного заболевания. Если плеврит протекает изолированно, больной должен соблюдать постельный режим, принимать противовоспалительные, десенсибилизирующие средства. Наружно можно применять согревающие компрессы, растирать грудную клетку спиртовыми настойками, йодным раствором.
При экссудативном син- и метапневмоническом плеврите больного госпитализируют, назначают лечение антибактериальными препаратами, кортикостероидами в сочетании с Димедролом, Аспирином, диуретиками. Пациенты должны соблюдать специальную диету, ограничивающую употребление соли, углеводов и свободной жидкости. Необходимо есть больше свежих фруктов, овощей, белковых продуктов (нежирные сорта мяса, молочные и кисломолочные изделия).
При сдавливании и смещении сердца, развитии гнойного плеврита, эмпиемы, нарушении кровообращения выполняют пункцию экссудата. Из плевральной полости выкачивают жидкость и вводят антибиотики, кортикостероиды. Извлеченный выпот исследуют на наличие патогенных микроорганизмов и подбирают лекарственные средства, к которым наиболее чувствительны возбудители пневмонии. Этими препаратами проводят основное лечение.
Применяют несколько способов санации плевральной полости:
- герметическая плевральная пункция;
- закрытое дренирование;
- фракционный лаваж (промывание).
С целью предотвращения развития резистентности бактерий к медикаментам пациентам вводят Полиглобулин, гипериммунную плазму. Для нормализации белкового и водно-солевого обмена делают инфузии растворов электролитов, глюкозы, белков, крови.
Лечебная физкультура и массаж
После стихания острого воспаления при син- или метапневмоническом плеврите назначают физиотерапевтическое лечение, предотвращающее образование спаек, парез гладкой мускулатуры, ускоряющее рассасывание экссудата и нормализующее работу легкого. Хороший эффект дает вибрационный массаж и дыхательная гимнастика.
Упражнения ЛФК:
- Встать прямо, руки положить на голову, в медленном темпе выполнять наклоны туловища в правую и левую сторону (по 5 раз).
- Стоя вытянуть вперед руки, ладони соединить. На вдохе развести конечности в стороны до уровня плеч, с выдохом снова свести вместе. Повторить упражнение 4 раза.
- Поднять вверх руку, соответствующую пораженной стороне легкого. Сделать глубокий вдох и с продолжительным выдохом наклонить корпус в здоровую сторону. Сделать 5 наклонов.
Медикаментозное лечение и регулярные занятия ЛФК улучшают циркуляция крови и лимфы, благодаря чему быстрее регенерируют поврежденные ткани, снижается вероятность сращения, растяжения плевральных лепестков. Восстанавливается подвижность диафрагмы, устраняются участки гиповентиляции, улучшается общее самочувствие больного.
Массаж грудной клетки при плеврите выполняется в положении сидя или лежа на боку. Поглаживающими, растирающими и вибрационными движениями прорабатывают широчайшие мышцы спины, над- и межлопаточную область, грудинно-ключичный отдел. Методику непрерывной вибрации, ритмичного надавливания и похлопывания применяют при массировании больших грудных мышц, межреберных промежутков.
Прогноз лечения зависит от формы плеврита, степени тяжести воспалительного процесса. Скопление гнойного экссудата в плевральной полости значительно ухудшает исход заболевания, летальный исход случается в 5–20° клинических случаев.


06.09.2019
Источник

