Что такое положительная динамика при пневмонии

Ультразвуковая оценка размеров инфильтрации легкого. Положительная динамика пневмонии
Оценивать абсолютные размеры пневмонического инфильтрата необходимо как при первичном осмотре, так и в процессе динамического наблюдения. Для этого лучше измерять его наружно-внутренний размер и протяженность вдоль поверхности грудной стенки, т.е. высоту и основание соответствующей трапеции и пирамиды или короткий и длинный размеры овала. Можно определить площадь безвоздушной области с помощью трассировки по ее контуру. Эхографически судить об изменении размеров воспалительно-измененного участка по сравнению с нормальными не представляется возможным, поскольку невозможно определить его исходный размер из-за полного отражения ультразвука от поверхности воздушного легкого.
Пневмонический инфильтрат в ультразвуковом изображении представляет собой непостоянный, достаточно быстро меняющийся объект, что отличает его от других заболеваний легкого, в первую очередь от обтурационного ателектаза. Выделенные нами ультразвуковые формы пневмонии плавно переходят одна в другую, соответственно восстановлению или снижению воздушности легочной ткани при положительном или отрицательном течении воспалительного процесса. Однако существует еще много неясного в изучении ультразвуковой динамики пневмонического инфильтрата. Есть много неизученных вопросов, касающихся сроков существования и происходящих изменений при каждой ультразвуковой форме, их взаимосвязи с рентгенологическими и клиническими данными.
Положительная динамика проявляется в изменении эхоструктуры, контуров и размеров воспалительного инфильтрата, который в процессе рассасывания последовательно проходит все ультразвуковые формы пневмонии. При переходе долевой пневмонии в сегментарную, а сегментарной в кортикальную возможно появление промежуточных стадий, сочетающих в себе отдельные эхопризнаки этих форм.
В первую очередь в структуре инфильтрата увеличивается количество гиперэхогенных воздушных включений, которые появляются сначала преимущественно во внутренней приграничной области, а затем распространяются по всему объему безвоздушной зоны, увеличивая ее неоднородность. Восстановление пневматизации происходит за счет появления как гиперэхогеиных линейных сигналов от бронхов с формированием ветвистой воздушной эхобронхограммы, так и мелкоочаговых округлых включений, соответствующих свободным от экссудата легочным долькам.
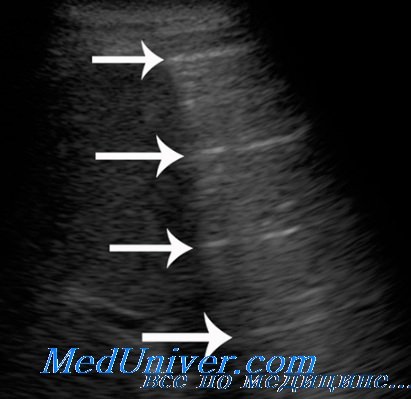
По мере нарастания воздушности внутрилегочная граница инфильтрата в прикорневой зоне становится все более неровной и нечеткой за счет увеличения числа и размеров воздушных участков. Сливаясь между собой, они приводят к уменьшению наружно-внутреннего размера зоны инфильтрации, и глубина распространения ультразвука в легкое постепенно снижается. Инфильтрат становится менее глубоким, хотя его поперечные размеры, а, следовательно, и площадь проекции на грудную стенку уменьшаются не так быстро. В результате форма инфильтрата из неправильно овальной становится близкой к треугольной, наблюдаемой при сегментарном поражении. Таким образом долевая ультразвуковая форма постепенно сменяется сегментарной.
Внутрилегочные контуры по всему периметру безвоздушного участка становятся все более неровными, ступенчатыми, местами прерываются гиперэхогенными воздушными фрагментами, клиновидно вдающимися вглубь оставшегося инфильтрата. Значительно возрастает количество реверберации и степень рассеивания ультразвука от увеличивающихся воздушных включений, что препятствует визуализации внутрилегочной границы. Инфильтрация становится все более поверхностной, медленно «тает», уступая место воздушной легочной ткани, и пневмония постепенно переходит из сегментарной формы в кортикальную.
После рассасывания инфильтративных изменений в кортикальном слое и полного восстановления воздушности легкого кортикальная форма пневмонии сменяется интерстициальной. В клиническом плане это соответствует периоду реконвалесценции.
Длительность существования интерстициального компонента, время окончательного восстановления нормальной эхокартины легкого и соотношение этих ультразвуковых проявлений с клинико-лабораторными и рентгенологическими данными пока находятся в стадии изучения.
Особый интерес представляет УЗИ легких при подозрении на пневмонию у групп больных, которым противопоказано проведение рентгенографии грудной клетки или ее выполнение невозможно по каким-либо техническим причинам. В этом случае эхография является высокоинформативным методом диагностики, который вполне может заменить традиционную рентгенографию.
— Также рекомендуем «Отрицательная ультразвуковая динамика пневмонии. УЗИ дифференциация пневмоний и ателектазов легкого»
Оглавление темы «УЗИ характеристика легочной инфильтрации»:
- Воздушная эхобронхограмма. Безвоздушный кортикальный слой легкого
- Кортикальная пневмония. УЗИ характеристика кортикальной пневмонии
- Интерстициальная пневмония. УЗИ характеристика интерстициальной пневмонии
- Абсцедирующая пневмония. УЗИ характеристика очагов деструкции легкого
- УЗИ характеристика полостей распада легкого. Ультразвуковая оценка распространенности инфильтрации легкого
- Ультразвуковая оценка размеров инфильтрации легкого. Положительная динамика пневмонии
- Отрицательная ультразвуковая динамика пневмонии. УЗИ дифференциация пневмоний и ателектазов легкого
- УЗИ дифференцация абсцедирующей пневмонии. Деструкция в обтурационном ателектазе легкого
- Гангренозный абсцесс легкого. Гангрена легкого
- УЗИ характеристика абсцесс легкого. УЗИ оценка эхоструктуры очага деструкции легкого
Источник
Развитие пневмонии
Пневмония – это заболевание, которым переболело достаточно много человек, а некоторые и не один раз. Природа его происхождения инфекционная. Недуг по — своему опасен и при отсутствии своевременного лечения могут возникнуть многочисленные неприятные осложнения.
Как начинается пневмония должен знать каждый человек, таким образом можно своевременно обратиться за помощью в медицинское учреждение. Методы лечения будут зависеть от того, какую природу носит инфекция, а также от возраста больного человека и его состояния.
Симптомы воспаления легких
Симптомы, проявляющиеся при пневмонии, могут быть разными, все зависит от того, какая инфекция имеет место быть. Отнести к главному провоцирующему фактору можно переохлаждение организма, при котором у человека страдают верхние дыхательные пути.
У людей в более зрелом возрасте, патология, как правило, имеет свойство переходить в патологическую форму. Существует достаточно много симптомов развития заболевания.
Симптомы атипичной пневмонии
Характерных симптомов для пневмонии нет. Однако такое воспаление достаточно опасно, а все потому, что из-за отсутствия признаков лечение не начинается вовремя, а осложнения уже есть. Легочные проявления отходят на второй план, единственное, что беспокоит больного человека – интоксикация организма.
Что происходит при развитии заболевания
При прохождении исследования на рентгене изменения в дыхательных путях не выявляются.
Распознать воспалительный процесс можно по следующим симптомам:
присутствует сухой кашель;
нестерпимая боль в области мышц;
головные боли;
общее состояние ослаблено.
Инкубационный период после заражения длится до 10 дней, все это время симптомы могут отсутствовать.
Симптомы вирусной пневмонии
Пневмония – это такое заболевание, развитие которого может спровоцировать множество вирусов, однако поставить на первое место можно все-таки грипп. Изначально человек чувствует себя ослабленным, состояние не нормализуется в течение нескольких дней. Вместо ожидаемого облегчения наступает ухудшение, в области грудной клетки боль, периодически беспокоит отдышка.
Симптомы пневмонии, вызванной вирусами, могут быть следующими:
повышение температуры тела до отметки 39 градусов и выше;
ощущение боли в голове и мышцах;
общее состояние ослабленно.
В этом случае поставить диагноз может только врач после того как проведет полное обследование.
Пример того, как развивается заболевание
Симптомы бактериальной пневмонии
Главная причина, вызывающая недуг – это стрептококк и стафилококк. Первые симптомы, возникающие при развитии заболевания – температура тела свыше 40 градусов, в течение нескольких дней она не спадает, жаропонижающие препараты практически не помогают.
Главный симптом, по которому можно распознать развитие недуга – кашель с отхождением мокроты, учащенное сердцебиение, а также трудности при дыхании.
Симптомы грибковой пневмонии
Самый опасный вид пневмонии тот, что вызван грибковой инфекцией. Все дело в том, что человек, будучи больным, даже не подозревает об этом. Поставить диагноз можно уже на поздней стадии развитии недуга.
Возбудителем патологии является грибок кандида. Изначально температура тела может незначительно повышаться, появляется отдышка и нестерпимый кашель. Пройдет некоторое время и при кашле начнет отходить гной, именно этот симптом и указывает на развитие заболевания.
Общие симптомы пневмонии у взрослых
И грипп и простуда не должны длиться более одной недели. Если спустя 7 дней состояние не улучшается, а наоборот ухудшается – это сигнал того, что с вашим организмом что-то не в порядке и есть повод посетить больницу.
Пример развития острой пневмонии
Главный симптом, свидетельствующий о воспалении легких – побледнение кожных покровов, а также сильная отдышка. Если все это есть у простудившегося человека, при этом он чувствует себя слабым, усиливается потоотделение, периодически пропадает аппетит – это симптом интоксикации, который свойственен для пневмонии.
Воспаление и повышенная температура тела
Температура тела при развитии атипичной формы пневмонии может держаться на отметке 38 и более. После приема любого жаропонижающего средства не будет наступать облегчение.
Важно! Именно поэтому, если сбить температуру не получается, можно сразу думать о том, что у вас развивается пневмония.
Однако температура это не самое опасное, гораздо опаснее, когда ее нет. Все дело в том, что, несмотря на стремительное развитие патологии, и ухудшение состояния, человек не подозревает, что этому способствует.
Пневмония и кашель
Первые несколько дней после развития заболевания человек жалуется на сухой кашель. Беспокоит он постоянно, именно поэтому считается навязчивым. Несмотря на прогрессирование воспалительного процесса, кашель не пропадет, однако может видоизмениться.
Пример здорового легкого и легкого при пневмонии
Постепенно от сухого он перейдет к тому, при котором будет отходить мокрота, цвет которой зависит от имеющейся инфекции. Так, например, при гнойной пневмонии цвет мокроты будто бы ржавый. Кашель, длительность которого 10 дней и более, должен насторожить и стать поводом для посещения больницы.
Присутствие дрожи в голосе
Еще один симптом по которому можно предположить развитие пневмонии – характерная дрожь в голосе. Больному нужно произнести несколько слов, в которых есть буква «р», врач в этот момент кладет руку на грудь, благодаря чему и сможет определить присутствие дрожания.
При развитии пневмонии все легкое или небольшая его часть уплотнится. Специалист с опытом это не пропустит, именно поэтому в голосе будет присутствовать сильное дрожание. На видео в этой статье более подробно рассказывается о том, какие симптомы могут быть при пневмонии.
Чем опасна пневмония
Пневмония, развивающаяся у взрослого человека – это частая причина смертности. Если следовать статистике, то около 5% смертности на всей планете происходит именно из-за развития данного недуга. Именно поэтому врачи до сих пор переживают, когда при лечении симптомы не спадают длительное время.
Пик смертности приходится на представителей мужского пола, причем возраст их вполне зрелый. Люди старше 60 лет в 30% случаев погибают от пневмонии, особенно если при развитии патологии человек курит или ведет асоциальный образ жизни.
Разновидность пневмонии
Частое явление, в результате которого наступает смертность – пациент пришел за помощью в медицинское учреждение в тот момент, когда патология дала большое количество осложнений.
Есть некоторые моменты, которые влияют на то, что прогноз у заболевания неблагоприятный и отнести к ним можно следующее:
больной пневмонией – мужчина;
пневмония начала развиваться потому, что организм человека был сильно переохлажден;
человек жалуется на то, что присутствует сильная отдышка;
наличие заболеваний хронического характера – онкология, сахарный диабет и прочее;
при развитии воспалительного процесса температура тела не повышается, как это должно быть, а понижается.
Важно! Каждый человек в сознательном возрасте должен знать, как появляется пневмония, какие симптомы для нее характерны.
Считается, если бы люди владели большей информацией, то и смертность бы не наступала так часто. Но опять же все зависит от того, насколько вовремя человек обратился за помощью в медицинское учреждение.
Диагностика
Сделать выводы о предполагаемом диагнозе можно исходя из жалоб пациента. Главный момент в диагностике – использование фонендоскопа для прослушивания дыхательных путей.
Однако если воспалительный процесс локализуется где-то глубоко, то врач может просто ничего не услышать. На сегодняшний день выделяют два вида диагностики: инструментальная и лабораторная.
Пример развития очаговой пневмонии
Инструментальная диагностика
Главное исследование позволяющее поставить диагноз – проведение рентгенографии. Делается процедура на специальном аппарате в условиях стационара. Если же состояние пациента тяжелое, то для проведения исследования используется передвижной аппарат.
Магнитно-резонансная томография – это еще одна процедура, которая применяется для проведения исследования. Информация в результате получается точно такая же, как и в предыдущем случае, однако цена проведения услуги выше.
Лабораторная диагностика
Схема проведения обследования:
пациент сдает кровь на анализы, результаты позволяют сделать вывод по поводу выраженности воспалительного процесса;
проводится анализ мокроты, специалист может понять, что именно отходит: кровь, гной или слизь;
проведение бактериологического исследования мокроты, результаты готовы на пятые сутки;
кровь или моча сдаются на серологический анализ;
в том случае, если патология развивается в осеннее или зимнее время года, берется смыв из носоглотки.
Это главные мероприятия, применяемые для постановки точного диагноза. По результатам полученных анализов пациентам назначается соответствующее лечение. На фото ниже пример того, как проходит обследование.
Снимок, на котором можно увидеть наличие патологии
Методы лечения
Терапия должна начинаться сразу после того как была проведена диагностика и поставлен диагноз. Первые лекарственные средства, которые назначают врачи – антибиотики, они должны обладать большим спектром действия. Длительность терапии антибиотиками составляет минимум одну неделю при отсутствии положительной динамики медикаменты заменяются на другие.
Важно! Решение по смене препаратов принимает исключительно врач.
Кислородотерапия – это процедура, применяемая для лечения заболевания. Показания к ее проведению: отдышка. Для проведения используются маски или канюли. В том случае, если гипоксия выражена, пациента в срочном порядке переводят на ИВЛ. Это единственный способ позволяющий спасти жизнь пациенту.
При развитии бронхоспазма назначаются лекарственные препараты с бронхорасширяющим эффектом, например, Вентолин. Для разжижения мокроты проводятся ингаляции с Эуфиллином.
Если после всех предпринятых мер все равно есть опасность для жизни человека, назначается оксигенация крови. В кровь поступает кислород через специальный препарат, это позволяет исключить процесс газообмена.
Профилактика
Главное правило профилактики – правильное питание
Предотвратить развитие пневмонии на самом деле не сложно, для этого нужно внимательно следить за своим организмом и снабжать его нужными полезными веществами.
Существуют также общепринятые меры благодаря которым можно защитить себя от недуга:
- Вакцинация. В профилактических целях проводится детям и взрослым поле 60 лет. Рекомендуется делать в холодное время года, так как именно в этот период высока вероятность заболеть пневмонией. В результате начинают вырабатываться антитела позволяющие избежать заражения.
- Укрепление иммунитета. Главная оборона для всего нашего организма — это крепкий иммунитет. Только таким образом он сможет противостоять перед многими заболеваниями. Самый простой способ поддерживать его в тонусе — закаливаться. Помимо этого следует уделить внимание своему питанию. Ешьте как можно больше продуктов богатых полезными веществами и витаминами. Отдельное предпочтение отдайте витамину С.
- Распределите время на отдых и труд правильно. Думая о том, как не допустить развития пневмонии, следует кардинально изменить свой образ жизни. Чередуйте отдых и труд. В сутки сон должен составлять не менее 7 часов, в противном случае организм просто будет обессилен и уязвим.
- Соблюдайте правила личной гигиены. Это, казалось бы, простое правило, помогает уберечься от проникновения множества вредных бактерий.
- Используйте средства для защиты. Если вам приходится контактировать с больным человеком следует использовать одноразовую маску, таким образом, вы защите себя от проникновения инфекций.
Укреплять иммунитет следует на протяжении всей своей жизни. Пейте настойки и чаи из лекарственных трав, ешьте больше фруктов и овощей.
Для собственного же спокойствия старайтесь знать обо всех заболеваниях, а также о том, как начинается воспаление легких. Таким образом, вы сможете своевременно выявить проблему и обратитесь за помощью в больницу.
Читать далее…
Источник
В медицинском сообществе предположили, что часть пациентов с диагнозом «двусторонняя пневмония» на самом деле заражены коронавирусом, который не смогли диагностировать. Созданный 9 апреля Клинический штаб по борьбе с коронавирусом предложил объединить стационары для лечения пневмонии и СOVID-19. О последствиях этого объединения мы поговорили с Александром Ванюковым — заведующим рентгенхирургии ГКБ № 52, которую одной из первых в Москве перепрофилировали на прием внебольничных пневмоний.
— Как вы относитесь к объединению стационаров?
Александр Ванюков. Фото: Фейсбук
— Это именно то, чего мы добивались. Ведь как все изначально выглядело? Приезжала скорая, видела симптомы пневмонии и, независимо от ее этиологии, которую на месте все равно не установить, везла человека сначала в одну пяти клиник Москвы. Дальше теоретически, если фиксировалось, что это COVID, то его переводили в COVID-центры.
Но результата теста надо еще дождаться. Сначала он делался неделю, теперь это занимает 2–3 дня, но все равно человек лежит там, куда его привезла скорая. А потом уже нет смысла куда-то его переводить, да и не всегда это возможно. Получается, что COVID-центры стоят полупустые, а мы переполнены с горкой. Сейчас, как я понимаю, изменилась маршрутизация: человека могут повезти в COVID-центр или в стационар, распределив нагрузку между ними. Таким образом этих пациентов будут принимать не пять стационаров в городе, а все-таки все 18, которые заточены на COVID.
— Но в COVID-центрах у врачей иные средства индивидуальной защиты, они иначе оснащены.

— Нет, это не так. Защищены мы абсолютно одинаково, потому что изначально не знаем, кто к нам приедет. Мы любого пациента расцениваем как потенциально инфицированного, поэтому все меры приняты. Разницы в экипировке между нами и той же Коммунаркой нет. И в стратегии лечения тоже, потому что лечить мы все равно начинаем раньше, чем приходит тест. Как только видим характерную клиническую картину на КТ, то начинаем противовирусную терапию. А дальше смотрим — если это все-таки COVID, то подключаем более тяжелые препараты.
— А есть препараты, которые здесь помогают? Я слышала, что либо человек сам выздоравливает, либо его сажают на искусственную вентиляцию легких.
— Какой-то доказанной терапии, которая действует точно на COVID-ассоциированную пневмонию, не существует, это правда. Что отчасти упрощает жизнь, поскольку стартовое лечение одинаковое. Собственно, COVID в ряде случаев просто характеризуется более тяжелым течением. С того момента, как мы его верифицируем, у нас уже есть разработанная схема, потому что здесь нам повезло, мы впрыгнули в этот поезд последними, и нам уже достаются наработки от западных коллег.
Тесты важны, но делать их всем нет смысла
— Давайте вернемся к тестам. Говорят, что в 30% случаев они не дают точного результата, и Роспотребнадзор это признал.
— Насколько я знаю, те тесты, которые нам доступны, — это ПЦР-диагностика мазков. Есть два вида тестов, для одних нужна концентрация материала 10 в пятой степени, другим — 10 в третьей степени. Изначально были доступны только первые тесты, у них чуть хуже чувствительность, потому что в самом начале заболевания концентрация вирусного генетического материала могла быть невелика. Это первое.
Второе — производительность этих тест-систем довольно низкая, и обеспечить всех этими тестами просто физически не получалось. Семь дней проходило, пока мы получали результат. К тому же при ПЦР результат очень зависит от того, как взят мазок, откуда — технически нужно все провести точно, чтобы было достаточно материала для исследования. Но в гонке и суматохе это не всегда получалось. Отсюда такой разброс результатов. Приходит сначала отрицательный результат, потом положительный, потом опять отрицательный, и какой-то регулярности в этом анализе нет.
Но сейчас наконец-то получила регистрационное удостоверение новая система, там чувствительность гораздо выше.
— То есть, вы, даже имея результат теста, зачастую не знаете, лежит пациент у вас с пневмонией или с COVID?
— Для клинициста тест, скорее, подтверждает его догадки, потому что у этой пневмонии есть очень характерная КТ-картина, есть клиническая картина. Поскольку это лечение не специфическое, то на тактику тест не влияет. Больше влияет на эпидемиологию, с точки зрения заразности и распространения этого вируса, но не на внутрибольничный подход.
— Тогда валидные результаты тестов вообще не важны? Если человеку плохо, то лечим от пневмонии, если течение тяжелое — сажаем на аппарат?
— Нет, вы все-таки упрощаете. Наоборот, мы стараемся как можно дольше оттягивать решение о переводе на искусственную вентиляцию, потому что оно резко ухудшает прогноз. Там довольно много побочных нюансов.
Тестирование необходимо, скорее, для тех, кто переболевает в более легкой форме, для того чтобы мы знали, что они контактные, а значит, нужно ограничить их круг общения, чтобы остановить распространение этой заразы. Если результат положительный и мы ему доверяем, то надо изолировать всех, кто с человеком жил. Если отрицательный, то все проще. Поэтому тесты важны, но делать их всем подряд вообще нет смысла.
— Вот вы получили результат теста. Что дальше?
— Мы дважды перепроверяем его — теперь это занимает три дня — и на четвертый день выписываем пациента. Более того, мы стараемся людей, которые переносят заболевание легко, даже с положительным тестом переводить на домашнюю изоляцию и на лечение дома, им не нужно находиться в стационаре.
— То есть, человека с подтвержденным COVID вы можете через три дня выписать, а человека с пневмонией — оставить? Где логика?
— Логика в том, что мы прежде всего ориентируемся на клиническую картину. Больного с тяжелым течением мы в любом случае не станем отправлять домой, независимо от диагноза.
Один пациент с коронавирусом заражает от 2 до 7 человек
— Какова заразность COVID по вашим личным наблюдениям? Один человек заражает троих или больше?
— Есть международные публикации, которые утверждают, что один человек может заразить от 2 до 7 человек одновременно. А личные наблюдения тут не показательны. Один человек пришел в офис — и заразил 40 человек. А другой проехал в метро — и никого не заразил. Или заразил, но мы этого не знаем.
— Я понимаю, что сужу сейчас как обыватель, но если один человек заражает троих, то почему весь мир полег с этим COVID? Скорость заражения чуть выше, чем у гриппа и гораздо ниже, чем, например, у кори.
— Но корь все-таки контролируемая инфекция, и большинство населения по счастью привито, поэтому она не распространяется, как грипп, против которого фактически нет иммунитета, поэтому мы можем раз в год спокойно им болеть.

По сути, COVID — это та же вирусная инфекция, которая обладает гораздо более критическими осложнениями. Если бы не это, то мы бы и внимания не обратили. Ну ОРВИ и ОРВИ — сколько их появляется, никто не считает. И болеют ими примерно одинаково. А тут — по-новому. Поэтому весь мир всполошился и пытается распространение этой эпидемии остановить. Казалось бы, зачем? Пусть население переболеет и приобретут иммунитет.
Но при том количестве пневмоний, которое дает это конкретное ОРВИ, опасность заключается в том, что их будет очень много в один момент. Число коек не рассчитано на такой взрывной рост. Задача не в том, чтобы никто не заболел, а в том, чтобы в городе на 5 тысяч реанимационных коек не пришлось 10 тысяч человек.
— Чтобы экспонента не шла круто вверх, ее надо пригасить.
— Да, как бы свалить шпиль.
— И что, получается?
— Не знаю, выходили ли вы вчера на улицу? Я езжу на работу каждый день и вижу, что период самоизоляции для Москвы, похоже, закончился, потому что со вчерашнего дня тут все те же самые пробки, что и всегда. Вроде бы дали разрешение выходить на работу тем, кому это очень нужно. Поскольку четких критериев нет, то нужно всем.
По-прежнему закрыты кое-какие магазины и рестораны, но все остальные, кто не может удаленно работать, потихонечку выползли. Что, честно говоря, настораживает. Это значит, что мы сейчас получим всплеск, а справимся мы с ним или нет, время покажет.
Беседовала Мария Божович
Фото: Фейсбук/Больница 52
Фонд «Правмир» открыл сбор на покупку средств индивидуальной защиты для врачей на местах, которые сегодня работают в эпицентре эпидемии: в больницах, поликлиниках, лабораториях.
Источник


