Что за болезнь нервный ожог


Ожоговая болезнь – комплексное нарушение деятельности органов и систем, развивающееся вследствие обширных ожогов. Причиной возникновения ожоговой болезни является выпадение всех видов функций кожного покрова, потеря плазмы, распад эритроцитов, а также нарушения обмена веществ. Вероятность развития, выраженность и прогноз при данной патологии определяются возрастом пациента, общим состоянием его организма и некоторыми другими факторами, однако ведущую роль играет площадь поражения. Лечение включает в себя антибиотикотерапию, инфузионную и дезинтоксикационную терапию, коррекцию работы всех органов и систем.
Общие сведения
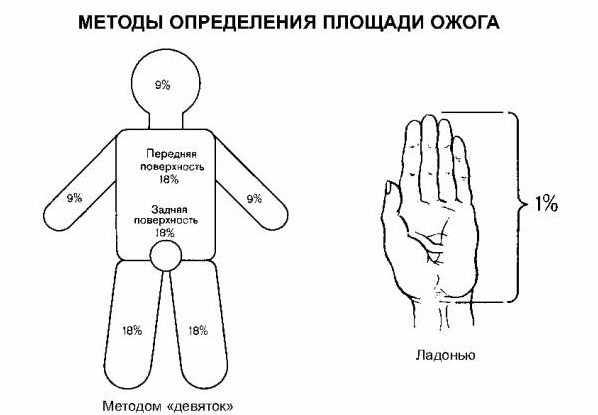
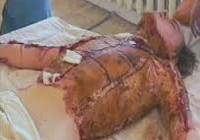
Ожоговая болезнь – нарушения функции органов и систем, возникшие вследствие обширного и/или глубокого ожогового поражения. С учетом клинических наблюдений в травматологии принято считать, что ожоговая болезнь развивается при глубоком поражении (IV и IIIБ степени) площадью 8-10% тела и при поверхностном ожоге (I – IIIА степени) площадью 15-20%. По другим данным причиной возникновения ожоговой болезни у взрослых являются глубокие ожоги свыше 15% тела, у пожилых людей и детей – свыше 10% тела; при поверхностных ожогах ожоговая болезнь возникает в случае поражения 20 и более процентов тела. Лечением ожоговой болезни занимаются травматологи, реаниматологи и комбустиологи (специалисты по лечению ожогов).
Ожоговая болезнь
Патогенез
Внезапное образование обширного очага некроза и формирование значительного массива тканей, находящихся в фазе паранекроза, становится причиной выброса в кровь большого количества токсинов и элементов распадающихся клеток. В крови резко увеличивается уровень простагландинов, серотонина, гистамина, натрия, калия и протеолитических ферментов. Это приводит к повышению проницаемости капилляров. Плазма выходит из сосудистого русла, скапливается в тканях, в результате значительно уменьшается ОЦК. В ответ на это организм выбрасывает в кровь гормоны, вызывающие сужение сосудов – норадреналин, адреналин и катехоламины.
Запускается механизм централизации кровообращения. Периферические отделы тела, а затем и внутренние органы начинают страдать от недостатка кровоснабжения, что приводит к развитию гиповолемического шока. Наряду с этим наблюдается сгущение крови и расстройства водно-солевого обмена. Все перечисленное приводит к нарушениям функционирования различных органов. Развивается олигоанурия. В последующем патологические изменения усугубляются из-за истощения иммунной и эндокринной системы, а также токсического влияния продуктов распада тканей на внутренние органы. В сердце и печени возникают дегенеративные изменения, в желудочно-кишечном тракте образуются язвы, возможен парез кишечника, эмболии и тромбозы брыжеечных сосудов, в легких выявляются пневмонии.
Ожоговый шок
Может наблюдаться в течение первых 3 суток. В первые часы пациент возбужден, суетлив, склонен к недооценке своего состояния. В последующем на смену возбуждению приходит вялость и заторможенность. Возможны спутанность сознания, тошнота, икота, жажда, неукротимая рвота и парез кишечника. Отмечается прогрессирование гемодинамических нарушений и развитие гиповолемии. Больной бледен, пульс учащен, давление снижено, иногда – в норме, однако, нормальное давление в ряде случаев является прогностически неблагоприятным признаком.
На начальном этапе ожоговой болезни развивается олигурия, в тяжелых случаях – анурия. Моча коричневая, темно-вишневая или черная. Характерным признаком данного периода являются расстройства терморегуляции, при этом возможны как повышение, так и понижение температуры, сопровождаемые мышечной дрожью и ознобами. В анализах крови обнаруживается лейкоцитоз, гиперкалиемия и гипопротеинемия, повышение гематокрита и гемоглобина вследствие сгущения крови. В общем анализе мочи выявляется белок, относительная плотность мочи повышена.
Выделяют три степени ожогового шока. 1 степень или легкий ожоговый шок возникает при глубоком ожоговом поражении до 20%. АД в норме, электролитные нарушения незначительны, количество мочи не снижено, отмечаются колебания почасового диуреза с тенденцией к кратковременному снижению. 2 степень или тяжелый ожоговый шок развивается при глубоком ожоговом поражении 20-40%. Характерно возбуждение в первые часы, лабильность артериального давления, тошнота, рвота, снижение суточного диуреза до 600 мл, явления метаболического ацидоза и азотемии. 3 степень или крайне тяжелый ожоговый шок возникает при глубоком поражении 40 и более процентов тела. Наблюдается заторможенность, спутанность сознания, снижение АД, выраженная олигурия или анурия.
Острая ожоговая токсемия
Начинается на 3 сутки, продолжается от 3 до 15 суток. Обусловлена возвращением жидкости в сосудистое русло, а также всасыванием токсинов, поступающих из некротизированных тканей. Сопровождается нагноением ожогов и нарастающей интоксикацией. Характерны нервно-психические нарушения: бессонница, галлюцинации, двигательное возбуждение и элементы бреда. У многих пациентов возникают судороги. Возможно развитие токсического миокардита, сопровождающегося снижением АД, нарушениями ритма, расширением границ сердца, глухостью сердечных тонов и тахикардией.
Со стороны пищеварительной системы наблюдается метеоризм и боли в животе. У некоторых больных развивается токсический гепатит или динамическая кишечная непроходимость, вероятно возникновение острых язв желудка и кишечника. Нарушения со стороны дыхательной системы выражаются в пневмониях, экссудативных плевритах и ателектазах. Возможен отек легких. В анализах крови пациентов выявляется нарастающая анемия и лейкоцитоз со сдвигом влево. В анализах мочи определяется протеинурия, микро- и макрогематурия. Плотность мочи уменьшена.
Септикотоксемия и реконвалесценция
Продолжается 3-5 недель. Причиной развития являются инфекционные осложнения, которые возникают после отторжения струпа и обычно вызываются стафилококком, кишечной палочкой или синегнойной палочкой. Характерна продолжительная интермиттирующая лихорадка. На ожоговых поверхностях – большое количество гноя и атрофичные вялые грануляции. Пациенты истощены, выявляется мышечная атрофия, нередко возникают контрактуры суставов. На этой стадии ожоговой болезни часто развиваются септические осложнения, заканчивающиеся летальным исходом. Со стороны почек наблюдается полиурия. По анализам мочи и крови – гипербилирубинемия, гипопротеинемия, стойкая протеинурия.
В случае благополучного заживления ожоговых ран наступает следующая стадия ожоговой болезни – восстановление функций всех органов и систем. Продолжительность – 3-4 месяца. Отмечается улучшение общего состояния, нормализация температуры, увеличение массы тела и восстановление белкового обмена. Возможна тугоподвижность суставов, иногда наблюдаются поздние осложнения со стороны пищеварительной системы, легких и сердца: нарушение функций печени, токсический отек легких, пневмония, токсический миокардит.
Диагностика
Диагноз выставляется на основании глубины и площади ожогов, общего состояния пациента, гемодинамических показателей, лабораторных данных, а также оценки функции различных органов и систем. Больным назначают анализ мочи, общий и биохимический анализ крови, при необходимости проводят консультации различных специалистов: кардиолога, пульмонолога, гастроэнтеролога и т. д. При подозрении на патологические изменения со стороны легких выполняют рентгенографию грудной клетки, при подозрении на миокардит – ЭКГ, ЭхоКГ и МРТ сердца, при подозрении на нарушение функции органов пищеварительного тракта – контрастную рентгенографию, гастроскопию, и анализ кала на скрытую кровь.
Лечение
Тактика лечения ожоговой болезни определяется периодом данного патологического состояния и выявленными изменениями со стороны различных органов. На этапе первой помощи пациенту дают обильное питье, осуществляют обезболивание, внутривенно вводят кровезаменители и электролитные растворы. При возможности проводят оксигенотерапию или дают наркоз закисью азота. Транспортировка в специализированное мед. учреждение возможна после стабилизации состояния пациента.
При поступлении в стационар больному продолжают давать обильное питье. С целью обезболивания выполняют новокаиновые блокады, назначают ненаркотические и наркотические анальгетики. Дефицит ОЦК восполняют, производя массивные инфузии плазмы, плазмозамещающих жидкостей, кристаллических и коллоидных растворов. При необходимости проводят переливания цельной крови. Используют сердечные гликозиды, глюкокортикоиды, антикоагулянты, аскорбиновую кислоту и кокарбоксилазу. Проводят кислородотерапию. На раны накладывают повязки с антисептиками.
На стадии ожоговой токсемии и септикотоксемии продолжают дезинтоксикационную терапию, назначают антибиотики, витамины, анаболические стероиды, белковые препараты и стимуляторы регенерации. В периоде реконвалесценции осуществляют лечебные мероприятия по восстановлению работы всех органов и систем. По окончании этого периода выполняют реконструктивные операции для устранения контрактур, трофических язв и обезображивающих стягивающих рубцов. Прогноз в первую очередь зависит от глубины и площади ожогового поражения. В отдаленном периоде часто наблюдаются ограничения трудоспособности.
Источник
Ноцигенные механизмы при ожогах. Пусковым механизмом и источником боли у обожженных является поврежденная, обильно снабженная нервными рецепторами кожа на месте воздействия термического агента. При глубоких ожогах термическое воздействие вызывает дегрануляцию и демиелинизацию перифеических отростков нейронов (спинномозговых ганглиев). Макрофаги вторгаются в дегенерирующий нервный «обрубок», разрушая миелин и остатки осевого цилиндра, но оставляя нетронутой базальную пластинку (что есть валлеровская дегенерация). После повреждения в месте разрушенного нервного волокна размножаются шванновские клетки, вдоль которых начинается рост нервного волокна (если концы поврежденного нервного волокна сопоставлены). Концы нервных волокон, не «нашедшие» свой «конец», утолщаются, образуя неврому, которая может быть источником болей. Термин «фантомная кожа» был предложен в связи с имеющимися наблюдениями, которые указывают на то, что ожоговая боль часто устойчива к опиоидам, как и нейропатическая боль. Регенерации поврежденных нервных волокон может быть причиной боли вследствие появления аномальной эктопической возбудимости нервного волокна из-за необычного распределения натриевых (Na+) каналов и вследствие аномальных реакций на вещества, вызывающие эндогенную боль (в т.ч на цитокины, в частности — фактор некроза опухоли-альфа). Источником боли к тому же является: во-первых, дальнейшая ишемия ткани, окружающей ожог, во-вторых, стимуляция сохраненных болевых рецепторов и нервных волокон в ходе тангенциального или фасциального иссечения струпа и хирургической обработки омертвевших тканей (что вызывает повреждение интактных периферических нервных волокон, т.е. периферических ноцицепторов).
Следует рассматривать и следующий возможный (! вероятный) механизм возникновения (нейропатической) боли при ожогах: местные (дистальные) повреждения нервных волокон стремятся распространиться и на отдаленные (проксимальные) части периферической и структуры центральной нервной системы; например, было отмечено, что повреждение нейронов на периферии вызывает изменения в спинном мозге, что, в свою очередь, может вызывать нейропатическую боль. Свой вклад в появление нейропатической боли при ожоговой травме вносит периферическая потеря крупных (миелинизированных) нервных волокон в ожоговом шраме и пересаженной ткани, что согласуется с теорией воротного контроля. К тому же получены данные, указывающие на то, что безмиелиновые волокна (выделяющие ноцигенную субстанцию Р) имеют большую способность проникать в рубцовую ткань (и иннервировать пересаженную кожу). При этом J FA. Low (2007) отмечает, что безмиелиновые волокна передают информацию, связанную не только с болью, но и с зудом, что может быть одним из объяснений, почему после заживления ожога шрамы продолжают чесаться. В течение долгого времени считалось, что зуд передается по тем же путям, что и боль, но недавние исследования показали, что зуд имеет собственные нервные пути (были выявлены нервные окончания, отвечающие за зуд). Их активность может быть «заблокирована» болью, возникающей в процессе чесания (это также означает, что опиоидные обезболивающие могут «разблокировать» нервные пути и, следовательно, усилить зуд). Чесание, как потребность, возникающая при ощущении зуда, может повреждать «новую» кожу над «ожоговым дефектом» и усиливать местное воспаление и, следовательно, затягивать процесс восстановления кожного покрова. В связи с этим имеется гипотеза о защитной функции боли, которая предохраняет новую кожу от возможного «сдирания» (травматизации) при расчесывании, что, в конечном счете, ускоряет выздоровление.
Факторы, влияющие на выраженность болевых ощущений при ожогах. Castana O. et al (2009) выделяют две категории факторов, влияющих на степень болевых ощущений: внешние факторы (боль зависит от местного лечения ожога, перевязок, постели, положения больного в пространстве, процесса заживления ожога, проведенных хирургических операций) и факторы, связанные с пациентом (боль зависит от самого ожога [глубина, площадь, причина, возраст пациента], общего состояния пациента [сахарный диабет уменьшает боль, неврологические заболевания ее повышают]).
Клиническая феноменология болевого синдрома у обожженных. У обожженных острая боль возникает в начале, при получении травмы, четко локализуется в месте травмы. В последующем она может повторяться при транспортировке, перевязках, операциях и т.д. Стихает она по мере заживления ран и прекращается только после полного восстановления кожного покрова. Хроническая боль у тяжело обожженных поддерживается на всем протяжении лечения повторяющимися вмешательствами и лечебными мероприятиями. В дальнейшем она поддерживается процессами, происходящими как в самих ранах (воспаление, нагноение и др.), так и в органах и системах при осложнениях ожоговой болезни. Следует отметить чувство страха боли перед перевязками (операциями), которое постоянно испытывают обожженные, особенно дети. При обширных ожогах у тяжело обожженных присутствуют оба вида боли. Особенностью хронической боли у обожженных является отсутствие четкой ее локализации, при этом может меняться поведение пострадавшего, могут развиться психо-эмоциональный стресс, депрессия.
Важной особенностью болевого синдрома у обожженных является его различие при глубоких и поверхностных ожогах. При поверхностных ожогах с сохранением сосочкового слоя кожи и глубоких формаций, органоидов кожи: желез, нервных окончаний-рецепторов, болевой синдром выражен сильнее, чем при глубоких, когда погибает воспринимающий боль аппарат кожи. При глубоких и обширных ожогах на первый план выступает нарушение функции жизненно важных органов и систем в связи с падением ОЦК, гипоксией, анемией и нарушением функции ЦНС. Только после коррекции этих нарушений восстанавливается сенсорная часть болевого синдрома. Поэтому если говорить о силе боли, то она изначально сильнее при повер-хностных ожогах, что может являться одним из субъективных дифференциально-диагностических признаков глубины поражения.
Очень важной особенностью болевого синдрома у тяжело обожженных является действие одновременно с болевым раздражителем психологического и эмоционального факторов, когда обожженный оказывается участником неприятных, а иногда и крайне изначально опасных для жизни обстоятельств: травма во время пожара, гибель близких, имущества и т.д. Одно из наиболее тяжелых воздействий оказывают обстоятельства травмы, полученной во время взрыва или пожара в автомобиле, поезде, квартире, в замкнутом пространстве, особенно в угольных шахтах на большой глубине, когда перед пострадавшим сразу возникает вопрос о сохранении жизни.
Gretchen J. Summer et al (2007) выделяют следующие виды боли:
Процедурная боль. Боль при процедурах (первичная механическая гиперальгезия) наиболее сильная и наиболее часто недооценивается медперсоналом. Пациенты описывают боль при процедурах как горение и жжение, это ощущение может уменьшаться, но может сопровождаться скачкообразной острой болью в течение часов после окончания перевязок и физиотерапии. Хирургическая обработка раны, перевязки и прочие манипуляции, затрагивающие уже воспаленную ткань, могут усиливать боль и воспаление в ожоговых ранах. К тому же, некоторые расположения обожженных конечностей (например, ниже уровня сердца) могут усиливать мучительную, пульсирующую боль, вызванную, как считается, давлением, связанным с расширением вен в воспаленной отечной ткани. Эти наблюдения, впрочем, основаны на клиническом опыте и требуют изучения. Часто этот вид боли вызывает сильную тревожность и дистресс.
Фоновая боль. Обожженные с высокой тревожностью также чаще сообщают о фоновой боли. Как и при боли при процедурах, фоновая боль после ожога может быть разной интенсивности. Ее характеризует длительность, относительное постоянство и интенсивность — от невысокой до средней. Фоновая боль обычно описывается как продолжительная жгучая или пульсирующая боль, которая присутствует даже когда пациент относительно неподвижен.
«Прорывная» боль. Ожоговые больные испытывают временное усиление болей, зачастую связанное с движением, которое называют «прорывной болью». Ожоговые больные отмечают также спонтанное появление «прорывной боли», которое может быть связано как с изменением механизмов боли с течением времени, так и с некорректной дозировкой, когда содержание анальгетика в организме опускается ниже уровня, необходимого для обезболивания. Пациенты этот вид боли часто описывают как жалящий, колющий, стреляющий и стучащий. К «прорывной» боли можно отнести и боль, связанную с первичной механической гиперальгезией (несмотря на то, что ее относят к процедурной боли). Механическая гипральгезия этой природы особенно выражена после долгих периодов неподвижности у пациентов с ожогами в области суставов иили конечностей.
подробнее в статье «Феномен боли. Боль при ожоговой болезни. Возможные пути изучения и коррекции боли при ожогах» Лафи С.Г. (доцент кафедры ПТиОП, Омский государственный технический университет), Лафи Н.М. (студент лечебного факультета, Омская государственная медицинская академия), 2013 [читать]
читайте также пост: Прорывная боль (на laesus-de-liro.livejournal.com) [читать]
Лечение боли (фармакология, хирургические методы). Если говорить конкретно, то при ноцицептивных (соматических) болях при ограниченных глубоких и поверхностных ожогах самым лучшим обезболивающим средством является ликвидация ран — источника болей на фоне аналгетиков. По данным International association for the study of pain (2010) для лечения боли (не только ожоговой) используются лекарственные препараты различных классов, в том числе анальгетики и НПВС (воздействуют на ноцицептивный компонент болевого синдрома), противосудорожные препараты – антиконвульсанты (воздействуют на нейропатический компонент болевого синдрома), антидепрессанты (воздействуют на нейропатический и психогенный компоненты болевого синдрома), опиоиды (воздействуют на все компоненты болевого синдрома). [!] У тяжело обожженных анальгетики и НПВС (обязательно) назначают совместно со средствами психотропного действия (транквилизаторы, антидепрессанты, нейролептики). Очень хорошо зарекомендовал себя препарат стадол, который применяется в качестве обезболивающего и седативного средства до и после перевязок в дозе 2 мг до 3 раз в сутки, а также с целью премедикации перед наркозом. Кроме этого, стадол используется в качестве компонента внутривенной анестезии в комбинации с транквилизаторами и нейроплегическими средствами. Стадол является препаратом выбора при обезболивании обожженных, поскольку к нему не развиваются толерантность и лекарственная зависимость при многократном применении.
Часто для облегчения боли используются инъекции, нервные блокады и хирургическое лечение, когда боль не поддается лечению другими методами (иссечение сегмента нерва, перерезание нерва близко к спинному мозгу и др.). Хотя эти методы могут быть эффективными для купирования боли, но при этом пропадает функция нерва. Как острая, так и хроническая боль могут также поддаются контролю с помощью дополнительной терапии: акупунктура, массаж, mind-body therapies (обучение пациентов контролю над своим физиологическим состоянием, чтобы уменьшить боль, страх и т.д.), гипноз, применение музыки и др. При сочетании этих методов с медикаментозной терапией, эффективность и переносимость терапии повышается.
Поскольку одним из основных источников болевого синдрома у обожженных являются перевязки и операции (количество которых прямо пропорционально распространенности ожоговых ран), поэтому их необходимо производить (при обширных поражениях, особенно у детей) только под наркозом. Наиболее часто при этом используется внутривенный путь введения наркотических препаратов и аналгетиков. Наиболее существенен, с точки зрения обезболивания, постнаркозный период после операции или перевязки. Значительно обезболивают проведение перевязок общие гигиенические ванны или душ, с применением специальных приспособлений (ванные с подъемниками, душ-каталка и др.).
Для профилактики болевого синдрома у обожженных, в первую очередь у детей, в некоторых клиниках широко применяют первичное закрытие (пластику) ожоговых ран лиофилизированными ксенотрансплантатами. Эту манипуляцию (операцию) проводят в день госпитализации тяжело обожженных или на следующий день под наркозом. Наиболее эффективна ксенопластика при дермальных обширных ожогах у детей, особенно по-верхностных (II степень) и пограничных (II — III степень), так как при этом не только полностью прекращается болевая импульсация с огромного рецепторного поля, но и прерывается ожоговая болезнь или ее течение значительно облегчается. В том числе у данной группы больных отпадает необходимость проведения частых перевязок, которые к тому же после закрытия ран становятся безболезненными.
Позволяет практически полностью, помимо других механизмов воздействия, ликвидировать болевой синдром, так называемый, метод «влажной камеры» (лечение ран во влажной среде), который является наиболее физиологичным с точки зрения оптимизации течения раневого процесса. В частности, уже много лет известна методика лечения ран, ожогов, трофических язв во влажной среде с использованием синтетических пленочных покрытий. Одним из основных преимуществ применения синтетических пленочных покрытий при лечении обширных ран, по сравнению с повязочным и открытым способом или в сочетании с ними, является абсолютная безболезненность перевязок, так как эти покрытия не прилипают к ране. Следует также отметить применение современных аппаратных технологий при хирургическом лечении ожогов для обезболивания или уменьшения болевого синдрома у обожженных и больных с другими видами ран. В частности, использование ультразвуковой кавитации ран при помощи аппарата «Sanoka». При этом в качестве акустической среды используются новокаин, лидокаин, ультракаин и др. местные анестетики.
источник: статья «Особенности болевого синдрома у обожженных. Профилактика и лечение» Э.Я. Фисталь, А.Г. Анищенко, И.И. Сперанский, Ю.Н. Ааврухин, Д.М. Коротких, С.Г. Хачатрян, Донецкий государственный медицинский университет им. М. Горького, кафедра комбустиологии, пластической хирургии и урологии ФИО, Институт неотложной и восстановительной хирургии им. В.К. Гусака АМН Украины, Ожоговый центр, г. Донецк, Украина (журнал «Медицина неотложных состояний» № 1(2), 2006) [читать]
Источник