Цвет мокроты при пневмонии и туберкулезе
Туберкулез представляет собой серьезную проблему, которая требует эффективного лечения и соблюдения мер профилактики. Иначе болезнь быстро прогрессирует, в результате чего пациент может умереть.
Одним из признаков болезни является кашель с выделением мокроты. Однако это не означает, что у каждого человека с этим диагнозом будет проявляться данный симптом.
Мокрота при туберкулезе очень зависит от формы заболевания и степени его тяжести. На начальном этапе она выделяется в незначительных количествах или вовсе отсутствует. По мере развития туберкулеза учащается кашель, соответственно, и мокроты отходит больше. Кроме этого, на запущенных стадиях туберкулеза в ней может наблюдаться кровь, и чем серьезнее болезнь, тем больше крови в ней присутствует.
 Существует мнение, что типичные проявления туберкулеза – это сильный кашель, при котором больной выплевывает много крови. Такое тоже случается, однако, кровохаркание и кровотечения при таком диагнозе говорят о серьезных сложностях. В этом случае требуется качественная медицинская помощь.
Существует мнение, что типичные проявления туберкулеза – это сильный кашель, при котором больной выплевывает много крови. Такое тоже случается, однако, кровохаркание и кровотечения при таком диагнозе говорят о серьезных сложностях. В этом случае требуется качественная медицинская помощь.
В остальных ситуациях мокрота больного туберкулезом выглядит иначе. Людям необходимо знать, как выглядит мокрота при наличии такого заболевания, чтобы своевременно обратиться к врачу и не допустить развития болезни.
Иногда ее отделение может свидетельствовать о других заболеваниях – даже если в ней имеется кровь. Кровь может выделяться не из легких, а из десен, кишечника или носоглотки. Выяснить причины данного явления может только врач. И даже если причина заключается в другом недуге, это не означает, что не нужно лечиться. Поэтому при наличии кашля, который беспокоит очень долго, стоит посетить специалиста.
- Отличия по составу
- Количество
- Особенности консистенции
Особенности мокроты
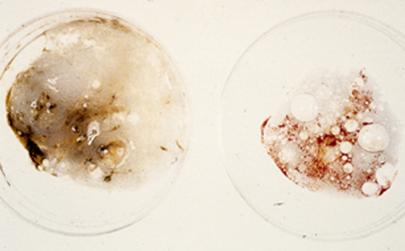
Чаще всего на начальных этапах туберкулеза мокрота отсутствует. Может выделяться небольшое ее количество, и поскольку в ней содержится белок, мокрота при туберкулезе легких может иметь белый цвет.
 Тем не менее, иногда ей бывают присущи и другие цвета. Обычно это связано с дальнейшим развитием болезни, осложнением туберкулеза другими заболеваниями, воспалительными процессами и многим другим. По цвету мокроту относят к определенному типу:
Тем не менее, иногда ей бывают присущи и другие цвета. Обычно это связано с дальнейшим развитием болезни, осложнением туберкулеза другими заболеваниями, воспалительными процессами и многим другим. По цвету мокроту относят к определенному типу:
- белая,
- гнойная,
- кровянистая.
При туберкулезе с осложненным течением может быть выявлен гнойный или кровянистый тип мокроты.
Также цвет мокроты связан с деятельностью больного и особенностями воздуха, который ему приходится вдыхать. Если в воздухе оказывается много вредных частиц, они оседают в дыхательных путях, что приводит к изменению цвета.
Отличия по составу
Выделяют несколько типов мокроты в зависимости от ее состава. Это:
-
 Слизистая. Этот тип является самым простым и содержит только слизь. При туберкулезе почти не проявляется, его замечают при остром бронхите или астме.
Слизистая. Этот тип является самым простым и содержит только слизь. При туберкулезе почти не проявляется, его замечают при остром бронхите или астме. - Слизисто-гнойная. В этом типе преобладает слизь. Цвет обычно прозрачный с зеленоватыми или желтоватыми прожилками. Характерна такая мокрота для начальной стадии туберкулеза, хронического бронхита или пневмонии.
- Гнойно-слизистая. В ней преобладает гной, из-за чего цвет становится желтоватым или зеленоватым. Наблюдается при начальной стадии туберкулеза, пневмонии или хроническом бронхите.
- Гнойная. В этом случае слизь отсутствует. Цвет мокроты зеленый или желтый. Возникает при инфекционных заболеваниях дыхательных путей.
- Слизисто-кровянистая. Цвет ее – красноватый, поскольку в прозрачной слизи могут находиться небольшие прожилки крови. Проявляется такая мокрота при раке бронхогенного происхождения, пневмонии, развитии туберкулеза.
-
 Слизисто-гнойно-кровянистая. В ней содержится одновременно и слизь, и кровь, и гной. Цвет может отличаться в зависимости от преобладающего компонента. Обнаружить такую мокроту можно при туберкулезе, раке бронхогенного типа и пр.
Слизисто-гнойно-кровянистая. В ней содержится одновременно и слизь, и кровь, и гной. Цвет может отличаться в зависимости от преобладающего компонента. Обнаружить такую мокроту можно при туберкулезе, раке бронхогенного типа и пр. - Кровохаркание. В этом случае во время кашля у больного выделяется кровь в разных количествах. Такое возможно при туберкулезе, опухолях легких или бронхов, травме легкого.
Это означает, что лишь по цвету мокроты трудно поставить диагноз. Для этого необходимо провести разнообразные анализы, чтобы лечение оказалось максимально эффективным.
Количество
Важной особенностью, на которую нужно ориентироваться, является количество мокроты. Оно может косвенно указать на диагноз, хотя обычно говорит о стадии развития любой болезни. Чаще всего ее количество увеличивается по мере прогрессирования заболевания.
 Следует сказать, что больные и их родственники склонны преувеличивать данную характеристику, поэтому объективно оценить этот показатель может только врач. Также при диагностике нужно учитывать объем отдельных порций и количество мокроты, отходящей в течение суток.
Следует сказать, что больные и их родственники склонны преувеличивать данную характеристику, поэтому объективно оценить этот показатель может только врач. Также при диагностике нужно учитывать объем отдельных порций и количество мокроты, отходящей в течение суток.
Незначительное количество мокроты наблюдается при распространенных заболеваниях дыхательных путей (заболевания вылечиваются достаточно легко) либо на начальных этапах серьезных болезней. По мере увеличения количества можно предполагать дальнейшее развитие болезни или ее усугубление сопутствующими недугами, воспалительный процесс или инфекцию. При обильном количестве мокроты можно подозревать расширение бронхов или отек легких.
Однако выводы нужно делать лишь при учете всех особенностей.
Особенности консистенции
По консистенции мокрота может быть следующих типов:
-
 Вязкая. В ней содержится большое количество слизи и лейкоцитов. Такой тип может наблюдаться при туберкулезе, однако, чаще он встречается при бронхиальной астме.
Вязкая. В ней содержится большое количество слизи и лейкоцитов. Такой тип может наблюдаться при туберкулезе, однако, чаще он встречается при бронхиальной астме. - Густая. Слизь и лейкоциты в ней находятся в меньших количествах. Обычно такая мокрота может выделяться у больных туберкулезом, бронхитом или пневмонией.
- Жидкая. Является наименее опасным типом (разумеется, если имеет прозрачный цвет и незначительна по количеству). Чаще всего наблюдается при ОРВИ, но может возникать и начальной стадии туберкулеза.
Постановку диагноза только по этому симптому не осуществляют. Чтобы подтвердить наличие туберкулеза, потребуется полноценный анализ мокроты, крови, рентген и прочие методы.
Как влияет на ход заболевания?
При наличии большого количества мокроты она может скапливаться в дыхательных путях, затрудняя дыхание. Из-за этого у больного могут возникать приступы удушья, а также различные осложнения в связи с кислородным голоданием. Удушье может стать даже причиной гибели пациента, если своевременно ему не помочь.
 Из-за кислородного голодания возникают:
Из-за кислородного голодания возникают:
- проблемы с концентрацией внимания и работоспособностью,
- головные боли,
- общая слабость.
Если такая ситуация наблюдается длительный промежуток времени, могут произойти изменения в функционировании мозга, сердечно-сосудистой и дыхательной системах.
Также в мокроте могут активно развиваться бактерии, что провоцирует развитие вирусных и инфекционных заболеваний. Именно поэтому важно, чтобы бронхи очищались от мокроты. Для ее отведения врачи нередко назначают специальные препараты. При туберкулезе такие препараты должен подбирать врач после того, как проведет обследование.
Лекарственные средства для этих целей должны сочетаться с другими лекарствами, не вызывать аллергических реакций и характеризоваться минимальным количеством побочных эффектов.
 Нежелательно принимать лекарства без назначения врача, поскольку они могут спровоцировать осложнения. При обнаружении неблагоприятных симптомов следует сообщить специалисту, поскольку есть вероятность, что препарат не подходит конкретному пациенту.
Нежелательно принимать лекарства без назначения врача, поскольку они могут спровоцировать осложнения. При обнаружении неблагоприятных симптомов следует сообщить специалисту, поскольку есть вероятность, что препарат не подходит конкретному пациенту.
Основные группы лекарств, применяемых для отведения мокроты при туберкулезе:
- отхаркивающие,
- муколитические.
Среди них следует назвать Мукалтин, Бромгексин или Амброксол. Предпочтение им отдают из-за их натурального состава, однако, иногда они не подходят определенным больным из-за непереносимости компонентов. В этом случае специалист подберет другое средство, учитывая индивидуальные особенности пациента.
 Иногда допустимо использование народных лекарств, с помощью которых можно усилить процесс отхождения мокроты (корень Алтея, подорожник). Однако перед их использованием следует проконсультироваться с врачом.
Иногда допустимо использование народных лекарств, с помощью которых можно усилить процесс отхождения мокроты (корень Алтея, подорожник). Однако перед их использованием следует проконсультироваться с врачом.
Народные методы лечения бывают эффективными, но лишь при отсутствии аллергии на них и при их сочетании с другими препаратами. В ином случае можно спровоцировать неблагоприятные последствия.
При выборе лекарственного средства для отведения мокроты следует учитывать также стадию заболевания. При запущенной стадии туберкулеза использование сильных отхаркивающих препаратов иногда приводит к обратному эффекту и даже провоцирует усиление кровотечения. Поэтому следует проявлять осторожность.
Загрузка…
Источник
Пневмония – это распространенное заболевание, поражающее взрослых и детей, требующее своевременного и квалифицированного лечения. В противном случае последствия заболевания могут быть крайне тяжелыми. Основным симптомом воспаления легких является выделение мокроты. Ее цвет позволяет специалисту сделать выводы касательно тяжести и характера течения заболевания.
При появлении первых признаков пневмонии больному следует в обязательном порядке обратиться за консультацией к врачу. Записаться на прием в Юсуповскую больницу можно при помощи электронной формы на сайте либо по телефону.

Пневмония сама по себе возникает крайне редко. Как правило, она является осложнением запущенных форм заболеваний органов дыхательной системы. Курс лечения воспаления легких врач назначает в зависимости от характера заболевания. Пневмония может быть:
- бактериальной;
- вирусной;
- грибковой;
- смешанной.
Основным симптомом пневмонии у детей и взрослых является мокрота. Именно ее цвет принимается во внимание при постановке диагноза. Чтобы не допускать развитие воспаления легких, важно при любых недомоганиях обращаться за медицинской помощью.
Доктора Юсуповской больницы – ведущие специалисты России, которые для каждого пациента подбирают индивидуальную программу лечения, позволяющую вылечить любое заболевание на ранних и запущенных стадиях. Своевременное обращение к врачу и эффективный курс лечения позволяют предотвратить развитие такой тяжелой патологии, как воспаление легких.
Цвет мокроты при пневмонии
Вначале при пневмонии появляются выделения их носа. Они имеют вид серозной либо гнойной жидкости, нередко с примесями крови.
По мере развития заболевания увеличивается объем слизи в органах дыхания и появляется мокрота. В ней содержатся микроорганизмы, продукты клеточного распада, кровь, пыль и прочее. Цвет таких выделений может быть любого цвета в зависимости от характера заболевания – от белого до черного.
Мокрота белого или серого цвета
Прозрачная мокрота, выделения белого и серого оттенков являются абсолютно нормальным явлением. Но их чрезмерное количество может свидетельствовать о различных патологиях, а именно:
- аллергии;
- хроническом бронхите;
- инфекции дыхательных путей;
- отеке легких.
Мокрота серого цвета может быть следствием курения или сильного загрязнения воздуха.
Диагностика в Юсуповской больнице либо опровергнет подозрение на патологию, и пациент будет точно знать, что его здоровью ничто не угрожает, либо позволит своевременно назначить курс эффективного лечения и не допустить развитие тяжелых осложнений.
Чтобы записаться на прием к врачу в Юсуповскую больницу, не нужно выстаивать в очередях, корректировать свой рабочий график, визит к доктору администраторы больницы согласуют на удобное для каждого пациента время.
Мокрота при воспалении легких желтого цвета
Появление в мокроте желтого оттенка может свидетельствовать о развитии острого воспаления легких и острого бронхита. Также она может быть признаком аллергии и астмы.
Мокрота желтого цвета указывает на борьбу организма с вирусом и на нормальную работу иммунной системы. Густая мокрота темно-желтого цвета может быть следствием бактериальной инфекции при синусите. В случае появления такого симптома необходимо срочно обратиться за медицинской помощью.
Доверяйте свое здоровье профессионалам. Доктора Юсуповской больницы – ведущие специалисты России, которые на основании полученных результатов анализов поставят точный диагноз и разработают для каждого пациента эффективный план терапии.
Воспаление легких часто является следствием неправильно назначенного лечения. В государственных клиниках довольно часто пациента лечат от патологий, которых у них никогда не было, при этом основное заболевание развивается с большей скоростью. Такая картина наблюдается по причине низкой квалификации врачей госклиник, плохой оснащенности больниц медицинской современной аппаратурой и отсутствием медикаментов.
Мокрота при воспалении легких зеленого цвета
Зеленый цвет мокроты при кашле указывает на развитие хронической инфекции, а также на наличие таких заболеваний, как:
- пневмония;
- абсцесс легкого;
- кистозный фиброз.
Наряду с мокротой зеленого оттенка у больного может наблюдаться общая слабость, лихорадка, снижение аппетита. Данные признаки должны послужить поводом к незамедлительному обращению к врачу.
Мокрота при воспалении легких темного цвета
Появление мокроты ржавого оттенка может наблюдаться у курильщиков. Это говорит о том, что от вредной привычки нужно срочно избавиться. Также темный цвет мокроты может наблюдаться при употреблении некоторых продуктов питания и напитков, например, шоколада, кофе, красного вина.
Если мокрота темного цвета присутствует длительное время, то это может быть признаком:
- хронической пневмонии;
- хронического бронхита;
- туберкулеза;
- рака легкого;
- пневмокониоза.
В любом случае, больному необходимо обратиться к врачу.
Мокрота при воспалении легких с примесями крови
Наличие розоватого оттенка слизи, полос и пятен крови в ней может свидетельствовать о различных заболеваниях, наиболее опасным из которых является рак легких.
Но также мокрота с примесями крови может появляться при:
- пневмококковой пневмонии
- внутреннем кровотечении;
- туберкулезе;
- отеке легкого на фоне хронической сердечной недостаточности;
- абсцессе легкого.
Появление мокроты с кровью всегда является признаком тяжелого заболевания и требует срочного медицинского вмешательства. Юсуповская больница принимает больных 7 дней в неделю 24 часа в сутки. Записаться на прием к врачу заблаговременно можно по номеру телефона клиники.
Автор

Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- «Болезни органов дыхания». Руководство под ред. акад. РАМН, проф. Н.Р.Палеева. М., Медицина, 2000г.
- Дыхательная недостаточность и хроническая обструктивная болезнь легких. Под ред. В.А.Игнатьева и А.Н.Кокосова, 2006г., 248с.
- Илькович М.М. и др. Диагностика заболеваний и состояний, осложняющихся развитием спонтанного пневмоторакса, 2004г.
Наши специалисты

Доктор медицинских наук, профессор, врач высшей квалификационной категории
.jpeg)
Врач-терапевт, гастроэнтеролог, кандидат медицинских наук. Заместитель генерального директора по медицинской части.

Врач-эндоскопист
Цены на диагностику пневмонии
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
Источник
Мокрота при туберкулёзе — показатель двоякого характера. Негатив заключается в нарушении процесса дыхания, систематическом раздражении слизистых оболочек, создании благоприятной среды для размножения бактерий. Позитив — в возможности ранней диагностике, подборе эффективного лечения. Визуально мокрота при различных воспалениях дыхательных путей отличается, что даст возможность не запустить опасное инфекционное заболевание — туберкулёз.
Особенности мокроты

Наличие жидкостных выделений при туберкулёзе имеет прямо пропорциональную зависимость со степенью тяжести заболевания, запущенностью процесса, формой и стадией. На начальном этапе возможно её полное отсутствие. По мере развития болезни наблюдается увеличение количества, изменение состава и консистенции.
Отличия по составу
В зависимости от вида заболевания дыхательных путей состав мокроты отличается.
Для различных диагнозов характерны особенности выделений по типу:
- При бронхите и бронхиальной астме — мокрота слизистая, содержащая слизь без примесей.
- Хронический бронхит, пневмония, начальная стадия туберкулёза характеризуется слизисто-гнойной или гнойно-слизистой мокротой в зависимости от преобладания гноя или слизи. Имеет желтоватый или зеленоватый цвет, иногда с прожилками.
- В случае инфекции дыхательных путей возникает гнойная мокрота, имеющая жёлтый или зелёный цвет.
- При запущенной пневмонии, плеврите, абсцессе лёгкого, развитии туберкулёза и раке мокрота слизисто-кровянистая или слизисто-гнойно-кровянистая красноватого цвета за счёт существования прожилок крови.
- Для прогрессирующего туберкулёза, раке бронхов и лёгких, травмах лёгких характерно кровохарканье — при кашле будет выделяться кровь.
- Коричневый и чёрный цвет мокроты свидетельствуют о пневмокониозе, туберкулёзе и раке лёгких. Появление таких цветов говорит о процессе распада эритроцитов.
Цвет мокроты при туберкулёзе не даёт основания поставить диагноз, поскольку кровь может появиться в результате механического повреждения дыхательных путей, ротовой полости и проблем желудочно-кишечного тракта. На цвет также оказывает влияние на содержимое вдыхаемого воздуха.
Количество мокроты
Важным показателем, позволяющим произвести анализ мокроты для установления диагноза, является количество.
Изменение в сторону увеличения свидетельствует об:

- отёке лёгких;
- гангрене, абсцессе;
- окончании приступа бронхиальной астмы;
- туберкулёзе, когда лёгкое распадается.
Обнаружение уменьшенного количества мокроты не всегда оценивается положительно, может возникнуть в результате:
- острой формы бронхита;
- пневмонии;
- начала приступа бронхиальной астмы;
- застоя в лёгких.
При диагностике важно учитывать объём отдельных порций и количество мокроты, отходящей в течение суток. Суточная норма составляет 10-100 мл.
Особенности консистенции
Ещё одним существенным показателем в процессе диагностирования является консистенция мокроты. Вязкость, тягучесть и клейкость зависят от удельного веса содержащейся слизи.
По данному признаку выделяется:
- Жидкая мокрота — при незначительном количестве и прозрачности наименее опасна. Наблюдается при ОРВИ, простудных заболеваниях, возможна при туберкулёзе на начальном этапе.
- Вязкая мокрота свидетельствует о большом количестве слизи и лейкоцитов. Наблюдается при хроническом бронхите, бронхиальной астме, туберкулёзе.
- Густая мокрота характеризуется меньшим количеством слизи и лейкоцитов по сравнению с вязкой. Характерна для бронхиальной астмы, пневмонии, плеврита и туберкулёза.
Симптом сам по себе не позволяет правильно поставить диагноз. Нужно комплексное исследование мокроты, при необходимости проводится анализ крови, флюорография, рентгенография.
Влияние мокроты на течение заболевания
Огромное скопление мокроты затрудняет дыхание. При этом возможен приступ удушья, который без надлежащей медицинской помощи способен привести к летальному исходу.
Не исключён вариант кислородного голодания, приводящий к возникновению:

- общей слабости и быстрой утомляемости;
- постоянных головных болей;
- отсутствию сосредоточенности;
- дисфункции работы головного мозга;
- сбоя в деятельности различных органов.
Мокрота — это благоприятная среда для размножения вирусов и инфекций, провоцирующая развитие связанных с ними болезней. Очищение от мокроты требует подбора специальных лекарственных средств.
При туберкулёзе назначение препаратов производится после проведения комплексного обследования. Для недопущения общей интоксикации организма лекарства против мокроты должны быть совместимы с противотуберкулёзными антибиотиками.
Общая характеристика анализа мокроты
Наличие мокроты в объёме сверх нормы — ответная реакция организма на воспалительные процессы в дыхательных путях.
Сбор анализа помогает установить характер и причины возникновения, а именно:
- определить источник инфекции;
- выбрать медикаменты для эффективности лечения;
- получить данные о локализации воспалительного процесса;
- подтвердить или опровергнуть подозрения на наличие бронхита, воспаления лёгких, плеврита, туберкулёза, онкологических заболеваний;
- оценить воздействие проводимой терапии.
 Проведение анализа возможно в домашних условиях и медицинском учреждении. Предварительно пациент получает специальную стерильную баночку. Сдавать на анализ необходимо свежую, желательно утреннюю мокроту. Во избежание попадания слюны рекомендуется откашливание, а не отхаркивание.
Проведение анализа возможно в домашних условиях и медицинском учреждении. Предварительно пациент получает специальную стерильную баночку. Сдавать на анализ необходимо свежую, желательно утреннюю мокроту. Во избежание попадания слюны рекомендуется откашливание, а не отхаркивание.
Если секрет отходит плохо, то возможен приём откашливающих средств и большого количества тёплой воды в течение предыдущих суток. Перед сдачей анализа важно тщательно вычистить зубы и прополоскать рот. Для улучшения отделения секрета перед сбором необходимо сделать несколько глубоких вдохов и выдохов с интервалом до 5 секунд. Сдавать анализ в лабораторию нужно не позднее чем через 3 часа, при условии хранения в холодильнике.
В расшифровку результатов включается:
- описание макроскопических параметров (оценка внешнего вида, характера);
- описание микроскопических параметров (данные изучения, проводимого непосредственно под микроскопом);
- ЦПР, бактериоскопические и бактериологические параметры.
Исследование мокроты на разные виды заболеваний, в частности на туберкулёз, имеет ряд особенностей.
Характер мокроты при разных стадиях и формах
От стадии и формы заболевания во многом зависит характер выделяемой мокроты. По мере прогрессирования болезни увеличивается количество выделений, они носят более агрессивный характер для окружающих, визуально с переходом из стадии в стадию, из лёгкой формы в тяжёлую начинают выглядеть более устрашающе.
Зависимость характера выделений от стадии
В зависимости от стадии туберкулёза характер и внешний вид мокроты меняется.
Наличие различных выделений характерно:

- При первичном инфицировании возможно полное отсутствие выделений или небольшое количество белого цвета, поскольку в мокроте при туберкулёзе содержится белок. Объясняется развитием воспаления только на участке попадания инфекции.
- На стадии скрытой инфекции появляются гнойные выделения, свидетельствующие о распространении заболевания по организму.
- На стадии рецидива вследствие осложнений наблюдается ярко выраженный гнойный или кровянистый тип выделений. Сформированные очаги поражают органы, вызывая кровохарканье и кровотечение в лёгких.
При первичной стадии человек незаразен для окружающих, на следующей стадии опасность риска быть зараженными возрастает, на последней стадии при наличии кровяных выделений представляет огромную опасность для людей. Болезнь на этой стадии находится в открытой форме.
Зависимость характера выделений от формы
Форма заболевания напрямую связана с количеством и типом выделяемой мокроты.
От формы зависит прогноз и положительная динамика лечения, опасность для больного и окружающих:

- Инфильтративный туберкулёз характеризуется формированием воспаления непосредственно в зоне заражения. Чаще поражает верхние отделы лёгких с дальнейшим поражением бронхов. Для болезни характерны крупозный кашель, раннее кровохарканье при относительно стабильном самочувствии.
- Диссеминированная форма отличается разнесением микобактерий по организму током крови или лимфы. Наблюдаются очаги за пределами лёгких, ярко выражена интоксикация организма. Болезнь быстро прогрессирует, сопровождается высокой температурой, кашлем со слизисто-гнойной мокротой, часто сопровождающийся кровохарканьем.
- Для кавернозного туберкулёза характерно образование каверн вследствие прогрессирования других форм болезни. Клинически проявляется фазой распада лёгких с гнойной мокротой, лёгочными выделениями коричневого и чёрного цветов, кровохарканьем.
- Отличием фиброзной формы является наличие фиброзной каверны, провоцирующей распад лёгких с гнойными, кровяными выделениями различных оттенков.
- Очаговый туберкулёз носит вторичный характер. Наличие и особенности мокроты зависят от острой или хронической стадии заболевания. Острая характеризуется сильным кашлем с гнойной мокротой, хроническая — необильными выделениями.
- Открытая форма является наиболее опасной для окружающих. Больной подлежит изоляции в обязательном порядке на длительный срок. Трудности лечения заключаются в резистентности микобактерий к лекарственным препаратам. Мокрота может выделяться в любом количестве, составе и консистенции.
- Закрытая форма представляет собой противоположность открытой. Больной не представляет опасности для окружающих, мокроты может не быть, болезнь может себя не проявлять или протекать в латентной форме.
Чем легче форма заболевания, тем тяжелее поддаётся диагностике. Такая обратно пропорциональная зависимость создаёт трудности для своевременного процесса лечения. Поэтому анализ мокроты требуется сдавать периодически.
Флюорография и бактериоскопия
Для точной установки диагноза «туберкулёз», пациенту необходимо сдать лабораторные анализы и пройти флюорографическое обследование. Могут ли данные обследований противоречить друг другу? Если «флюшка» чистая, то может ли мокрота показать туберкулёз?
Флюорографическое обследование
Сегодня существуют два метода флюорографии — плёночный и цифровой. Картинка, полученная цифровым методом, более чёткая, показывает наличие жидкости, даёт меньшее облучение для организма. Фото, полученное плёночным методом, более расплывчато, что вызывает трудности при диагностике. По характеру аномалии в лёгких не всегда однозначно можно поставить окончательный диагноз.
Ошибочный чистый снимок без патологий может быть получен при несоблюдении пациентом следующих правил:
- чёткости выполнения сформулированного рентгенологом временного интервала между вдохом и выдохом;
- недостаточного прижатия к аппарату органов грудной клетки;
- неполного снятия одежды и украшений с верхней половины тела.
В вышеперечисленных случаях снимок будет размытый и не даст возможность проанализировать клиническую картину заболевания.
Прибегнуть к лабораторным методам необходимо в случаях противопоказаний:

- невозможность провести 30 секунд в вертикальном положении по состоянию здоровья;
- деформация органов грудной клетки;
- сильная одышка, в результате которой пациент не может задержать дыхание;
- больным сильными кровотечениями;
- людям, принявшим большую дозу радиационного облучения;
- пациентам, страдающим клаустрофобией.
При подозрении на туберкулёз этим лицам необходимо применить альтернативные методики диагностики. В зависимости от заболеваний это могут быть: рентгенограмма, магнитно-резонансная томография, лабораторные анализы крови, мочи, мокроты.
Бактериологическое исследование и ПЦР
Для диагностики туберкулёза по анализу мокроты разработан современный метод полимеразной цепной реакции (ПЦР), использующий подход на молекулярном уровне. Пробы биоматериала в секрете, содержащие ДНК и РНК возбудителя, копируются и сравниваются с типом и концентрацией палочек Коха, находящихся в базе данных. Проводится в специальном приборе, регулирующем температурный режим.
К преимуществам относится:
- высокая чувствительность, позволяющая выявить микобактерию при наличии в мизерном количестве, что даёт возможность диагностики на очень ранних стадиях и в латентной форме;
- универсальность — одного образца достаточно для выявления нескольких типов возбудителей;
- быстрота реакции — заключение готово на следующий день;
- точность — всегда стопроцентный результат.
К недостаткам следует отнести высокие требования к соблюдениям технологий, температурному режиму. В случае небольшого загрязнения образца метод даст сбой.
Бактериоскопия выделений производится путём растирания мазка между двумя стёклами с дальнейшей просушкой. Затем содержимое нагревается на горелке, возбудители туберкулёза при этом окрашиваются. Данный метод диагностики известен, как окраска по Цилю-Нельсону, по информативности не уступает ПЦР.
Бактериологическое исследование на туберкулёз, проводимое в специально оборудованных лабораториях, позволяет выделить микобактерию. Посев мокроты в специальную среду определяет резистентность и чувствительность палочки Коха к антибиотикам.
Анализ мокроты на туберкулёз имеет приоритет у рентгенологического метода исследования, поскольку позволяет не только диагностировать заболевание на ранней стадии, но и подобрать комплекс медикаментов. Проверка на чувствительность к антибиотикам различных групп даёт возможность выбора курса лечения, щадящего для организма и эффективного для уничтожения возбудителей.
Выявление туберкулёза посредством анализа
Туберкулёз — опасное инфекционное заболевание, чаще всего имеющее лёгочную форму. Для успешной борьбы с туберкулёзом важна диагностика на ранней стадии. Детям до 14-ти лет ежегодно делают реакцию Манту, взрослым — флюорографию. Могут возникнуть ситуации, когда флюшка будет показывать затемнение или туберкулиновая проба не даст отрицательный результат.
На помощь приходит анализ мокроты. Он требует неоднократного повтора проб снова и снова, однако даёт гарантию надёжности. Как выглядит мокрота при наличии туберкулёза? Каковы особенности проведения анализа?
Показания и противопоказания
Изучение лёгочных выделений включается в комплекс обязательных мероприятий для постановки окончательного диагноза — туберкулёз.
Сбор секрета на возбудители туберкулёза (палочки Коха) проводится при:
- длительном кашле, не поддающемуся прекращению в результате использования стандартных медикаментов;
- выделяемой в различных объёмах мокроте творожно-белого, жёлтого, коричневого оттенков;