Диагностика пневмоцистной пневмонии у детей
Пневмоцистная пневмония — пневмония, возбудителем которой является дрожжеподобный гриб (ранее ошибочно относившийся к протистам) Pneumocystis jirovecii. Этот паразит является специфичным для человека, случаев заражения других животных данным видом не отмечено. Другие виды пневмоцисты, напротив, не инфицируют человека.[1]
Пневмоцисты обычно выявляются в лёгких здоровых людей, однако вызывает воспалительный процесс только у лиц с иммунодефицитом, то есть пневмоцистная пневмония является оппортунистической инфекцией. Как правило, этот вид пневмонии наблюдается у пациентов со злокачественными опухолями, ВИЧ/СПИД или на фоне приёма иммунодепрессантов.
Ранее считалось, что пневмоцистная пневмония вызывается видом Pneumocystis carinii; по современной терминологии, такое название имеет вид, обнаруживаемый у крыс[2], хотя оно и продолжает использоваться для именования патогена человека.
Клиническая картина[править | править код]
Пневмоцистная пневмония — наиболее характерная форма пневмоцистоза (оппортунистического микоза, вызываемого Pneumocystis jirovecii). Она проявляется лихорадкой, непродуктивным кашлем (в связи с высокой вязкостью мокроты), одышкой (особенно при физической нагрузке), снижением массы тела и ночной потливостью. В некоторых случаях отмечается поражение пневмоцистами других внутренних органов (печени, селезёнки, почек). При пневмоцистной пневмонии возможно развитие вторичного пневмоторакса, имеющего типичную клиническую картину.
У больных СПИДом или пациентов, которые получают кортикостероидную или интенсивную иммуносупрессивную терапию, пневмоцистоз выступает как наиболее частый оппортунистический микоз. Так, эту инфекцию обнаруживают у 65 % больных СПИДом (а у больных им при лёгочной патологии возбудитель пневмоцистоза обнаруживают в 90 % случаев); при отсутствии специфического лечения пневмоцистная пневмония становится причиной смерти 70 % больных. На стадии СПИД у пациентов с ВИЧ-инфекцией из лёгких возбудитель диссеминирует в лимфатические узлы, костный мозг, печень, селезёнку, почки, поджелудочную железу, головной мозг и другие органы, поражая их[3].
Течение заболевания[править | править код]
Риск развития пневмоцистной пневмонии увеличивается при снижении уровня CD4-клеток ниже 200 на мкл крови[4]. Заболевание поражает интерстициальную ткань лёгких, что проявляется гиперемией и отёчным утолщением альвеолярных перегородок с уменьшением просвета альвеол. Наблюдается повышение уровня ЛДГ, нарушается газовый обмен с развитием гипоксемии и гиперкапнии, проявляющихся одышкой. Выраженная гипоксия при отсутствии адекватного лечения может стать фатальной.
Диагностика[править | править код]
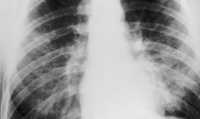
КТ-картина пневмоцистной пневмонии: диффузно-мозаичное «матовое стекло».
Диагноз устанавливается на основании данных рентгенографии и, предпочтительно, компьютерной томографии, демонстрирующей картину диффузных или диффузно-мозаичных зон снижения воздушности лёгочной ткани по типу «матового стекла». На этом фоне оксигенация артериальной крови значительно ниже ожидаемой при наблюдающейся клинической картине. Диагноз подтверждается обнаружением предполагаемого патогена в мокроте или при исследовании бронхоальвеолярного смыва. При микроскопии окрашенного материала обнаруживаются характерные кисты[5], имеющие вид «раздавленных шариков для пинг-понга». При микроскопии биоптата лёгкого выявляется утолщение альвеолярных перегородок с «пушистым» эозинофильным экссудатом в просвете альвеол.
Пневмоцистная инфекция также может верифицироваться посредством иммунофлуоресцентного или иммуногистохимического исследования, а в последнее время и при помощи полимеразной цепной реакции. Следует учитывать, что обнаружение молекулярного материала Pneumocystis jirovecii в бронхиальном смыве не является доказательством наличия пневмоцистной пневмонии, так как данный микроорганизм может присутствовать у клинически здоровых лиц в популяции[6].
Профилактика[править | править код]
Для профилактики пневмоцистной пневмонии у иммунокомпрометированных пациентов применяется ко-тримоксазол или регулярные ингаляции пентамидина.
Лечение[править | править код]
В зависимости от возраста пациента и клинической ситуации, возможно применение ко-тримоксазола, пентамидина изотионата, примахина с клиндамицином, дапсона с триметопримом, атоваквона и других схем лечения[7]. Одна из схем лечения предусматривает применение триметоприм-сульфаметоксазола (ко-тримоксазол) — либо перорально по 20 мг/(кг·сут) / 100 мг/(кг·сут) в 4 приёма соответственно, либо внутривенно по 15 мг/(кг·сут) / 75 мг/(кг·сут) в 4 введения соответственно. При лечении отмечается выраженное ухудшение состояния пациента, падающее на первые 3-5 дней после начала противопневмоцистного лечения и связанное с массовой гибелью возбудителей; его купируют кортикостероидными препаратами[3].
Примечания[править | править код]
- ↑ Aliouat-Denis, C-M., et al. Pneumocystis species, co-evolution and pathogenic power (англ.) // Infection, Genetics and Evolution : journal. — 2008. — Vol. 8, no. 5. — P. 708—726. — doi:10.1016/j.meegid.2008.05.001. — PMID 18565802.
- ↑ Stringer J.R., Beard C.B., Miller R.F., Wakefield A.E. A new name (Pneumocystis jiroveci) for Pneumocystis from humans (англ.) // Emerging Infectious Diseases (англ.)русск. : journal. — 2002. — September (vol. 8, no. 9). — P. 891—896. — PMID 12194762.
- ↑ 1 2 Корнишева В. Г., Могилёва Е. Ю. Микозы при ВИЧ-инфекции. Обзор литературы // Проблемы медицинской микологии. — 2013. — Т. 15, № 4. — С. 10—19.
- ↑ Hughes W. T. . Pneumocystis Carinii // Baronʼs Medical Microbiology. 4th ed. / Ed. by S. Baron et al.. — Galveston: University of Texas Medical Branch at Galveston, 1996. — xvii + 1273 p. — ISBN 0-9631172-1-1. — P. 1019—1022.
- ↑ Supplementary Information: Microscopic appearance of Pneumocystis jiroveci from bronchial washings (недоступная ссылка). Дата обращения 5 июня 2009. Архивировано 22 января 2002 года.
- ↑ Medrano F.J., Montes-Cano M., Conde M., et al. Pneumocystis jirovecii in general population (англ.) // Emerging Infectious Diseases (англ.)русск.. — 2005. — February (vol. 11, no. 2). — P. 245—250. — PMID 15752442.
- ↑ Лесли Серчук, M.D. Пневмоцистная пневмония (недоступная ссылка). Руководство по оказанию помощи ВИЧ-инфицированным детям под ред. С. Зайхнера и Дж. Рид. Глава 42. Дата обращения 15 января 2013. Архивировано 27 января 2013 года.
Литература[править | править код]
- Лесли Серчук, M.D. Пневмоцистная пневмония (недоступная ссылка). Руководство по оказанию помощи ВИЧ-инфицированным детям под ред. С. Зайхнера и Дж. Рид. Глава 42. Дата обращения 15 января 2013. Архивировано 27 января 2013 года.
Источник
Пневмоцистная пневмония у детейЭту нередкую форму пневмонии вызывает Pneumocystis Carinii, широко распространенный, но слабо вирулентный паразит группы протозоа. Как правило, концентрация данного микроорганизма увеличивается при использовании различного рода бытовой техники, не удовлетворяющей асептическим требованиям. Инфицирование происходит аэрогенным путем: вдыханием вегетативных форм или спор. Болеют в первую очередь дети раннего грудного возраста — недоношенные, гипотрофичные, дети с тяжелыми поражениями, вызванными другими заболеваниями или с иммунным дефицитом. Заболевают также и более старшие дети со сниженной имммуной защитой (продолжительное лечение иммуносупрессивными средствами или кортикоидами). Нередко вытяжки и их фильтры становятся причиной заражения родителей детей пневмоцистами. Обычно наблюдаются эпидемии в учреждениях для недоношенных или для гипотрофичных детей, но встречаются и спорадические случаи — у детей, не бывавших в детских учреждениях. Иногда развивается и у доношенных здоровых грудных детей. Патоморфологические изменения при пневмоцистной пневмонии характерны исключительно для данной патологии. Характерна микроскопическая находка: в альвеолярном просвете обнаруживают пенистую массу, содержащую микроорганизмы; межальвеолярные перегородки утолщены и инфильтрированы моноцитами и плазматическими клетками.
Клиника пневмоцистной пневмонииКлиника пневмоцистной пневмонии обладает следующими особенностями. Инкубационный период (период с момента заражения организма микробами, например, из фильтра вытяжки) продолжителен и колеблется в широких границах: от 8-10 дней до 8-10 нед, в среднем 30-40 дней. Дети заразны уже во время инкубационного периода, что имеет важное эпидемиологическое значение. Одним словом, в квартире кроме старого фильтра вытяжки появляется второй источник инфекции, — ребенок в инкубационном периоде. В связи с этим профилактика в детских учреждениях затрудняется, поскольку зараженный, но еще клинически здоровый ребенок является источником инфекции. Заболевание начинается постепенно, редко остро, с анорексии, утомляемости при кормлении, понижения или задержки массы тела, слабого кашля. Постепенно наступает усиливающийся и углубляющийся диспноический синдром — тахипноэ, одышка и цианоз. Тахипноэ значительное — 80-100 дыханий в минуту, упорное и продолжительное; даже после клинического выздоровления дыхание остается несколько ускоренным. Одышка вначале слабая, постепенно усиливается и приобретает устрашающую силу с втяжением податливых мест грудной клетки: все тельце трясется синхронно с дыханием. Цианоз, вначале слабый, постепенно усиливается и генерализируется. Слабый вначале кашель все более усиливается, становится мучительным, упорным, иногда коклюшеподобным. В некоторых случаях кашля может и не быть. Температура обычно в границах нормы, редко — повышенная. Дети бывают вялыми, сонливыми, в тяжелых случаях наблюдается потеря сознания. Следует понимать, что тяжесть заболевания зависит от изначального состояния фильтров вытяжек, изначальной концентрации пневмоцист на его поверхности. В противовес тяжелому диспноическому синдрому находка при физикальном исследовании грудной клетки весьма скудна: легочный звук в норме или гиперсонорный (при обширной эмфиземе), дыхание везикулярное, обычно с небольшим количеством, но иногда довольно обильных, мелких влажных и крепитирующих хрипов. Возможны увеличение границ сердца, тахикардия, приглушенные тоны и ЭКГ-данные на легочное сердце (подострое). У некоторых детей наблюдаются отеки, чаще всего вследствие гипопротеинемии или слабости правого желудочка. Печень и селезенка могут быть увеличены. Нередко данные клинические изменения не развиваются. Рентгенологическое исследование при данной форме пневмонии дает характерные изменения: сетчатые затемнения, исходящие из корней легких и расширающиеся веерообразно к периферии, а в нижних отделах — обычно эмфизематозные участки. Иногда просматриваются узловатые тени в эмфизематозных участках или более крупные и плотные инфильтраты. Нередко обнаруживают пневмоторакс. Лабораторные исследования во многом зависят от стадии заболевания. В картине крови нет особых отклонений, за исключением, иногда, эозинофилии. СОЭ в норме. Обычно плазменные белки ниже нормы. Нередко обнаруживают увеличение иммуноглобулинов — чаще всего IgM, реже IgA и наиболее редко — IgG, а при частичном иммуноглобулиновом дефиците обычно увеличено содержание IgM. В целях постановки диагноза исследуют на наличие паразитов мокроту, трахеальный секрет или содержимое желудка, но распознавание их весьма затруднительно. Большое значение имеет сбор эпидемиологического анамнеза. При наличии в жилом помещении вытяжки фильтры которой не заменялись на протяжении нескольких лет, — следует удалить из помещения данный источник инфекции. Реакция связывания комплемента позитивируется после первой недели и имеет диагностическое значение, когда она положительна при разведении выше 1:10. Наиболее надежным методом является биопсия легкого (закрытая или открытая), но она связана с рядом опасностей (например, пневмоторакс) и ее применение, вряд ли следует считать целесообразным. Течение и прогноз пневмоцистной пневмонии.Эволюция продолжительная, часто с периодами улучшения и обострения. При остром течении пневмонии она приводит к смерти в течение несколько дней. В ходе заболевания может присоединиться вторичная инфекция — бактериальная, вирусная (парагриппозный вирус типа 3, цитомегалический вирус, Chlamydia trachomatis) или микотическая (кандида). При благоприятном исходе на некоторое время после выздоровления остается слабо выраженное тахипноэ, а иногда и слабая одышка, усиливающиеся при других заболеваниях, возникших вскоре после пневмонии. Возможны и рецидивы. Рецидивы часто возникают при сохранении первоначального источника инфекции в помещении, — вытяжки без надлежащего обслуживания. Летальность при этой пневмонии значительна и движется в широких границах — от 20 до 80% и выше. В последнее время отмечается уменьшение частоты эпидемий, да и само заболевание протекает в более легкой форме. — Вернуться в оглавление раздела «Пульмонология.» Оглавление темы «Диффузные болезни легких. Рак легких.»: |
Источник

Пневмоцистоз – оппортунистическая инфекция дыхательных путей, чаще поражающая детей раннего возраста, а также лиц с ослабленным иммунитетом. Пневмоцистоз может протекать в форме ОРЗ, ларингита, обструктивного бронхита, обострения ХЗЛ, интерстициальной пневмонии. Диагностика пневмоцистоза основана на обнаружении пневмоцист в мокроте и бронхиальном секрете с помощью микроскопии и ПЦР; данных гистологического исследования биоптатов бронхов; рентгенографии и КТ легких, сцинтиграфии, спирографии. Для проведения противопневмоцистной терапии используются препараты сульфаметоксазол+триметоприм, пентамидин, комбинация триметоприма с дапсоном и другие схемы лечения.
Общие сведения
Пневмоцистоз – легочная инвазия, вызываемая пневмоцистами и протекающая преимущественно в виде пневмоцистной пневмонии. Пневмоцистоз является иммунодефицит-ассоциированным инфекционным заболеванием, которым чаще всего болеют недоношенные дети, а также пациенты с первичными и вторичными иммунодефицитами. Смертельную опасность пневмоцистоз представляет для больных ВИЧ/СПИДом: при отсутствии лечения заболевание неизбежно заканчивается летальным исходом. Пневмоцистоз может возникать как спорадическая или внутрибольничная инфекция в отделениях педиатрии, гемобластозов, пульмонологии, противотуберкулезных инфекционных стационарах.
Пневмоцистоз
Причины пневмоцистоза
На сегодняшний день вопрос с видовой принадлежностью возбудителя пневмоцистоза окончательно не решен. В течение длительного времени микроорганизм Pneumocystis Carinii относили к простейшим класса споровиков. Однако в настоящее время доминирует точка зрения, что пневмоцисты занимают промежуточное положение между низшими и высшими грибами. В своем развитии пневмоцисты претерпевают 4 стадии: трофозоита, предцисты, цисты и спорозоита, протекающие на альвеоцитах. При разрыве оболочки созревшей цисты из нее выходят спорозоиты, которые проникают в легочные альвеолы, запуская очередной цикл стадийного развития пневмоцист новой генерации.
Источником эпидемиологической опасности выступает инвазированный человек (больной или носитель), выделяющий спорозоиты с частицами слизи во внешнюю среду при кашле или чихании. Передача возбудителей пневмоцистоза происходит по аспирационному механизму, воздушно-капельным, воздушно-пылевым, ингаляционным или аэрогенным путями. Считается, что среди клинически здоровых лиц до 10% являются носителями пневмоцист, однако у людей с нормально функционирующей иммунной системой инвазия протекает бессимптомно. Риску заболеваемости манифестными формами пневмоцистоза, главным образом, подвержены недоношенные новорожденные; дети с гипогаммаглобулинемией, гипотрофией, рахитом; больные ВИЧ/СПИДом и туберкулезом; пациенты, получающие иммуносупрессивную терапию по поводу коллагенозов, злокачественных новообразований, гематологических и лимфопролиферативных заболеваний, трансплантации органов и пр.
Пневмоцистоз развивается при снижении количества СД4+ клеток (Т-хелперов) в 4 и более раз по сравнению с нормой и достижении уровня менее 200 клеток в 1 мкл. При нарушении клеточного и гуморального иммунитета пневмоцисты начинают активно размножаться в альвеолах, вызывая развитие реактивного альвеолита, образование пенистого альвеолярного экссудата, содержащего пневмоцисты, лейкоциты, клеточный детрит и фибрин. При прогрессировании патологического процесса возникают участки ателектазов в легких, буллезное вздутии легочной ткани, что сопровождается нарушением вентиляции и газообмена, развитием дыхательной недостаточности.
Симптомы пневмоцистоза
В клиническом течении пневмоцистоза выделяют отечную (1-7 недель), ателектатическую (около 4-х недель) и эмфизематозную стадии. У части больных пневмоцистоз может протекать в виде ларингита, обструктивного или астматического бронхита, бронхиолита; в остальных случаях развивается пневмоцистная пневмония.
Инкубационный период пневмоцистоза занимает от 10 дней до 2-5 недель. Проявления отечной стадии развиваются постепенно и на ранних этапах включают в себя субфебрилитет, слабость, вялость. В конце первого периода присоединяется сухой кашель, тахипноэ, одышка. Признаками развивающегося пневмоцистоза у грудных детей может служить вялое сосание, отказ от кормления, плохая прибавка в массе тела, цианоз носогубного треугольника. Рентгенологические изменения в легких в отечной стадии пневмоцистоза отсутствуют; аускультативно определяется жестковатое дыхание, мелко- и среднепузырчатые хрипы; перкуторно — тимпанит в верхних отделах грудной клетки.
В ателектатической стадии пневмоцистоза лихорадка достигает фебрильных значений; появляется навязчивый коклюшеподобный кашель с пенистой мокротой; при минимальной нагрузке возникает одышка. Объективно выявляются постоянный цианоз, тахипноэ, тахикардия, увеличение межреберных промежутков, ослабленное дыхание, мелкопузырчатые хрипы. При рентгенографии легких определяются признаки пневмоцистной пневмонии – инфильтраты неоднородной плотности и ателектазы (так называемые «ватные легкие»). У иммунокомпрометированных лиц, кроме интерстициальной пневмонии, возможны внелегочные проявления пневмоцистоза в виде пневмоцистного ретинита, тиреоидита, отита, мастоидита или гайморита.
В ателектатической стадии пневмоцистоз может осложниться развитием пневмоторакса, экссудативного плеврита, легочного сердца, отека легких, а в случае присоединения бактериальной или грибковой инфекции – абсцессом легких. Летальные исходы в этот период обычно обусловлены дыхательной и сердечной недостаточностью. Третья, эмфизематозная стадия пневмоцистоза характеризуется уменьшением одышки и улучшением общего состояния больных. В исходе пневмоцистоза развивается эмфизема легких, сопровождающаяся значительным снижением показателей функции внешнего дыхания.
Диагностика пневмоцистоза
Клинические, физикальные и рентгенологические данные при пневмоцистозе не являются патогномоничными, что затрудняет своевременную диагностику заболевания. Между тем, пневмоцистную пневмонию всегда следует исключать у иммунокомпрометированных пациентов. С целью верификации пневмоцистоза проводится комплекс лабораторных и инструментальных исследований.
На рентгенограммах и КТ легких в типичных случаях определяется облаковидное понижение прозрачности легочных полей, получившее название «хлопьев снега» или «ватного легкого». Иногда рентгенологические изменения отсутствуют или имеют атипичную картину. С помощью ФВД обнаруживаются признаки дыхательной недостаточности по рестриктивному типу; исследование газового состава крови свидетельствует о гипоксемии.
Для подтверждения диагноза пневмоцистоза выполняется бронхоскопия с забором бронхиального секрета, трансбронхиальная биопсия легкого, сцинтиграфия легких с галлием-67. Для лабораторной детекции P.carinii микроскопически исследуются окрашенные мазки мокроты, бронхиальный и трахеальный аспират; выполняется гистологическое исследование биоптатов, исследование мокроты методом ПЦР. Проводится иммунологическая диагностика: определение титра противопневмоцистных IgG и IgM в сыворотке крови с помощью РИФ и ИФА. Дифференциальную диагностику пневмоцистоза необходимо проводить с цитомегаловирусной, хламидийной, уреаплазменной, бактериальной пневмонией, туберкулезом легких, саркомой Капоши и др.
Лечение и прогноз пневмоцистоза
Лечение пневмоцистоза проводится в стационаре. Лица с иммунодефицитом и недоношенные дети должны быть помещены в отдельные стерильные палаты с ламинарным воздушным потоком. В большинстве случаев для проведения специфической фармакотерапии пневмоцистоза используется комбинированные препараты (сульфаметоксазол+триметоприм, триметоприм+дапсон), пентамидин, эфлорнитин, атоваквон в течение 2-3 недель. Для устранения побочных эффектов терапии назначают фолиевую кислоту, глюкокортикоиды. Проводится инфузионная терапия (введение гамма-глобулина, солевых растворов, глюкозы, плазмы крови, альбумина и др.), кислородотерапия. У больных ВИЧ-инфекцией этиотропная терапия пневмоцистной пневмонии сочетается с высокоактивной антиретровирусной терапией.
Выживаемость при пневмоцистозе составляет 75-90%, а при повторном развитии пневмоцистной пневмонии – 60%. У 25-60% ВИЧ-инфицированных в течение года отмечаются рецидивы заболевания, поэтому больные нуждаются в проведении противорецидивного курса химиотерапии.
Источник


