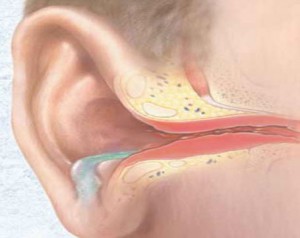
Диагностика среднего отита у детей
3 июля 20191122,9 тыс.
Под острым средним отитом понимают воспалительный процесс, локализованный в полостях среднего уха. Заболевание проявляет себя одним или несколькими
характерными симптомами: боль в ухе, повышение температуры, выделения из уха, снижение слуха, у детей — возбуждение, раздражительность, рвота, понос. Согласно данным статистики острый средний
отит (ОСО) является одной из наиболее частых причин обращения к врачу и назначения антибиотиков у детей.
В 2/3 случаев ОСО вызван комбинированной бактериально-вирусной инфекцией. К наиболее частым бактериальным возбудителям инфекции относят S. pneumoniae, nontypeable, H. influenzae, и Moraxellacatarrhalis, Использование техники
ПЦР позволило выявить вирусных патогенов заболевания: респираторный синцитиальный вирус, пикорновирусы, коронавирусы и вирус гриппа.
Диагностика острого среднего отита у детей порой представляет нелегкую задачу, что связано неспецифичностью жалоб и данных осмотра.
У детей младшего возраста наблюдаются такие симптомы, как лихорадка, беспокойство, головная боль, апатия, нарушение сна, тошнота, диарея, отказ от еды. Жар отмечается примерно в половине случаев, при этом повышение температуры тела выше 40С нетипично для неосложненного течения заболевания.
Ушная боль — частый, но не обязательный симптом отита, более характерный для детей старшего возраста.
Осмотр — важнейший этап в диагностике острого среднего отита. Перед выполнением осмотра оценивают состояние наружного слухового прохода и ушной раковины. Часто барабанная перепонка визуализируется
лишь частично вследствие обструкции наружного слухового прохода серными массами. Выбухание барабанной перепонки- важный признак острого среднего отита. В случае тяжелого течения
заболевания барабанная перепонка может напоминать пончик: выраженное выбухание по краям вследствие скопления гноя с втянутым центром.
Изменение цвета и прозрачности барабанной перепонки должны также оцениваться врачом при выполнении отоскопии. Покраснение барабанной перепонки может быть интерпретировано не только как признак
воспаления, но и как реактивное явление вследствие плача ребенка или повышения температуры тела. К другим признакам, которые могут быть выявлены в ходе отоскопии, относят
уровень жидкости, пузырьки воздуха или снижение прозрачности барабанной перепонки. Данные признаки неспецифичны и могут наблюдаться при некоторых других заболеваниях.
Интерпретация результатов осмотра пациента во многом зависит от опыта врача и технических особенностей используемой оптической техники.
Инструментальные методы обследования
К инструментальным методам диагностики острого среднего отита относят пневматическую отоскопию и тимпанометрию. В амбулаторных условиях одинаково часто используют оба указанных метода. Выполнение инструментальных обследований
необязательно для пациентов с выбуханием барабанной перепонки, в частности у детей, когда манипуляция может быть весьма болезненной.
Лечение
Боль в ухе у детей с острым средним отитом может быть достаточно интенсивной, в связи с чем необходимо назначение обезболивающих препаратов. Рекомендовано использовать анальгетики из группы НПВС,
в частности ибупрофен и ацетоминофен. Местные анестетики, такие как лидокаин, прокаин ибензокаин могут применяться у детей старше 2 лет. Для пациентов младшего возраста
данные препараты не рекомендованы в связи с возможными побочными эффектами.
Стоит отметить, что аппликации согревающих и охлаждающих веществ, масел и растительных экстрактов не рекомендовано для лечения острого среднего отита.
В литературе встречаются две основных концепции относительно антибиотикотерапии острого среднего отита:
1) немедленное назначение лечения;
2) динамическое наблюдение в течение 48–72 часов.
Выбор тактики зависит от возраста пациента и тяжести течения заболевания и должен быть выбран совместно с лечащим врачом.
Препаратом выбора для терапии острого среднего отита у детей, не применявших в течение последнего месяца антибиотики, является амоксициллин. Рекомендованная доза амоксициллина составляет 90 мг/кг массы
тела, разделенная на 2 приема. Длительности терапии варьируют от 5 до 10 дней. Десятидневный курс рекомендован для детей младше 2 лет, с перфорацией барабанной
перепонки, рецидивирующим средним отитом. Для детей старше 2 лет с нормальным иммунным статусом, без перфорации барабанной перепонки и легким течением заболевания, лечение
может начаться с динамического наблюдения. Стоит отметить, что динамическое наблюдение предполагает необходимость антибактериальной терапии в случае отсутствия положительной динамики или ухудшения состояния
пациента в течение 48–72 часов. Сосудосуживающие капли в нос в терапии ОСО не рекомендованы с связи с отсутствием эффективности.
Профилактика
Согласно некоторым исследованиям, отказ от грудного вскармливания ассоциирован с риском острого среднего отита у детей. Возможно, ГВ препятствует колонизации носоглотки патогенной флорой. Исследования подтвердили, что
микрофлора носоглотки детей, находящихся на искусственном вскармливании заселена колониями патогенных микроорганизмов. Дополнительную роль могут играть секреторные иммуноглобулины, присутствующие в молоке, а также активная
работы мускулатуры во время сосания.
Вакцинация.
В некоторых случаях пациентам может быть рекомендована вакцинация для профилактики рецидивирующего среднего отита. Данная тактика обсуждается совместно с лечащим врачом. Но необходимо отметить, что использование вакцин к вирусу гриппа и пневмококку ассоциировано лишь с незначительным снижением заболеваемости острого среднего отита.
Антибиотикопрофилактика.
Решение об антибиотикопрофилактике должно приниматься на основании анализа комплекса факторов в каждом конкретном случае. Профилактическое применение антибиотиков способствует сокращению эпизодов отита на срок ее применения. К показаниям
к терапии относят рецивирующий средний отит, ранний дебют заболевания (до 6 месяцев), отягощенный семейный анамнез. К негативным последствиям антибиотикопрофилактики относят колонизацию носоглотки антибиотико-резистентными штаммами.
Шунтирование.
Решение о необходимости шунтирования должно приниматься с учетом индивидуальных особенностей конкретного пациента, а также возможных рисков данной процедуры. Принимая решение о необходимости выполнения данного хирургического
вмешательства, следует учитывать что шунтирование не рекомендовано в случае наличия экссудата в барабанной полости менее 3 месяцев с момента установления диагноза.
Меры по избеганию попадания воды в слуховой проход- использование ушных вкладышей, отказ от водных видов спорта могут не применяться у детей с выполненным шунтированием.
Заключение
В большинстве случаев острый средний отит проходит самостоятельно, но возможные осложнения, связанные со стойким снижением слуха, представляют большую социальную значимость. На фоне терапии общие и местные
симптомы заболевания нивелируются в течение 48–72 часов. Внимательный осмотр, использование необходимых инструментальных методов обследования и клинических рекомендаций, основанных на принципах доказательной медицины, позволят
избежать неправильной диагностики острого среднего отита, и связанного с этим необоснованного назначения антибиотиков и некоторых других препаратов и манипуляций.
Маас Алена Игоревна
врач-оториноларинголог
Источник
Пик заболеваемости средним острым отитом у детей приходится на возраст 6-9 месяцев. Чем раньше впервые диагностирован отит, тем больше вероятность рецидива. Дети школьного возраста болеют отитом значительно реже.
Что такое острый средний отит?
Острый средний отит представляет собой острое воспаление слизистой оболочки воздухоносных полостей среднего уха, вызываемое вирусно-бактериальной инфекцией. Отит является самым частым бактериальным осложнением простуды и ОРВИ у детей. В нашей стране существует проблема гиподиагностики заболевания.
Острый средний отит характеризуется покраснением и выбуханием барабанной перепонки. Воспалительный процесс захватывает обычно в той или иной степени все полости височной кости, а не только барабанную полость. Поскольку полости и ячейки, образующие систему среднего уха, прилегают к лабиринту, мозговым оболочкам, средней и задней черепным ямкам, то у детей раннего возраста при несвоевременной диагностике и неадекватном лечении всегда существует риск развития тяжелых внутричерепных осложнений и сепсиса.
Вирусная инфекция (парагрипп, грипп, энтеровирусы, адено- и респираторно-синцитиальные вирусы и др.) приводит к развитию катарального среднего отита. Вирусная простуда является саморазрешающимся заболеванием, однако в ряде случаев создаются условия для развития бактериальных осложнений, включая острые гнойный средний отит и бронхит.
Причины развития отита у детей
Бактериальные возбудители отита Streptococcus pneu-moniae (40%), Haemophilus influenzae (25%), Moraxella catarrhalis (10%), группа Streptococcus haemolyticus (2%) и Staphylococcus aureus (2%). У 15% больных выявляют ассоциации двух микробных агентов. Микробиологическая диагностика возможна только при исследовании жидкости в результате тимпаноцентеза.
Дисфункция евстахиевой трубы обусловливает возникновение первого эпизода острого среднего отита у ребенка. При обструкции евстахиевой трубы внутри среднего уха возникает отрицательное давление, приводящее к выпоту транссудата и подсасыванию носоглоточного секрета. Недостаточная вентиляция — причина снижения парциального давления кислорода, что обусловливает ослабление местной бактерицидной активности. Нарушение дренажа приводит к размножению в среднем ухе не только аэробных, но и анаэробных бактерий. Маленький размер трубы и ее практически горизонтальное расположение у детей раннего возраста определяют высокую частоту острого среднего отита при повторных ОРВИ.
Симптомы острого среднего отита у детей
Клиническая картина развивается остро и сопровождается:
- болью в ухе;
- лихорадкой;
- плохим самочувствием, беспокойством, ночным криком;
- иногда тошнотой и рвотой;
- ринитом и кашлем.
Отит может протекать без боли в ухе, но, как правило, сопровождается повышением температуры тела, гнойным ринитом, выраженным беспокойством. Боль в ухе дифференцируют от симптомов прорезывания зубов, серной пробки и мигрени.
У новорожденных и грудных детей диагноз острого среднего катарального отита определяет наличие 2 из 5 отоскопических симптомов:
- гиперемия барабанной перепонки,
- изменение ее цвета, инфильтрация,
- нарушение подвижности, сглаженность или отсутствие светового рефлекса;
Диагноз острого среднего гнойного отита — наличие 3 из 5 следующих признаков:
- гиперемия барабанной перепонки,
- выбухание в задневерхнем квадрате,
- непрозрачность (мутная),
- нарушение подвижности,
- наличие за барабанной перепонкой патологического содержимого.
Диагностика острого среднего отита у детей
Диагностика основана на отоскопии, выявляющей гиперемию, утолщение или выбухание барабанной перепонки.
Катаральный средний отит характеризуется накоплением жидкости в полости среднего уха без симптомов гнойного воспаления. При тимпаноскопии виден уровень янтарно-желтой или опалесцирующей жидкости.
Дополнительные исследования
Акустическая импедансометрия и рефлексометрия, для подтверждения диагноза хронического гнойного среднего отита показана КТ височных костей. Проходимость евстахиевой трубы контролируют при помощи пневмоотометрии и тимпаноскопии.
Для детей грудного возраста актуально использование видеоотоскопа, включая цифровой.
Рецидивирующий острый средний отит диагностируют, если отмечают 3 эпизода заболевания и более в течение последних 6 месяцев или 4 эпизода и более в течение 1 года.
Дифференциальная диагностика
Острый средний отит дифференцируют от ряда родственных заболеваний:
- Мирингит — воспаление барабанной перепонки при вирусных инфекциях.
- Острый экссудативный отит — наличие жидкости в полости среднего уха, т.е. в барабанной полости, и снижение или отсутствие подвижности барабанной перепонки при тимпанометрии. Длительная персистенция экссудата в полости среднего уха сопровождается кондуктивной тугоухостью и может затрудняя развитие речи и обучение.
- Хронический гнойный средний отит — персистирующий воспалительный процесс, при котором барабанная перепонка перфорирована и гной оттекает из полости среднего уха в течение более 6 недель.
Лечение острого среднего отита у детей
Детям старше 2 лет в связи с возможностями спонтанного улучшения вполне состоятельна «выжидательная» тактика в течение первых 48-72 часов заболевания при назначении антибактериального лечения. Обязательное условие — адекватный врачебный контроль и купирование болевого синдрома анальгетиками.
У детей старше 2 лет симптомы отита часто исчезают без применения антибиотиков на фоне приема системных анальгетиков. Если боль и лихорадка не уменьшаются или прогрессируют в течение 48-72 часов, то следует повторный ЛОР-осмотр ребенка и назначение антибактериального лечения..
Обычно антибактериальное лечение отита продолжают в течение 5-10 дней, у детей до 2 лет или при перфорации барабанной перепонки — 10 дней.
- Местные антибиотики. Препараты выбора для детей школьного возраста: при отите со стойкой перфорацией барабанной перепонки — рифамицин (Отофа) по 2-3 капли в наружный слуховой проход по 3 раза в сутки, при остром отите с неповрежденной барабанной перепонкой — неомицин + полимиксин В + дексаметазон (Полидекса) по 2—3 капли в сутки. Курсы: Отофа — не более 7 дней; Полидекса — 6-10 дней.
- Местная аналгезирующая терапия. Обезболивающего эффекта достигают с помощью ушных капель. Местные осмотические препараты топического действия: 3% раствор левомицетина, камфорное масло, лидокаин + феназон (Отипакс). Капли Отипакс выпускают во флаконах по 15 мл. Закапывают по 3—4 капли 2-3 раза в сутки в больное ухо + тепло. Собственно обезболивающий компонент (лидокаин) присутствует лишь в таких препаратах, как Отипакс, Анауран.
- Ушные капли Кандибиотик содержат анестетик и антибиотики. В 1 мл препарата содержится 50 мг хлорамфеникола, 0,25 мг беклометазона дипропионата (безводного), 10 мг клотримазола, 20 мг лидокаина гидрохлорида моногидрата. Назначают детям с 6 лет при остром диффузном наружном, остром среднем, хроническом отите в стадии обострения, после хирургических вмешательств на ухе. Режим дозирования: по 4-5 капель в наружный слуховой проход до 3—4 раз в сутки. Курс лечения — 7-10 дней.
- Разгрузочная терапия. Деконгестанты в виде носовых капель (Називин, Отривин), аэрозоля, геля.
Антибиотики, не рекомендуемые для лечения острого отита у детей: цефалексин, цефаклор, эритромицин, клиндамицин. Антибактериальное лечение минингита и экссудативного отита неэффективно.
При остром отите не используют глюкокортикостероидные препараты и антигистаминные препараты, поскольку не подтверждена их эффективность. То же касается гомеопатических средств!
Профилактика острого отита у детей
- Антибактериальная профилактика оказывает минимальное воздействие на частоту рецидивирования острого среднего отита у детей.
- При рецидивирующем отите целесообразна аденоидэктомия, поскольку она предупреждает переход в следующую стадию — хронический гнойный средний отит.
- Тонзиллэктомия, напротив, не эффективна для профилактики рецидива отита.
- Дети с расщелинами нёба особенно подвержены отиту, поэтому им проводят раннюю тимпаностомию с постановкой тимпаностомической трубки.
- Специфическая иммунопрофилактика при отите связана с использованием поливалентной полисахаридной пневмококковой вакцины.
Внимание! Лекарственная терапия имеет свои особенности и противопоказания, перед началом лечения проконсультируетесь с врачом!
Источник