Диагностика внебольничной пневмонии и рака легкого
Источник
Пневмония при раке легких очень похожа на обычную пневмонию. Многие случаи лечения трагически заканчивались лишь потому, что больные вовремя не обращались в больницу, была неправильно назначена терапия и неверно поставлен диагноз. Учитывая сходство воспаления легких и пневмонии при раке, современные врачи пульмонологи должны тесно сотрудничать с онкологами для достижения хороших результатов в лечении заболевания.
Причины возникновения заболевания
Поскольку легкие являются единственным органом, который напрямую связан с внешней средой, то именно они подвержены прямому влиянию частиц в воздухе в неизменном виде. Вдыхаемые микрочастицы, будто облепливают стенки слизистой легких. На слизистой оболочке есть природные фильтры:
- микроворсинки, которые находятся внутри;
- эпителий, который вырабатывает слизь и рецепторы кашлевого рефлекса.
Эпителиальные клетки контактируют с воздухом, в котором находятся пыль, пыльца растений, выхлопные газы автомобилей, табачный дым, пыль заводов и ТЭЦ. Все это ежесекундно подвергает клетки эпителия к патологическим мутациям и развитию новообразований в клетках.
Диагностика пневмонии при раке легких затрудненная, поскольку оба заболевания имеют схожие симптомы. Пневмония при раке сопровождается постепенным ухудшением самочувствия у больного. Это обуславливается постепенным развитием опухоли и метастаз.
Температура тела не поднимается выше 38 градусов, и она практически не сбивается. Обычная пневмония характеризуется резким ухудшением самочувствия. Температура может быть очень высокой, и она сбивается лекарственными препаратами.
Симптомы пневмонии и рака легких
Параканкрозная пневмония выражается в том, что вокруг опухоли воспаляется легочная ткань. Следовательно, это заболевание встречается только при наличии онкологического процесса в легких. Иммунитет у больных сильно снижается, из-за чего болезнь плохо поддается лечению. Для параканкроза характерен:
- сильный кашель и одышка;
- головокружение и головная боль;
- быстрая утомляемость, сонливость;
- слабость и потеря аппетита;
- повышение температуры до 39 градусов.
Кашель становится постоянным, и избавиться от него невозможно. Он сопровождается:
- слизисто-гнойной мокротой;
- болью в грудной клетке;
- кровохарканье.

Пневмонию от параканкроза может отличить специалист при наличии рентгена легких, томографии и лабораторных анализов. Пневмония начинается довольно быстрым и острым началом, поддается лечению антибиотиками. Выздоровление наблюдается уже через 10–14 дней.
Методы диагностики
Чтобы правильно установить диагноз и степень заболевания, в первую очередь необходимо сделать клинические анализы и биохимические исследования, которые покажут степень воспалительного процесса и анемию.
После этого необходимо сделать исследование мокроты, которая может быть ржавого цвета или с прожилками крови. В ней находятся патогенные организмы, которые являются возбудителями. Их ищут в смывах слизистой бронхов и биопсии тканей. Такие методы диагностики помогают обнаружить рак на начальной стадии.
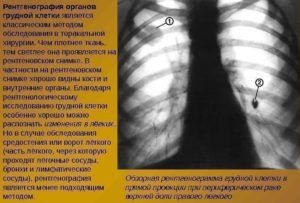
Рентгенографию делают на специальном аппарате в двух проекциях. Снимки показывают:
- наличие жидкости, которая указывает на воспалительный процесс;
- на снимках тени опухоли имеют четкое очертание по краю;
- на поздних стадиях видны отростки.
Если у врача есть сомнения, тогда не лишней будет линейная томография. Если по каким-то причинам невозможно провести лучевые методы диагностики, то на помощь приходит бронхоальвеолярный лаваж. Это диагностическая процедура, во время которой вводится в легкие и бронхи нейтральный раствор, затем его удаляют и изучают состояние дыхательных путей и состав извлеченной жидкости.
В жидкости, полученной в результате исследования, находят возбудителей заболевания. Правильный диагноз врач ставит при наличии сильного непрекращающегося кашля и боли в груди. У больного может наблюдаться потеря веса. Если уже проводилась противовоспалительная терапия, и не было никакого улучшения, то это указывает на наличие рака легких.

Бронхоальвеолярный лаваж для диагностики пневмонии
Особенности лечения пневмонии при раке легких
Общепринятая форма лечения воспаления легких абсолютно не подходит или даже бессильна при лечении пневмонии на фоне рака. Поскольку без борьбы с раком невозможно победить пневмонию, то и терапию необходимо согласовывать онкологам и пульмонологам.
Лечение проводят с использованием:
- антибиотиков;
- инфузионной терапии;
- муколитических, бронхолитических и отхаркивающих препаратов;
- противораковой терапии;
- хирургического вмешательства.

Инфузионная терапия при лечении пневмонии
Антибиотики для лечения пневмонии при метастазах легких необходимы, чтобы приостановить воспалительный процесс, а так же не дать ему распространяться дальше. Сразу начинают применять антибиотики широкого спектра действия:

Макролиды для лечения пневмонии при раке легких
- пенициллины;
- фторхинолоны;
- макролиды.
Конкретный вид антибиотика, к которому бактерии оказались наиболее восприимчивы, подбирается после получения результатов исследования мокроты. Нельзя забывать в данной ситуации и о приеме пробиотиков и эубиотиков, чтобы не нанести вред организму дисбактериозом.
Следующим шагом лечения является дезинтоксикация. Её проводят пациентам с целью уменьшения интоксикации и проводят довольно интенсивную инфузионную терапию вместе с мочегонными препаратами.
Необходимо улучшить дренажную функцию, и тем самым обеспечить очищение бронхов от мокроты. Для этого используют муколитические, бронхолитические и отхаркивающие препараты. С их помощью мокрота разжижается и легче отходит, освобождая дыхательные пути. Бронхи после этого очищаются от бактерий.
Противораковая терапия
Когда основные проявления пневмонии устранены и пациент чувствует облегчение, применяют противораковую терапию.
Чтобы уменьшить размер опухоли и предотвратить её рост, врачи-онкологи применяют лучевую и химиотерапию. Но на фоне пневмонии при онкологии их применение усиливает воспаление легких, так как иммунитет сильно подавлен. Поэтому врачи делают эти процедуры лишь после того, как снимают проявление острого параканкрозного процесса.
Если есть возможность удалить опухоль, то врачи идут на этот шаг. Условием для проведения такой операции является отсутствие метастазирования и распада опухоли. Врачам ничего другого не остается, как удалить опухоль вместе с легким. Конечно, это довольно серьезная и радикальная операция, но её цель — продлить жизнь человеку. Если рак не был обнаружен на первой стадии, то чаще всего обойтись без хирургического вмешательства не получается.
Видео по теме: Пневмония
Источник
Вопрос10: Внебольничная пневмония: принципы диагностики на амбулаторном и стационарном этапах ведения. Принципы выбора эмпирической антимикробной терапии в зависимости от группы риска и вероятной этиологии пневмонии.
Аспирационная пневмония.
4. Пневмония у лиц с тяжелыми дефектами иммунитета(врожденный иммунодефицит, ВИЧ-инфекция, ятрогенная иммуносупрессия).
Критерии диагноза пневмония:
• Рентгенологические признаки (очаговая инфильтрация легочной паренхимы, очаговое усиление бронхососудистого рисунка, парапневмоническая плевральная реакция, расширение корня легкого) + два любых критерия по клинико-лабораторным признакам;
• Физикальные признаки (перкуторные, аускультативные);
• Острое начало интоксикации:
— кашель с мокротой нередко с прожилками крови;
— лейкоцитоз (> 10х10ֹ) с палочкоядерным сдвигом (>10%) или нейтрофильным сдвигом (> 80%);
Оценка тяжести и прогноза исхода пневмонии по шкале CURB-65 (по 1 баллу за признак):
1. Спутанное сознание;
2. Мочевина >7 ммоль/л;
3. ЧДД = 30 в мин;
4. АД = 90/60 мм.рт.ст.;
5. Возраст: 65 лет и более;
Пневмонии – группа различных по этиологии, патогенезу, морфологической характеристике острых инфекционных (преимущественно бактериальных) заболеваний, характеризующихся очаговым поражением респираторных отделов легких с обязательным наличием внутриальвеолярной экссудации (А.Г. Чучалин, 2004).
Внебольничная пневмония (ВП) — острое заболевание, возникшее во внебольничных условиях, сопровождающееся симптомами инфекции нижних дыхательных путей (лихорадка, кашель, отделение мокроты, возможно гнойной, боли в груди, одышка) и рентгенологическими признаками «свежих» очагово-инфильтративных изменений в легких при отсутствии диагностической альтернативы.
Этиология:
1.Типичные возбудители: Streptococcus pneumoniae (30–50% случаев); Haemophilus influenzae (1–3%).
2.Атипичные возбудители (8-25% случаев): Chlamydophila pneumoniae; Mycoplasma pneumoniae; Legionella pneumophila.
3.Редкие возбудители (1-3% случаев): Staphylococcus pneumoniae; энтеробактерии; Pseudomonas aeruginosa (у больных муковисцидозом, бронхоэктазами); Pneumocystis jiroveci (ранее Pneumocystis carinii) — у ВИЧ-инфицированных, пациентов с другими формами иммунодефицита.
Патогенетические механизмы:
· аспирация секрета ротоглотки (основной путь инфицирования респираторных отделов легких);
· вдыхание аэрозоля, содержащего микроорганизмы;
· гематогенное распространение микроорганизмов из внелегочного очага инфекции (эндокардит трикуспидального клапана, септический тромбофлебит вен таза);
· непосредственное распространение инфекции из соседних пораженных очагов (например, абсцесс печени) или в результате инфицирования при проникающих ранениях грудной клетки.
Диагноз ВП — «золотой стандарт»:
· Лихорадка;
· Кашель с мокротой;
· Боль в груди;
· Лейкоцитоз;
· Рентгенологически выявляемый инфильтрат (наиболее важное диагностическое исследование: очагово-инфильтративные изменения);
P.S.:Отсутствие или недоступность рентгенологического подтверждения очаговой инфильтрации в легких делают диагноз ВП неточным/неопределенным.
Стратификация пациентов с ВП (разделение, направление):
· Легкое течение: лечение в амбулаторных условиях;
· Среднетяжелое течение: лечение в терапевтическом отделении стационара;
· Тяжелое течение: лечение в отделении интенсивной терапии;
Диагностический минимум обследования в стационарных условиях:
1. Физикальное обследование и сбор анамнеза;
2. Рентгенография органов грудной клетки в двух проекциях (по возможности);
3. Общий анализ крови;
4. Биохимический анализ крови – мочевина, креатинин, электролиты, печеночные ферменты;
5. Микробиологическая диагностика: микроскопия мазка, посев мокроты для выделения возбудителя и оценки определения его чувствительности к антибиотикам;
6. При тяжелой ВП целесообразно исследовать газы артериальной крови (PO2, PCO2) для уточнения потребности в проведении ИВЛ.
7. При наличии плеврального выпота следует произвести плевральную пункцию и исследовать плевральную жидкость.
Лечение ВП в амбулаторных условиях: возбудители и препараты выбора:
1. S. pneumonia, M. pneumonia, C. pneumonia, H. influenza:
a) Препараты выбора: Амоксициллин или макролиды внутрь;
b) Альтернативные препараты: Респираторные фторхинолоны (левофлоксацин, моксифлоксацин), Доксициклин внутрь;
2. S. pneumoniae, H .influenza, C .pneumoniae, S .aureus, Enterobacteriaceae:
c) Препараты выбора: Амоксициллин/Клавуланат или цефуроксим аксетил внутрь;
d) Альтернативные препараты: Респираторные фторхинолоны (левофлоксацин, моксифлоксацин) внутрь;
Лечение ВП в стационарных условиях: возбудители и препараты выбора:
1. S. pneumoniae, H .influenza, C .pneumoniae, S .aureus, Enterobacteriaceae:
a) Препараты выбора: Бензилпенициллин в/в, в/м; Ампициллин в/в, в/м; Амоксициллин/Клавуланат в/в; Цефуроксим в/в, в/м; Цефтриаксон в/в, в/м;
b) Альтернативные препараты: Респираторные фторхинолоны (левофлоксацин в/в, моксифлоксацин в/в);
2. S. pneumoniae, Legionella spp., S. aureus, Enterobacteriaceae:
c) Препараты выбора: Амоксициллин/клавуланат в/в + макролид в/в; Цефотаксим в/в + макролид в/в; Цефтриаксон в/в + макролид в/в; Цефепим в/в + макролид в/в;
d) Альтернативные препараты: Респираторные фторхинолоны (левофлоксацин в/в, моксифлоксацин в/в). Ранние фторхинолоны (ципрофлоксацин в/в, офлоксацин в/в) + цефалоспорины III поколения в/в;
Эмпирическая терапия поздней ВП любой степени тяжести или ВП у пациентов с факторами риска наличия полирезистентных возбудителей:
— Возможные возбудители: P.aeruginosa, K.pneumoniae (БЛРС+), Acinetobacter spp., L.pneumophila.
— Комбинации антибиотиков: Антисинегнойный цефалоспорин (цефепим, цефтазидим, цефоперазон) или Имипенем, меропенем или Цефоперазон/сульбактам + Фторхинолон с антисинегнойной активностью (ципрофлоксацин или левофлоксацин) или Амикацин + линезолид или ванкомицин (при наличии факторов риска MRSA).
Патогенетическая терапия:
• Дезинтоксикация;
• Лечение дыхательной недостаточности;
• Коррекция микроциркуляторных нарушений;
• Нормализация бронхиальной проходимости;
• Физиотерапия, лечебная гимнастика;
• Иммуномодуляторы и иммуннокорректоры (бронхомунал, бронхикум, бронхипрет);
• Улучшение восстановление структуры легких;
Продолжительность антибактериальной терапии ВП:
· При нетяжелой ВП антибактериальная терапия может быть завершена по достижении стойкой нормализации температуры тела (в течение 3–4 дней). При таком подходе длительность лечения обычно составляет 7–10 дней;
· При тяжелой ВП неуточненной этиологии рекомендован 10-дневныйкурс антибактериальной терапии;
· В случае наличия клинических и/или эпидемиологических данных о микоплазменной или хламидийной этиологии ВП продолжительность терапии должна составлять 14 дней;
· При ВП стафилококковой этиологии или ВП, вызванной грамотрицательными энтеробактериями курс антибактериальной терапии составляет от 14 до 21 дня;
· При указании на легионеллезную пневмонию длительность антибактериальной терапии составляет 21 день;
P.S:Рентгенологическая динамика медленнее, по сравнению с клинической, поэтому контрольная рентгенография грудной клетки не может служить критерием для определения длительности антибактериальной терапии.
P.S.: При длительно сохраняющейся клинической, лабораторной и рентгенологической симптоматики ВП необходимо провести дифференциальную диагностику с такими заболеваниями, как рак легкого, туберкулез, застойная сердечная недостаточность и др.
Ступенчатая антибактериальная терапия предполагает двухэтапное применение антибактериальных препаратов: переход с парентерального на пероральный путь введения в возможно более короткие сроки с учетом клинического состояния пациента
Критерии перехода с парентеральных на пероральные антибиотики:
· нормальная температура тела (<37,5°C) при двух последовательных измерениях с интервалом 8 ч;
· уменьшение одышки;
· отсутствие нарушения сознания;
· отсутствие нарушений гастроинтестинальной абсорбции;
· согласие (настроенность) пациентов на пероральное лечение;
· На практике возможность перехода на пероральный способ введения антибиотика появляется через 2–3 дня после начала лечения;
Антибиотики, применяемые для ступенчатого лечения:
· Амоксициллин/Клавуланат;
· Кларитромицин;
· Азитромицин;
· Левофлоксацин;
· Моксифлоксацин;
· Офлоксацин;
· Спирамицин;
· Цефуроксим натрия – цефуроксим аксетил;
· Ципрофлоксацин;
· Эритромицин;
Осложнения ВП:
а) плевральный выпот (неосложненный и осложненный);
б) эмпиема плевры;
в) деструкция/абсцедирование легочной ткани;
г) острый респираторный дистресс-синдром;
д) острая дыхательная недостаточность;
е) септический шок;
ж) вторичная бактериемия, сепсис, гематогенный очаг отсева;
з) перикардит, миокардит;
и) нефрит
к) другие осложнения;
Рентген-дифференциальная диагностика:
· Новообразования (первичный рак легкого; эндобронхиальные метастазы;
аденома бронха; лимфома);
· ТЭЛА и инфаркт легкого;
· Иммунопатологические заболевания (системные васкулиты; волчаночный пневмонит; аллергический бронхолегочный аспергиллез; облитерирующий бронхиолит с организующейся пневмонией; идиопатический легочный фиброз; эозинофильная пневмония; бронхоцентрический гранулематоз);
· Прочие заболевания (застойная сердечная недостаточность; лекарственная (токсическая) пневмопатия; аспирация инородного тела; саркоидоз; легочный альвеолярный протеиноз; липоидная пневмония; округлый ателектаз);
Источник
