Диагноз пневмония выставляется только на основании
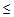
Пневмония определяется как заболевание, включающее:
1. Симптомы острого заболевания нижних дыхательных путей:
· кашель
· по крайней мере, один из симптомов поражения нижних дыхательных путей:
– диспноэ /тахипноэ;
– отделение мокроты;
– боли в грудной клетке при кашле/глубоком дыхании.
2. Локальные изменения в грудной клетке при физикальном осмотре:
· притупление при перкуссии;
· крепитация;
· хрипы;
· локально выслушиваемое бронхиальное дыхание;
· усиление бронхофонии и голосового дрожания.
3. Один системный признак (один из комплекса симптомов):
· потливость;
· лихорадка;
· озноб;
· немотивированная слабость;
· утомляемость;
· повышенное потоотделение.
4. Рентгенографическое подтверждение очаговой инфильтрации легочной ткани – наличие на рентгенограмме грудной клетки признаков затемнения в легких.
Диагноз «Пневмония» устанавливается при наличии всех указанных признаков (1 — 4) и трактуется как определенный.
В каких случаях речь идет о ВП?
Если пневмония развилась вне стационара или позднее 4 недель после выписки из стационара, или диагностирована в течение 48 ч от момента госпитализации.
С какими проблемами сталкивается врач при диагностике пневмонии у беременных женщин?
Диагноз пневмонии у взрослого человека без существующей ранее кардиореспираторной патологии обычно не вызывает затруднений. Такие симптомы, как одышка, высокая температура и кашель, могут помочь установить правильный диагноз. Тем не менее, неправильный диагноз у беременных, не является редкостью. Так, по данным N,P, Yost и соав. (2000), в 14 (10,5%) из 133 случаев диагноз был поставлен неверно.
Трудности в диагностике пневмонии во время беременности отражают сложность проведения различий между симптомами, связанными с физиологическими изменениями в этот период, и симптомами заболевания. Пациентки сами могут связывать появившиеся изменения с беременностью и отложить визит к врачу. Клинические симптомы пневмонии у беременных могут быть стертыми и проявляться лишь умеренным кашлем, небольшой одышкой. При отсутствии повышения температуры эти симптомы могут быть расценены как респираторная вирусная инфекция, что в дальнейшем приводит к тяжелому и затяжному течению пневмонии.
Во время беременности до 50% женщин испытывают одышку на 19-й неделе гестации и до 76% – на 31-й неделе. Для физиологической одышки характерно начало на ранних сроках беременности, она не мешает повседневной деятельности и редко встречается в состоянии покоя. Дискомфорт в грудной клетке появляется в более поздние сроки беременности и связан с механическим воздействием матки на диафрагму, что также затрудняет диагностику при появлении других причин дискомфорта.
Кашель же не является физиологичным при беременности и при его появлении у беременной необходимо исключить инфекцию нижних дыхательных путей и в первую очередь пневмонию. Должны быть рассмотрены и другие причины кашля (астма, легочная эмболия, эмболия амниотической жидкостью, воздушная эмболия, аспирационный пневмонит).
Следует искать клинические локальные признаки, хотя в ходе беременности иногда может выслушиваться крепитация в базальных отделах легких, предположительно, из-за ателектазов, образующихся в связи с поднятием диафрагмы и сжатием нижних легочных полей (Sheffield J.S., Cunningham F.G., 2009).
Достоверный диагноз пневмонии можно установить лишь после рентгенографии органов грудной клетки. Рентгенографию легких в 2 проекциях при беременности применяют только по особым показаниям (тяжелое течение ВП и неэффективность проводимой терапии). Для пациенток, которые госпитализированы с подозрением на пневмонию, но имеют отрицательные результаты рентгенографии грудной клетки, возможно, разумно рассмотреть предположительный диагноз пневмонии с назначением антибиотикотерапии и повторить исследование через 24–48 ч.
Как провести дифференциальный диагноз между пневмонией и другими инфекциями дыхательных путей?
Пациент должен быть рассмотрен, как имеющий пневмонию, когда один из следующих признаков и симптомов присутствует: новый физикальный локальный признак в грудной клетке, диспноэ, тахипноэ, частота пульса > 100 или лихорадка > 4 дней.
В амбулаторных условиях у беременных с инфекцией дыхательных путей при подозрении на пневмонию следует провести рентгенографию грудной клетки для подтверждения или исключения диагноза пневмонии
В условиях круглосуточного стационара у пациентов с инфекцией дыхательных путей:
1) может быть сделан тест на определение уровня в сыворотке СРП. Уровень СРП < 20 мг/л при поступлении в стационар говорит о маловероятном диагнозе пневмонии; уровень СРП > 100 мг/л свидетельствует о вероятном диагнозе пневмонии;
2) при сохраняющемся сомнении после СРП тестирования, следует рассмотреть проведение рентгенографии грудной клетки для подтверждения или исключения диагноза пневмонии.
Источник
Как правило, постановка диагноза начинается с того, что больной приходит к врачу с общим списком жалоб, характерных для многих недугов, – кашель, головные боли, слабость, возможно, повышенная температура.
Такие симптомы могут свидетельствовать о различных заболеваниях – от банальной простуды до туберкулеза – и только дифференциальная диагностика пневмонии при использовании современных методов исследования поможет выявить пневмонию и установить, какова ее причина.
Общий план диагностики
Когда к врачу приходит пациент с жалобами на проблемы с органами дыхания, следует определить общее направление диагностики. Для этого существует простой тест.
 В нем четыре признака – наличие двух из них одновременно помогает сразу заподозрить пневмонию:
В нем четыре признака – наличие двух из них одновременно помогает сразу заподозрить пневмонию:
- кашель с выделением гнойной мокроты;
- повышенная температура с первого дня течения заболевания – от 38 градусов;
- одышка и затрудненное дыхание;
- повышенная концентрация лейкоцитов.
В целом же диагностика воспаления легких происходит последовательно:
- Беседа с врачом. На этом этапе происходит сбор анамнеза – врач спрашивает о жалобах, о том, были ли перенесены недавно заболевания дыхательных путей, не было ли переохлаждений.
-
 Осмотр грудной клетки. На этом этапе пациент должен раздеться по пояс, и врач проведет простой тест – посмотрит, не западают ли межреберные промежутки, не отстает ли одна сторона в дыхании от другой.
Осмотр грудной клетки. На этом этапе пациент должен раздеться по пояс, и врач проведет простой тест – посмотрит, не западают ли межреберные промежутки, не отстает ли одна сторона в дыхании от другой. - Перкуссия. На этом этапе врач кончиками пальцев простукивает грудную клетку, на основе полученного звука делая вывод о состоянии легких. Если звук звонкий, как при постукивании по стенке пустой коробочки, – это свидетельствует о здоровье. Если звук глухой и спертый, – это значит, что внутри легкого растет соединительная ткань, не позволяя воздуху свободно циркулировать.
- Аускультация. На этом этапе, пользуясь стетофонендоскопом, врач прослушивает легкие. Если звук чистый, дыхание спокойное и размеренное, это свидетельствует о здоровье. Если же дыхание затрудненное, со всхлипами, хрипами и бульканьем – это признак того, что в легких скопился экссудат, мешающий их нормальной работе.
Лабораторные исследования. На этом этапе врач выписывает пациенту направления на показанные при подозрении на пневмонию анализы. Среди них:
-
 общий анализ крови, который при воспалении легких покажет завышенный уровень лейкоцитов – то есть, защитных белых телец;
общий анализ крови, который при воспалении легких покажет завышенный уровень лейкоцитов – то есть, защитных белых телец; - общий анализ мочи, который при наличии недуга покажет, если воспаление распространяется на почки;
- анализ мокроты, который выявит, какой из патогенных микроорганизмов спровоцировал начало болезни – от этого зависит способ лечения;
-
Инструментальные исследования. На этом этапе врач отправляет пациента на определенные обследования, которые помогут точно установить, что за процесс идет в легких. Это может быть:
- рентгенодиагностика, которая покажет расположение очагов заболевания, их распространенность и сопутствующие осложнения;
-
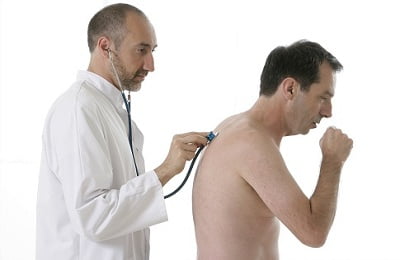
 томография выявит наличие опухолей или деформаций – назначается при осложнениях;
томография выявит наличие опухолей или деформаций – назначается при осложнениях; - УЗИ покажет наличие экссудата внутри легких и его расположение – также назначается при осложнениях;
- бронхоскопия, при которой пациенту в легкие введут специальный длинный шланг с лампочкой на конце – этот тест позволяет фактически заглянуть в легкие и применяется только при осложненном лечении заболевания.
По итогам всех основных исследований (а при необходимости и дополнительных, таких, как УЗИ и томография), врач сможет точно поставить диагноз и назначить адекватное лечение.
к оглавлению ↑
Перкуссия и аускультация
Эти два способа – простукивание и прослушивание – основные методы при диагностике пневмонии у детей. Рентгенодиагностика – основной метод для взрослых, из-за опасности малышам назначается только в критических случаях, когда никакой другой тест нужный результат не даст.
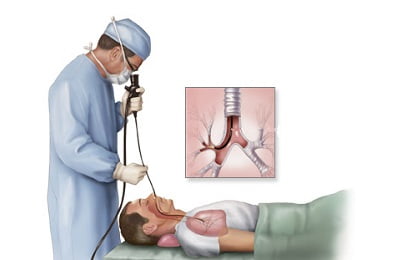
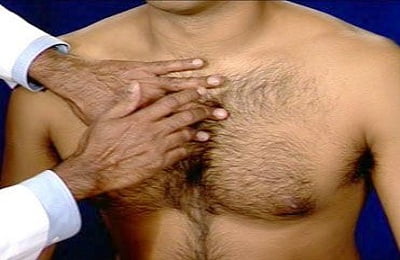 С помощью перкуссии определяют:
С помощью перкуссии определяют:
- Где расположены очаги заражения – в этих местах грудная клетка отзывается другим звуком, по сравнению со здоровыми участками органа;
- Насколько легкие наполнены воздухом – звук при пневмонии отличается от такового у человека со здоровыми легкими.
По-настоящему поставить диагноз таким способом могут только опытные врачи, которые точно уверены в особенностях патогенных звуков.
С помощью аускультации и у взрослых, и у детей определяют:
- Наличие разрастающейся соединительной ткани – если присутствует данное явление, некоторые участки легких не будут прослушиваться.
Наличие бронхита – если он есть, в легких будут слышны сухие, распространенные хрипы;
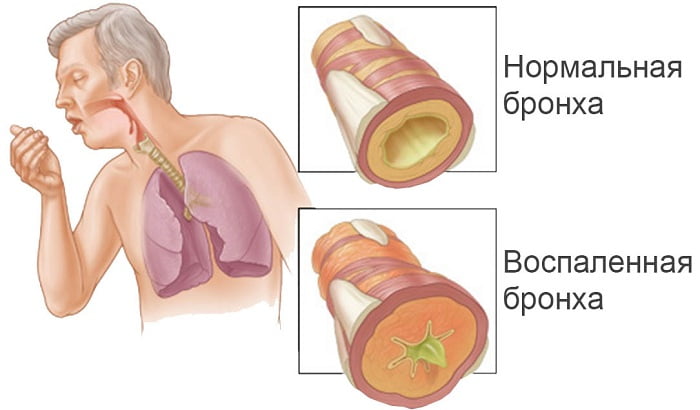
Бронхит
- Наличие в легких экссудата – если он в них есть, звук будет «хлюпающим» и таким, как будто в легких надуваются и лопаются маленькие пузырьки (чтобы уточнить его количество и расположение впоследствии нужно использовать УЗИ);
Если у человека классическая пневмония, захватывающая легкие полностью и хорошо видная как на УЗИ, так и при томографии, симптомы будут четко выраженными и очевидными. Однако если у больного очаговая пневмония и поражены только отдельные участки, всегда есть шанс их пропустить, особенно если они неудачно расположены.
к оглавлению ↑
Лабораторные исследования
Основным исследованием при пневмонии является бактериологический тест. Суть этого метода заключается в следующем:
-
 стерильной палочкой из верхних дыхательных путей у пациента берут мазок;
стерильной палочкой из верхних дыхательных путей у пациента берут мазок; - на анализ также берется небольшое количество мокроты;
- полученные объекты исследования помещают в разные питательные среды;
- бактерия-возбудитель начинает размножаться в наилучшей для нее питательной среде.
В результате данного теста моно выявить, какой именно микроорганизм стал причиной пневмонии. При этом если:
- у пациента классическая пневмония, тест используется только для определения возбудителя – заболевание протекает слишком быстро, чтобы из теста можно было извлечь иную пользу;
- у пациента длительная атипичная пневмония, посев проверяют на чувствительность к антибиотикам, чтобы подобрать лекарство направленного действия.
ВАЖНО! Несмотря на обилие диагностических мероприятий для детей и взрослых – и УЗИ, и рентген, и томография — ни одно из них не является второстепенным. Диагностируют пневмонию только на основе комплексного подхода.
к оглавлению ↑
Инструментальные исследования
В случае, когда речь идет о взрослых, рентгенодиагностика является одним из основных методов выявления пневмонии.
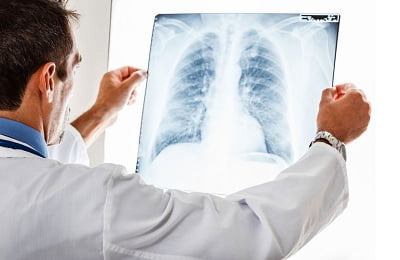 Она позволяет увидеть:
Она позволяет увидеть:
- воспаления, которые на снимке кажутся темнее, чем остальное легкое;
- изменение легочного рисунка, которое на снимке кажется более темным и искаженным по сравнению с нормой;
- разрастание соединительной ткани и рубцы.
На основании рентгена диагноз ставится окончательно, и если у взрослых он проводится в любом случае, то у детей – только если есть показания.
- Томография дает примерно тот же эффект, что и рентгенодиагностика, но при этом оказывает большую лучевую нагрузку на организм, потому применяют ее редко, для определения атипичных пневмоний.
- УЗИ в случае подозрения на пневмонию применяется редко – только если в легких есть экссудат, который остальные методы исследования показывают не так хорошо. Другие проявления пневмонии увидеть на УЗИ практически невозможно.
- Бронхоскопию применяют у взрослых при атипичных пневмониях, которые на рентгене практически не видны – сам по себе этот метод используется для получения более точных результатов. В случае классической пневмонии его применение неоправданно.
ВАЖНО! И рентген, и томография, и УЗИ не требуют специальной подготовки – только бронхоскопию делают натощак.
к оглавлению ↑
Как отличить воспаление легких от других легочных заболеваний?
У пневмонии существует большое количество разновидностей, при том, что симптомы ее для самого больного мало отличаются от симптомов гриппа или тяжелой простуды. Даже для взрослых пациентов практически невозможно отличить ее от чего-то более безобидного.
Только дифференциальная диагностика пневмонии (рентген, посев, при необходимости – УЗИ) позволяет отличить ее от других легочных заболеваний.
При недуге возникает такая клиническая картина:
- кашель – или с постоянным отхаркиванием мокроты, или длительный сухой;
-
 слабость и общее ощущение недомогания;
слабость и общее ощущение недомогания; - головные боли, головокружение, замедленность реакций;
- повышенное содержание в крови лейкоцитов;
- определенные виды бактерий, выявляемые с помощью бактериологического посева;
- характерная картина на рентгене – участки затемнения, искаженный легочный рисунок, распространение соединительной ткани;
- характерная картина при прощупывании и простукивании – хрипы, бульканье, затрудненное дыхание.
Только на основе диагностических результатов УЗИ, рентгена, томографии, свидетельствующих о пневмонии, врач может поставить диагноз и начать лечение, которое у детей и взрослых будет разниться.

Бондаренко Татьяна
Эксперт проекта OPnevmonii.ru
Статья помогла вам?
Дайте нам об этом знать — поставьте оценку
Загрузка…
Adblock
detector
Источник
Министерство здравоохранения Российской Федерации направляет для использования в работе алгоритм оказания помощи взрослому населению с внебольничными пневмониями, разработанный совместно с главным внештатным специалистом пульмонологом Министерства здравоохранения Российской Федерации С.Н. Авдеевым.
Просим довести указанный алгоритм до медицинских организаций субъектов Российской Федерации, оказывающих медицинскую помощь взрослому населению, а также организовать обучение медицинских работников по вопросам оказания медицинской помощи взрослому населению с внебольничными пневмониями в соответствии с алгоритмом.
О принятых мерах доложить в Министерство здравоохранения Российской Федерации в срок до 20 марта 2020 г.
Приложение: указанное на 13 л. в 1 экз.
Алгоритм оказания медицинской помощи взрослому населению с внебольничными пневмониями
Пневмонии — группа различных по этиологии, патогенезу, морфологической характеристике острых инфекционных (преимущественно бактериальных) заболеваний, характеризующихся очаговым поражением респираторных отделов легких с обязательным наличием внутриальвеолярной экссудации.
Наиболее важный с клинической точки зрения принцип предусматривает подразделение пневмонии на внебольничную пневмонию (ВП) и нозокомиальную пневмонию (НП).
Внебольничной считают пневмонию, развившуюся вне стационара, либо диагностированную в первые 48 часов с момента госпитализации.
ВП у пациентов с выраженной иммуносупрессией, включая лиц с ВИЧ-инфекцией, врожденными иммунодефицитами, получающих химиотерапию и/или иммунодепрессанты, реципиентов трансплантатов донорских органов и тканей отличаются от общей популяции по этиологии, характеру течения и прогнозу и не рассматриваются в рамках настоящего методического письма.
Тяжелая ВП — это особая форма заболевания, характеризующаяся развитием дыхательной недостаточности (ДН) и/или признаками сепсиса и органной дисфункции. Такие больные нуждаются в неотложной госпитализации в отделение анестезиологии и реанимации (ОАР).
Для выявления лиц, нуждающихся в неотложной госпитализации в ОАР, используются критерии Американского торакального общества/Американского общества по инфекционным болезням (ATS/IDSA).
В случае госпитализации прогностически важным является быстрое, не позже 4 часов после постановки диагноза, начало антибактериальной терапии (АБТ). В случае развития тяжелой ВП это время следует сократить до 1 часа.
Подозрение на пневмонию у врача должно возникать при:
1. Наличии у больного остро появившейся лихорадки (температура тела 38°С и выше) без признаков инфекции верхних дыхательных путей, в том числе:
— в сочетании с жалобами на кашель;
— одышку;
— ЧД 20/мин и выше;
— отделение мокроты;
— и/или при появлении боли в грудной клетке при дыхании.
Либо у больных острой респираторной вирусной инфекцией, у которых имеется повышенная температура несоответствующая тяжести течения ОРВИ (температура тела более 37,5°С), сохраняющаяся более 3-х суток, с кашлем с мокротой, локальными изменениями физикальных данных над легочными полями (см. ниже), появлением болей в грудной клетке при дыхании, симптомов интоксикации (снижение или потеря аппетита, повышенная утомляемость и потливость).
Всем таким пациентам должна быть выполнена рентгенография грудной клетки (не флюорография!), а также проведен общий анализ крови и биохимический анализ крови (в том числе определен уровень СРВ, креатинина и мочевины).
Наличие в общем анализе крови — лейкоцитоз > 10 х 109/л указывает на высокую вероятность бактериальной инфекции, а лейкопения < 3 х 109/л или лейкоцитоз > 20 х 109/л являются прогностически неблагоприятными признаками.
Физикальные признаки пневмонии:
— укорочение (притупление) перкуторного тона над пораженным участком легкого;
— локально выслушиваемое бронхиальное дыхание;
— усиление бронхофонии и голосового дрожания;
— локальные звучные мелкопузырчатые хрипы/крепитация.
У ряда пациентов (например, у пожилых) объективные признаки пневмонии могут отличаться от типичных проявлений заболевания или отсутствовать вовсе.
Рентгенологическая картина ВП:
Диагностика ВП практически всегда предполагает обнаружение инфильтративных изменений в легких.
При подтверждении диагноза пневмонии следует определить степень тяжести пневмонии:
Нетяжелое течение пневмонии — больные могут получать лечение амбулаторно или в стационарных отделениях общего профиля (терапевтических, пульмонологических),
Тяжелое течение пневмонии — больные лечатся только в стационаре, требуется неотложная госпитализация в ОАР.
Примечание: Самым важным является определение наличия органной дисфункции (дыхательной, сердечно-сосудистой, почечной или печеночной, церебральной недостаточности), при которой пациент немедленно должен быть госпитализирован в ОАР.
Для определения степени выбора места лечения необходимо использовать шкалу CURB-65.
Шкала CURB-65 включает анализ 5 признаков:
1) нарушение сознания, обусловленное пневмонией,
2) повышение уровня азота мочевины > 7 ммоль/л,
3) тахипноэ 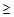
30/мин,
4) снижение систолического артериального давления < 90 мм рт.ст. или диастолического 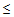
60 мм рт.ст.,
5) возраст больного 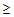
65 лет.
Наличие каждого признака оценивается в 1 балл, общая сумма может варьировать от 0 до 5 баллов, риск летального исхода возрастает по мере увеличения суммы баллов.
Группы CURB-65:
I группа (нетяжелое течение, летальность 1,5%) 0-1 балл: Амбулаторное лечение;
II группа (нетяжелое течение, летальность 9,2%) 2 балла: Госпитализация (предпочтительно) или амбулаторное лечение с ежедневным наблюдением;
III группа (тяжелое течение, летальность 22%) >3 баллов: Неотложная госпитализация.
У всех госпитализированных больных необходима оценка тяжести ВП по следующим критериям1:
Наличие одного «большого» или трех «малых» критериев являются критериями тяжелой ВП и показанием к немедленной госпитализации пациента в ОАР.
При наличии 0-1 баллов по шкале CURB-65 и отсутствии критериев тяжелой ВП следует учитывать наличие других прогностически неблагоприятных факторов, которые могут определять целесообразность госпитализации больного:
— Возраст >60 лет,
— Гипетрермия > 390С
— ЧД >24/мин, участие вспомогательной мускулатуры в акте дыхания
— Сатурация кислорода <93% при пульсоксиметрии
— лабораторные показатели: лейкопения (лейкоциты периферической крови < 3,0 х 109/л) или гиперлейкоцитоз (> 25.0 х 109/л), гематокрит < 30% или анемия (гемоглобин < 90 г/л),
— данные рентгенографии органов грудной клетки: инфильтрация, локализующаяся более чем в одной доле; наличие полости (полостей) распада, быстрое прогрессирование инфильтративных изменений в легких (увеличение размеров инфильтрации > 50% в течении ближайших 2-х суток,
— наличие сопутствующих заболеваний: ХОБЛ, злокачественные новообразования, сахарный диабет, ХБП, застойная сердечная недостаточность, алкоголизм, наркомания, цирроз печени, выраженный дефицит массы тела, цереброваскулярные заболевания.
Примечание: при нетяжелом течении пневмонии, но при следующих ситуациях:
1) неэффективность стартовой антибиотикотерапии,
2) невозможность адекватного ухода и выполнения всех врачебных предписаний в домашних условиях,
Пациент также может быть госпитализирован в стационар.
Всем больным ВП тяжелого течения рекомендовано выполнение компьютерной томографии.
Показаниями для компьютерной томографии также являются:
1) отсутствие изменений в легких на рентгенограмме при высокой клинической вероятности пневмонии,
2) выявление нетипичных рентгенологических изменений у больного с предполагаемой пневмонией (обтурационный ателектаз, инфаркт легкого на почве тромбоэмболии легочной артерии, абсцесс легкого и др.),
3) рецидивирующие инфильтративные изменения в той же доле легкого (сегменте), что и в предыдущем эпизоде заболевания, или при затяжном течении пневмонии (> 4 недель).
Антибактериальная терапия ВП в амбулаторных условиях
(Федеральные клинические рекомендации по внебольничной пневмонии, 2019 г.)
В амбулаторных условиях могут получать лечение пациенты с нетяжелой пневмоний, не требующие госпитализации.
Выбор АБ препаратов осуществляется с учетом следующий факторов риска:
1. Прием системных антибиотиков в течение 3 месяцев (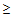
2-х дней)
2. Хронические заболевания (ХОБЛ; сердечная недостаточность; сахарный диабет; хроническая болезнь почек; цирроз печени; алкоголизм), наркомания, дефицит питания
3. Недавняя госпитализация (< 3 месяцев), пребывание в домах престарелых/интернатах, в/в введение лекарственных препаратов, гемодиализ, лечение ран в домашних условиях.
АБ у больных без факторов риска:
1. Амоксициллин 1000 мг внутрь 3 раза в день
АБ выбора у больных с факторами риска:
1) Амоксициллин/клавуланат внутрь 1000 мг 2 раза в день
2) Моксифлоксацин 400 мг внутрь 1 раз в день
3) Левофлоксацин 500 мг внутрь 2 раза в день
Примечание: все пациенты с температурой тела выше 38,00С должны на протяжении всего эпидимического сезона по заболеваемости ОРВИ и гриппа рассматриваться как потенциально страдающие высокопатогенным гриппом H1N1, коронаровирусной или вирусной пневмонией.
Отличительные особенности вирусных пневмоний:
1. На старте — типичная картина ОРВИ, минимальные аускультативные изменения, минимальные изменения при рентгенографии органов грудной клетки
2.»Стремительный» характер ухудшения течения заболевания
3. Развитие острого респираторного дистресс-синдром (ОРДС),
4. Отсутствие лейкоцитоза и значимого повышения СРБ.
Для верификации вирусного генеза пневмонии необходимо:
1) уточнить эпидемиологический анамнез (был ли пациент с ОРВИ в окружении, семье, находился ли больной или его окружение, родственники за рубежом в предшествующие 14 дней,
2) исследовать методом ПЦР мокроту (или, при ее отсутствии комбинированный респираторный мазок) на грипп и коронавирусную инфекцию для подтверждения и расшифровки вирусной этиологии заболевания (при госпитализации: всем обязательно в день поступления или на следующее утро после госпитализации)
Всем больным, при осмотре на дому, в приемном покое и т.д. необходимо измерять сатурацию с помощью пульсоксиметра, при подозрении на грипп, рекомендовать госпитализацию.
Всем пациентам, осмотренным на дому или обратившимся в приемный покой медицинской организации (в т.ч. в условиях инфекционного отделения) — выполнять рентгенографию органов грудной клетки (прямая + боковая проекция), пульсоксиметрию (с фиксацией результатов в медицинской карте больного!) и назначить общий анализ крови с лейкоцитарной формулой (для вирусной пневмонии характерны лейкопения, тромбоцитопения и лимфопения).
В случае отказа пациента от госпитализации (отказ фиксируется в медицинской документации и пишется рукой самого пациента!), назначить пациенту противовирусную и антибактериальную терапию внутрь:
1. Осельтамивир — 75 мг 2 раза в сутки,
2. Амоксициллин 1000 мг 3 раза в день, Амоксициллин/клавуланат 1000 мг 2 раза в день, моксифлоксацин 400 мг 1 раза в день или левофлоксацин 500 мг 2 раза в день (критерии выбора конкретного препарата см. выше)
Частота клинических осмотров больного пневмонией участковым терапевтом
Критерии эффективности антибактериальной терапии.
Первоначальная оценка эффективности терапии должна проводиться через 48-72 часов после начала лечения (повторный осмотр). Целесообразен телефонный контакт с пациентом на следующий день после начала терапии.
Основными критериями эффективности в эти сроки являются:
— снижение температуры,
— уменьшение симптомов интоксикации и выраженности основных симптомов пневмонии.
— Если у пациента сохраняется высокая температура тела и симптомы интоксикация, или симптоматика прогрессирует, то такого пациента следует госпитализировать в стационар.
— Порядок действий при оказании помощи больному с пневмонией:
— Бригада скорой медицинской помощи (далее — БСМП) или терапевт, направляющий больного в приемное отделение, сообщает по телефону в приемное отделение о прибытии пациента с признаками пневмонии. В талоне БСМП обязательно указывается сатурация на момент транспортировки.
— Получив информацию, диспетчер приемного отделения вызывает врача-терапевта, а при необходимости — врача анестезиолога-реаниматолога.
Показания для вызова врача анестезиолога — реаниматолога:
— ЧСС 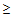
125 в минуту,
— ЧДД 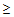
30 в минуту,
— SpО2 (на воздухе) < 90%,
— температура тела > 39.50С или < 35,5 0С,
— САД < 90 мм. рт. ст. или ДАД < 60 мм. рт. ст.
Врач анестезиолог-реаниматолог, получив информацию о прибытии пациента, прибывает в приемное отделение в течение 10-15 минут и ожидает пациента. Врач-терапевт также прибывает в приемное отделение сразу после получения информации и ожидает пациента. Бригада скорой медицинской помощи по прибытии в приемное отделение передает документы диспетчеру, а пациента — врачу-терапевту и врачу анестезиологу-реаниматологу.
При поступлении пациента в приемное отделение врач анестезиолог-реаниматолог оценивает его состояние. Если состояние пациента тяжелое — врач анестезиолог-реаниматолог выполняет мероприятия по восстановлению жизненно-важных функций и принимает решение о немедленной госпитализации в ОАР.
Если состояние пациента стабильное — врач-терапевт оценивает состояние пациента, выписывает назначение на исследование крови (развернутый общий анализ крови, биохимический анализ крови (креатинин, мочевина, АЛТ, ACT, общий белок, билирубин, СРБ, RW), и передает назначение медицинской сестре приемного отделения. Затем врач-терапевт осуществляет сбор анамнеза, производит осмотр пациента, измеряет сатурацию и делает назначение на рентгенографию органов грудной клетки. SpО2 в обязательном порядке фиксируется в медицинской документации, в том числе при первичном осмотре.
В то время как врач-терапевт собирает у пациента анамнез заболевания, медицинская сестра проводит забор крови и доставляет пробирки в клинико-диагностическую лабораторию.
Пациенту в стабильном состоянии проводится рентгенография органов грудной клетки в прямой и боковой проекциях. После получения описание рентгенограммы врач-терапевт оценивает необходимость назначения дополнительных исследований КТ, ЭХО-КГ, фибробронхоскопия) и консультаций узких врачей-специалистов.
Врач-терапевт на основании рентгенограммы, результатов исследования крови и дополнительных исследований (если они проводились) принимает решение о клиническом диагнозе и госпитализирует пациента в стабильном состоянии в отделение, а при наличии критериев тяжелого течения пневмонии — в АРО.
Лечение пациентов с пневмонией в отделении терапевтического профиля
При госпитализации пациента в терапевтическое отделение следует разделять больных на группы с учетом факторов риска:
Выбор АБ препаратов осуществляется с учетом следующий факторов риска:
1. Прием системных антибиотиков в течение 3 месяцев (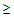
2-х дней)
2. Хронические заболевания (ХОБЛ; сердечная недостаточность; сахарный диабет; хроническая болезнь почек; цирроз печени; алкоголизм), наркомания, дефицит питания
3. Недавняя госпитализация (<3 месяцев), пребывание в домах престарелых/интернатах, в/в введение лекарственных препаратов, гемодиализ, лечение ран в домашних условиях.
1. АБ терапия у пациентов без факторов риска:
1.1. АБ выбора: амоксициллин/клавуланат 1,2 г в/в 3 раза в день или ампициллин/сульбактам 1,5 г 4 раза в день.
1.2. Альтернатива:
Левофлоксацин 500 мг в/в 2 раза в день или моксифлоксацин 400 мг в/в 1 раз в день
2. АБ терапия у пациентов с факторами риска:
2.1. АБ выбора: Амоксициллин/клавуланат 1,2 гр в/в 3 раза в день или ампициллин/сульбактам 1,5 г 4 раза в день, например, цефтриаксон 2,0 г в/в 1-2 раз в день или цефотаксим 2,0 г в/в 2-3 р/день), Левофлоксацин в/в 500 мг 2 раза в день или моксифлоксацин 400 мг в/в 1 раз в день;
2.2. Альтернатива: Цефтаролин 600 мг 2 раза в день
При наличии показаний, всем пациентам дополнительно к АБТ могут назначаться противовирусные препараты в соответствии с принятыми стандартами.
Оценивать эффективность антибактериальной терапии следует через 48-72 часа.
Контроль OAK, СРБ производится на 3-й сутки, при улучшении, далее на 10-14 сутки, перед выпиской.
Контроль СРБ производится только количественно (!).
Контрольная рентгенография органов грудной клетки выполняется при клиническом ухудшении больного немедленно
Критериями для выписки больного из стационара служат:
— Стойкая нормализация температуры тела (более 3-х суток),
— Отсутствие лейкоцитоза или лейкопении в OAK,
— Значимое снижение уровня СРБ (>50% от исходного)
— Убедительная положительная клиническая динамика (уменьшение выраженности или полный регресс симптомов и признаков пневмонии)
Примечание: в случае госпитализации пациента с подозрением на вирусную пневмонию или грипп лечебная схема должна включать в себя противовирусные препараты, в соответствии с разработанными Министерством здравоохранения Российской Федерации методическими рекомендациями.
При поступлении пациента в терапевтическое отделение необходимо выполнить общий анализ мокроты и бактериоскопию на БК, культуральное исследование мокроты, ЭКГ, по показаниям — ЭХО-КГ, УЗИ ОБП, почек, УЗДГ вен нижних конечностей
Оценка состояния пациента проводится: в 1-е сутки каждые 3 часа, далее — 2 раза в день, контролируются следующие показатели:
— сатурация кислорода,
— температура тела,
— артериальное давление,
— ЧДД
— ЧСС
— уровень сознания.
В случае ухудшения состояния пациента медицинская сестра отделения немедленно вызывает врача-терапевта.
Условием для вызова врача-терапевта являются следующие показатели:
— температура тела 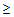
38°С,
— артериальное давление 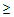
95/65 мм.рт.ст.,
— ЧСС>115/мин,
— любое нарушение сознания.
— цианоз
— ЧДД> 30/мин,
Врач-терапевт, получив вызов от палатной ме


