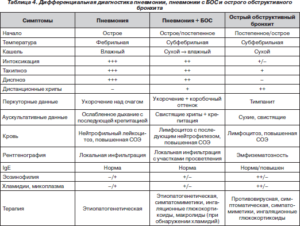
Дифференциальная диагностика орви и пневмонии

Источник
Комментарии
Опубликовано в:
Острые респираторные заболевания у детей — Пособие для врачей
«Российский вестник перинатологии и педиатрии», 2008, приложение, №3, с. 1-36
Клиническая симптоматика ОРЗ вирусной этиологии в основном сходна: катаральные явления, насморк, кашель, повышение температуры. Однако имеются и характерные, в определенной степени, синдромы, позволяющие по клиническим данным предположить этиологию заболевания (табл.1).
Таблица 1. Дифференциальная диагностика ОРВИ
| Признаки | Грипп. Изменчивая антигенная структура | Парагрипп. Стабильная антигенная структура | PC-инфекция | Аденовирусная инфекция | Риновирусная инфекция |
| Инкубационный период | Часы — сутки | 2 — 7 дней, чаще 3—4 дня | 3 — 7 дней | 2 — 12 дней | 2 — 3 дня |
| Начало заболевания | Острое, максимум уже на 2-й день | Постепенное, максимальная температура чаще на 3-й день | Постепенное | Острое, постепенное появление симптомов. | Острое |
| Ведущий клинический синдром | Интоксикация, бывает круп | Катар, синдром крупа, быстро проходит, если нет осложнений | Катаральный, дыхательная недостаточность, обструктивный бронхит, поражение нижних дыхательных путей | Катар, поражение лимфоидной ткани ротоглотки, конъюнктивит, «гранулезный фарингит» | Катар, обильные слизистые выделения износа |
| Выраженность интоксикации | Сильная | Слабая или умеренная | Умеренная или слабая | Умеренная | Слабая |
| Длительность интоксикации, болезни | 2—5 дней, 7—10 дней | 1—3 дня, 7—10 дней | 3—8 дней, до 2—3 нед. | 8—10 дней, 3—4 нед. | 1—2 дня |
| Температура | 39°С и выше, но может быть и субфебрильной 3—5дн. | 37—38°С, может длительно сохраняться | Субфебрильная, иногда нормальная | 38-39°С, реже40°С ко 2—3 дню длительная | Нормальная или субфебрильная |
| Катаральные явления | Умеренные, присоединяются позднее | С 1-го дня, осиплость голоса | Выражены, постепенное нарастание | Сильно с 1-го дня | С 1-го дня болезни |
| Ринит | Серозные, слизистые или сукровичные выделения до 50% случаев | Затруднение носового дыхания, заложенность носа. | Заложенность носа, необильное серозное отделяемое | Обильное слизисто-серозное отделяемое; резко затруднено носовое дыхания | Обильное серозное отделяемое; носовое дыхание затруднено или отсутствует |
| Кашель | Сухой, мучительный, надсадный, с болями за грудиной до 7—10 дня болезни; на 3-й сутки влажный | Сухой, «лающий», может сохраняться длительное время (иногда до 12—21 дня болезни) | Сухой, приступообразный продолжительный до 3 нед., может сопровождаться болями за грудиной | Влажный | Сухой, першение в глотке |
| Изменения слизистых оболочек глотки | Слизистые глотки и миндалин синюшны, умеренно гиперемированы, инъекция сосудов | Гиперемия зева, мягкого неба, задней стенки глотки, фаринготонзиллит | Слабая гиперемия слизистых оболочек | Умеренная гиперемия, отечность, гиперплазия фолликул миндалин и задней стенки глотки | Слабая гиперемия |
| Физикальные признаки поражения легких | Отсутствуют, при наличии бронхита сухие рассеянные хрипы | Отсутствуют | Рассеянные сухие и редко влажные среднепузырчатые хрипы; признаки пневмонии | Отсутствуют, при наличии бронхита сухие рассеянные хрипы | Отсутствуют |
| Ведущий синдром респираторных поражений | Трахеит, сегментарный отек легких | Ларингит | Бронхит, бронхиолит; возможен бронхоспазм | Ринофарингит, конъюнктивит и/или тонзиллит, с 1-го дня серозные выделения из носа | Ринит |
| Увеличение лимфатических узлов | Отсутствует | Углочелюстные, заднешейные, реже подмышечные увеличены и умеренно болезненны | Отсутствует | Может быть полиаденит | Отсутствует |
| Увеличение печени и селезенки | Отсутствует | Отсутствует | Могут быть симптомы токсического гепатита | Отмечается | Отсутствует |
| Поражение глаз | Инъекция сосудов склер | Отсутствует | Отсутствует | Конъюнктивит, кератоконъюнктивит | Инъекция сосудов конъюнктив склер, век; слезотечение |
| Поражение других внутренних органов | — | — | Отсутствует | Могут быть экзантема, иногда диарея. Почки, печень, селезенка (вирусемия) | Отсутствует |
| Течение | Острое | Подострое | Подострое, иногда затяжное | Затяжное, волнообразное | Острое |
| Кровь | 1-й день нейтр. лейкоцитоз, влево, 2-й день лейкопения, лимфоцитоз; СОЭ N | Вначале умеренный лейкоцитоз, позже лейкопения и небольшое повышение СОЭ | Умеренный лейкоцитоз, нейтрофильный сдвиг влево, до 5 % атипичньж моноцитов, СОЭ | 1-е дни небольшой лейкоцитоз с нейтрофилозом, лимфопения, СОЭ | — |
| Осложнения | Бакт. флора: отиты, синуситы, гнойный ларинготрахеобронхит, очаговая или сегмент пневмония; менингит, энцефалит, полирадикулоневрит | Пневмония, ангина, синуситы, отит (присоед бакт. инф.); синдром крупа | Отит, синусит, пневмония, круп, исход в БА? | Вторичная бакт. инф.; средний отит, синуситы, очаговые полисегментарные пневмонии | Отиты, трахеобронхит, пневмония, синуситы |
Грипп диагностируют на основании внезапного начала, выраженного озноба, повышения температуры тела до высоких цифр, симптомов интоксикации (адинамия, головная боль, миалгии), а также сухого кашля с болями за грудиной, однако катаральные явления со стороны ротоглотки могут отсутствовать или быть слабовыражены.
Парагрипп протекает тоже с острой лихорадкой, но катаральные явления в виде фаринготонзиллита или синдрома крупа значительно выражены.
Для аденовирусной инфекции характерны высокая лихорадка, симптомы катара дыхательных путей, гиперплазии лимфоидной ткани ротоглотки и шейных лимфоузлов, а также поражение глаз (конъюнктивит). Клинические симптомы развиваются постепенно, что может обусловливать длительную лихорадку (до 7–14 дней).
Риновирусная инфекция проявляется обильными слизистыми выделениями из носа, легким недомоганием и покашливанием (в основном из-за стекания слизи по задней стенке глотки). Температура тела при данной инфекции не превышает субфебрильных цифр или нормальная.
РС-инфекцию диагностируют на основании клинической картины бронхиолита с выраженным обструктивным синдромом, с выраженной гипоксией при умеренной температурной реакции, а также при соответствующем эпидемическом анамнезе.
Особое внимание в детской популяции уделяется группе так называемых «часто болеющих детей», их особенностью является высокая чувствительность к респираторной вирусной инфекции. Критерии выделения групп часто болеющих детей приведены в табл. 2. Как правило, инфекции респираторного тракта у этой группы детей носят смешанный вирусно-бактериальный характер. Среди часто болеющих детей более половины страдают хроническими заболеваниями носоглотки и гиперплазией элементов лимфоглоточной ткани носоглотки. Полученные в последние годы данные свидетельствуют о том, что иммунная система часто болеющих детей хотя и не имеет грубых первичных и приобретенных дефектов, но характеризуется крайней напряженностью процессов иммунного реагирования, нарушением межклеточной кооперации и недостаточностью резервных возможностей. Безусловно, такое состояние иммунной системы является фактором высокого риска развития осложнений.
Таблица 2. Критерии включения детей в группу часто болеющих (В. Ю. Альбицкий, А. А. Баранов, 1986)
| Возраст детей | Частота ОРЗ (число эпизодов в год) |
| до 1 года жизни | >4 |
| до 3 лет | >6 |
| 4–5 лет | >5 |
| Старше 5 лет | >4 |
Другой группой высокого риска неблагоприятного течения инфекций респираторного тракта являются дети первого года, особенно первых 6 мес. жизни. Ребенок этого возраста характеризуется физиологической морфофункциональной незрелостью дыхательного тракта и иммунной системы, а также неустановившимся еще микробиозом слизистых верхних дыхательных путей, который у взрослого представляет собой мощный естественный противоинфекционный барьер.
Острые респираторные заболевания у детей — Пособие для врачей
- Далее »» Современные аспекты терапии ОРЗ у детей
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Источник
Различные болезни, поражающие дыхательную систему, обладают большим сходством друг с другом, высокой вероятностью осложнений, и представляют собой опасность для здоровья. Дифференциальная диагностика пневмонии позволяет установить причину, спровоцировавшую воспалительный процесс, что дает возможность сделать лечение максимально грамотным и продуктивным.
Принципы дифференциальной диагностики
Дифференциальный диагноз пневмонии устанавливается на основании исследовательского метода, который предполагает пошаговое исключение болезней, обладающих сходной симптоматикой. В процессе исследования доктор должен собрать максимально возможное количество достоверной информации, касающейся образа жизни, реакций и индивидуальных особенностей организма пациента.
Дифференциальная диагностика пневмонии осуществляется согласно следующему алгоритму:
- Вначале выявляются симптомы, на основании которых подбираются наиболее вероятные диагнозы.
- После сбора диагнозов составляют детальную характеристику заболевания и определяют ведущий вариант.
- Третий этап предполагает сопоставление наиболее подходящих диагнозов. Чтобы исключить вероятный вариант, диагност должен произвести обдуманный анализ всех поступивших сведений.
Дифференциальную диагностику нужно проводить в случаях, когда пациент страдает от каких-либо заболеваний легких, или у него наблюдаются признаки различных сопутствующих недугов дыхательных путей и прочих органов, способные исказить симптомы и значительно усложнить процесс установления диагноза.
Особенности течения заболевания
Пневмония является острым очагово-инфильтративным заболеванием, поражающим легочную ткань и охватывающим как отдельные участки, так и различные сегменты, включая весь орган целиком. Чаще всего провоцируют возникновение недуга гемофильные палочки, пневмококки и внутриклеточные бактерии (такие как легионеллы, микоплазмы и хламидии). Пневмония диагностируется согласно инструментально-лабораторным критериям, к которым относятся такие признаки:
- наличие бронхиального дыхания и плевральных шумов;
- мелкопузырчатые хрипы;
- притупленные перкуторные звуки на определенных участках;
- усиление дрожания голосовых связок;
- болевой синдром, локализованный в области грудной клетки;
- наличие влажного или сухого кашля;
- интоксикация;
- лихорадочное состояние, сопровождающееся высокой температурой тела.
Пневмония подтверждается благодаря ряду дополнительных исследований, выявляющих наличие мокроты в анализах, затемнения в легочной ткани, ускорение СОЭ и прочие негативные изменения.
Дифференциация пневмонии и рака легкого
Дифференциальная диагностика воспаления лёгких включает в себя ряд анализов, позволяющих выявить раковое поражение средних и мелких бронхов. Клиническая картина объединяет различные признаки, среди которых стоит выделить следующие:
- одышка, сопровождающаяся кровохарканием;
- болевой синдром в области грудной клетки;
- лихорадочное состояние и кашель.
При обструктивном бронхите аналогичным образом наблюдается увеличение мокроты в объеме, а также усиление одышки и учащение приступов кашля. Однако подобная симптоматика имеет место преимущественно на начальных этапах, свидетельствующих о том, что локальный процесс успел распространиться на окружающие ткани. Одними из главных признаков ракового поражения можно назвать:
- Болевой синдром в районе плеча, который говорит о произрастании рака в область шейно-плечевого сплетения.
- Суженый зрачок, подтверждающий тот факт, что в процесс вовлечен симпатический ганглий.
- Если метастазы затрагивают нервные узлы, наблюдаются затруднения с глотанием.
По результатам лабораторных исследований, при пневмонии можно наблюдать сильное повышение уровня лейкоцитов и СОЭ. На рентгеновском снимке заметно увеличение корней легких, а пораженная область имеет однородный вид, при этом края выглядят расплывчатыми. При раке реакция на прием антибиотиков чаще всего отсутствует, уровень лейкоцитов находится в пределах нормы, СОЭ повышен не сильно.
Дифференциация туберкулеза и воспаления легких
Признаки туберкулеза и бактериальной пневмонии обладают весьма сходными проявлениями, поскольку оба диагноза являются бактериальным поражением легочной ткани. Туберкулез может спровоцировать воспалительный процесс в легких в случае, когда к палочке Коха добавляются другие возбудители. Отличить данный недуг от пневмонии можно по следующим признакам: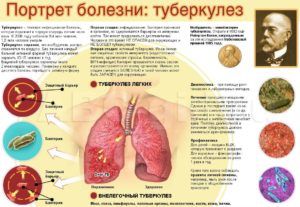
- Начало болезни обычно сопровождается острыми приступами сухого кашля и повышением температуры тела.
- Туберкулез сопровождается выраженной и перманентно прогрессирующей интоксикацией организма.
- Болевой синдром в области грудной клетки наблюдается редко.
- Одышка возникает в случае сильного поражения внутренних тканей легких.
- Отсутствует реакция организма на лечение антибиотиками.
При туберкулезе изменения дыхательной функции наблюдаются редко. Лабораторные анализы демонстрируют показатели СОЭ и лейкоцитов в пределах нормы. На рентгеновском снимке наблюдаются изменения, затрагивающие верхние доли и обладающие четкими контурами.
Разница между пневмонией и бронхитом
 Запущенные формы бронхита имеют ряд сходных признаков с воспалением легких. Если очаг инфекционного поражения перейдет на альвеолы из бронхов, одна болезнь вполне может перетечь в другую. Врач должен в первую очередь обращать внимание на такие признаки, как: присутствие гнойной слизи в мокроте, кашель, повышение температуры тела.
Запущенные формы бронхита имеют ряд сходных признаков с воспалением легких. Если очаг инфекционного поражения перейдет на альвеолы из бронхов, одна болезнь вполне может перетечь в другую. Врач должен в первую очередь обращать внимание на такие признаки, как: присутствие гнойной слизи в мокроте, кашель, повышение температуры тела.
Бронхопневмония у детей младше двухлетнего возраста проявляется в виде крепитации, мелкопузырчатых хрипов и усиления деформации сосудистого рисунка. Бронхиолит обладает рядом общих признаков с воспалением легких, однако его можно различить по отсутствию инфильтрации, жесткому дыханию и перкуторному звуку, обладающему коробочным оттенком.
Течение пневмонии и абсцесса легкого
Абсцесс легких нередко возникает после перенесенной пневмонии. Признаки образующегося абсцесса могут не прослеживаться на рентгеновском снимке, что значительно усложняет диагностику. Наиболее частые проявления абсцесса – ослабленная дыхательная функция, температурные скачки и выраженный болевой синдром в области поражения.

Дифференциация пневмонии и ТЭЛА
 Тромбоэмболию легочной артерии легко перепутать с пневмонией, однако ТЭЛА сопровождается признаками повреждения легочной ткани, сильной одышкой, тахикардией и цианозом, а также снижением уровня артериального давления на 15–25%. Дифференциальная диагностика пневмонии при наличии тромбоэмболии базируется на детальном изучении результатов анализов и истории предшествующих заболеваний легких и других внутренних органов.
Тромбоэмболию легочной артерии легко перепутать с пневмонией, однако ТЭЛА сопровождается признаками повреждения легочной ткани, сильной одышкой, тахикардией и цианозом, а также снижением уровня артериального давления на 15–25%. Дифференциальная диагностика пневмонии при наличии тромбоэмболии базируется на детальном изучении результатов анализов и истории предшествующих заболеваний легких и других внутренних органов.
ТЭЛА зачастую развивается после хирургических вмешательств, злоупотребления гормональными контрацептивами и другими медикаментозными средствами. Может спровоцировать пневмонию и угнетение тканей легких.
Этиология пневмонии и плеврита
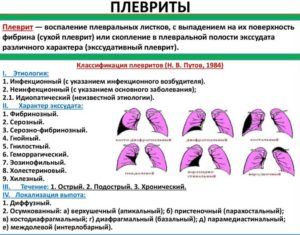 Плеврит может развиваться в качестве самостоятельного заболевания, либо вызываться перенесенным воспалением легких. В результате недуга плевральная жидкость выпотевает в пределы области, которая разграничивает плевральные листы с легкими.
Плеврит может развиваться в качестве самостоятельного заболевания, либо вызываться перенесенным воспалением легких. В результате недуга плевральная жидкость выпотевает в пределы области, которая разграничивает плевральные листы с легкими.
Обнаружить заболевание посредством стандартных методов диагностики проблематично, поскольку явные признаки плеврита чаще всего отсутствуют. Рентгеновский снимок легких показывает очаги, периодически изменяющие собственную дислокацию, чего не наблюдается в случае воспаления легких. При наличии сухого (фибринозного) или экссудативного плеврита пациенты обыкновенно страдают от стремительной потери веса и продолжительного кашля, который сопровождается отхаркиванием крови.
Течение эхинококкоза
Данная патология выражается в виде формирования специфической кисты в легких. На протяжении длительного периода поражение может протекать без явных признаков, но впоследствии пациента начинают беспокоить: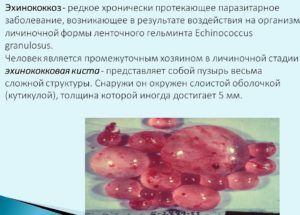
- перманентное чувство слабости;
- тошнота;
- высокая утомляемость.
Эхинококковый пузырь, увеличиваясь в размерах, приводит к сдавливанию соседних тканей, что влечет за собой одышку, болевой синдром, локализованный в области груди, и кашель с отхаркиванием крови.
Киста больших размеров провоцирует внешнюю деформацию, при которой в пораженной части наблюдаются затруднения с дыхательной функцией. Если она прорывает ткани бронхов, больной страдает от сильных приступов кашля, сопровождающихся выделением полупрозрачной мутноватой мокроты.
Этиология фиброзирующего альвеолита
 Фиброзирующий альвеолит представляет собой патологический процесс, при котором происходит поражение дыхательных пузырьков. Начинается заболевание постепенно, больше всего ему подвержены лица, работающие на вредных производствах, и курящие люди. Основные признаки болезни – наличие одышки и кашля, сопровождающегося небольшим количеством мокроты, вялость, повышенная утомляемость и болевой синдром, локализованный в области груди.
Фиброзирующий альвеолит представляет собой патологический процесс, при котором происходит поражение дыхательных пузырьков. Начинается заболевание постепенно, больше всего ему подвержены лица, работающие на вредных производствах, и курящие люди. Основные признаки болезни – наличие одышки и кашля, сопровождающегося небольшим количеством мокроты, вялость, повышенная утомляемость и болевой синдром, локализованный в области груди.
Фиброзирующий альвеолит сопровождают такие признаки как наличие сухих хрипов, жесткое дыхание и крепитация. Рентгенография позволяет определить положение и габариты мелкоочаговых теней, обыкновенно локализованных в области нижних долей.
Диагностика гранулематоза Вегенера
Дифференциальная диагностика пневмонии осуществляется при различных системных заболеваниях, обладающих аутоиммунной природой. При данном недуге происходит образование легочной инфильтрации, при которой поражаются верхние отделы респираторного тракта и прочие внутренние органы. Первые признаки выражаются в виде усталости и ослабленности, после чего пациента тревожит болевой синдром, локализованный в суставах и мышцах. Патологический процесс в легких сопровождается:
- одышкой;
- отхаркиванием крови;
- трахеитами;
- фарингитами;
- синуситами;
- хроническим насморком.
Систематическое заболевание легких провоцирует возникновение кожного васкулита, полиневрита, нефрита и стоматита. Благодаря рентгенографии можно выявить наличие узловатых затемнений, плеврального выпота, а также массивной или фокусной инфильтрации. Болезнь сопровождается поражением верхней области респираторного тракта, суставной и мышечной болью, а также усталостью и слабостью.
Дифференциация эозинофильного инфильтрата
Под эозинофильной пневмонией понимают целую группу недугов, основные проявления которых можно обнаружить при помощи рентгенографии. Этиология эозинофильного инфильтрата варьируется в зависимости от причины возникновения (злоупотребление лекарственными препаратами, поражение паразитами и т. д.).
 В легких возникают очаги инфильтрации, которые выявляются при помощи флюорографии. В большинстве случаев заболевание, спровоцированное аскаридами, протекает без выраженных симптомов, однако у многих пациентов отмечаются: кашель с мокротой желтого цвета, обильное ночное потоотделение, головная боль, недомогание и другие признаки.
В легких возникают очаги инфильтрации, которые выявляются при помощи флюорографии. В большинстве случаев заболевание, спровоцированное аскаридами, протекает без выраженных симптомов, однако у многих пациентов отмечаются: кашель с мокротой желтого цвета, обильное ночное потоотделение, головная боль, недомогание и другие признаки.
Дифференциальная диагностика пневмонии в подобных случаях осуществляется с инфарктом легких, пневмонией и туберкулезом. В клинической картине наблюдается скрытое начало, после которого происходит постоянное усиление сухого кашля, сопровождающегося небольшим количеством мокроты. Функциональное исследование легких обыкновенно демонстрирует наличие обструктивных изменений.
Уточнение диагноза
Рентгенография для диагностики пневмонии
Первичный диагноз пневмонии устанавливается на основании рентгенограммы. Поскольку некоторые типы пневмонии не демонстрируют рентгенологических изменений на начальных этапах развития, дифференцировать пневмонию необходимо, исходя из результатов комплексных исследований.
Компьютерную томографию легких назначают в случаях, когда по результатам ультразвукового исследования и рентгенографии не удалось получить достаточное количество информации для установления корректного диагноза и оценки рисков осложнений.
Данный аналитический метод позволяет установить наличие н


