Дифференциальный диагноз бронхита и пневмонии
Смотри еще: Антибиотико- и химиотерапия инфекций у детей (В.К. Таточенко, Москва, 2008), Антибиотики у детей (В.К. Таточенко, Москва, 2008).
Бронхит — самая частая форма поражения нижних дыхательных путей у детей (75-300 на 1000 детей), чаще всего вызываемая ОРВИ. У детей грудного и раннего возраста бронхит чаще имеет характер обструктивного. Хотя из трахеального аспирата у больных бронхитом (как и у детей с ОРВИ без бронхита) высеваются пневмококки и гемофильная палочка в высоком титре, доказательств их этиологической роли нет, а антибактериальное лечение не влияет на течение болезни. У 10-15% детей, обычно 4-5 лет и старше бронхит вызывают микоплазма и хламидии. Осложнение бронхита, в т.ч. у грудных детей, бактериальной пневмонией наблюдается редко, обычно при суперинфекции.
Пневмония — воспаление альвеолярной ткани, наблюдается намного реже (4-15 на 1000 детей) и в большинстве случаев вызывается бактериальными возбудителями. Бронхит, сопровождающий пневмонию (бронхопневмония в старых классификациях) выносят в диагноз, лишь если его симптомы существенно влияют на картину болезни.
Симптоматика
Признаки острого поражения нижних дыхательных путей — наличие у температурящего ребенка хрипов, учащенного и/или затрудненного дыхания, втяжения грудной клетки и укорочения перкуторного звука — приведены выше. Те же симптомы у ребенка без температуры наблюдаются при бронхиальной астме, хронических заболеваниях легких, также при внезапном появлении — при попадании инородного тела в дыхательные пути; эти ситуации, не требующие срочной антибактериальной терапии, в данном разделе не рассматриваются.
Дифференциальный диагноз — признаки бронхита и пневмонии
Основной вопрос у остро заболевшего температурящего ребенка с кашлем и хрипами в легких, это исключение пневмонии.
Температурная реакция. Для пневмонии характерна фебрильная температура; хотя этот признак мало специфичен, температура ниже 38° говорит против пневмонии (исключение — атипичные формы в первые месяцы жизни). Без лечения пневмонии температура держится 3 дня и дольше, а при бронхитах и ОРВИ она в 85% случаев снижается в течение 1-3 дней (исключение — аденовирусная инфекция и грипп); этот признак весьма специфичен.
Катаральные явления — частый (при заболевании на фоне ОРВИ), хотя и не обязательный спутник пневмонии. Но влажный (реже сухой) кашель выявляется постоянно, его отсутствие свидетельствует против пневмонии.
Физикальные данные. Пневмония маловероятна при наличии только сухих и разнокалиберных влажных хрипов, равномерно выслушиваемых в обоих легких; сухие хрипы обнаруживаются только у 10%, а рассеянные влажные — у 25% больных пневмонией (в основном, при атипичных формах). Обильные хрипы с двух сторон характерны для диффузного поражения бронхиального дерева при бронхите: влажные мелкопузырчатые при вирусном бронхиолите у грудных детей и при вызванном микоплазмой бронхите у дошкольников и школьников.
Для простого бронхита типичны крупно- и среднепузырчатые влажные и сухие хрипы, а для обструктивного — сухие свистящие. Для пневмонии характерна локализация хрипов над определенным участком легкого; асимметрия хрипов наблюдается и при вызванном микоплазмой бронхите, что является показанием для рентгенографии. Облегчает диагноз пневмонии выявление жесткого или ослабленного дыхания и/или укорочения перкуторного звука в зоне обилия хрипов. К сожалению, эти локальные признаки определяются далеко не у всех больных пневмонией.
Характер дыхания. Одышка при бронхитах — следствие синдрома обструкции (затруднение выдоха, свистящие хрипы), который настолько не характерен для внебольничной пневмонии, что позволяют исключить этот диагноз (обструкция наблюдается иногда лишь при грам-отрицательных внутрибольничных пневмониях). Обструкция характерна для бронхиолита, обструктивного бронхита.
В отсутствие обструкции учащение дыхания — важный симптом пневмонии, оно наблюдается тем чаще, чем обширнее поражение легких и чем меньше ребенок. ВОЗ рекомендует использовать следующие параметры частоты дыхания в 1 минуту, имеющие наибольшую чувствительность и специфичность: 60 и выше у детей 0-2 мес., 50 и выше — 2-12 мес., 40 и выше -1-4 лет.
За признак обструкции нередко принимают кряхтящее болезненное дыхание со стонущим (кряхтящим) звуком в начале выдоха при пневмонии.
Алгоритм диагностики пневмонии несложен и не чреват осложнениями, он позволяет педиатру обоснованно назначать антибиотик, освобождая его в условиях недостаточной информации от необходимости ставить окончательный диагноз. Он позволяет снизить гипердиагностику пневмонии и сократить число необоснованных рентгеновских снимков; его чувствительность — 94%, а специфичность — 95%.
Дополнительные исследования
Гематологические сдвиги. Лейкоцитоз 10-15 х109/л наблюдается в первые дни у половины больных пневмонией и у трети больных острым бронхитом, в т.ч. обструктивным, что не позволяет судить об окончательном диагнозе. Такой уровень у ребенка с признаками бронхита, сам по себе, не требует назначения антибиотиков.
Число лейкоцитов ниже 10 х109/л характерно для пневмоний, вызванных гемофилюсом и микоплазмой, так что оно не исключает пневмонию. Цифры лейкоцитоза выше 15 х109/л с нейтрофилезом наблюдаются у 45% детей с типичной бактериальной пневмонией, с эозинофилией — у половины детей 1-го полугодия с хламидийной пневмонией. СОЭ в начале пневмонии редко превышает 20-30 мм/час, повышаясь до 40-60 мм/час при развитии метапневмонического плеврита.
Острофазные белки. В спорных случаях в пользу диагноза типичной пневмонии говорят высокие (более 30 мг/л) уровни СРБ, позволяющие на 90% исключить чисто вирусный процесс. Еще специфичнее для типичной пневмонии повышение уровня про-кальцитонина выше 2 нг/мл, наблюдаемое у 3/4 больных; такой уровень показателя имеет 85%-ное положительное и 90%-ное отрицательное прогностическое значение. При инфекции микоплазмой, ОРВИ и бронхитах этот показатель не повышается.
Рентгенологическое исследование при выявлении инфильтративных или очаговых изменений диагностирует пневмонию. Бронхиты и бронхиолиты, при которых выявляются лишь диффузные изменения легких, корней легких, вздутие легочной ткани, в антибактериальном лечении не нуждаются.
Смотри еще: Антибиотико- и химиотерапия инфекций у детей (В.К. Таточенко, Москва, 2008), Антибиотики у детей (В.К. Таточенко, Москва, 2008).
Источник
Источник
Бронхит – одна из самых распространенных патологий нижних дыхательных путей. Характеризуется диффузным воспалением бронхов. Основным его симптомом является кашель. Дифференциальная диагностика бронхита помогает отделить данное заболевание от других, схожих по симптоматике, и назначить правильное лечение.
Основные причины появления бронхита
Возникновению бронхита способствуют различные факторы, которые можно разделить на две группы: рецидивирующая респираторная инфекция и воздействие негативной внешней среды на дыхательную систему.
К первой группе относятся:
- респираторные вирусы;
- пневмококки;
- палочка Пфейффера;
- реже – муковисцидоз и альфа-1-антитрипсиновая недостаточность.
Вторую группу составляют:
- неблагоприятные условия проживания;
- длительное вдыхание загрязненного воздуха (дым, пыль, аллергены, вредные химические соединения – газы, испарения, мелкодисперсная пыль).
Предрасполагающие факторы:
- хронические воспалительные и гнойные процессы дыхательной системы;
- инфекционные патологии верхних дыхательных путей;
- снижение реактивности организма;
- наследственность;
- иммунодефицитные состояния;
- курение, злоупотребление алкоголем;
- детский и преклонный возраст.
Симптоматика болезни
Классифицируя виды бронхитов, обычно разделяют их на две основные группы: острый и хронический бронхит. При каждом виде может возникать обструкция – нарушение проходимости бронхов.
Острый обструктивный бронхит считается так называемой детской формой заболевания. Возникает чаще всего у детей до 3 лет, ввиду особенностей незрелой дыхательной системы. Если же у взрослого человека диагностируется острая обструктивная патология, это, скорее всего, свидетельствует о наличии другого заболевания дыхательной системы (со схожими симптомами).
Острый обструктивный бронхит отличается:
- нарушением работы мерцательного эпителия и развитием катара верхних отделов дыхательных путей;
- сухим приступообразным кашлем, особенно ночью или утром, отсутствием или небольшим количеством мокроты;
- температурой ниже 38 градусов;
- одышкой;
- хрипами и шумами, которые слышны даже без специальных приборов.
При часто повторяющихся острых бронхитах болезнь может перейти в хроническую стадию, более характерную для взрослых. Ее признаки:
- постоянный сильный кашель в течение года, в общей сложности не менее 3 месяцев;
- мокрота вязкая и тяжело отходит, в случае присоединения бактериальной или вирусной инфекции она становится гнойной, с зеленоватым оттенком;
- после острой фазы обычно наступает ремиссия, в период которой кашель бывает по утрам;
- затрудненность дыхания, слышен характерный свист на выдохе;
- одышка, особенно при физических нагрузках, развивается дыхательная недостаточность.
Методы обследование при бронхите
Дифференциальная диагностика бронхита подразумевает проведение комплексного обследования:
- изучение клинических признаков – кашель, слабость, температура, выделения, мышечные боли, лихорадка, затрудненность дыхания, хрипы и др.;
- лабораторные исследования крови и мокроты;
- проведение бронхографии и рентгенографии, бронхоскопии, МРТ и др.
Бронхоскопия помогает значительно прояснить картину заболевания и поставить дифференциальный диагноз. С помощью нее можно визуально оценить характер воспалительного процесса (гнойный, катаральный, геморрагический, атрофический и др.), а также произвести биопсию слизистой для уточнения характера повреждений.
Бронхография и рентгенография позволяют выявить патологические изменения, вызванные длительным течением хронического бронхита. В этом случае поражение локализовано чаще всего в мелких ветвях бронхиального дерева, и на бронхограмме отчетливо видна картина «мертвого дерева». Она вызвана обрывами бронхов среднего калибра и незаполненными мелкими разветвлениями.
 С помощью рентгенограммы можно обнаружить деформацию и усиление легочного рисунка по типу диффузного сетчатого пневмосклероза, которому нередко сопутствует эмфизема легких.
С помощью рентгенограммы можно обнаружить деформацию и усиление легочного рисунка по типу диффузного сетчатого пневмосклероза, которому нередко сопутствует эмфизема легких.
Бронхоскопия помогает дифференцировать бронхит от бронхиальной астмы. При имеющихся симптомах нарушения бронхиальной проходимости (одышка при физических нагрузках или при выходе на холод, выделение небольшого количества мокроты после длительного приступа кашля, свистящие звуки на выдохе) используют бронхолитики и проводят исследование до и после их применения. Если после использования бронхолитиков показатели вентиляции и механики дыхания улучшились, это указывает на наличие бронхоспазма и обратимость нарушений бронхиальной проходимости.
Дифференциальный диагноз патологии
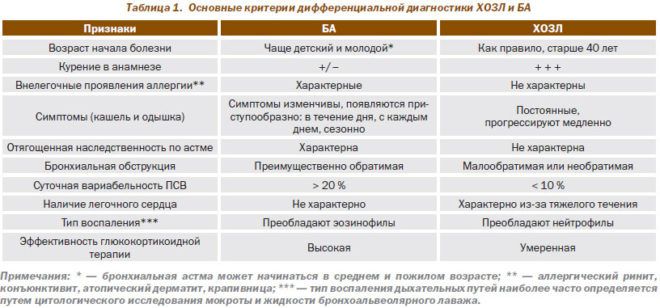
Дифференциальная диагностика обструктивного бронхита обусловлена схожестью клинической картины данной патологии с другими заболеваниями дыхательной системы, такими как бронхиальная астма, пневмония и туберкулез.
Дифференциация от воспаления легкого
Оптимальным способом дифференциации обструктивного бронхита от воспаления легких является рентгенография. Зачастую ее вполне достаточно, и не приходится прибегать к дополнительной лабораторной диагностике. Если же на рентгеновском снимке картина заболевания недостаточно ясна, назначается бронхоскопия, МРТ и другие исследования.
Дифференциальная диагностика бронхита от пневмонии выглядит следующим образом:
- бронхит – температура ниже 38 градусов, кашель сухой, переходящий в продуктивный, безболезненный, лихорадочное состояние — не более 3 суток;
- воспаление легких – температура выше 38 градусов, сильный кашель с обильным выделением мокроты, лихорадочное состояние свыше 3 суток.

Кроме того, пневмония отличается синюшностью конечностей и лица, дрожью в голосе, укорочением перкуторного звука, наличием хрипов, крепитацией.
Дифференциация от бронхиальной астмы
Если при пневмонии рентгенография четко определяет наличие характерных для этого заболевания признаков, то отличить обструктивный бронхит от астмы не так просто. Оба заболевания дыхательной системы диагностируются на основании проявляемых ими признаков, и сложность заключается в схожести симптомов. К основным диагностическим синдромам относят:
- кашель – при бронхите постоянный, выматывающий, с выделением мокроты, при астме – приступообразный, мокроты выделяется мало или ее нет совсем;
- одышка – при бронхите постоянна, усиливается при движении, астма отличается приступообразным характером одышки и наличием стойкой ремиссии;
- наличие аллергии – при бронхите аллергия, как правило, отсутствует, а бронхиальная астма практически всегда сопровождается аллергическими признаками;
- использование бронхолитиков – при бронхите используются периодически, при астме – постоянно.

Дифференциация от других дыхательных патологий
Помимо вышеназванных схожих патологий, бронхит необходимо дифференцировать от таких дыхательных заболеваний:
- туберкулез легких – особенности: усиленное потоотделение, быстрая утомляемость, слабость, потеря веса, наличие палочки Коха в мокроте;
- сердечная или легочная недостаточность;
- бронхоэктатическая болезнь – чаще диагностируется у детей, бронхоскопия показывает локальный бронхит, в то время как хроническая форма бронхита носит диффузный характер;
- тромбоэмболия кровяных сосудов легких;
- некоторые инфекционные заболевания – корь, коклюш и др.;
- онкология – для нее характерны боль в груди, слабость, отсутствие гнойной мокроты.
Острый бронхит и воспаление легких
Дифференциальная диагностика острого бронхита и пневмонии чрезвычайно важна на ранних стадиях заболевания. Чем раньше поставлен диагноз и назначено лечение, тем выше вероятность скорейшего выздоровления пациента. Как правило, в случае пневмонии назначается антибактериальная терапия, а при остром бронхите – противовирусная и симптоматическая.
 Основным методом дифференциации острого бронхита и пневмонии является лабораторное исследование крови. Особое внимание уделяется показателям лейкоцитов, сывороточного C-реактивного белка. При пневмонии наблюдается увеличение лейкоцитов в 3,7 раза. Если этот характерный признак отсутствует, вероятность наличия пневмонии наполовину снижается. Кроме того, концентрация сывороточного C-реактивного белка выше показателя 150 мг/л также указывает на воспаление легких.
Основным методом дифференциации острого бронхита и пневмонии является лабораторное исследование крови. Особое внимание уделяется показателям лейкоцитов, сывороточного C-реактивного белка. При пневмонии наблюдается увеличение лейкоцитов в 3,7 раза. Если этот характерный признак отсутствует, вероятность наличия пневмонии наполовину снижается. Кроме того, концентрация сывороточного C-реактивного белка выше показателя 150 мг/л также указывает на воспаление легких.
Еще проводят рентгенографию – обычно на снимке ясно различаются признаки воспалительного процесса, характерного для пневмонии.
Наиболее явными признаками воспаления легких являются голосовое дрожание, шум трения плевры, притупление перкуторного звука и эгофония. Наличие их в симптоматике в 99,5% свидетельствует о пневмонии. А при кашле и гнойной мокроте пневмония диагностируется только у 1 человека из 10.

Выводы
Бронхит, с его разными формами и проявлениями, имеет много общих признаков с бронхиальной астмой, пневмонией, туберкулезом, онкологическими и другими заболеваниями дыхательной системы. Поэтому в постановке диагноза крайне важно изучить все имеющиеся симптомы, выяснить генезис заболевания и провести необходимые специфические исследования для подтверждения или опровержения других дыхательных патологий.
При склонности к заболеваниям бронхолегочной системы необходимо ежегодно проходить флюорографию. Это отличный профилактический способ предупреждения патологий органов дыхательной системы.
Видео по теме: Бронхит
Источник