Дополнительные обследования при пневмониях какие

Пневмонией называют воспаление легких. Это острое инфекционное заболевание, которое может иметь разную природу: бактериальную, вирусную, грибковую, аспирационную. Наиболее часто болезнь вызывает бактерия пневмококк.

Главный симптом пневмонии – удушье на фоне высокой температуры тела. При вдохе человек чувствует боль в груди, кашляет с обильным выделением гнойной мокроты, истекает потом, его знобит. У пожилых людей, лежачих больных, при поражении незначительной части легких клиническая картина может быть стертая.
Чтобы поставить диагноз, нужно обратиться к врачу терапевту (педиатру) или пульмонологу. Диагностика пневмонии включает в себя рентген грудной клетки, исследование мокроты, анализ крови. В догоспитальный период проводится сбор жалоб и аускультация – выслушивание легких фонендоскопом для определения шумов и хрипов.
По каким симптомам можно распознать пневмонию?
Самым первым основанием подозревать воспаление легких является характерная для болезни клиническая картина. Распознавать пневмонию позволяют следующие симптомы:
- озноб и повышенное потоотделение;
- жар, температура тела 38-40 градусов;
- удушающий кашель;
- затрудненное дыхание, особенно вдох;
- боль в груди;
- отделение при кашле мокроты желтого, зеленого, розового, красно-бурого цвета;
- побледнение губ, ногтей, пальцев – симптом кислородного голодания;
- одышка;
- ломота в теле;
- усталость, потеря аппетита.
Внимание! Воспаление легких можно вылечить, если своевременно обратиться в больницу. Обнаружив симптомы пневмонии, следует вызвать врача на дом или позвонить в скорую помощь. Заболевание быстро прогрессирует. По статистике, более 50% случаев смерти от пневмонии приходится на тех, кто занимался самолечением или не смог своевременно распознать болезнь. Нередко диагноз «пневмония» устанавливает уже судмедэксперт.

Картина болезни у взрослых, пожилых и детей
Проявления пневмонии могут быть нетипичными. Иногда заболевание протекает практически бессимптомно, без высокой температуры и изнурительного кашля. Однако неизменно присутствуют 3 признака:
- немотированная слабость, сонливость;
- легкий жар – температура 37-37,5;
- сильное потоотделение во время сна.
Скрытый воспалительный процесс характерен для людей с ослабленным иммунитетом, лежачих больных, новорожденных детей и пожилых лиц старше 65 лет. Пожилой человек также может жаловаться на спутанность сознания. В среднем, дети до 5 лет и старики болеют пневмонией в 2-3 раза чаще, чем взрослый человек в расцвете сил. Диагностировать болезнь у них сложнее.
Диагностика
Наиболее часто воспалению легких предшествует заболевание верхних дыхательных путей – ОРЗ, простуда, грипп, трахеит и другие. Одна болезнь плавно перетекает в другую, и даже врачу не всегда удается «словить» этот момент. Поэтому важно повторно прийти на консультацию, если лечение простудного заболевания не помогает, и улучшений нет. Для диагностики пневмонии первично проводят следующие мероприятия.
1. Сбор анамнеза. Пациент опрашивается на предмет жалоб, продолжительности болезни, наличие сопутствующих заболеваний, принимаемом лечении. Врач задает ряд вопросов. «Начинаете ли вы часто дышать или задыхаетесь, когда отдыхаете? Когда впервые появился кашель, и как он изменился со временем? Откашливаете ли вы желтую, розовую или зеленую мокроту? При вдохе или выдохе ощущаете или нет боль в области груди?».

2. Выслушивание легких. Следующим шагом проводится аускультация. Врач просит оголить верхнюю часть тела и правильно, глубоко дышать. С помощью фонендоскопа он будет слушать, как раскрываются легкие, и какой при этом получается звук. При подозрении на пневмонию выслушивание проводится особенно тщательно, обязательно спереди и сзади. Врач может постукивать по спине, засекать секундомером время вдоха и выдоха. На воспаление легких указывает поверхностное бронхиальное дыхание и отставание пораженной стороны. Кроме того, отчетливо слышны мелкопузырчатые хрипы, шумы, скрежет. Простукивание позволяет примерно определять зону поражения – непосредственно над ней отзвук короткий, глухой.
3. Диагностическое исследование. Чтобы подтвердить диагноз и установить причину воспаления легких, врач назначит ряд анализов. Выявление пневмонии может включать в себя разный набор тестов.
Основные методы
Наиболее доступным и достоверным способом диагностировать пневмонию является проведение рентгенографии грудной клетки или флюорографии, если пациент старше 15 лет. Снимок позволяет увидеть очаги воспаления, которые называют «затемнениями». На деле они представляют собой белые пятна, потому как изображение – это негатив. Диагностика проводится в комплексе с лабораторно-инструментальными исследованиями, что позволяет отличать воспаление легких от схожих по симптоматике болезней. Стандартный набор анализов, необходимый для постановки диагноза включает в себя:
- рентген грудной клетки (флюорография);
- лабораторный анализ мокроты;
- общий анализ крови.
На пневмонию указывают очаговые затемнения на снимке. При этом также наблюдается деформация и усиление сосудисто-легочного рисунка. Пятна могут иметь разный диаметр: до 3 мм считаются мелкоочаговыми, 4-7 мм – среднеочаговыми, 8-12 – крупноочаговыми. Если воспалением легких болеет ребенок, то вовлекаются нижние отделы, а размер затемнений составляет 1-2 мм.
Кровь при пневмонии имеет следующие отклонения от нормы: повышается количество лейкоцитов, СОЭ, нейтрофилов, наблюдается сдвиг лейкоцитарной формулы влево. Мокрота имеет воспалительный характер – в ней появляются лейкоциты. В выделениях обнаруживаются спирали Куршмана, эпителиальные клетки, элементы крови, кристаллы Шарко-Лейдена, альвеолярные макрофаги. Посев мокроты на питательные среды позволяет выявить возбудителя и правильно выбрать антибиотик для лечения.
Внимание! При воспалении легких рентген делают как минимум дважды: при поступлении в больницу и при выписке.

Дополнительные методы
При подозрении на осложнения пневмонии (абсцесс, отек легких, плеврит, обструкция и другие) назначаются дополнительные анализы и исследования. Кроме того, они необходимы, если нужно провести дифференциальный анализ. Пневмония имеет схожие клинические проявления с рядом других заболеваний дыхательной системы. Важно исключить туберкулез и раковые опухоли.
1. КТ, МРТ (компьютерная томография, магнитно-резонансная томография). Оба исследования дают объемное изображение легких и других органов. Это позволяет обнаруживать различные осложнения, новообразования, инородные предметы. При КТ используются рентген лучи, которые более эффективны для диф-диагностики туберкулеза. При МРТ сканирование электромагнитное, и лучше показывает состояние мягких тканей, сосудов, суставов. Его могут назначить для дифференциации пневмонии и опухоли.
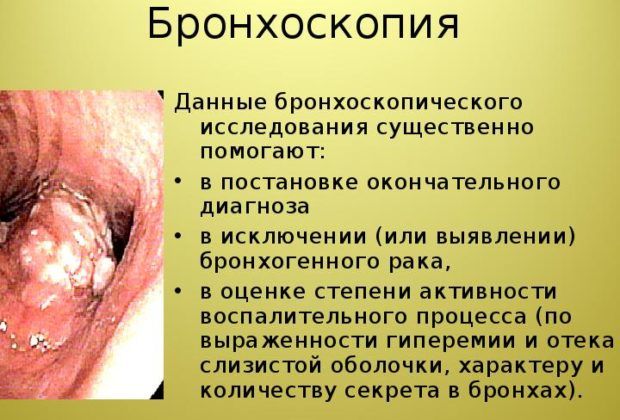
2. Бронхоскопия. Эндоскопический метод исследования, позволяющий узнавать о наличии опухолей, воспалений, инородных тел в бронхолегочной системе.
3. Микроскопия мазков мокроты. При подозрении на атипичного возбудителя или туберкулез, мазки окрашивают по Цилю-Нильсену. Чтобы дифференцировать пневмококки, стрептококки, стафилококки, окраску проводят по Грамму.
4. Биохимический анализ крови, УЗИ сердца. Назначаются для исключения осложнений со стороны других органов.
В заключение, диагноз «воспаление легких» должен основываться на результатах рентгенологического и лабораторно-инструментального исследования.
Имеет значение установление этиологии заболевания. Пневмония бывает пневмококковая, стрептококковая, стафилококковая, вирусная, аспирационная (наиболее часто при проглатывании инородных тел детьми, попадании рвотных масс в дыхательные пути).
Диагностика также позволяет выявлять степень и характер поражения легких: очаговая, крупозная, долевая, сегментарная пневмония. Лечение назначается соответственно типу воспаления. Зачастую требуется госпитализация пациента. Антибиотики при таком диагнозе вводятся внутривенно либо внутримышечно. Домашний режим лечения возможен, если диагностирована начальная стадия воспаления, и человек берет всю ответственность за здоровье на себя.
Источник
Пневмония – это воспалительный процесс преимущественно инфекционной этиологии, поражающий все структурные элементы легочных тканей. В пульмонологической практике это заболевание встречается у людей любого возраста: от грудничков до взрослых и пожилых людей, и является крайне опасным. Пульмонологи классифицируют пневмонию по различным признакам на несколько форм и видов, каждый из которых требует назначения определенной терапии.
Диагностика пневмонии начинается с осмотра и опроса пациента, сбора анамнеза, и включает ряд лабораторных и инструментальных методов обследования. Диагностические мероприятия необходимы для определения этиологии и выраженности патологического процесса, оценки вероятности развития осложнений, а также для дифференцирования пневмонии от других видов поражения легких.
Кому назначается обследование
Заподозрить тяжелое легочное заболевание каждый может самостоятельно. Для пневмонии характерно быстрое развитие лихорадочных явлений, кашля, признаков интоксикации, рост температуры до значений 38 градусов и выше. Необходимо обратиться к терапевту или пульмонологу и пройти обследование с целью диагностирования пневмонии, если присутствуют следующее симптомы:
Боли в грудной клетке
- затрудненное дыхание, одышка;
- боли в области грудной клетки;
- сильная потливость;
- снижение общего тонуса, выраженная слабость;
- отсутствие аппетита;
- цианоз кожных покровов;
- малопродуктивный кашель с отделением небольшого количества мокроты слизистого, гнойного характера, иногда с вкраплениями крови.
Для клиники пневмонии характерна сильнейшая интоксикация, которая может проявляться тахикардией, аритмией, тошнотой и рвотой, абдоминальными болями.
Способы диагностировать пневмонию
Сбор анамнеза
На первом этапе врач опрашивает пациента, анализирует его жалобы. Также он выясняет, были ли в последнее время переохлаждения, вирусные респираторные заболевания, присутствует ли в жизни пациента влияние профессиональных и иных вредностей, которые могут спровоцировать воспаление легких.
После этого проводится клинический осмотр пациента. Подозрение на пневмонию дает цианоз кожных покровов, особенно в области носогубного треугольника, западение межреберных промежутков.
Также осмотр включает перкуссию и аускультацию (выслушивание легких). Перкуссией называется метод простукивания участка тела и анализ возникающих при этом звуков. Доктор постукивает пальцами по грудной клетке в проекции легких и слушает звуки, определяя размеры и формы парного органа, выявляя патологические участки.
Аускультация предполагает прослушивание дыхания при помощи стетоскопа. При пневмонии наблюдаются такие признаки, как ослабление альвеолярного дыхания, прослушивается бронхиальное дыхание на участках, где его в норме неслышно, а также выслушиваются мелкопузырчатые влажные хрипы.
Если первичная диагностика позволяет предположить воспалительный процесс в легких, то пациенту назначаются:
- общеклинический анализ крови для выявления признаков воспаления и оценки состояния пациента;
- бактериоскопия мокроты (изучение мокроты под микроскопом);
- бактериологический посев мокроты (для оценки количественного показателя возбудителя, определения его типа и чувствительности к антибиотикам);
- рентген легких в передней и боковой проекции.
Эти методы обследования являются обязательными. В некоторых случаях, чтобы правильно поставить диагноз, врачу могут потребоваться данные и других диагностических исследований. По показаниям могут быть назначены:
Бронхоскопия
- исследование функции внешнего дыхания (если у пациента нарушена вентиляция легких);
- анализ газового состава и кислотно-основного состояния крови (в случаях выявления тяжелой дыхательной недостаточности);
- серологические анализы (при атипичных формах пневмонии);
- томография легких (если врач подозревает развитие деструкции или опухолевого процесса в легких);
- бронхоскопия – исследование бронхолегочной системы при помощи оптоволоконного аппарата (назначается, если у пациента присутствует кровь в мокроте, есть основания подозревать развитие опухолевого процесса, а также при затяжном или осложненном течении болезни);
- исследование плевральной жидкости, получаемой методом пункции (при выявлении распространения патологического процесса на полость плевры);
- биохимический анализ крови (назначается пожилым пациентам при тяжелом, длительно осложненном протекании воспалительного процесса);
- сцинтиграфия легких – один из методов лучевой диагностики для оценки функциональности легочных тканей (назначается при подозрении на тромбоэмболию легочной артерии).
Показатели, свидетельствующие о пневмонии
В общем анализе крови выявляется повышение скорости оседания эритроцитов до 20-25 мм/час при очаговой пневмонии, при тяжелом крупозном поражении – до 50-60 мм/час. Критерием пневмонии в анализе крови считается повышение числа лейкоцитов (в основном за счет увеличения незрелых палочко-ядерных нейтрофилов), увеличение содержания в формуле крови лимфоцитов, эозинофилов и базофилов.
При микроскопическом исследовании мокроты оценивают её цвет и характер (желтовато-зеленая гнойная мокрота, иногда с примесями крови), консистенцию (при крупозной форме – вязкая, если развивается отек легкого – жидкая). Если у мокроты присутствует неприятный запах, это свидетельствует о развитии деструкции, гнойного процесса в легких. Мокроту высевают на специальные питательные среды, чтобы определить возбудителя воспалительного процесса.
Рентгенологическое исследование – наиболее информативный метод для постановки диагноза. Он позволяет установить:
Рентген легких
- наличие и локализацию очага патологического процесса (на рентгенограмме он выглядит как более светлое пятно);
- структурные изменения легочной ткани;
- распространенность воспаления;
- наличие поражения плевральной полости;
- изменения корней легких;
- наличие или отсутствие деструктивных изменений.
При очаговой пневмонии на снимке видны группы небольших очагов воспаления, иногда сливающихся, усиление рисунка легких, расширение корня пораженного легкого. При крупозной пневмонии на снимке видно затемнение пораженной доли легкого.
Также рентген позволяет провести дифференциальную диагностику пневмонии. Очень важно определить, какой процесс спровоцировал симптоматику легочного поражения. Пневмонию дифференцируют от полостных раковых опухолей, туберкулеза.
Компьютерная томография – самый информативный на сегодняшний день диагностический метод, позволяющий выявить локализацию даже очень маленьких очагов воспалительного процесса, выяснить детали патологии. Применение КТ ограничено лишь высокой стоимостью таких исследований, отсутствием томографов в большинстве обычных медицинских учреждений.
Диагноз «пневмония» формулируется с указанием следующих критериев:
Компьютерная томография
- этиология заболевания;
- локализация и распространение воспалительного процесса (какой сегмент или доля поражены, левостороннее, правостороннее или двустороннее течение);
- тяжесть заболевания;
- наличие или отсутствие осложнений;
- этап развития патологического процесса (начальный, развернутый, реконвалесценция);
- наличие или отсутствие дополнительных патологий.
Пневмония – тяжелое и опасное заболевание, требующее всесторонней и полной диагностики для назначения адекватного эффективного лечения. При выявлении воспалительного процесса в легких пациенту требуется госпитализация, в домашних условиях не удастся провести необходимую действенную терапию.
Источник
Такое опасное инфекционное заболевание как пневмония требует незамедлительного лечения. Если есть подозрения, обязательно нужно сдать анализы на пневмонию.
Симптоматика пневмонии
Статистика, увы, свидетельствует, что почти каждый второй житель планеты сталкивался с этим недугом. Еще до сдачи анализов на пневмонию определить болезнь можно по таким признакам:
- Больного бросает в жар, температура поднимается стремительно до 39-40 градусов;
- Частый кашель с обильной мокротой, в которой можно заметить кровянистые и гнойные массы;
- При небольших физических нагрузках и даже в состоянии покоя мучает одышка;
- В груди дискомфортное состоянии;
- Общая слабость, потливость, плохой аппетит и сон из-за воспалительного процесса и интоксикации.
Иногда пневмония протекает почти бессимптомно, есть лишь сухой кашель, слабость и боли в голове.
Какие анализы нужны при подозрении на пневмонию
Пневмония успешно лечится. Но пациенту может грозить гибель. Вот почему так важно быстро определить болезнь и начать лечение. Если симптомы вызывают у доктора подозрения, то он обязательно направит на:
- Общий анализ крови;
- Тест на мокроту;
- Тест на мочу;
- Биохимический анализ крови;
- Флюорографию.
Особенно важный показатель — тест на кровь. Не всегда такой тест отражает проблему. Если иммунитет слабый, то в крови не будет никаких заметных изменений.
Дополнительные исследования
Нередко назначают (в дополнение к основным анализам) УЗИ сердца, так как при воспалении легких страдает и сердце. Нарушения в работе этого органа могут быть следствием пневмонии, либо самостоятельным заболеванием, требующим лечения. Так как наличие еще и воспаления легких приведет к ухудшению.
Еще один дополнительный метод – бронхоскопия. Это эндоскопический метод, благодаря которому можно обнаружить инородные предметы в легких, опухли и воспаления, аномалии в развитии легких, бронхов.
Какие виды пневмонии бывают
Пневмония может возникать по разным причинам. Поэтому различают:
- Внебольничная форма. Встречается чаще всего;
- Госпитальное воспаление легких. Это в том случае, если до поступления в стационар у больного не было никаких признаков этого заболевания;
- Аспирационное воспаление легких. Такая форма недуга образуется при попадании в организм болезнетворных микроорганизмов – чаще вирусов и бактерий, реже кишечной палочки;
- Атипичная пневмония – самая тяжелая форма недуга. Она образуется на основе атипичной микрофлоры (различные грибки, хламидии, микоплазмы и так далее).
Любая форма пневмонии требует комплексного адекватного лечения, опирающегося на точные анализы.
Как передается инфекция
 Пневмония вызывается обычно такими патологическими микроорганизмами как стафилококки, пневмококки и гемофильная палочка. Крайне редко недуг вызывают клебсиеллы, кишечная палочка. В этом случае болезнь протекает особенно тяжело.
Пневмония вызывается обычно такими патологическими микроорганизмами как стафилококки, пневмококки и гемофильная палочка. Крайне редко недуг вызывают клебсиеллы, кишечная палочка. В этом случае болезнь протекает особенно тяжело.
Передается болезнь через предметы обихода и вещи, на которые вместе с мокротой попали бактерии, через руки, воздушно-капельным путем.
Но речь идет только о путях передачи – не самого воспаления легких, а лишь возбудителя недуга. А далее разовьется болезнь или нет, зависит от иммунитета человека.
Общий анализ крови при воспалении легких
Общий анализ крови показывает сразу несколько важных параметров.
Эритроциты
Эти компоненты крови разносят кислород по клеткам организма. При простудных заболеваниях их количество падает. А при воспалении легких может немного увеличиться, чтобы дать отпор болезнетворным бактериям и вирусам.

Ретикулоциты
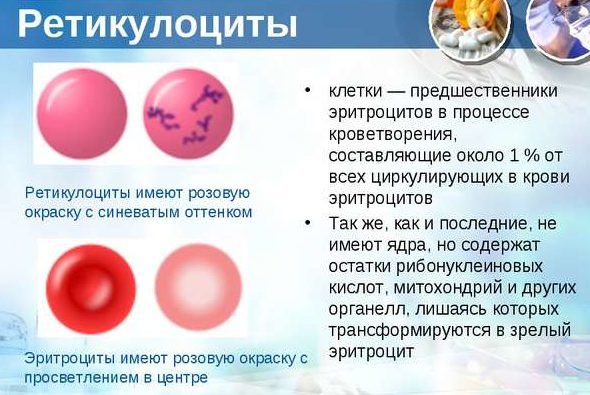
Это такие клетки, которые образуются костным мозгом. Из них впоследствии рождаются истинные эритроциты. Если в организме проблемы, то ретикулоцитов в крови становится больше, для того, чтобы переродиться в эритроциты и пополнить ряды «борцов» с бактериями и вирусами. Массовая гибель эритроцитов – кровеносных телец, осаждение эритроцитов по результатам анализа говорит о воспалительном процессе.
Тромбоциты
Даже при воспалении их количество должно оставаться неизменным, количество имеет значение только при свертываемости крови.

Лейкоциты
Это клетки иммунной системы, которые непосредственно борются с чужеродными бактериями и выводят продукты их жизнедеятельности. Высокое содержание лейкоцитов говорит о том, что в данном случае идет воспалительный процесс с присутствием бактерий, например, пневмококковой пневмонии.

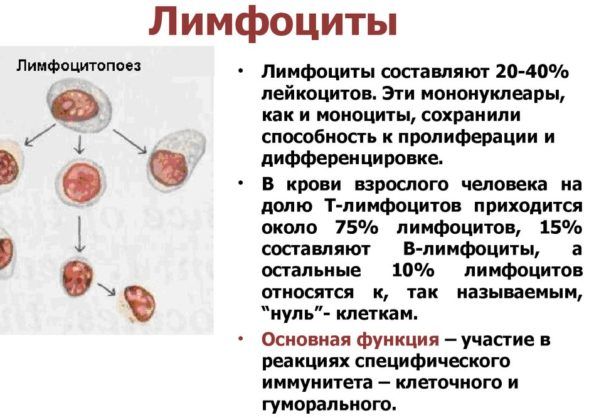
Лимфоциты
Их увеличение говорит о вирусном происхождении пневмонии. Эти клетки ответственны за распознавание болезнетворных «пришельцев», а также за выработку антител.
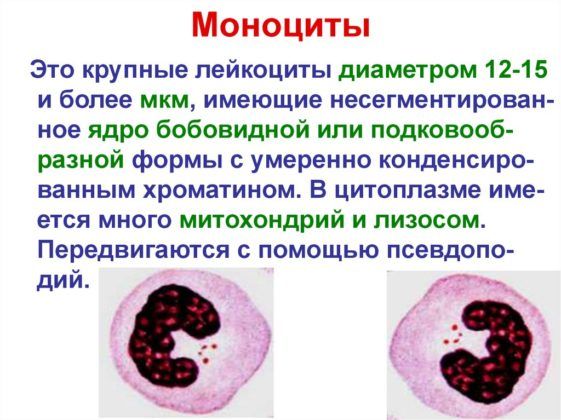
Моноциты
Это крупные иммунные клетки, которые борются с инфекцией. Если их много, то тест прямо указывает на наличие воспаления в легких. Эти клетки выводят болезнетворные микроорганизмы, а также обезвреживают мертвые клетки организма.
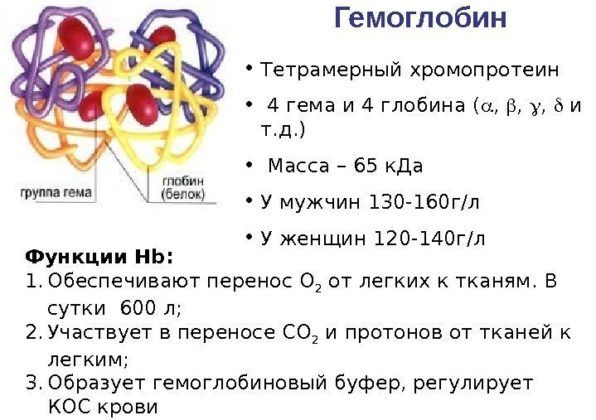
Гемоглобин
Это компонент эритроцитов, который способствует поглощению кислорода в легких и высвобождению его в тканях. Если гемоглобин падает, это говорит о воспалительном процессе и снижении иммунной защиты организма.
СОЭ
Это показатель скорости осаждения эритроцитов. То, с какой скоростью выпадают в осадок эритроциты, говорит о степени воспалительного процесса. СОЭ можно считать одним из главных показателей при сборе анализов на пневмонию. Существуют нормы СОЭ для детей, взрослых, беременных, показатели различны.

Биохимический анализ крови
Биохимический анализ крови – один из главных показателей, с которого и начинают. Он показывает происходящие метаболические процессы организме:
- Сбои в работе внутренних органов;
- Присутствие патологической флоры, а также продуктов их жизнедеятельности. А это, в свою очередь, показывает на степень заболевания.
Берут такой тест из вены. И в бланке результата биохимического анализа крови указаны три графы: норма, реальное положение, степень отклонения от нормы. Ели бланк заполнен вручную лаборантом, значит анализы приводились вручную, если автоматически – то и система анализа также автоматическая.
Лучшими показателями считают те, что выполняются комбинированно – вручную и автоматически. Автомат не может дать реальную картину: состав крови может различаться в зависимости от изменений, связанных с гормональным сбоем, сменой питания, режима сна и отдыха и так далее. Биохимический анализ крови может меняться даже при прорезывании зубов.
Анализ мокроты
Анализ мокроты указывает на степень поражения организма пневмонией, а также на причину возникновения воспаления. Если и биохимический анализ крови, и общий указывает на наличие проблемы, то обязательно делается посев мокроты. И он указывает на конкретные грибки и бактерии, а также их реакцию на те или иные препараты. Можно получить и дополнительные сведения:
- Если в выделениях есть кровянистые вкрапления, то это свидетельствует об очаговой или крупозной пневмонии — поражении всей доли легкого;
- Если мокрота ярко-желтая, то, скорее всего, речь идет об аллергическом течении болезни;
- Желчные пигменты в мокроте указывают на очень серьезное поражение, когда часть легких уже начала постепенно заполняться кровью.
Сложно взять мокроту на анализ у малышей. Они склонны ее проглатывать. Поэтому чаще всего берут слизь из носа на анализы.
Общий анализ мочи
Еще один важный показатель – общий анализ мочи. У здорового человека моча прозрачная, без осадка, с характерным желто-коричневым цветом (цвет может меняться из-за употребления некоторых продуктов, но это не говорит о патологии). При воспалении легких и пневмонии в моче наблюдается осадок, сама жидкость мутная. Это говорит о наличии белка, а он свидетельствует о воспалении.

Рентгенологическое исследование
 При подозрении на пневмонию человека отправляют еще и на рентгенологическое обследование. Этот метод дает возможность увидеть очаги поражения легких пневмонией. Эти патологические участки отражаются темным светом на снимке.
При подозрении на пневмонию человека отправляют еще и на рентгенологическое обследование. Этот метод дает возможность увидеть очаги поражения легких пневмонией. Эти патологические участки отражаются темным светом на снимке.
Есть еще и компьютерная томография. Она позволяет увидеть патологию в деталях, в самом ее зародыше. Это более точное обследование – даже небольшие рубцы от перенесенного ранее недуга не останутся незамеченными.
Все названные методы исследования дают в совокупности истинную картину происходящих процессов в организме, позволяют определить причины заболевания, степень поражения легких, а также состояние иммунной системы. В итоге врач назначит адекватное лечение.
В каких случаях полагается госпитализация
Не всегда больного с пневмонией направляют на стационарное лечение. Это необходимо только для пожилых людей и детей, а также беременных женщин. Остальные пациенты могут получить лечение и в домашних условиях. Но все зависит от состояния. Госпитализации подлежат те пациенты, у которых:

При тяжелой дыхательной недостаточности стоит госпитализировать больного
- Тяжелая дыхательная недостаточность;
- Нарушение сознания;
- Требуется вентиляция легких с помощью специальной аппаратуры;
- Состояние стремительно ухудшается;
- Поражено несколько долей легких;
- Артериальное давление упало;
- Количество мочи резко сократилось.
При наличии хотя бы одного из признаков, больного направляют на больничное лечение в условиях стационара. Круглосуточное наблюдение з состоянием, принятие адекватных мер поможет быстрее справиться с критическим состоянием и полностью избавиться от болезни. Иммунитета против пневмонии не образуется. Но вакцинация от гриппа поднимает общий уровень иммунитета, что убережет от заражения пневмонией.
Видео по теме: Диагностика и лечение пневмонии
Источник


