Дышать кислородом при пневмонии у

Одно из последствий коронавирусной инфекции — пневмония. Она может быть разной степени тяжести. По каким критериям реаниматологи решают, что пациента необходимо подключить к аппарату искусственной вентиляции легких (ИВЛ)? Болезненная ли это манипуляция? Порталу «Здоровые люди» (24health.by)
рассказала об этом Ольга Светлицкая, врач-анестезиолог-реаниматолог, к.м.н., доцент кафедры анестезиологии и реаниматологии БелМАПО.
Фото: upulmanologa.ru
Вирусная пневмония
Вирусы — уникальная форма жизни. Чтобы размножаться, им необходимо вставить свой генетический материал в клетку хозяина. Респираторные вирусы, соответственно, поражают клетки, которые выстилают поверхность верхних и нижних дыхательных путей, постепенно их разрушая. Это выражается в виде всем знакомых насморка, трахеита, ларингита.
Все намного сложнее, если вирусы поражают нижние дыхательные пути. В этом случае развивается вирусная пневмония. Чем больше объем поражения и ниже сопротивляемость организма, тем она тяжелее. У части пациентов может развиться наиболее тяжелая форма острой дыхательной недостаточности — острый респираторный дистресс-синдром. Это состояние еще называется некардиогенный отек легких.
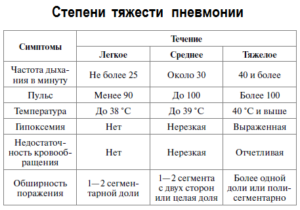
Лечение пневмонии
Главное проявление респираторного дистресс-синдрома — падение уровня кислорода в артериальной крови в результате нарушения его транспорта из просвета альвеол в легочные капилляры. Чаще всего такое осложнение вызывают вирусы гриппа А, респираторный синцитиальный вирус (РС-вирус), вирусы парагриппа, риновирус и коронавирусы, включая COVID-19.
Лечение в этом случае поддерживающее и обычно включает в себя кислородную терапию. У пациентов с пневмониями уровень кислорода в крови мы контролируем с помощью специального прибора — пульсоксиметра. Это процедура простая и безболезненная. Медсестра или доктор надевают пациенту на палец специальный датчик — и через несколько секунд на дисплее появляется процентное содержание кислорода в крови. Если уровень кислорода более 95% — все хорошо. Если ниже, врач будет разбираться, в чем причина. Если уровень кислорода менее 92%, требуется так называемая оксигенотерапия (кислородотерапия) — дополнительная подача кислорода.
Какие показания к ИВЛ?
Существует несколько уровней респираторной поддержки.
При средней тяжести пневмонии, когда еще нет существенного снижения уровня кислорода, многим пациентам достаточно носовых кислородных катетеров (канюль). Это небольшие пластиковые трубочки, которые вставляются в нос. Через них подается увлажненная воздушно-кислородная смесь. Такой метод позволяет увеличить концентрацию кислорода во вдыхаемом воздухе от 24% до 40% (в атмосферном воздухе — 21%). Это не доставляет практически никакого дискомфорта. Многим пациентам этого вполне хватает, они поправляются и без ИВЛ.
Иногда пациента переворачивают на живот, в так называемую прон-позицию. Это простая манипуляция позволяет улучшить вентиляцию тех зон легких, которые остаются плохо вентилируемыми в положении на спине. Это действенная мера. Сейчас она наряду с кислородотерапией широко применяется у пациентов с COVID-19.
Может использоваться кислородная маска, что позволяет обеспечить еще большую концентрацию кислорода во вдыхаемой воздушной смеси — до 60%.
Если проводимая кислородотерапия с помощью носовых катетеров или маски не помогает, уровень кислорода в крови не увеличивается (менее 90%), пациент утомлен, в дыхании участвует вспомогательная дыхательная мускулатура, принимается решение о переводе на искусственную вентиляцию легких.
Как делается ИВЛ?
В горло (трахею) под контролем ларингоскопа вводится пластиковая эндотрахеальная трубка, размер которой зависит от физических параметров пациента. На ее конце расположена манжетка, которая после введения раздувается и герметизирует дыхательные пути, чтобы не было затекания слюны и другой жидкости. После этого к эндотрахеальной трубке подключают респираторный контур, через который аппарат подает увлажненную воздушно-кислородную смесь. Это позволяет значительно увеличить концентрацию кислорода и снять нагрузку с пациента в осуществлении процесса дыхания.
Процедура некомфортная, поэтому пациент вводится в медикаментозный сон при помощи седативных лекарственных средств. Это не наркоз и не кома, больше похоже на сон.
Человек может находиться в таком состоянии от нескольких дней до нескольких недель в зависимости от тяжести пневмонии и общего состояния здоровья. В этот период еда поступает пациенту через зонд. Можно вводить питание и внутривенно, однако доказано, что при пневмонии лучше кормить через естественные пути — желудочно-кишечный тракт. Используется специализированное сбалансированное питание, разработанное для реанимационных отделений. Но если родные принесут бульон и другую домашнюю еду, ее также введут через зонд.
Глаза пациента закрыты стерильными салфетками. Так мы защищаем их от пересыхания. Иногда руки пациента фиксируются к кровати мягкими манжетами, чтобы в случае неожиданного пробуждения он не выдернул трубки и не навредил себе.
Каждые два часа пациента поворачивают на правый, левый бок, спину, чтобы не образовались пролежни, а также на живот — для лучшего газообмена в легких.
Врачи постоянно видят содержание кислорода в крови на мониторе и могут корректировать работу аппарата ИВЛ. Вначале он полностью замещает дыхание пациента, а затем помогает дышать. Когда мы видим, что наступает улучшение, начинаем будить пациента и учить его дышать самостоятельно. К критериям улучшения относятся исчезновение симптомов заболевания, которое вызвало необходимость в ИВЛ. В случае с тяжелыми пневмониями это снижение температуры, признаков общего воспаления, улучшение лабораторных показателей, данных рентгенографии легких (хотя при вирусных пневмониях улучшение картины на рентген-снимках может сразу не наступать).
Время, когда пациент начинает приходить в себя, самое важное для контакта. Многие люди не помнят, что с ними произошло. Просыпаясь в реанимации, не понимают, где они находятся, что с ними происходит. Вокруг чужие лица. Сейчас эти лица еще и скрыты под масками и очками. И медицинскому персоналу надо мягко все объяснить, поговорить с человеком. Некоторые пациенты в дальнейшем могут испытывать ПИТ-синдром (последствия интенсивной терапии): тревожность, депрессию.
Научить заново дышать пациента, который перенес острый респираторный дистресс-синдром, непросто. На это уходят дни, недели. Особенно трудно перевести на самостоятельное дыхание пожилых людей и пациентов с сопутствующей тяжелой хронической патологией. Это сложная командная работа с обязательным участием реабилитолога.
Источник
Одно из последствий коронавирусной инфекции – пневмония. Она может быть разной степени тяжести. По каким критериям реаниматологи решают, что пациента необходимо подключить к аппарату искусственной вентиляции легких (ИВЛ)? Болезненная ли это манипуляция? Рассказывает Ольга Светлицкая, врач-анестезиолог-реаниматолог, к.м.н., доцент кафедры анестезиологии и реаниматологии БелМАПО.
Что такое вирусная пневмония?
Вирусы – уникальная форма жизни. Чтобы размножаться, им необходимо вставить свой генетический материал в клетку хозяина. Респираторные вирусы, соответственно, поражают клетки, которые выстилают поверхность верхних и нижних дыхательных путей, постепенно их разрушая. Это выражается в виде всем знакомых насморка, трахеита, ларингита.
Все намного сложнее, если вирусы поражают нижние дыхательные пути. В этом случаем развивается вирусная пневмония. Чем больше объем поражения и ниже сопротивляемость организма, тем она тяжелее. У части пациентов может развиться наиболее тяжелая форма острой дыхательной недостаточности – острый респираторный дистресс-синдром. Это состояние еще называется некардиогенный отек легких.
Главное проявление респираторного дистресс-синдрома – падение уровня кислорода в артериальной крови в результате нарушения его транспорта из просвета альвеол в легочные капилляры. Чаще всего такое осложнение вызывают вирусы гриппа А, респираторный синцитиальный вирус (РС-вирус), вирусы парагриппа, риновирус и коронавирусы, включая COVID-19.
Как проходит лечение пневмонии?
Лечение в этом случае поддерживающее и обычно включает в себя кислородную терапию. У пациентов с пневмониями уровень кислорода в крови мы контролируем с помощью специального прибора – пульсоксиметра. Это процедура простая и безболезненная. Медсестра или доктор одевают пациенту на палец специальный датчик – и через несколько секунд на дисплее появляется процентное содержание кислорода в крови. Если уровень кислорода более 95 % – все хорошо. Если ниже, врач будет разбираться, в чем причина. Если уровень кислорода менее 92 %, требуется так называемая оксигенотерапия (кислородотерапия) – дополнительная подача кислорода.
Какие показания к ИВЛ?
Существует несколько уровней респираторной поддержки.
При средней тяжести пневмонии, когда еще нет существенного снижения уровня кислорода, многим пациентам достаточно носовых кислородных катетеров (канюль). Это небольшие пластиковые трубочки, которые вставляются в нос. Через них подается увлажненная воздушно-кислородная смесь. Такой метод позволяет увеличить концентрацию кислорода во вдыхаемом воздухе от 24 % до 40% (в атмосферном воздухе – 21 %). Это не доставляет практически никакого дискомфорта. Многим пациентам этого вполне хватает, они поправляются и без ИВЛ.
Иногда пациента переворачивают на живот, в так называемую прон-позицию. Это простая манипуляция позволяет улучшить вентиляцию тех зон легких, которые остаются плохо вентилируемыми в положении на спине. Это действенная мера. Сейчас она наряду с кислородотерапией широко применяется у пациентов с CоVID-19.
Может использоваться кислородная маска, что позволяет обеспечить еще большую концентрацию кислорода во вдыхаемой воздушной смеси – до 60 %.
Если проводимая кислородотерапия с помощью носовых катетеров или маски не помогает, уровень кислорода в крови не увеличивается (менее 90 %), пациент утомлен, в дыхании участвует вспомогательная дыхательная мускулатура, принимается решение о переводе на искусственную вентиляцию легких .
Как делается ИВЛ?
В горло (трахею) под контролем ларингоскопа вводится пластиковая эндотрахеальная трубка, размер которой зависит от физических параметров пациента. На ее конце расположена манжетка, которая после введения раздувается и герметизирует дыхательные пути, чтобы не было затекания слюны и другой жидкости. После этого к эндотрахеальной трубке подключают респираторный контур, через который аппарат подает увлажненную воздушно-кислородную смесь. Это позволяет значительно увеличить концентрацию кислорода и снять нагрузку с пациента в осуществлении процесса дыхания.
Процедура некомфортная, поэтому пациент вводится в медикаментозный сон при помощи седативных лекарственных средств. Это не наркоз и не кома, больше похоже на сон.
Человек может находиться в таком состоянии от нескольких дней до нескольких недель в зависимости от тяжести пневмонии и общего состояния здоровья. В этот период еда поступает пациенту через зонд. Можно вводить питание и внутривенно, однако доказано, что при пневмонии лучше кормить через естественные пути – желудочно-кишечный тракт. Используется специализированное сбалансированное питание, разработанное для реанимационных отделений. Но если родные принесут бульон и другую домашнюю еду, ее также введут через зонд.
Глаза пациента закрыты стерильными салфетками. Так мы защищаем их от пересыхания. Иногда руки пациента фиксируются к кровати мягкими манжетами, чтобы в случае неожиданного пробуждения он не выдернул трубки и не навредил себе.
Каждые два часа пациента поворачивают на правый, левый бок, спину, чтобы не образовались пролежни, а также на живот – для лучшего газообмена в легких.
Врачи постоянно видят содержание кислорода в крови на мониторе и могут корректировать работу аппарата ИВЛ. Вначале он полностью замещает дыхание пациента, а затем помогает дышать. Когда мы видим, что наступает улучшение, начинаем будить пациента и учить его дышать самостоятельно. К критериям улучшения относятся исчезновение симптомов заболевания, которое вызвало необходимость в ИВЛ. В случае с тяжелыми пневмониями это снижение температуры, признаков общего воспаления, улучшение лабораторных показателей, данных рентгенографии легких (хотя при вирусных пневмониях улучшение картины на рентген-снимках может сразу не наступать).
Время, когда пациент начинает приходить в себя, самое важное для контакта. Многие люди не помнят, что с ними произошло. Просыпаясь в реанимации, не понимают, где они находятся, что с ними происходит. Вокруг чужие лица. Сейчас эти лица еще и скрыты под масками и очками. И медицинскому персоналу надо мягко все объяснить, поговорить с человеком. Некоторые пациенты в дальнейшем могут испытывать ПИТ-синдром (последствия интенсивной терапии): тревожность, депрессию.
Научить заново дышать пациента, который перенес острый респираторный дистресс-синдром, непросто. На это уходят дни, недели. Особенно трудно перевести на самостоятельное дыхание пожилых людей и пациентов с сопутствующей тяжелой хронической патологией. Это сложная командная работа с обязательным участием реабилитолога.
Подписывайтесь на наш канал в Telegram, группы в Facebook, VK, OK, Twitter и будьте в курсе свежих новостей! Только интересные видео на нашем канале YouTube, присоединяйтесь
Материалы на сайте 24health.by носят информационный характер и предназначены для образовательных целей. Информация не должна использоваться в качестве медицинских рекомендаций. Ставит диагноз и назначает лечение только ваш лечащий врач. Редакция сайта не несет ответственности за возможные негативные последствия, возникшие в результате использования информации, размещенной на сайте 24health.by.
Читайте нас на Яндекс-дзен
Источник
Источник материала:
ОНТ
Кому нужен аппарат искусственной вентиляции легких и что он из себя представляет, рассказала об этом порталу 24health.by врач-анестезиолог-реаниматолог, доцент кафедры анестезиологии и реаниматологии БелМАПО Ольга Светлицкая.
У некоторых пациентов с пневмонией может развиться наиболее тяжелая форма острой дыхательной недостаточности – отек легких. Главное его проявление – падение уровня кислорода в артериальной крови, в результате чего нарушается его транспорт в легочные капилляры.
Как проходит лечение пневмонии?
Поддерживающее лечение в этом случае включает в себя кислородную терапию. У пациентов с пневмониями уровень кислорода в крови контролируют с помощью специального прибора – пульсоксиметра. Это процедура простая и безболезненная. С помощью датчика на пальце пациента врач отслеживает содержание кислорода в крови пациента. Если его уровень более 95 %, то все хорошо. Если – менее 92 %, то требуется дополнительная подача кислорода – кислородотерапия.
Какие существуют показания к ИВЛ?
При средней тяжести пневмонии, когда еще нет существенного снижения уровня кислорода, многим пациентам достаточно носовых кислородных катетеров (канюль), что практически безболезненно. Многим пациентам этого вполне хватает, они поправляются и без ИВЛ.
Иногда пациента переворачивают на живот, что позволяет улучшить вентиляцию тех зон легких, которые остаются плохо вентилируемыми в положении на спине. Сейчас этот метод широко применяют в лечении пациентов с CОVID-19. Также иногда может использоваться кислородная маска.
Если кислородотерапия с помощью носовых катетеров или маски не помогает, и пациент утомлен, в дыхании участвует вспомогательная дыхательная мускулатура – лишь в этом случае пациента решают переводить на ИВЛ.
Как делается ИВЛ?
В горло вводят пластиковую эндотрахеальную трубку, на конце которой находится манжетка. После введения она раздувается и герметизирует дыхательные пути, чтобы не было затекания слюны и другой жидкости. После этого к трубке подключают респираторный контур, благодаря которому аппарат подает увлажненную воздушно-кислородную смесь. Это позволяет увеличить концентрацию кислорода и снять нагрузку с пациента в дыхательном процессе.
Процедура некомфортная, поэтому пациент вводится в медикаментозный сон при помощи седативных лекарственных средств. Это не наркоз и не кома, больше похоже на сон. Человек в таком состоянии может находиться от нескольких дней до нескольких недель в зависимости от тяжести пневмонии. В этот период еду пациенту дают через зонд.
Также каждые несколько часов человека поворачивают на правый, левый бок, спину, чтобы не образовались пролежни, и на живот для лучшего газообмена в легких.
Врачи постоянно контролируют содержание кислорода в крови на мониторе и могут корректировать работу аппарата ИВЛ. Вначале он полностью замещает дыхание пациента, а затем помогает дышать. Когда врачи видят улучшение, они будят пациента и учат его дышать самостоятельно.
Фото: Noi.MD
Подписывайтесь на нас в Яндекс.Дзен и
Telegram
Чтобы разместить новость на сайте или в блоге скопируйте код:
На вашем ресурсе это будет выглядеть так
Кому нужен аппарат искусственной вентиляции легких и что он из себя представляет, рассказала об этом порталу 24health.by врач-анестезиолог-реаниматолог, доцент…
Источник
The New York Times публикует материал, написанный врачом неотложной помощи, специалистом по интубации и восстановлению дыхательных путей Ричардом Левитаном. Озаглавлен текст так – «Инфекция, которая молча убивает больных коронавирусом. Что я узнал за 10 дней лечения COVID-пневмонии в госпитале Белвью». Вот что пишет доктор, работавший на пике болезни в одной из нью-йоркских больниц.
Ирина Зиганшина
Одна из главных причин, по которым пандемия имеет такую неслыханную летальность, – пневмония, которую вирус вызывает на ранних стадиях болезни. Обычно в отделении неотложной помощи находятся пациенты с разными состояниями, начиная от серьезных: сердечные приступы, инсульты и травматические травмы, и заканчивая неопасными для жизни, такими как незначительные рваные раны, интоксикация, ортопедические травмы и мигрени. Сейчас же почти все пациенты скорой помощи имеют пневмонию, вызванную COVID-19.
«В течение первого часа моей первой смены я вставил дыхательные трубки двум пациентам, – пишет автор. – У пациента с ножевым ранением в плечо, которого мы просвечивали рентгеном, потому что боялись, что у него коллапс легкого, на самом деле была COVID-пневмония. У пациентов, которым мы делали компьютерную томографию из-за травмы при падении, мы случайно обнаружили COVID-пневмонию. У пожилых пациентов, потерявших сознание по неизвестным причинам, а также у ряда больных сахарным диабетом также была обнаружена эта болезнь. Но что нас действительно удивило, так это то, что никто из них не сообщало проблемах с дыханием, хотя рентгенограммы их грудной клетки показывали диффузную пневмонию, а уровень кислорода был ниже нормы. Как такое могло случиться?»
Как показывает практика, COVID-пневмония изначально вызывает форму кислородной недостаточности, которую из-за ее коварной, трудноуловимой природы можно назвать «молчаливой гипоксией».Пневмония – это, как правило, инфекционное заболевание легких, при котором альвеолы заполняются жидкостью. При этом пациент обычно чувствует дискомфорт в груди, боль при дыхании и другие проблемы с дыханием. Но в случае с COVID-пневмонией заболевшие не чувствуют одышки, даже когда их уровень кислорода падает. К тому времени, как они начинают что-то ощущать, у них уже, как правило, опасно низкий уровень кислорода и умеренная или тяжелая пневмония (это видно на рентгенограммах). Нормальная насыщенность кислородом для большинства людей –от 94% до 100%. У пациентов с COVID-пневмонией этот показатель может составлять всего 50%.
Большинство пациентов, продолжает автор, чувствовали себя больными в течение недели или около того: у них была лихорадка, кашель, расстройство желудка и усталость. Но задыхаться они начали только в тот день, когда пришли в больницу. Их пневмония явно продолжалась уже несколько дней, но к тому времени, как они почувствовали, что должны показаться врачу, они часто были уже в критическом состоянии.
Пациентов неотложек интубируют по самым разным причинам. Однако все, кто нуждается в этой процедуре, как правило, находятся в шоковом состоянии, имеют измененный психический статус или издают хрипы, пытаясь дышать. Те, кого интубируют из-за острой гипоксии, часто находятся без сознания или мучительно напрягают все свои мышцы, чтобы сделать вдох. Случаи с COVID-19выглядят совершенно иначе. Пациенты с COVID-пневмонией могут иметь удивительно низкие, почти несовместимые с жизнью показатели кислорода в крови – и при этом спокойно разговаривать по телефону. Почему это происходит?
Коронавирус поражает клетки легких, которые вырабатывают сурфактант – смесь поверхностно-активных веществ, которые выстилают альвеолы изнутри и помогают им не слипаться между вдохами. Когда COVID-пневмония вызывает воспаление, это приводит к разрушению альвеол и снижению уровня кислорода. При этом легкие какое-то время продолжают сохранять эластичность, так что больной все еще может выделять углекислый газ — а без накопления углекислого газа одышка не чувствуется. Чтобы компенсировать недостаток кислорода в крови, человек начинает дышать быстрее и глубже, но не осознает этого. Эта молчаливая гипоксия и физиологическая реакция на нее вызывают еще большее воспаление и разрушение большего количества альвеол, и пневмония усугубляется до тех пор, пока уровень кислорода не падает.
То есть человек травмирует свои собственные легкие, дыша все тяжелее и тяжелее. После этого у20% пациентов с COVID-пневмонией случается переход ко второй, более опасной фазе повреждения легких: жидкость накапливается, легкие теряют эластичность, уровень углекислого газа растет, и развивается острая дыхательная недостаточность. К тому времени, как человек начинает чувствовать проблемы с дыханием и попадает в больницу, у него уже опасно низкий уровень кислорода, и порой необходима искусственная вентиляция легких.
Из-за того что многие оказываются в больнице уже с тяжелой формой пневмонии, возникает дефицит аппаратов ИВЛ. Но и оказавшись на ИВЛ, многие умирают. Молчаливая гипоксия, быстро прогрессирующая до дыхательной недостаточности, объясняет случаи внезапной смерти пациентов с COVID-19, которые не чувствуют одышки до последнего момента.
Существует способ, с помощью которого больных COVID-пневмонией можно было бы раньше выявлять, а значит и эффективнее лечить. И это не коронавирусный тест, а устройство под названием пульсоксиметр, которое позволяет обнаружить скрытую гипоксию.
Пользоваться пульсоксиметром не сложнее, чем термометром. Прибор включается одной кнопкой, помещается на кончик пальца, а через несколько секунд на дисплее высвечиваются два числа: насыщение кислородом и частота пульса. Пульсоксиметры очень хороши в обнаружении проблем с оксигенацией и повышенной частотой сердечных сокращений.
Им пользуются врачи, чтобы поймать у себя COVID-19 на ранней стадии, когда уровень кислорода снижается, и вовремя принять меры. Вероятно, обнаружение гипоксии, раннее лечение и тщательный мониторинг помогли вылечиться и британскому премьер-министру Борису Джонсону.
Скрининг COVID-пневмонии с помощью пульсоксиметрии – независимо от того, проверяют ли люди себя на домашних устройствах или у врача, – может обеспечить систему раннего предупреждения о проблемах с дыханием, связанных с коронавирусом. Хотя тем, кто проводит скрининг самостоятельно, в любом случае необходимо консультироваться с врачом, чтобы убедиться в том, что они правильно интерпретируют результаты. Иногда пограничная и немного сниженная насыщенность кислородом – признак хронических проблем с легкими и не связана с COVID-19.
Всем, у кого был положительный результат теста на коронавирус, следует проводить пульсоксиметрический мониторинг в течение двух недель, в течение которых обычно развивается COVID-пневмония. Все, у кого есть кашель, усталость и лихорадка, также должны снимать показания пульсоксиметра, даже если они не проходили тестирование на вирус или их тест на мазок был отрицательным: тесты не всегда дают верный результат.
Оксиметры не являются точными на 100%, и это не панацея. Смертельные случаи будут в любом случае. Но сейчас, когда врачи разрываются от наплыва больных, необходимо раннее выявление и лечение начальной фазы COVID-пневмонии путем скрининга на скрытую гипоксию.
Не так давно «Новые Известия» уже писали о пульсоксиметре, в том числе и о том, что за какие-то несколько дней эпидемии этот прибор в интернет-магазинах подорожал в несколько раз. Но ведь наверняка уже набралось достаточно людей, которым он больше не нужен и они готовы поделиться им или продать.
Источник