Фармакотерапия при пневмонии у детей
Пневмония представляет собой одно из наиболее серьезных заболеваний у детей, особенно первых лет жизни. Как и у взрослых, в настоящее время пневмонию у детей разделяют на развившуюся во внебольничных условиях (внебольничная пневмония) и развившуюся в стационаре (нозокомиальная, госпитальная, внутрибольничная пневмония).
ВНЕБОЛЬНИЧНАЯ ПНЕВМОНИЯ
Внебольничная пневмония в зависимости от степени тяжести, возраста ребенка, фоновых заболеваний может лечиться как на дому, так и в стационаре. Особую категорию составляют случаи внебольничной пневмонии, требующие терапии в отделениях реанимации и интенсивной терапии. Этиология внебольничной пневмонии. Оптимальная терапия пневмонии у детей в ряде случаев трудно достижима, что связано, прежде всего, с ограниченными возможностями этиологической диагностики, что ведет к «…избыточной терапии, основанной на предположениях, оценках и мнениях». К сожалению, с 1993 г., когда R.Dagan написал эти слова, ничего принципиально не изменилось и новые диагностические методы, например, иммуноферментные, полимеразная цепная реакция (ПЦР), практически не повлияли на подходы к назначению антибактериальных и антивирусных препаратов. Установление этиологии инфекций нижних отделов дыхательных путей представляет большую проблему, причем не только для детей, но и для взрослых. Даже при применении современных методов исследования этиология пневмонии остается нерасшифрованной у 40-60% пациентов [Bartlett J.G., Dowell S.F., Mandell L.A. et al., 2000]. На основании клинико-рентгенологических данных, в большинстве случаев, невозможно дифференцировать вирусную и бактериальную пневмонию, так как клиническая картина редко укладывается в предлагаемые диагностические схемы (табл. 5-1). Как следует из данных по этиологии внебольничной пневмонии, во многих возрастных группах лидирующей причиной являются вирусы, однако нередко присоединяется бактериальная инфекция.
Таблица 5-1
Диагностические показатели для дифференциальной диагностики бактериальной и вирусной пневмонии у детей (Сводные данные, Churgay С.А., 1996)
| Диагностический | Бактериальная | Вирусная |
| показатель | пневмония | пневмония |
| Температура | >40″С | <40″С |
| Лейкоциты в крови | >15000 в 1мм3 | <15000 в 1мм3 |
| Лейкоцитарная формула: | ||
| — сегментоядерные | >10000 в 1 мм3 | ≤10000 в1 мм3 |
| — палочкоядерные | >500 в 1 мм3 | ≤500 в 1 мм3 |
| С-реактивный белок | в разведении 1:50 | отсутствует |
| СОЭ | ≥30 мм/час | <30 мм/час |
| Рентгенография органов | Расширение лёгочного поля и/или | Расширение лёгочного поля и/или |
| грудной клетки | мелкоочаговая, сливная, долевая | интерстициальная инфильтрация |
| или субсегментарная инфильтрация | диффузной или прикорневой | |
| локализации | ||
| Возможно наличие плеврального | Плевральный выпот нехарактерен | |
| выпота, который может достигать | и обычно небольшой и не | |
| значительных размеров и быстро | прогрессирует | |
| прогрессировать | ||
| Наличие лёгочных кист | Лёгочные кисты и абсцессы | |
| или абсцессов | отсутствуют |
Пневмония у детей также может иметь только бактериальную этиологию. В этой связи основу терапии внебольничной пневмонии составляют β-лактамы (амоксициллин, амоксициллин/клавуланат, цефалоспорины II-III поколения) и макролиды. Неэффективность начальной терапии β-лактамами может говорить как о резистентности микрофлоры, так и об «атипичной» этиологии пневмонии (Mycoplasma pneumoniae, Clamydia pneumoniae). При подозрении на последнее следует терапию β-лактамным антибиотиком дополнять макролидом или доксициклином (у старших детей) (табл. 5-2).
Этиология пневмонии у детей и эмпирический выбор антибактериальных препаратов
Таблица 5-2
| Возраст | Наиболее частые возбудители | Препараты выбора | Альтернативные препараты |
| Новорож денные | Стрептококк группы В, Enterobacteriaceae (E.coliи др.) | Ампициллин + гентамицин (в том числе и при листериозе) Амоксициллин/клавуланат или ампициллин/сульба ктам ± АГ | Цефотаксим ± гентамицин + ампициллин Имипенем |
| От 1 до 3 мес. | Вирусы (респираторно-синтици-альный, парагриппа, энтеровирусы), Enterobacteriaceae (E.coliи др.), H.influenzae, C.trachomatis, S.aureus, | Амоксициллин/клавуланат Ампициллин/сульбактам Ампициллин + Макролид | ЦС 11-111 |
| От 3 мес. до 5 лет | Вирусы, S.pneumoniae, H.influenzae | Внутрь: Амоксициллин, Амоксициллин/клавуланат, Макролид | Внутрь: Цефуроксим± макролид Парентерально: Ампициллин, ЦС II-IV, Карбапенем |
| Старше 5 лет | S.pneumoniae, M. pneumoniae, C.pneumoniae | Внутрь: Амоксициллин, Макролиды | Внутрь: Амоксициллин/ клавуланат, Цефуроксим Парентерально: ЦС II—IV, Карбапенем, Линкосамид |
| Пневмония, осложненная плевритом и деструкцией | S.pneumoniae, H.influenzae, Enterobacteriaceae, S.aureus | Парентеральна. Амоксициллин/клавуланат, Ампициллин/сульбактам | Парентеральна. ЦС II—IV, Цефазолин + АГ, Линкосамид + АГ, Карбапенем |
Сокращения: ЦС II—IV (цефуроксим, цефотаксим, цефтриаксон, цефоперазон, цефепим), АГ — аминогликозид (нетилмицин, амикацин)
Чувствительность к антимикробным препаратам возбудителей внебольничной пневмонии. В России большинство штаммов S.pneumoniae чувствительны к пенициллину, что позволяет использовать при лечении внебольничных пневмоний ампициллин, амоксициллин и цефалоспорины. К котримоксазолу более 1/3 штаммов пневмококка устойчивы (табл. 5-3). Пневмококки полностью устойчивы к гентамицину и другим аминогликозидам, поэтому терапия внебольничной пневмонии антибиотиками данной группы в амбулаторных условиях недопустима. β-гемолитический стрептококк группы A (Streptococcus pyogenes), стрептококк группы В (Streptococcus agalactiae), как правило, чувствительны к пенициллинам и цефалоспоринам. Большинство штаммов Н.influenzae чувствительны к аминопенициллинам (амоксициллину, ампициллину), азитромицину, цефалоспоринам II—IV поколений. Резистентность гемофильной палочки каминопенициллинам обусловлена продукцией β-лактамаз, но при этом сохраняется высокая чувствительность к амоксициллин/клавуланату и цефалоспоринам II—IV поколений. Сохраняется чувствительность внебольничных штаммов стафилококков к оксациллину, ингибиторозащищенным пенициллинам, линкосамидам (клиндамицину и линкомицину), цефалоспоринам.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Страницы: 1 2 3 4 5 6 7 8 9 10
Источник
Внебольничная пневмония в зависимости от степени тяжести, возраста ребенка, фоновых заболеваний может лечиться как на дому, так и в стационаре. Особую категорию составляют случаи внебольничной пневмонии, требующие терапии в отделениях реанимации и интенсивной терапии.
Этиология внебольничной пневмонии. Оптимальная терапия пневмонии у детей в ряде случаев трудно достижима, что связано, прежде всего, с ограниченными возможностями этиологической диагностики, что ведет к «…избыточной терапии, основанной на предположениях, оценках и мнениях». К сожалению, с 1993 г., когда R.Dagan написал эти слова, ничего принципиально не изменилось и новые диагностические методы, например, иммуноферментные, полимеразная цепная реакция (ПЦР), практически не повлияли на подходы к назначению антибактериальных и антивирусных препаратов.
Установление этиологии инфекций нижних отделов дыхательных путей представляет большую проблему, причем не только для детей, но и для взрослых. Даже при применении современных методов исследования этиология пневмонии остается нерасшифрованной у 40-60% пациентов [Bartlett J.G., Dowell S.F., Mandell L.A. et al., 2000].
На основании клинико-рентгенологических данных, в большинстве случаев, невозможно дифференцировать вирусную и бактериальную пневмонию, так как клиническая картина редко укладывается в предлагаемые диагностические схемы (табл. 5-1).
Как следует из данных по этиологии внебольничной пневмонии, во многих возрастных группах лидирующей причиной являются вирусы, однако нередко присоединяется бактериальная инфекция. Пневмония у детей также может иметь только бактериальную этиологию.
В этой связи основу терапии внебольничной пневмонии составляют Р-лактамы (амоксициллин, амоксициллин/клавуланат, цефалоспорины II-III поколения) и макролиды. Неэффективность начальной терапии Р-лактамами может говорить как о резистентности микрофлоры, так и об «атипичной» этиологии пневмонии (Mycoplasma pneumoniae, Clamydia pneumoniae). При подозрении на последнее следует терапию
| Диагностический показатель | Бактериальная пневмония | Вирусная пневмония |
| Температура | >40°С | <40°С |
| Лейкоциты в крови | >15000 в 1мм3 | <15000 в 1мм3 |
| Лейкоцитарная формула: | ||
| — сегментоядерные | >10000 в 1 мм3 | <10000 в 1 мм3 |
| — палочкоядерные | >500 в 1 мм3 | <500 в 1 мм3 |
| С-реактивный белок | в разведении 1:50 | отсутствует |
| СОЭ | >30 мм/час | <30 мм/час |
| Рентгенография органов грудной клетки | Расширение лёгочного поля и/или мелкоочаговая, сливная, долевая или субсегментарная инфильтрация Возможно наличие плеврального выпота, который может достигать значительных размеров и быстро прогрессировать Наличие лёгочных кист или абсцессов | Расширение лёгочного поля и/или интерстициальная инфильтрация диффузной или прикорневой локализации Плевральный выпот нехарактерен и обычно небольшой и не прогрессирует Лёгочные кисты и абсцессы отсутствуют |
Р-лактамным антибиотиком дополнять макролидом или доксициклином (у старших детей) (табл. 5-2).
Чувствительность к антимикробным препаратам возбудителей внебольничной пневмонии. В России большинство штаммов S.pneumoniae чувствительны к пенициллину, что позволяет использовать при лечении внебольничных пневмоний ампициллин, амоксициллин и цефапоспорины. К котримоксазолу более 1/3 штаммов пневмококка устойчивы (табл. 5-3). Пневмококки полностью устойчивы к гентамицину и другим аминогликозидам, поэтому терапия внебольничной пневмонии антибиотиками данной группы в амбулаторных условиях недопустима.
Р-гемолитический стрептококк группы A (Streptococcus pyogenes), стрептококк группы В (Streptococcus agalactiae), как правило, чувствительны к пенициллинам и цефалоспоринам.
Большинство штаммов Н.influenzae чувствительны к аминопенициллинам (амоксициллину, ампициллину), азитромицину, цефалоспоринам II—IV поколений. Резистентностьгемофильной палочки каминопенициллинам обусловлена продукцией р-лактамаз, но при этом сохраняется высокая чувствительность к амоксициллин/клавуланату и цефалоспоринам II—IV поколений.
Сохраняется чувствительность внебольничных штаммов стафилококков к оксациллину, ингибиторозащищенным пенициллинам, линкосами-дам (клиндамицину и линкомицину), цефалоспоринам.
| Возраст | Наиболее частые возбудители | Препараты выбора | Альтернативные препараты |
| Новорожденные | Стрептококк группы В, Enterobacteriaceae (E.coliи др.) | Ампициллин + гентамицин (в том числе и при листериозе) Амоксициллин/клавуланат или ампициллин/ сульба-ктам ± АГ | Цефотаксим ± гентамицин + ампициллин Имипенем |
| От 1 до 3 мес. | Вирусы (респираторно-синтициальный, парагриппа, энтеровирусы), Enterobacteriaceae (E.coli н др.), H.induenzae, С. trachomatis, S.aureus, | Амоксициллин/клавуланат Ампициллин/сульбактам Ампициллин + Макролид | ЦС 11-111 |
| От 3 мес. до 5 лет | Вирусы, S.pneumoniae, H.induenzae | Внутрь: Амоксициллин, Амоксициллин/клавуланат, Макролид | Внутрь: Цефуроксим± макролид Парентеральна. Ампициллин, ЦС IHV, Карбапенем |
| Старше 5 лет | S.pneumoniae, M. pneumoniae, C.pneumoniae | Внутрь: Амоксициллин, Макролиды | Внутрь: Амоксициллин/клавуланат, Цефуроксим Парентерально: ЦС II—IV, Карбапенем, Линкосамид |
| Пневмония, осложненная плевритом и деструкцией | S.pneumoniae, H.induenzae, Enterobacteriaceae, S.aureus | Парентеральна Амоксициллин/клавуланат, Ампициллин/сульбактам | Парентеральна. ЦС II—IV, Цефазолин + АГ, Линкосамид + АГ, Карбапенем |
Сокращения: ЦС II—IV (цефуроксим, цефотаксим, цефтриаксон, цефоперазон, цефепим), АГ — аминогликозид (нетилмицин, амикацин)
Грамотрицательные бактерии из семейства Enterobacteriaceae (E.coli и др.) чаще всего резистентны к ампициллину и амоксициллину, поэтому при подозрении на эти возбудители следует отдавать предпочтение ингибиторозащищенным аминопенициллинам (амоксициллин/кпавуланату, ампициллин/сульбактаму) или цефалоспоринам III—IV поколения.
Атипичные возбудители — хламидии (Clamydia trachomatis, Clamydia pneumoniae) и микоплазмы (Mycoplasma pneumoniae) — всегда чувствительны к макролидам и тетрацикпинам. Достоверных данных о приобретенной резистентности микроорганизмов к этим антибиотикам нет.
Пути введения. При неосложненных пневмониях, особенно в амбулаторных условиях, предпочтительно введение антибиотиков внутрь. Если терапия была начата с парентерального введения препаратов, то по
| Антибиотики | Чувствительность пневмококка к антибиотикам в зависимости от МПК пенициллина | ||
| <0,1 мкг/ил | 0,1 — 1,0 мкг/ил | > 2 мкг/ил | |
| Амоксициллин | +++ | +++ | + |
| Доксициклин | +++ | + | +/- |
| Макролиды* | +++ | + | +/- |
| Клиндамицин | +++ | ++ | + |
| Ко-тримоксазол | ++ | — | — |
| Цефуроксим | +++ | + | — |
| Цефотаксим | ++ + | +++ | + |
| Цефтриаксон | +++ | +++ | + |
| Имипенем | +++ | +++ | — |
| Ванкомицин | + + + | + + + | ++ + |
Условные обозначения: “+++” — чувствительны > 90% “++” — чувствительны > 75%, “+” — чувствительны > 50%, — чувствительны > 40%, — чувствительны < 40% штаммов пневмококков * Эритромицин, кларитромицин или азитромицин достижении эффекта следует перейти на пероральное введение антибиотика (ступенчатая терапия).
Длительность терапии и смена антибиотиков. При адекватном выборе антибиотика и быстром наступлении эффекта для лечения бывает достаточно 7-10 дней.
При пневмонии, вызванной атипичными возбудителями, макролиды или доксициклин (у детей старше 8 лет) применяют в течение 14 дней. При пневмонии, осложненной плевритом, деструкцией, длительность терапии зависит от клинических особенностей заболевания. Но, в любом случае, не следует стремиться к частой смене антибиотиков. Необоснованной является «автоматическая» смена антибиотиков каждые 78 дней, как иногда практикуется. При этом исходят из ошибочных представлений о том, что это ведет к уменьшению антибиотикорезистентности.
Показаниями для смены антибиотиков или подключения второго препарата является, прежде всего, клиническая неэффективность терапии (сохранение лихорадки, дыхательной недостаточности, интоксикации, развитие осложнений и др.), развитие нежелательных лекарственных реакций, требующих отмены антибиотиков или применение препаратов с кумулятивной токсичностью, например, аминогликозидов, продолжительность терапии которыми не должна превышать 7-10 дней. Клиническая эффективность антибактериальных препаратов должна оцениваться не позже первых 48 часов терапии и при отсутствии положительной динамики должна видоизменяться (табл 5-4).
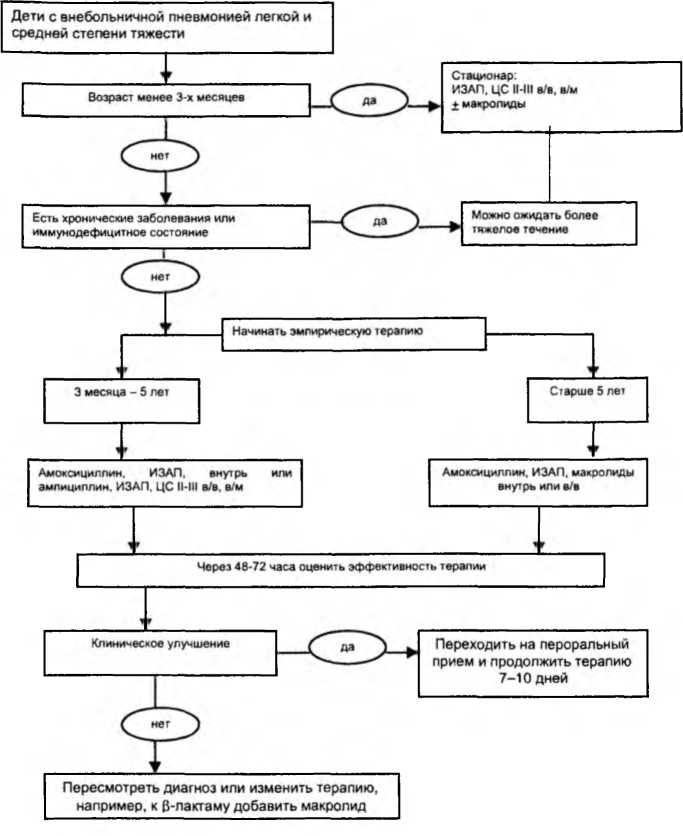
На рисунке 5-1 изложен алгоритм выбора антибиотиков при внебольничной пневмонии у детей.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Источник
Грамотрицательные бактерии из семейства Enterobacteriaceae (E.coli и др.) чаще всего резистентны к ампициллину и амоксициллину, поэтому при подозрении на эти возбудители следует отдавать предпочтение ингибиторозащищенным аминопенициллинам (амоксициллин/клавуланату, ампициллин/сульбактаму) или цефалоспоринам III—IV поколения.
Атипичные возбудители — хламидии (Clamydia trachomatis, Clamydia pneumoniae) и микоплазмы (Mycoplasma pneumoniae) — всегда чувствительны к макролидам и тетрациклинам. Достоверных данных о приобретенной резистентности микроорганизмов к этим антибиотикам нет. Пути введения. При неосложненных пневмониях, особенно в амбулаторных условиях, предпочтительно введение антибиотиков внутрь. Если терапия была начата с парентерального введения препаратов, то подостижении эффекта следует перейти на пероральное введение антибиотика (ступенчатая терапия).
Таблица 5-3
Чувствительность Streptococcus pneumoniae к различным антибиотикам в зависимости от чувствительности к пенициллину (по [Bartlett J.G., Dowell S.F., Mandell L.A. et al.,2000j c don.)
| Антибиотики | Чувствительность пневмококка к антибиотикам в зависимости от МПК пенициллина | ||
| <0,1 мкг/мл | 0,1 — 1,0 мкг/мл | > 2 мкг/мл | |
| Амоксициллин | +++ | +++ | + |
| Доксициклин | ++ + | + | +/- |
| Макролиды* | +++ | + | +/- |
| Клиндамицин | +++ | ++ | + |
| Ко-тримоксазол | ++ | — | — |
| Цефуроксим | +++ | + | — |
| Цефотаксим | ++ + | +++ | + |
| Цефтриаксон | +++ | +++ | + |
| Имипенем | +++ | +++ | — |
| Ванкомицин | + + + | +++ | +++ |
Условные обозначения: “+++” — чувствительны ≥ 90% “++” — чувствительны ≥ 75%, “+” — чувствительны ≥ 50%, «+/-» — чувствительны ≥.40%, «-«- чувствительны < 40% штаммов пневмококков. * Эритромицин, кларитромицин или азитромицин
Длительность терапии и смена антибиотиков. При адекватном выборе антибиотика и быстром наступлении эффекта для лечения бывает достаточно 7-10 дней. При пневмонии, вызванной атипичными возбудителями, макролиды или доксициклин (у детей старше 8 лет) применяют в течение 14 дней. При пневмонии, осложненной плевритом, деструкцией, длительность терапии зависит от клинических особенностей заболевания. Но, в любом случае, не следует стремиться к частой смене антибиотиков. Необоснованной является «автоматическая» смена антибиотиков каждые 7-8дней, как иногда практикуется. При этом исходят из ошибочных представлений о том, что это ведет к уменьшению антибиотикорезистентности. Показаниями для смены антибиотиков или подключения второго препарата является, прежде всего, клиническая неэффективность терапии (сохранение лихорадки, дыхательной недостаточности, интоксикации, развитие осложнений и др.), развитие нежелательных лекарственных реакций, требующих отмены антибиотиков или применение препаратов с кумулятивной токсичностью, например, аминогликозидов, продолжительность терапии которыми не должна превышать 7-10 дней. Клиническая эффективность антибактериальных препаратов должна оцениваться не позже первых 48 часов терапии и при отсутствии положительной динамики должна видоизменяться (табл 5-4). На рисунке 5-1 изложен алгоритм выбора антибиотиков при внебольничной пневмонии у детей.
Таблица 5-4
Типичные ошибки антибактериальной терапии внебольничной пневмонии у детей
| Назначение | Комментарии |
| По выбору препарата | |
| По длительности терапии | |
| Назначение гентамицина | Аминогликозиды неактивны в отношении пневмококка, внутриклеточных возбудителей |
| Назначение ампициллина внутрь | Низкая биодоступность при приеме внутрь |
| Назначение ко-тримоксазола | Высокая резистентность S.pneumoniae и H.influenzae, тяжелые кожные аллергические реакции, наличие более безопасных препаратов |
| Назначение фторхинолонов. | Детям противопоказаны. |
| Рутинное сочетание антибиотиков с нистатином | Отсутствие доказательств профилактической эффективности, необоснованные затраты |
| Сочетание антибиотиков с антигистаминными препаратами | Отсутствие доказательств профилактической эффективности, необоснованные затраты |
| Частая смена антибиотиков в лечении, из-за «опасности» развития резистентности | Показания для замены антибиотиков: а) клиническая неэффективность, о которой можно судить через 48 ч терапии; б) развитие тяжелых нежелательных реакций, требующих отмены антибиотика; в) высокая потенциальная токсичность антибиотика |
| Продолжение антибиотикотерапии до полного исчезновения рентгенологических и/ или лабораторных изменений | Основным критерием отмены антибиотиков является регресс клинических симптомов. Сохранение отдельных лабораторных и/или рентгенологических изменений не является основанием к продолжению антибиотикоте |
Рис. 5-1. Алгоритм антибактериальной терапии внебольничной пневмонии у детей (вне отделений реанимации и интенсивной терапии)

1 Сокращения: ИЗАП — ингибиторозащищенные аминопенициллины (амоксицил-лин/клавуланат, ампициллин/сульбактам); ЦС ll-lll — цефалоспорины II-III поколения (цефуроксим, цефтриаксон, цефотаксим, цефоперазон); в/в — внутривенно; в/м — внутримышечно
Таблица 5-5
Выбор антибиотиков при нозокомиальной пневмонии
| Особенности нозологической формы | Наиболее частые возбудители | Препараты выбора | Альтернативные препараты |
| 1группа Пневмонии,возникшие в отделениях общего профиля, без факторов риска или ранние вентиляционные пневмонии | S. pneumoniae Enterobacteriaceae Н. influenzae Реже: Pseudomonas spp., S. aureus | Амоксициллин/ клавуланат, ампициллин/ сульбактам | Цефалоспорины II—IV поколения(кроме цефтазидима), тикарциллин/клавуланат, пиперациллин/тазобактам, карбапенемы |
| II группа Поздние вентиляционные пневмонии или пневмонии, возникшие в отделениях общего профиля, при наличии факторов риска* | Enterobacteriaceae Pseudomonas spp., S. aureus (включая MRSA) | Цефепим, цефтазидим, цефоперазон Все±аминогликозид | Карбапенемы тикарциллин/клавуланат, пиперациллин/тазобактам, ванкомицин. Все ± аминогликозид. Фторхинолоны применяют по особым показаниям |
* Предшествующая терапия антибиотиками, глюкокортикоидами или цитостати-ками, тяжелые заболевания сердечно-сосудистой системы, нейтропения и др.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Страницы: 1 2 3 4 5 6 7 8 9 10
Источник
