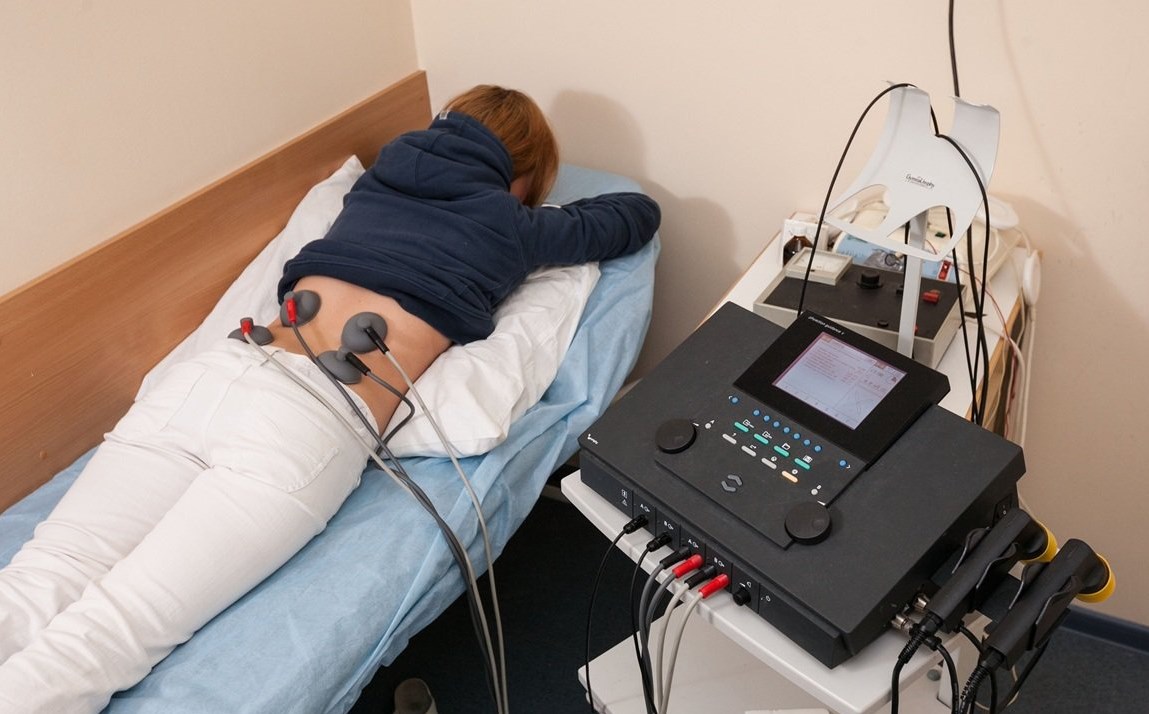
Формулировка диагноза пневмония у детей
Справочник болезней
«Если здоровье плохо — думай о чем-нибудь другом» Эдуард Бенсон
ОПРЕДЕЛЕНИЕ
Пневмония — инфекционное воспаление легочной паренхимы.
Этиология
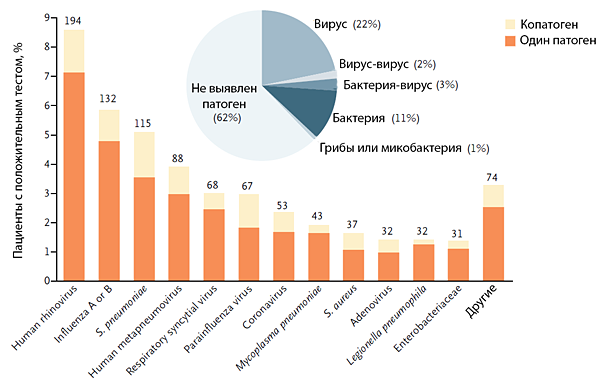
Jain S, et al. N Engl J Med. 2015;373:415–27.
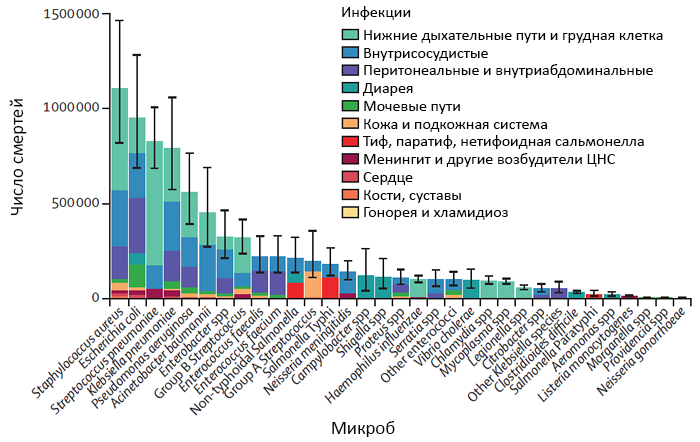
ЭТИОЛОГИЯ ПНЕВМОНИИ
с
Streptocoсcus pneumoniae
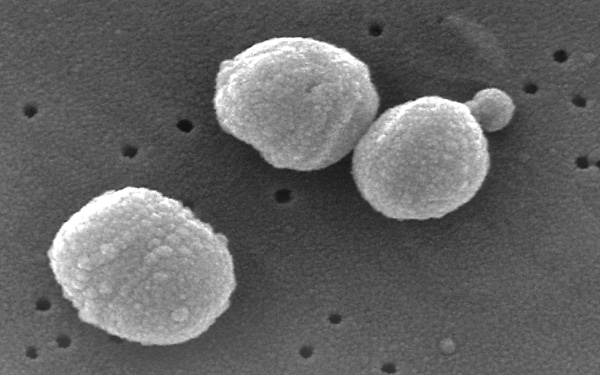
Электронная фотография Streptocoсcus pneumoniae. Janice Haney Carr.
ОПРЕДЕЛЕНИЕ ЭТИОЛОГИИ ПНЕВМОНИИ
• Окраска по Граму и посев мокроты, посев крови.
• Тяжелая внебольничная пневмония.
• Эмпирическое лечение MRSA или P. aeruginosa.
• Предшествующая инфекция (особенно респираторная) MRSA или P. aeruginosa.
• Госпитализация и лечение парентеральными антибиотиками в последние 90 сут.
Аденовирусы в назофарингеальных клетках
Желтая иммунофлуоресценция указывает на антигены аденовирусов. Hibbert K, et al. N Engl J Med. 2018;378:182–90.
ДИАГНОСТИКА КЛИНИЧЕСКАЯ
• Кашель с мокротой.
• Лихорадка.
• Притупление перкуторного звука.
• Локально мелкопузырчатые, крепитирующие хрипы.
• Шкалы: диагностика пневмонии (GRACE consortium), тяжести (CRB-65, SMART-COP).
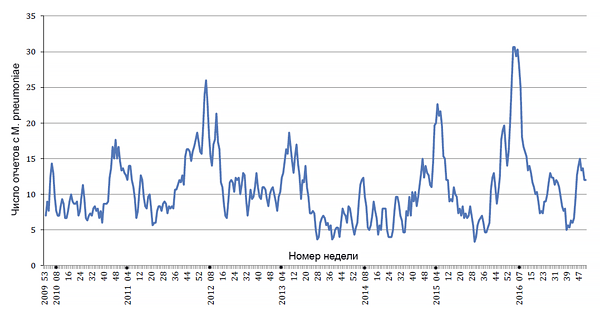
Отчеты по Mycoplasma pneumoniae Великобритании

Public Health England.
ДИАГНОСТИКА ЛАБОРАТОРНАЯ
• Общий анализ крови.
• Пульсоксиметрия.
• Рентгенография: прямая, боковая. При разрешении симптомов за 5–7 сут контроль не требуется (1% рака за 90 сут).
• Компьютерная томография: при неинформативной рентгенограмме.
• УЗИ, плевральная пункция.
Рентгенография грудной клетки
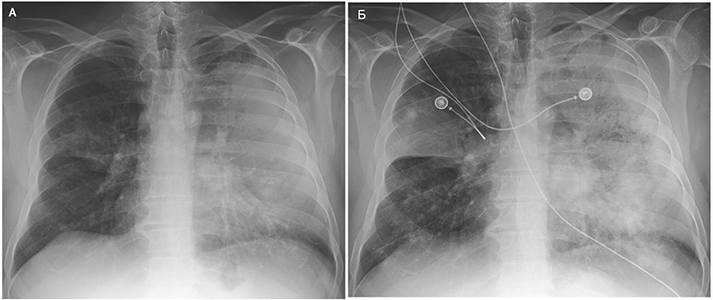
Диссеминированный легочной бластомикоз. 6 сут до госпитализации (А), 5 сут после (Б). Mansour M, et al. New Engl J Med. 2015;373:1554–64.
ОСЛОЖНЕНИЯ ПНЕВМОНИИ
• Плевральный выпот (неосложненный и осложненный).
• Эмпиема плевры.
• Деструкция/абсцедирование легочной ткани.
• Острый респираторный дистресс-синдром.
• Острая дыхательная недостаточность.
• Сепсис, септический шок (50% всех причин [ATS]).
• Вторичная бактериемия, сепсис, гематогенный очаги отсева.
• Перикардит, миокардит.
• Нефрит.
Ультразвуковое исследование легких
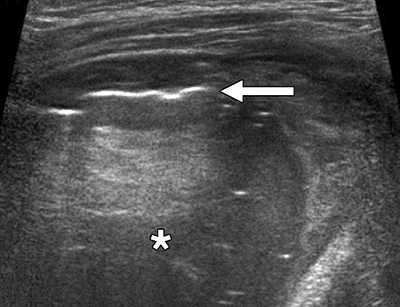
Стрелка — плеврит, звездочка — уплотнение. Schenck E, Rajwani K. Curr Opin Infect Dis. 2016;29:223–8.
КЛАССИФИКАЦИЯ ПНЕВМОНИИ
• Условия: внебольничная, госпитальная (>48 ч после госпитализации).
• Локализация: сегмент, доля, легкое.
• Тяжесть: тяжелая, нетяжелая.
• Этиология: Streptococcus pneumoniae, Mycoplasma pneumoniae, Chlamidia pneumoniae, Pneumocystis jiroveci…
• Особые формы: интерстициальная (± с аутоиммунными признаками [ESC]), эозинофильная.
ФОРМУЛИРОВКА ДИАГНОЗА
• Внебольничная пневмония (Str. pneumoniae), в нижней доле справа, нетяжелая. [J13]
• Внебольничная пневмония верхней доли слева, тяжелая. [J18.1]
• Внебольничная пневмония двухсторонняя, вызванная коронавирусом (COVID-19), тяжелая. [U07.2]
Динамика госпитальной летальности от пневмонии в Иркутске
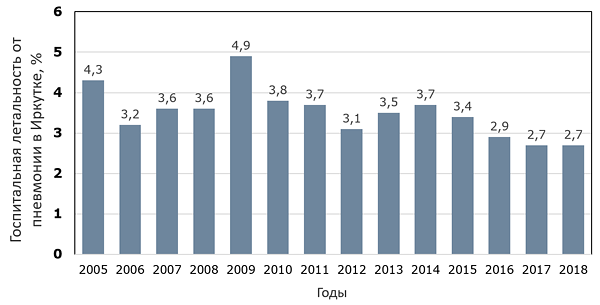
ИркутскСтат, 2019.
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ (ERS/ESCMID)
• Подозрение на тяжелую пневмонию (оглушенность, тахипноэ >30, тахикардия >100, гипотензия <90/60 мм рт. ст.).
• Нет эффекта на антибиотики.
• Пожилые с повышенным риском осложнений (коморбидность: диабет, сердечная недостаточность, умеренная/тяжелая ХОБЛ, болезни печени, почек, злокачественные новообразования).
• Подозрение на легочную эмболию.
• Подозрение на злокачественное новообразование.
Время начала антибиотиков и смертность от внебольничной пневмонии
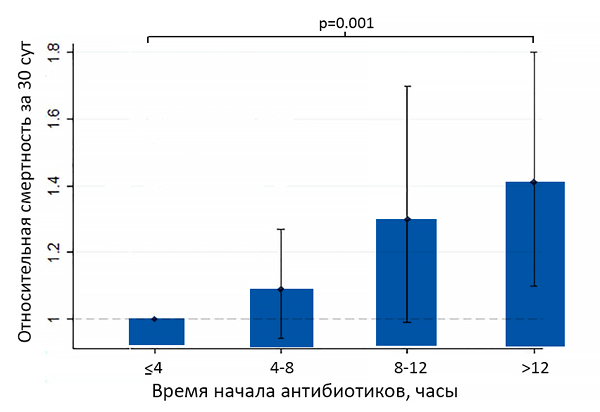
Daniel P, et al. Thorax. 2016;71:568–70.
КРИТЕРИИ ТЯЖЕЛОЙ ПНЕВМОНИИ (IDSA/ATS)
Большие критерии
• Септический шок с необходимостью вазопрессоров (>4 ч).
• Потребность в механической ИВЛ.
Малые критерии
• Частота дыхания ≥30 в мин.
• PaO2/FiO2 ≤250.
• Поражение >2 долей по R.
• Оглушенность/дезориентация.
• Уремия с азотом мочевины >20 мг/дл.
• Лейкопения <4•109/л.
• Тромбоцитопения <100•1012/л.
• Гипотермия <36°C.
• Гипотензия, требующая агрессивной инфузии.
Перевод в ПИТ: 1 большой или 3 малых критерия.
Кортикостероиды у пациентов, госпитализированных с внебольничной пневмонией
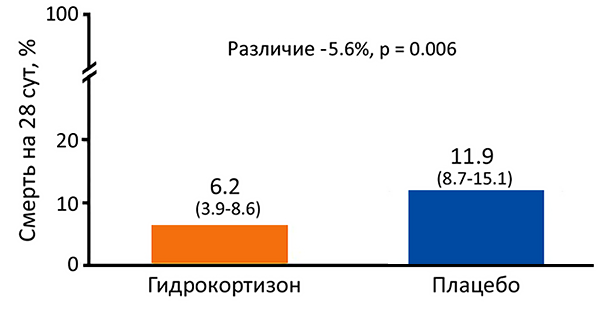
Снижение смертности на 3%, потребности в ИВЛ на 5%, длительности лечения на 1 сут. Siemieniuk R, et al. Ann Intern Med. 2015;163:519–28.
ЛЕЧЕНИЕ ПНЕВМОНИИ
• Антибиотики.
• Кортикостероиды при рефрактерном септическом шоке (ATS/IDSA).
• Назначение противокашлевых препаратов, отхаркивающих, муколитиков, антигистаминных и бронходилататоров, физиотерапии нецелесообразно (ERS/ESCMID).
АНТИБАКТЕРИАЛЬНОЕ ЛЕЧЕНИЕ (IDSA/ATS, 2019)
Амбулаторно, без коморбидности, риска MRSA или P.aeruginosa
• Азитромицин 500 мг и далее 250 мг однократно.
• Кларитромицин 500 мг дважды или 1000 мг продленного однократно.
• Доксициклин 100 мг дважды.
• Амоксициллин 1 г 3 раза.
Амбулаторно, есть сопутствующие болезни
• Бета-лактам: амоксициллин/клавуланат 500/125 мг 3 раза, 875/125 мг дважды, цефуроксим 500 мг дважды + макролид.
• Респираторный фторхинолон: левофлоксацин 750 мг, моксифлоксацин 400 мг, гемифлоксацин 320 мг однократно.
Стационар, нетяжелая
• Ампициллин-сульбактам 1.5–3 г через 6 ч, цефотаксим 1–2 г через 8 ч, цефтриаксон 1–2 г + азитромицин 500 мг однократно или кларитромицин 500 мг дважды.
• Левофлоксацин 750 мг, моксифлоксацин 400 мг однократно.
Стационар, тяжелая
• Бета-лактам + маколид.
• Бета-лактам + респираторный фторхинолон.
• MRSA: ванкомицин 15 мг/кг, линезолид 600 мг через 12 ч.
• P. aeruginosa: пиперациллин-тазобактам 4.5 г, имипенем 500 мг через 6 ч; меропенем 1 г, цефепим 2 г, цефтазидим 2 г, азтреонам 2 г через 8 ч.
Частота общей и аритмогенной смерти при лечении антибиотиками
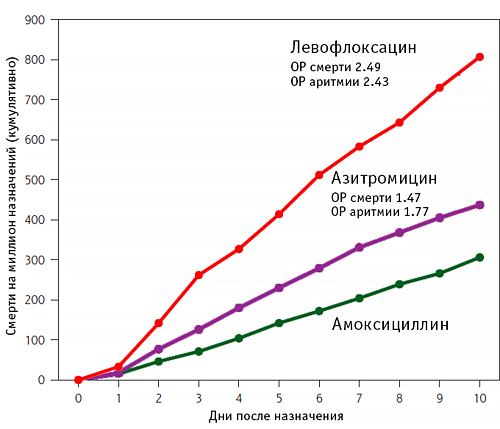
Rao G, et al. Ann Fam Med. 2014;12:121–7.
ДЛИТЕЛЬНОСТЬ ЛЕЧЕНИЯ
• Минимум 5 сут.
• MRSA или P.aeruginosa 7 сут.
• Без лихорадки (≤37.8°C) в течение 48 ч.
Частота пневмонии после начала вакцинации
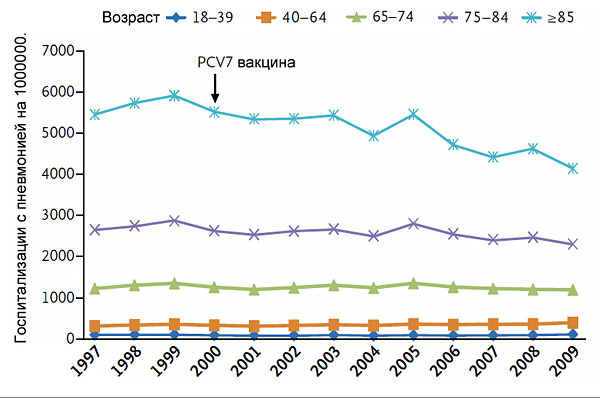
Griffin M, et al. NEJM. 2013;369:155–63.
ПОКАЗАНИЯ К ПРОТИВОПНЕВМОКОККОВОЙ ВАКЦИНАЦИИ (PPSV23, PCV13)
• Иммунокомпетентные пожилые >65 лет.
• <65 лет с хроническими заболеваниями.
• Спленэктомия.
Источник
Определение
Существует множество вариантов определения пневмонии как нозологической формы. Независимо от стиля авторов в большинстве случаев определение содержит ключевые слова: воспаление, инфекционное, альвеолы, клетки воспаления и экссудат. Таким образом, определение пневмонии может быть представлено в следующем виде: пневмония – инфекционное поражение альвеол, сопровождающееся инфильтрацией паренхимы воспалительными клетками и экссудацией в ответ на внедрение микроорганизмов в стерильные (в норме) отделы респираторного тракта. К пневмониям не относят поражения легких при инфекционных заболеваниях (чуме, брюшном тифе, туляремии и др.). Это другие нозологические формы.
Классификация
Традиционно классификации (Н.В. Молчанов, 1964; Е.В. Гембицкий и О.В. Коровина,1968, В.П. Сильвестров,1982) подразделяли пневмонии по этиологии (на первом месте) в силу значимости микробного фактора в генезе заболевания, морфологии и течению. В различных вариантах классификаций подробно описывались локализация и осложнения. Сосредоточив внимание врача на этих аспектах, авторы не учитывали ход его клинического мышления: врач видел перед собой ребенка, пожилого или молодого человека, страдающего сопутствующими заболеваниями или исходно здорового, оставалось без внимания и место, где развилась пневмония – дома или в стационаре. Поэтому еще до принятия современной классификации пневмоний предпринимались попытки обобщения клинических данных для возможной идентификации микроорганизмов, вызвавших пневмонию (рис.1). Собственно, это прообраз классификации, в которой в первую очередь выделяются больничные и внебольничные пневмонии. Рационально выделение пневмоний у больных с иммунодефицитом, а вот отдельное рассмотрение атипичных пневмоний нецелесообразно, так как по своей сути это внебольничные пневмонии. Выделение аспирационных пневмоний в самостоятельную рубрику также вызывает сомнения, так как аспирация присутствует в генезе как больничных, так и внебольничных пневмоний. Оставив в стороне смешение критериев, приводимых в одной классификации: с одной стороны – анамнестических (внебольничные и госпитальные), с другой – патогенетических (аспирационные и у людей с иммунодефицитом), можно представить классификацию в следующем виде:
• внебольничные пневмонии (в том числе и атипичные);
• внутрибольничные (госпитальные, нозокомиальные) пневмонии;
• аспирационные пневмонии;
• пневмонии у лиц с иммунодефицитом (врожденным или приобретенным).
По-прежнему указываются в диагнозе локализация и распространенность процесса, наличие осложнений.
Пример формулировки диагноза:
Внебольничная долевая (пневмококковая) пневмония нижней доли правого легкого. Тяжелое течение. Правосторонний экссудативный плеврит. Инфекционно-токсическая почка. Дыхательная недостаточность II степени.
Этиология
При внебольничных пневмониях наиболее частыми возбудителями являются:
• Streptococcus pneumoniae;
• Mycoplasma pneumoniae;
• Hemophilus influenzae;
• Influenza virus (вирус гриппа);
• Chlamidia pneumoniae;
• Legionella spp.;
• Staphylococcus aureus (редко);
• грамотрицательная флора (редко);
• в 20–30% случаев этиология пневмоний не устанавливается.
Рассматривая вопрос об этиологии пневмоний, нельзя обойти данные о вирулентности микроорганизмов и их влиянии на тяжесть заболевания и смертность (табл. 1). О значимости пневмококка свидетельствует его распространенность при пневмониях (табл. 2).
Диагноз при пневмониях
Диагноз устанавливается на основании клинических и объективных критериев.
Клинические критерии
Жалобы:
• Местные симптомы: кашель сухой или с мокротой, кровохарканье, боль в грудной клетке.
• Общие симптомы: лихорадка выше 38°С, интоксикация.
Физикальные данные: крепитация, мелкопузырчатые хрипы, притупление перкуторного звука, усиление голосового дрожания.
Объективные критерии
Рентгенография органов грудной клетки в двух проекциях (назначается и при неполном наборе клинических симптомов).
Микробиологическое исследование мокроты:
• окраска мазка мокроты по Граму;
• посев мокроты с определением количества колониеобразующих единиц в 1 мл и чувствительности к антибиотикам.
Клинический анализ крови.
Перечисленные критерии достаточны для диагностики и лечения пневмоний на амбулаторном этапе и при неосложненном типичном течении пневмонии в стационаре.
Дополнительные объективные критерии
В ряде случаев для дифференциальной диагностики и при подозрении на осложнения показаны дополнительные исследования.
• Рентгенотомографи ,компьютерна томография (при поражении верхних долей, лимфатических узлов, средостения, уменьшении объема доли, подозрении на абсцедирование, при неэффективности адекватной антибактериальной терапии).
• Микробиологическ еисследовани мокроты, плевральной жидкости, мочи и крови, включая и микологическое исследование при продолжающемся лихорадочном состоянии, подозрении на сепсис, туберкулез, суперинфекцию, СПИД.
• Серологическ еисследовани (определение антител к грибкам, микоплазме, хламидиям и легионелле, цитомегаловирусу) при нетипичном течении пневмонии у больных групп риска – алкоголиков, наркоманов, стариков, при иммунодефиците (включая СПИД).
• Биохимическ еисследовани крови при тяжелом течении пневмонии с проявлениями почечной, печеночной недостаточности, у больных, имеющих хронические заболевания, сахарный диабет в стадии декомпенсации.
• Цит — игистологическо исследование в группе риска по раку легкого (у курильщиков старше 40 лет, у больных с хроническим бронхитом и отягощенным онкологическим семейным анамнезом).
• Бронхологическ еисследование диагностическая бронхоскопия при отсутствии эффекта от адекватной терапии, при подозрении на рак легких в группе риска, инородное тело, в том числе и при аспирации у больных с потерей сознания; проведение биопсии. Лечебная бронхоскопия при абсцедировании для обеспечения дренажа.
• Ультразвуков еисследовани сердца и органов брюшной полости при подозрении на сепсис, бактериальный эндокардит.
• Изотопн есканировани легких и ангиопульмонография при подозрении на тромбоэмболию легочной артерии.
Дополнительные исследования в основном проводятся в стационаре, куда больной госпитализируется (см. показания) ввиду тяжести состояния и/или нетипичного течения заболевания, требующего проведения диагностического поиска.
Критерии для госпитализации
Больных внебольничной пневмонией следует лечить амбулаторно. Госпитализировать больных необходимо по показаниям:
• Возраст старше 70 лет.
• Сопутствующие хронические заболевания:
хроническая обструктивная болезнь легких, застойная сердечная недостаточность, хронические гепатиты,
хронические нефриты, сахарный диабет, алкоголизм или токсикомания, иммунодефициты.
• Неэффективное амбулаторное лечение в течение трех дней.
• Спутанность или снижение сознания.
• Возможная аспирация.
• Число дыханий более 30 в 1 минуту.
• Нестабильная гемодинамика.
• Септический шок.
• Инфекционные метастазы.
• Многодолевое поражение.
• Экссудативный плеврит.
• Абсцедирование.
• Лейкопения менее 4000/мл или лейкоцитоз более 20 000.
• Анемия – гемоглобин менее 90 г/л.
• Почечная недостаточность – мочевина более 7 ммоль/л.
• Социальные показания.
Критерии для проведения интенсивной терапии
Дыхательная недостаточность:
• отношение напряжения кислорода в артериальной крови к фракции кислорода во вдыхаемой газовой смеси (Pa02/Fi02) менее 250 (менее 200 при хронических обструктивных болезнях легких);
• признаки утомления диафрагмы;
• необходимость в искусственной вентиляции легких (ИВЛ).
Недостаточность кровообращения:
• шок – систолическое АД ниже 90 мм рт.ст., диастолическое – ниже 60 мм рт.ст.;
• необходимость введения вазоконстрикторов чаще чем через 4 ч;
• диурез менее 20 мл/ч;
Другие:
• Острая почечная недостаточность и необходимость диализа.
• Синдром диссеминированного внутрисосудистого свертывания
• Менингит.
• Кома.
Организация лечения на дому (алгоритм)
1-й визит врача к пациенту:
• постановка диагноза на основании клинических критериев;
• определение степени тяжести заболевания и показаний к госпитализации;
• если госпитализация не нужна, то назначение антибиотика и объективных методов обследования (рентгенография грудной клетки, микробиологический анализ мокроты, клинический анализ крови).
2-й визит:
• оценка рентгенографических данных и анализа крови;
• клиническая оценка эффективности лечения (улучшение самочувствия, снижение или нормализация температуры, уменьшение болей в грудной клетке, уменьшение/прекращение кровохарканья и отделения мокроты);
• лечен еэффективн – продолжение приема антибиотика;
• лечен енеэффективн и состояние ухудшилось – госпитализация;
• лечен енеэффективн при удовлетворительном состоянии – замена антибиотика и контроль эффективности лечения через 3 дня.
3-й визит:
• оценка эффективности лечения по клиническим критериям;
• неэффективность лечения – госпитализация;
• нормализация состояния пациента – продолжение антибиотикотерапии в течение 3–5 дней с момента нормализации температуры;
• оценка микробиологических данных;
• назначение повторных исследований мокроты, крови и рентгенографии.
4-й визит:
• оценка эффективности лечения по клиническим критериям;
• заключительная оценка результатов анализов крови, мокроты и рентгенограмм;
• выписка.
Выбор антибактериального препарата
При внебольничных пневмониях препаратами выбора являются макролиды, пенициллины (в том числе с клавулановой кислотой) и цефалоспорины II–III генерации. Способ введения антибиотика, комбинированное применение антибиотиков определяются тяжестью течения заболевания.
Например, при внебольничной пневмонии у пациента моложе 65 лет с легким течением достаточно назначения макролидного антибиотика (кларитромицина, азитромицина, рокситромицина).
Пациенту старше 65 лет и/или с пневмонией тяжелого течения рационально назначить пенициллин с ингибитором b-лактамазы или цефалоспорин II генерации в сочетании с макролидным антибиотиком (кларитромицин, азитромицин, рокситромицин).
Подробно алгоритм назначения антибиотиков в зависимости от эпидемиологии, анамнеза, клинической картины, микробиологических исследований будет рассмотрен в следующей публикации.
Комплексное лечение тяжелых пневмоний
Иммунозаместительная терапия:
• нативная и/или свежезамороженная плазма 1000–2000 мл за 3 сут;
• внутривенно иммуноглобулин 6–10 г/сут однократно.
Коррекция микроциркуляторных нарушений:
• гепарин 20 000 ЕД/сут;
• декстраны 400 мл/сут.
Коррекция диспротеинемии:
• альбумин 100–200 мл/сут (в зависимости от показателей крови);
• нандролон 50 мг N 3.
Дезинтоксикационная терапия:
• солевые растворы (физиологический и т.д.) 1000–3000 мл;
• 5% раствор глюкозы 400–800 мл/сут;
• поливинилпирролидон 400 мл/сут.Растворы вводят под контролем центрального венозного давления и диуреза.
Лечение дыхательной недостаточности:
• кислород через маску или носовой катетер, ИВЛ или вспомогательная ИВЛ (ВИВЛ) в зависимости от степени дыхательной недостаточности.
Кортикостероиды:
• внутривенно преднизолон 60–90 мг или эквивалентные дозы других препаратов по ситуации. Кратность и длительность определяются тяжестью состояния (инфекционно-токсический шок, инфекционно-токсическое поражение почек, печени, бронхиальная обструкция и т.д.).
Антиоксидантная терапия:
• аскорбиновая кислота 2 г/сут per os;
• рутин 2 г/сут per os;
• ацетилцистеин 600 мг/сут и более.
Антиферментные препараты:
• апротинин и другие по 100 000 ЕД/сут на 1–3 сут при угрозе абсцедирования.
Бронхолитики и противовоспалительные средства:
• 2,4% эуфиллин 5–10 мл 2 раза в сутки внутривенно капельно;
• ипратропиум 2–4 вдоха 4 раза в сут;
• сальбутамол или фенотерол + ипратропиум 2 вдоха 4 раза в сут;
• кортикостероиды – см. “Кортикостероидная терапия”;
• отхаркивающие (амброксол 100 мг/сут, ацетилцистеин 600 мг/сут);
• фенспирид 160 мг/сут.
Отхаркивающие и бронхолитические средства при интенсивной терапии вводят через смеситель дыхательного контура.
Длительность лечения
Она определяется исходной тяжестью заболевания, осложнениями, сопутствующими заболеваниями и т.д. Ориентировочные сроки проведения антибактериальной терапии представлены в табл. 3.
Наиболее надежными ориентирами для отмены антибиотиков, помимо положительной клинической динамики, являются нормализация рентгенологической картины, показателей крови и, конечно, мокроты. Ориентируясь на эти критерии, можно объективизировать показания к продолжению, смене или отмене антибактериальной терапии в конкретном клиническом случае, который не обязательно укладывается в стандартную, пусть и современную, схему лечения.
Литература
1. D. Lew. A pragmatic approach to community-acquired pneumonia: patients and pathogens. New trends in the management of community- acquired pneumonia: the patient approach; 282.
1. D. Lew. A pragmatic approach to community-acquired pneumonia: patients and pathogens. New trends in the management of community- acquired pneumonia: the patient approach; 282.
2. L.A. Mandel. Community – acquired pneumonia. Etiology, epidemiology and treatment. Chest 1995; 357.
3. A. Fein et al. Diagnosis and management of pneumonia and other respiratory infections. 1999.
4. R.A.L. Brevis. Lecture notes on respiratory diseases. 1985.
5. Management of adult community-acquired lower respiratory tract infections. Erohtan Stuly on Community Acquired Pneumonia (ESOCAP) committee: Chairmen: G. Huchon, M. Woodhead.
6. Pneumonia. Edited by A. Torres and M.Woodhead.1997.
Фенспирид:
Эреспал
(Laboratoires SERVIER)
Кларитромицин:
Клацид
(Sanofi)
Азитромицин:
Сумамед
(Pliva)
Смертность от внебольничных пневмоний составляет 5%, диагноз “пневмония” в первые 3 дня болезни ставится лишь 35% пациентов
Рис.1. Возможные возбудители пневмонии в зависимости от клинической ситуации
Больных внебольничной пневмонией следует лечить амбулаторно, госпитализировать – по показаниям
Источник