Геморрагический синдром при пневмонии у детей

Геморрагическая пневмония – это воспаление легочной ткани, протекающее с наличием большого количества эритроцитов в альвеолярном экссудате и бронхиальном секрете. Геморрагическая пневмония часто имеет молниеносное течение, сопровождается дыхательной недостаточностью, кровохарканьем, отеком легкого, ДВС-синдромом, полиорганной недостаточностью. Диагноз устанавливается на основании рентгенологических и бронхологических данных, а также связи геморрагической пневмонии с основным заболеванием. При геморрагической пневмонии проводится интенсивная терапия, назначаются противовирусные/антибактериальные препараты, человеческий иммуноглобулин, кислородотерапия и пр.
Общие сведения
Геморрагическая пневмония – острая вирусная или бактериальная пневмония с наличием серозно-геморрагического или геморрагического экссудата в альвеолах и интерстициальной ткани легких. Относится к тяжелым формам пневмонии с высоким процентом летальности. Эпидемиологические данные отсутствуют. Чаще развивается у лиц с сопутствующими бронхолегочными и сердечно-сосудистыми заболеваниями. Большинство случаев геморрагической пневмонии регистрируется в периоды вспышек респираторных вирусных заболеваний, а также особо опасных инфекций.
Геморрагическая пневмония
Причины
Геморрагическая пневмония обычно осложняет течение тяжелых бактериальных (чумы, легочного варианта септической формы сибирской язвы) или вирусных инфекций (натуральной оспы, гриппа, особенно вызванного вирусом А/Н1N1). Не исключена вероятность развития геморрагического воспаления при стафилококковой инфекции. Наиболее тяжелое течение геморрагической пневмонии наблюдается у курящих пациентов, беременных женщин; лиц, страдающих хроническим бронхитом, эмфиземой легких, ИБС, ожирением, иммунодефицитами.
Патогенез
Токсические продукты жизнедеятельности возбудителей повреждают сосудистую мембрану, отмечается нарушение кровотока, полнокровие и тромбоз сосудов. В результате резкого повышения проницаемости кровеносных сосудов в альвеолы пропотевает значительное количество эритроцитов, что обусловливает геморрагический характер экссудата. Макроскопически воспаленный участок легкого имеет плотную консистенцию, темно-красный цвет, напоминает по виду кровоизлияние; из разреза выделяется кровянистая жидкость. При гистологическом изучении препарата определяется диффузное пропитывание легочной паренхимы геморрагическим экссудатом, кровоизлияния в просвет альвеол, иногда – деструкция (некроз, гангрена) легочной ткани.
Симптомы геморрагической пневмонии
Клиника геморрагической пневмонии развивается на фоне симптоматики первичного заболевания (ОРВИ, особо опасных инфекций). Через несколько дней к инфекционному заболеванию внезапно присоединяются цианоз, одышка, кровохарканье, артериальная гипотония, тахикардия, носовые кровотечения. Ввиду высокой температуры тела и выраженной общей интоксикации состояние больного оценивается как крайне тяжелое. Развивается выраженная степень дыхательной недостаточности, отек легкого. К течению пневмонии может присоединяться геморрагический плеврит, геморрагический энцефалит, абсцесс легкого.
Геморрагическая пневмония имеет молниеносное течение и может привести к гибели пациента в течение 3-4 суток от ДВС-синдрома, полиорганной недостаточности. При благоприятном исходе период разрешения пневмонии затягивается; длительно сохраняются остаточные явления в виде слабости, субфебрилитета, потливости, одышки, упорного кашля.
Диагностика
Все диагностические мероприятия при подозрении на геморрагическую пневмонию должны быть организованы в кратчайшие сроки. С целью подтверждения предполагаемого диагноза проводится рентгенография легких, бронхоскопия с исследованием промывных вод бронхов, консультации больного пульмонологом и инфекционистом. Выявить этиологию геморрагической пневмонии позволяет ее связь с основным заболеванием.
Рентгенологически в легких определяется обширное затемнение легочных полей, усиление и деформация сосудистого рисунка, обусловленная полнокровием кровеносного русла. При исследовании бронхоальвеолярного экссудата выявляются эритроциты, альвеолярный эпителий, единичные нейтрофилы и макрофаги. В пульмонологии дифференциальная диагностика проводится с атипичной пневмонией, бронхиолитом, туберкулезом легких, инфарктом легкого и др.
Лечение геморрагической пневмонии
Лечение геморрагической пневмонии должно начинаться незамедлительно после установления диагноза и проводиться в отделении интенсивной терапии. Комплекс мер включает в себя назначение этиотропных (противовирусных, антибактериальных) препаратов в повышенных дозах, человеческого иммуноглобулина, интерферонов, глюкокортикоидов; инфузионную терапию, переливание свежезамороженной плазмы. Осуществляется кислородная поддержка; при необходимости производится перевод больного на аппаратное дыхание.
Прогноз и профилактика
Прогноз зависит от причины геморрагической пневмонии, исходного статуса пациента и скорости начала специализированного лечения. При своевременно начатой интенсивной терапии улучшения можно ожидать через 1-2 недели, однако рентгенологические изменения разрешаются в течение нескольких месяцев. При неблагоприятных условиях летальный исход может наступить уже в течение первых 3-х суток от начала развития геморрагической пневмонии. Профилактическое направление включает вакцинацию от гриппа и других инфекций, своевременное обращения к врачу при первых признаках неблагополучия, исключение самолечения.
Источник
Термин «геморрагия» в переводе с древне-греческого означает «кровоизлияние, кровотечение». Геморрагической называют особую форму острого тяжелого воспаления легких, при которой происходит пропитывание ткани легкого кровью и быстрое нарастание симптомов интоксикации.
Необходимость выделения такой формы пневмонии в отдельную нозологическую единицу объясняется высокой смертностью пациентов при ее развитии.
Почему и как она развивается?
Геморрагическая пневмония часто развивается на фоне гриппа, но может быть вызвана и другими возбудителями:
-
 Вирусом кори.
Вирусом кори. - Варицелла-зостер-вирусом (ветряной оспы).
- Гемолитическим стрептококком (возбудителем ревматизма).
- Лептоспирами.
- Иерсинией пестис (чумы).
- Сибиреязвенной палочкой.
Возбудитель в 90% случаев попадает в легочную ткань бронхогенным путем, то есть из расположенных выше дыхательных путей, реже – гематогенным (из крови) путем или непосредственно с пораженного соседнего органа (например, печени). Однако одного попадания инфекции в легкие, а точнее – в альвеолы, недостаточно для возникновения воспаления.
Чтобы развилось воспаление в легочной ткани, необходимо, чтобы ослабела местная бронхопульмональная защита, которая состоит из множества защитных факторов:
- мукоцилиарного транспорта (движения ресничек альвеолярного эпителия);
- макрофагов альвеол;
- сурфактанта альвеол (вещества, которое препятствует склеиванию стенок альвеол);
- противоинфекционных веществ секрета бронхов (лизоцима, интерферона, лактоферрина).
 На фоне ослабленной местной противоинфекционной защиты бронхов и бронхиол становится возможным попадание возбудителя в нижние отделы легких, где впоследствии и возникает воспаление.
На фоне ослабленной местной противоинфекционной защиты бронхов и бронхиол становится возможным попадание возбудителя в нижние отделы легких, где впоследствии и возникает воспаление.
Попавший возбудитель вызывает ответную реакцию в месте своего внедрения. При попадании вирусов в легкие, как правило, первично развивается интерстициальный отек (отек соединительнотканного каркаса легкого), капилляры альвеол очень расширяются, а сквозь их стенки внутрь альвеол пропотевает кровь. В результате в просвете альвеол очень быстро накапливается геморрагический экссудат. Воспалительный процесс развивается очень быстро, поражая все новые и новые альвеолы и, таким образом, распространяясь по всему легкому.
В условиях быстрого нарастания местного воспаления в легких развивается сенсибилизация организма, которая сопровождается мощным иммунным ответом организма.
Иммунные комплексы, вырабатываемые в организме, усугубляют повреждение легочной ткани, а при нарушенном оттоке экссудата из альвеол, провоцируют некротические изменения в них – формируются очаги некроза (гибели) легочной ткани с последующим ее расплавлением.
 В кровеносной системе легких нарастают застойные явления, что приводит к повышению свертывания крови в капиллярах и образованию в них тромбов. Нарушение газообмена в легких вызывает активизацию перекисного окисления липидов, в результате чего образуются свободные радикалы, усиливающие повреждение эпителия и соединительной ткани в легких. Спустя 3-5 дней к вирусным агентам присоединяется бактериальная инфекция, усугубляя течение острой пневмонии.
В кровеносной системе легких нарастают застойные явления, что приводит к повышению свертывания крови в капиллярах и образованию в них тромбов. Нарушение газообмена в легких вызывает активизацию перекисного окисления липидов, в результате чего образуются свободные радикалы, усиливающие повреждение эпителия и соединительной ткани в легких. Спустя 3-5 дней к вирусным агентам присоединяется бактериальная инфекция, усугубляя течение острой пневмонии.
к оглавлению ↑
Гистологическая картина среза ткани легкого
Геморрагическая пневмония гистологически выглядит весьма специфично. Как правило, микропрепараты из ткани легкого не являются частью диагностической процедуры: гистологические микропрепараты готовят в патолого-анатомическом бюро при установлении причины смерти пациента.
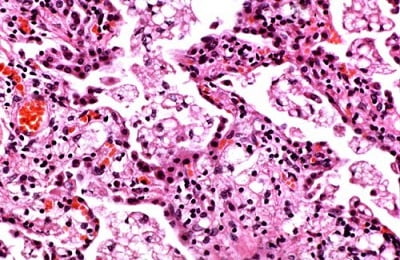 В микропрепарате под микроскопом определяются переполненные кровью мелкие легочные сосуды. В результате повышения давления в просвете капилляров они значительно расширены и извиты. В просвете альвеол обнаруживается большое количество геморрагического выпота (эритроцитов) с отложениями нитей фибрина, слущенными клетками альвеолярного эпителия и лейкоцитами. Интерстициальная ткань легкого пропитана кровью, поэтому в микропрепарате определяются отдельные волокна коллагена (разволокнение ткани).
В микропрепарате под микроскопом определяются переполненные кровью мелкие легочные сосуды. В результате повышения давления в просвете капилляров они значительно расширены и извиты. В просвете альвеол обнаруживается большое количество геморрагического выпота (эритроцитов) с отложениями нитей фибрина, слущенными клетками альвеолярного эпителия и лейкоцитами. Интерстициальная ткань легкого пропитана кровью, поэтому в микропрепарате определяются отдельные волокна коллагена (разволокнение ткани).
При наличии осложнений в микропрепарате можно определить участки гепатизации (уплотнения разрушенной ткани), некротические участки и области распада легочной ткани.
к оглавлению ↑
Клиническая картина геморрагической пневмонии
В зависимости от того, развилась пневмония самостоятельно или на фоне имеющегося заболевания, различают:
Первичную геморрагическую пневмонию.
 Развивается в первые 24-72 часа после появления первых признаков инфекции в организме, обычно имеет вирусную природу. Часто удается установить связь с ОРВИ или другим основным бронхолегочным заболеванием.
Развивается в первые 24-72 часа после появления первых признаков инфекции в организме, обычно имеет вирусную природу. Часто удается установить связь с ОРВИ или другим основным бронхолегочным заболеванием.Вторичную геморрагическую пневмонию. Ее признаки появляются в течение 4-6 суток после появления первых симптомов респираторного заболевания.
Как правило, имеет смешанную вирусно-бактериальную этиологию.
Основными признаками развившейся геморрагического воспаления легких являются:
- острое начало заболевания;
- быстрое нарастание симптоматики;
- высокая температура тела (до 39°С и выше);
- кашель;
- боли в грудной клетке;
-
 кровохарканье или выделение мокроты с примесью крови;
кровохарканье или выделение мокроты с примесью крови; - учащенный пульс;
- падение уровня артериального давления;
- дыхательная недостаточность (вынужденное положение пациента, одышка, учащенное поверхностное дыхание, снижение концентрации кислорода в крови);
- акроцианоз (посинение концевых фаланг пальцев, кончиков ушей, носа);
- признаки ДВС-синдрома – синдрома диссеминированного внутрисосудистого свертывания крови (внешне проявляется в виде носовых кровотечений, массивных подкожных и подслизистых кровоизлияний);
- полиорганная недостаточность (нарушения функции почек, печени, сердца);
- отек легких.
Геморрагическое воспаление легких может развиваться при заражении больного лептоспирами.
Особенностью клинического течения лептоспирозной геморрагической пневмонии является ее появления на третий-пятый день после появления миалгий (боли в мышцах, преимущественно икроножных) и выраженной желтушности кожных покровов и слизистых оболочек. Обычно такая пневмония сопровождается полиорганными нарушениями (почек, печени, головного мозга). Лептоспирозное воспаление легких протекает тяжело, может осложняться легочным кровотечением.
 Сибиреязвенное воспаление легких развивается редко, однако в настоящее время фиксируются случаи заражения сибиреязвенной палочкой работников предприятий, обрабатывающих шкуры животных. При вдыхании пыли, содержащей споры палочки сибирской язвы, происходит обсеменение ними дыхательных путей пациента. С током крови споры попадают в регионарные лимфоузлы, где прорастают, а затем выходят в кровь.
Сибиреязвенное воспаление легких развивается редко, однако в настоящее время фиксируются случаи заражения сибиреязвенной палочкой работников предприятий, обрабатывающих шкуры животных. При вдыхании пыли, содержащей споры палочки сибирской язвы, происходит обсеменение ними дыхательных путей пациента. С током крови споры попадают в регионарные лимфоузлы, где прорастают, а затем выходят в кровь.
В первую очередь, они обсеменяют легкие, вызывая развитие воспаления в них. В процессе своей жизнедеятельности сибиреязвенная палочка вырабатывает токсины. Эти токсины обладают капилляротоксичным действием, в результате чего легочные капилляры утрачивают способность регулировать проницаемость своих стенок.
Геморрагическая пневмония при сибирской язве быстро осложняется гемотораксом (кровоизлияниями в плевральную полость) и сепсисом (заражением крови). Летальность при сибиреязвенной геморрагической пневмонии очень высока и достигает, по данным разных авторов, 90%.
Для постановки диагноза геморрагического воспаления легких необходимо проведение дополнительных методов исследования, таких как лабораторные и инструментальные, которые включают в себя:
-
 общий анализ крови;
общий анализ крови; - микроскопию мокроты;
- исследование промывных вод бронхов;
- серологические анализы крови;
- микробиологическое исследование экссудата (проводится редко).
- рентгенографию;
- компьютерную томографию.
При подозрении на геморрагическую форму воспаления легких необходима экстренная госпитализация больного, поскольку вероятность развития осложнений при этой форме очень высока, что приводит к смертельному исходу уже в первые трое суток после начала заболевания.
к оглавлению ↑
Лечение геморрагической пневмонии и прогноз
Лечение геморрагического воспаления легких должно быть комплексным и начинаться сразу же после поступления больного в стационар. Госпитализируют больных с подозрением на эту форму пневмонии в отделение реанимации и интенсивной терапии. К основным мероприятиям, которые проводятся при лечении геморрагической пневмонии, относятся:
- противовирусная и антибактериальная терапия (парентеральное введение высоких доз);
-
 поддержание иммунной системы организма (иммуноглобулины, интерферон);
поддержание иммунной системы организма (иммуноглобулины, интерферон); - гормональное противовоспалительное лечение (глюкокортикоиды);
- инфузионная терапия (восстановление объема циркулирующей крови, детоксикация);
- переливание плазмы и компонентов крови;
- вентиляция легких (неинвазивная, искусственная вентиляция легких).
При своевременно начатом лечении улучшение состояния больного наступает спустя 1-2 недели. Длительное время на рентгенограммах грудной клетки сохраняются очаговые признаки воспаления.
Прогноз для пациентов с геморрагическим воспалением легких зависит от многих факторов:
-
 этиологии патологии (вирусная, бактериальная, ассоциации);
этиологии патологии (вирусная, бактериальная, ассоциации); - тяжести течения заболевания;
- времени начала интенсивного лечения;
- сопутствующих патологий;
- возраста больного.
Геморрагическая пневмония является тяжелым и часто смертельным заболеванием, поэтому при первых признаках, которые указывают на ее развитие (кровь в мокроте), необходимо немедленно обращаться в медицинское учреждение.
Во время эпидемий сезонных вирусных болезней нужно быть особо осторожными и ни в коем случае не переносить вирусное заболевание на ногах.
Следует всегда помнить о том, что геморрагическая форма пневмонии может быть молниеносной, поэтому каждая минута на счету.
Статья помогла вам?
Дайте нам об этом знать — поставьте оценку
Загрузка…
Источник
Пневмония у детей — острый инфекционно-воспалительный процесс различной этиологии. Механизмы развития заболевания связаны с преимущественным поражением респираторных отделов легких.
Респираторными отделами легких являются анатомические структуры, расположенные за терминальными бронхами, — респираторные, альвеолярные ходы и альвеолы. Заболеваемость пневмонией у детей на первом году жизни составляет 15-20 на 1 000 детей, от 1 года до 3 лет — 5-6 на 1000 детей.Предрасполагающими факторами у детей могут быть следующие заболевания: перинатальная патология аспирации, гипотрофия, врожденный порок сердца с недостаточностью кровообращения, иммунодефицитные состояния.
У более старших детей предрасполагающими факторами являются очаги хронической инфекции, пассивное и активное курение, переохлаждение организма.
По этиологии острые пневмонии подразделяют на:
- бактериальные;
- вирусные;
- микоплазменные;
- риккетсиозные;
- грибковые;
- аллергические;
- пневмонии, возникающие при инвазиях гельминтами;
- пневмонии, возникающие при воздействии физических и химических факторов.
Различают семь форм бактериальной пневмонии:
- пневмококковая;
- фридлендеровская;
- синегнойная;
- гемофильная;
- стрептококковая;
- стафилококковая;
- группа пневмоний, вызванных протеем и кишечной палочкой.
Из вирусных пневмоний чаще всего встречаются:
- гриппозная пневмония;
- аденовирусная пневмония;
- парагриппозная пневмония;
- респираторно-синтициальная пневмония.
В соответствии с причинами и механизмами возникновения различают первичные и вторичные пневмонии. Последние возникают на фоне обострений хронических заболеваний бронхо-легочной системы и других соматических заболеваний ребенка.
Для возникновения пневмонии у ребенка, кроме бактериальных или вирусных агентов, необходим определенный комплекс факторов:
- попадание слизи в легкие из верхних дыхательных путей — аэрогенный путь;
- попадание микроорганизма в бронхи;
- разрушение защитных механизмов дыхательных путей;
- гематогенный, лимфогенный пути распространения инфекции.
При возникновении пневмонии у детей нарушаются вентиляция легких и газообмен, снижается питание миокарда желудочков. По протяженности поражения пневмонии могут быть сегментарными, долевыми, тотальными, одно- и двусторонними. В механизме развития пневмонии большую роль играет гипоксия с гиперкапнией, развивающиеся в результате нарушения как внешнего, легочного, так и тканевого дыхания.
Клинические симптомы пневмонии зависят от вида пневмонии, величины и распространенности процесса. При очаговой пневмонии (бронхопневмонии) процесс идет остро или подостро и развивается на 5-7-й день острого респираторного заболевания в виде его второй волны.
Характерными являются следующие симптомы:
- повышение температуры;
- слабость;
- головная боль;
- боль в груди или под лопатками;
- кашель;
- усиление интоксикации.
Над зоной поражения отмечается укорочение перкуторного звука, при аускультации — бронхофония, ослабленное дыхание, иногда крепитация. Рентгенологически определяется усиление легочного рисунка между очагами воспаления и корнями легкого. В анализе крови определяется нейтрофильный лейкоцитоз со сдвигом влево, повышение СОЭ.
Сегментарная пневмония
В случае гематогенного пути распространения поражаются один или несколько сегментов легкого. Обычно чаще поражаются правые сегменты. Сегментарная пневмония начинается остро с повышения температуры, обычно выражены симптомы интоксикации, появляются боли в области грудной клетки, иногда — в животе, кашель — редкий. Появляются симптомы дыхательной недостаточности, объективные данные выражены слабо. Вторичная сегментарная пневмония развивается на фоне протекающей респираторной инфекции, при этом симптомы интоксикации выражены слабо. Сегментарная пневмония рентгенологически проявляется в отдельных очагах, которые сливаются, а затем захватывают целый сегмент.
Крупозная пневмония
Воспалительный процесс захватывает долю легкого или его часть и плевру. Встречается редко. Часто вызывается пневмококком. Начало острое. Заболевание начинается с головокружения, ухудшения самочувствия, резкой головной боли. Отмечается температура до 40-41 °С, часто больные жалуются на озноб. Кашель в первые три дня редкий, сухой, затем — с выделением ржавой мокроты. Быстро появляются цианоз, одышка. Часто у детей появляется абдоминальный синдром, проявляющийся болями в области пупка, метеоризмом, рвотой. Различают четыре стадии в течении крупозной пневмонии.
При первой стадии — стадии прилива, — определяется укорочение перкуторного звука с тимпаническим оттенком, ослабленное дыхание, периодически прослушивается крепитация. Во второй стадии развивается гиперемия лица, часто — на стороне поражения, тяжелое состояние. На стороне поражения определяются укорочение перкуторного звука, бронхиальное дыхание, бронхофония. Хрипы не прослушиваются. Третья стадия развивается на 4-7-й день — усиливается кашель, температура падает, часто критически. Перкуторный звук принимает тимпанический оттенок, появляется крепитация.
В четвертой стадии — стадии разрешения, — снижается температура, появляется частый кашель, появляются обильные разнокалиберные хрипы. На рентгенограммах также определяется стадийность процесса: в первой стадии — усиление сосудистого рисунка, ограничение подвижности диафрагмы; во второй стадии появляются плотные тени, соответствующие долям с вовлечением корня и плевры; в третьей и четвертой стадиях инфильтрация исчезает постепенно.
При крупозной пневмонии отмечается резкий нейтрофильный лейкоцитоз со сдвигом влево, ускорение СОЭ. Атипично протекает крупозная пневмония у детей раннего возраста. Обычно нечетко выражены основные симптомы заболевания. Под влиянием антибактериальной терапии укорачиваются стадии воспалительного процесса. В случае нерациональной терапии возникает затяжное течение заболевания.
Интерстициальная пневмония
Интерстициальная пневмония возникает при вирусной, микоплазменной, пневмоцистной, грибковой и стафилококковой инфекциях. Чаще эта пневмония регистрируется у недоношенных и новорожденных детей, а также на фоне дистрофии, иммунодефицитных состояний у детей. Заболевание может сопровождаться выраженной интоксикацией, возможно падение артериального давления, кроме этого, часто отмечаются изменения со стороны центральной нервной системы, а также желудочно-кишечного тракта. Отмечается изнурительный кашель со скудной пенистой мокротой. При интерстициальной пневмонии отмечается вздутие грудной клетки. Перкуторно — тимпанит. Прослушиваются единичные крепитирующие и сухие хрипы на фоне ослабленного дыхания. Рентгенологически выявляются эмфизема, перебронхиальная инфильтрация, ячеистость интерстициально-сосудистого рисунка. Со стороны крови выявляется лейкоцитоз, повышение СОЭ.
Диагностика пневмонии
Диагностика проводится на основании клинико-рентгенологических данных.
Клиническими симптомами являются:
- температурная реакция;
- признаки дыхательной недостаточности: одышка, цианоз, участие в дыхании вспомогательной мускулатуры;
- стойкие аускультативные и перкуторные отклонения со стороны легких;
- рентгенологически — очаговые, сегментарные, лобарные инфильтративные тени;
- со стороны крови: лейкоцитоз, нейтрофилез, повышение СОЭ;
- эффект от проводимой этиологической терапии.
Течение пневмоний у детей зависит от этиологии, возраста и наличия различных сопутствующих заболеваний. Особенно тяжело протекают пневмонии, вызванные госпитальными штаммами золотистого стафилококка или грамотрицательными бактериями. Течение пневмоний в этих случаях характеризуется ранним абсцедированием, быстрым прорывом воспалительного очага в плевру и возникновением пиопневмоторакса с бурным течением заболевания.
В периоде новорожденности пневмония имеет серьезный прогноз. Различают приобретенные и внутриутробные пневмонии новорожденных. Внутриутробные пневмонии возникают в результате инфицирования плода во время беременности или аспирации инфицированными околоплодными водами, при этом аспирация может быть как внутриутробной, так и интранатальной. У новорожденных пневмонии часто сопровождаются ателектазами, а также деструкцией легочной ткани.
Важную роль в развитии пневмонии могут играть предрасположенность к аллергическому воздействию внешних факторов и возникновение катарального воспаления слизистых оболочек. При данных пневмониях характерным является присоединение астматического синдрома. Течение пневмонии в этих случаях принимает рецидивирующий характер. У детей, страдающих рахитом, пневмония развивается чаще и имеет затяжное течение. У детей с гипотрофией возникает чаще в связи со значительным снижением иммунитета, отмечается слабая выраженность симптомов пневмонии.
Лечение пневмонии у детей
В случае среднетяжелых и тяжелых форм дети подлежат стационарному лечению. Дети первого года жизни — при любых формах.
Лечение пневмоний проводится комплексно и состоит в:
- применении этиотропных средств;
- оксигенотерапии при развитии дыхательной недостаточности;
- назначении средств, улучшающих бронхиальную проводимость;
- применении средств и методов, обеспечивающих транспорт кислорода крови;
- назначении препаратов, улучшающих процессы тканевого дыхания;
- использовании средств, улучшающих обменные процессы в организме.
Питание ребенка должно соответствовать возрасту и потребностям детского организма. Однако в период интоксикации пища должна быть механически и химически щадящей. В связи с кашлем из рациона исключаются продукты, содержащие частицы, которые могут аспирироваться. Назначается дополнительно жидкость в виде питья. Для этого используются отвары шиповника, черной смородины, соки.
Сразу после поступления в стационар производятся забор мокроты, смывы для бактериологического обследования, затем назначается этиотропное лечение, которое проводят под контролем клинической эффективности, в последующем — с учетом полученных результатов чувствительности мокроты к антибиотикам. В случае внебольничной пневмонии назначаются макролиды нового поколения. В случае внутрибольничных пневмоний назначают цефалоспорины второго, третьего поколений и антибиотики группы резерва.
При пневмониях у детей, возникших в результате внутриутробной инфекции, назначают новое поколение макролидов — спиромицин, рокситромицин, азитромицин. В случае пневмонии у детей с иммунодефицитами назначаются цефалоспорины третьего, четвертого поколений. При смешанной инфекции, взаимодействии возбудителя гриппа и стафилококка наряду с введением антибиотиков широкого спектра действия вводится противогриппозный у-глобулин по 3-6 мл.
Антибиотики применяют комплексно по следующей схеме:
- цефалоспорины;
- цефалоспорины плюс аминогликозиды.
Назначаются муколитическая терапия, бронхолитические средства, физиотерапия, иммунокоррегирующее лечение. При скоплении секрета в дыхательных путях необходимо удалять содержимое носоглотки, гортани, крупных бронхов. При выраженных симптомах дыхательной недостаточности применяется оксигенотерапия.
При признаках сердечной недостаточности назначают сердечные гликозиды — строфантин, а также сульфокамфокаин. Применяются и средства иммунотерапии. При лечении пневмонии проводят симптоматическую и посиндромную терапии. В периоде выздоровления большое значение имеют дыхательная гимнастика, физиотерапевтические методы лечения. Для улучшения дренажной функции бронхов применяются средства, способствующие повышению секреции мокроты или ее разжижению.
Отхаркивающие средства:
- Натрия бензоат
- Аммония хлорид
- Калия йодид
- Бромгексин
- Терпингидрат
- Термопсис
- N-ацетилцистин
- Мукалтин
- Пертусин
- Корень алтея
- Лакричный корень
- Эликсир грудной
- Плод аниса
- Листья мать-и-мачехи
Применяются средства, уменьшающие спазм бронхов. К ним относится эуфиллин.
Прогноз
Прогноз при своевременном применении антибактериальной терапии благоприятный. Выписанные из стационара в период клинического выздоровления берутся на диспансерный учет. После выписки из стационара 2-4 недели ребенок не должен посещать детские учреждения. Дети до шести месяцев первый месяц осматриваются раз в неделю, затем — два раза в месяц; с шести до двенадцати месяцев — раз в десять дней в течение первого месяца, затем — раз в месяц. После одного года до трех лет — раз в первый месяц, затем — раз в три месяца.
Дети осматриваются отоларингологом и пульмонологом после трехлетнего возраста — через месяц после выписки из стационара, затем — раз в квартал. Оптимальной является реабилитация в отделениях больниц или в санаториях. Режим назначается с максимальным использованием свежего воздуха. Назначаются ежедневно дыхательная гимнастика, ЛФК с постепенным повышением физических нагрузок. Питание должно быть рациональным для соответствующего возраста. Медикаментозная реабилитация осуществляется по индивидуальным показаниям. Стимулирующая терапия проводится повторными 2-3-недельными курсами: нуклеинат натрия, метилурацил, дибазол, женьшень, алоэ, настой элеутерококка, витамины B этих целях используется и фитотерапия. Она применяется для санации бронхов и успокаивающего влияния на центральную нервную систему: корень алтея, лист мяты перечной, трава шалфея, корень девясила, мать-и-мачеха, липовый цвет, сосновые почки, чабрец и др. У детей, склонных к аллергическим реакциям, применяется с большой осторожностью. Широко используется физиотерапия. Применяются горчичники, щелочные и фитоингаляции, компрессы, озокеритовые аппликации на грудную клетку. Широко применяется массаж грудной клетки. После пневмонии рекомендуется санаторное лечение в местных санаториях, а также на курортах Гагра, Нальчик, Геленджик, Новый Афон, Южного берега Крыма.
Противопоказаниями к санаторному лечению являются:
- активность воспалительного процесса в бронхо-легочной системе;
- признаки астматического состояния;
- наличие «легочного сердца».
К первичной профилактике относятся здоровый образ жизни родителей, исключающий воздействие вредностей на плод во время беременности, рациональное вскармливание детей, закаливающие процедуры.
Вторичная профилактика включает:
- профилактику и лечение ОРВИ;
- раннюю госпитализацию больных пневмонией детей с отягощенным преморбидным фоном;
- своевременное лечение гипотрофии, рахита, иммунодефицитных состояний;
- санацию хронических очагов инфекции.
Источник…
Источник


