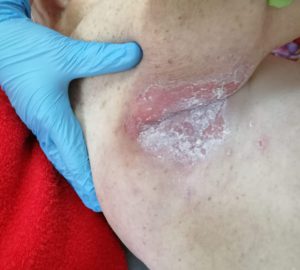
Гнойный пролежень с карманом фото


Пролежни – патологическое состояние мягких тканей, которое возникает в процессе продолжительного сдавливания. Под воздействием давления перекрываются мелкие кровеносные сосуды, возникает ишемия участка кожи, затем некроз. При дальнейшем прогрессировании заболевания в процесс вовлекаются более глубокие слои.
Классификация
По глубине поражения классифицируют:
- Первую стадию – она характеризуется гиперемией участка кожи;
- Вторую стадию – на фоне гиперемии появляются пузыри, эрозии, которые располагаются в пределах эпидермиса;
- Третью стадию – образование некротической раны в пределах кожи и подкожно-жировой клетчатки;
- Четвертую стадию – глубокая некротическая язва, которая затрагивает мышечную ткань и подлежащие кости.
По характеру течения классифицируют сухой и влажный некроз. Сухие пролежни отличаются четкой демаркационной линией, раневая поверхность мумифицирована, имеет скудное отделяемое.
Влажные пролежни развиваются стремительно, в ране обильный экссудат, чаще гнойный. Окружающие ткани воспалены, характерны признаки общей интоксикации. Нагноение в ране начинается при присоединении гноеродных бактерий, например, кишечной палочки.
Виды гнойных пролежней:
Тип пролежня | Симптомы |
Рожистое воспаление | На фоне стойкой гиперемии гнойное расплавление тканей, язва быстро развивается, обильное гноетечение. |
Флегмонозное воспаление | Плотный гиперемированный участок, тяжелое общее состояние, язвы образуются позднее в виде свищевых ходов с обильным гнойным отделяемым. |
Септическое воспаление | Возникает как осложнение рожистого или флегмонозного воспаления, характеризуется резким ухудшением общего состояния, высокой температурой. |
Воспаление по типу гангрены | При попадании в рану микроорганизма клостридии возникает некротический процесс. Отличается гнилостным запахом, ткани приобретают синюшный оттенок. Язва сухая. |
Особенности лечения
Лечение гнойных пролежней следует проводить как лечение гнойной раны. Такой процесс сопровождается общей реакцией организма – гипертермией, интоксикацией, пациенты отмечают ухудшение самочувствия, головную боль, потерю аппетита.
Важно! Образование гнойной язвы является показанием для госпитализации больного. Это серьезное заболевание, которое развивается стремительно и может привести к летальному исходу.
Этапы лечения гнойных пролежней
При госпитализации проводится обследование пациента и назначается общее противовоспалительное лечение:
- Инъекции антибиотиков, активных в отношении гноеродных бактерий;
- Нестероидные противовоспалительные лекарственные средства;
- Симптоматическое лечение (обезболивающие и жаропонижающие лекарства);
- Иммуностимулирующие медикаменты;
- Витаминные комплексы.
Первый этап
Местно лечение начинают с избавления раны от гноя и некротического налета. Перед тем, как убрать гной из пролежня, проводят частичное иссечение дна и краев язвы. Для оттока гнойного экссудата в рану вставляют дренаж.
С целью антисептической обработки используют растворы борной кислоты 3%, диоксидина 1%, раствор фурациллина, перекись водорода.
После механического очищения и обработки растворами антисептиков на гнойные пролежни накладывают специальные повязки, способствующие дальнейшему выведению экссудата. Используют:
- Гидрофильные мази (Левомеколь, Левосин);
- Протеолитические ферменты (Трипсин, Хемотрипсин);
- Гидрогелевые и альгинатные салфетки (Супрасорб, Сорбалгон).
Второй этап
Второй этап лечения гнойного пролежня направлен на эпителизацию раны, образование в ней тонкой корочки подсохших грануляций. Грубая корка состоит из высохшего гноя, заживление под таким струпом невозможно.
Для появления грануляций пролежень гнойный обрабатывают антисептическими и противовоспалительными мазями (Бепантен, Метилурацил, Троксевазин).
Хороший эффект оказывают готовые салфетки Квотлан-М, Мультиферм, Медисорб А. Эти повязки можно оставить на ране на несколько дней, они обеспечивают отток экссудата и поддерживают необходимую влажность.
На втором этапе при отсутствии противопоказаний применяют физиопроцедуры (СМТ-терапия, ультрафонофорез ферментов, аппликации озокерита).
Третий этап
На этом этапе добиваются регенерации пролежня и его окончательного заживления. Используют средства, ускоряющие этот процесс:
- Метаболические средства (Актовегин, Солкосерил, Танакан)
- Стимулирующие препараты (ЭДАС 201М)
- Народные ранозаживляющие средства.
Если пролежень гнойный, назначается комбинированное лечение: общая противовоспалительная и общеукрепляющая терапия показаны на всех этапах.
Лечение в домашних условиях
Если госпитализация больного невозможна, необходимо лечение гнойных пролежней в домашних условиях. В этом случае хирургическая обработка язвы не проводится. С целью очищения ее от экссудата и продуктов распада используют промывание растворами антисептиков и рыхлую тампонаду. Перевязочный материал в этом случае пропитывают специальными медикаментами, способствующими адсорбции гноя из раны и обеспечивающими пассивный дренаж.
В остальном этапы лечения остаются прежними – очищение раны до момента начала эпителизации, затем стимулирование регенерации тканей и окончательного рубцевания язвы.
Как и чем лечить гнойный пролежень дома, зависит от его расположения. При образовании пролежня в труднодоступных местах удобнее использовать специальные салфетки, которые можно накладывать на длительный срок (5-7 дней) – Hydrotac, Hydrosorb Comfort.
Язву предварительно очищают растворами антисептиков, подсушивают. Салфетка надежно фиксируется благодаря клеевому краю и обеспечивает длительную защиту от инфицирования и отток экссудата.
В домашних условиях широко применяются следующие народные средства:
- Содовый компресс, компресс из капустных листьев – вытягивает гной из раны;
- Мазь из цветков календулы – способствует заживлению;
- Травяные настои и отвары – можно применять местно, для обработки раны, или внутрь, в качестве общеукрепляющих, болеутоляющих и жаропонижающих средств.
Какой именно состав трав нужно использовать – лучше определить по задачам, которые ставятся перед лекарственным средством. Это описано в специализированных материалах по лечению народными средствами в домашних условиях.
Примечание. Необходимо помнить, что при образовании гнойных пролежней нужно срочно обратиться к врачу. Он подскажет, как проводить лечение и избежать серьезных осложнений.
При лечении на дому проводят и общую терапию: противовоспалительные, жаропонижающие, общеукрепляющие средства, чаще в виде инъекций.
Видео
134
Источник
За лежачими больными необходим особый уход. Незнание элементарных правил может повлечь за собой грозные последствия. Одно из наиболее частых тяжелых осложнений у пациентов данной категории – это образование глубоких некротизированных язв. Каждому человеку, в чьей семье есть лежачий больной, необходимо знать о том, как лечить гнойные пролежни, так как здесь очень важную роль играет начало своевременной терапии.
В чем особенность гнойных пролежней
Когда в месте возникновения пролежней появляется гной, следует говорить о переходе заболевания в III или IV стадию. На этих этапах происходят локальные необратимые некротические изменения. В первом случае они затрагивают кожу и подлегающую клетчатку, во втором – процесс доходит до мышц и костных образований.
Внешне такие пролежни гнойные и раны, образующиеся в процессе развития заболевания, классифицируются следующим образом:
- По типу рожистого воспаления. Вызываются специфическим возбудителем – гемолитическим стрептококком. Клиническая картина весьма развернута: температура тела достигает 39 °C, выражены симптомы интоксикации (тошнота, слабость головная боль), из гнойной раны активно сочится экссудат.
- Флегмонозное воспалении характеризуется отсутствием четких границ. Оно может быть вызвано разными микроорганизмами. Частое место образования гнойных пролежней этого типа – подмышечная впадина. Температура может достигать 40 °C, что влечет за собой спутанность сознание и возможное нарушение функционирования различных систем организма. Само место поражения плотное и горячее. По мере прогрессирования развивается свищ, из которого вытекает отделяемое.
- Септическое воспаление не возникает сразу при развитии некротических изменений. Этот тип гнойных пролежней является осложнением первых двух. Происходит проникновение инфекционного агента в общий кровоток – прогноз неблагоприятен, возникает угроза летального исхода. Ситуация осложняется тем, что сепсис в начальной стадии не обладает специфической клинической картиной. Заподозрить его развитие можно по быстрому ухудшению состояния больного, неэффективности проводимого лечения. В запущенном варианте развивается септический шок – температура падает ниже нормальных цифр, наблюдается снижение артериального давления, поверхностное дыхание.
- Газовая гангрена – еще один неблагоприятный вариант течения заболевания. Особенность процесса – развивается при полном отсутствии кислорода. Возбудитель – анаэробный микроорганизм клостридия перфрингенс. Заносится при попадании на пораженную кожу кусочков земли. Во время внешнего осмотра гангрену несложно определить: кожа синеватого оттенка, рана «высыхает», появляется гнилостный запах. При проведении по поверхности, вовлеченной в патологический процесс, определяется специфический хруст.
Некротические изменения могут быть влажными и сухими. Для первых трех типов характерен влажный некроз, для последнего – присоединение сухого.
Этапы лечения гнойных пролежней
Патология на III и IV стадии относится к разряду тяжелых. Успешно лечить гнойные пролежни могут только высококлассные специалисты.
Важно! Глубокие пролежни, как правило, требуют хирургического вмешательства!
Больного госпитализируют в стационар для проведения комплексного лечения под наблюдением медперсонала.
Медикаментозная терапия
Исключительно консервативная терапия гнойных пролежней – возможный вариант лечебной тактики. Как правило, оно проводится при наличии противопоказаний к оперативному вмешательству. Такое лечение проходит длительно и сопровождается существенным риском рецидива заболевания. В клиниках, укомплектованных профессиональными кадрами и современной лечебно-диагностической техникой, консервативно успешно излечиваются пролежни от первой до третьей стадии, включительно.
В составе комплексного подхода применение медикаментов – неотъемлемый компонент лечения. Общие принципы назначения фармакологических средств заключаются в следующем:
- обязательное назначение противовоспалительных препаратов;
- при необходимости – подбор жаропонижающих и анальгетиков;
- антибиотики при пролежнях гнойных выбираются в зависимости от конкретного возбудителя инфекции;
- назначается детоксикационная терапия, направленная, в том числе, на восстановление водно-электролитного баланса;
- проводится поддерживающее лечение минерально-витаминными комплексами.
В схему терапии также рекомендовано включать средства, улучшающие кровообращение. В случае наличия сниженного иммунитета назначаются иммуностимуляторы.
Этапы хирургического и послеоперационного лечения
Гнойное расплавление тканей является показанием к некрэктомии – операции по иссечению омертвевших участков. Чаще всего хирургические вмешательства проводятся в области крестца, большого вертела бедренной кости, седалищного бугра. В современной практике основное место в лечении пролежней занимают пластические методики.
Первый этап
В период подготовки к некрэктормии проводят активную санацию пролежня. Как правило, используют следующие средства:
- 1% раствор диоксидина;
- спиртовые растворы бриллиантового зеленого;
- 3% перекись водорода;
- раствор перманганата калия, фурациллина, 3% борной кислоты.
После чего накладывают повязки от пролежней гнойных с антибактериальными препаратами местного применения. Классический вариант – мазь Вишневского, среди современных средств распространены такие мази как «Левомеколь», «Стелланин», гель Метрогил, крем Аргосульфан. Также для очищения раны применяют протеолитические ферменты и специальные салфетки, абсорбирующие гной и одновременно предотвращающие обезвоживание тканей.
Непосредственно перед вмешательством осуществляется обработка операционного поля. Очищение раны заключается в удалении гноя и нежизнеспособных тканей как на дне, так и в области краев раны. После чего проводят дренирование – установку специальной эластичной трубочки или марлевого тампона с целью выведения остаточной жидкости.
Второй этап
В послеоперационном периоде лечение направлено на эпителизацию раны. При благоприятном течении происходит постепенное образование корочки из молодой соединительной ткани. Продолжают накладывать антисептические повязки. При отсутствии острых воспалительных процессов и других противопоказаний вводят физиопроцедуры – они способствуют скорейшему заживлению повреждений. Применяют следующие методики:
- ультрафонофорез ферментов – метод способствует всасыванию лекарственных веществ с оптимальной интенсивностью и глубиной;
- амплипульстерапия основывается на воздействии синусоидальных модулированных токов;
- электрофорез лекарственных препаратов;
- аппликации медицинским озокеритом – являются вариантом теплолечения, оказывают обезболивающий эффект, стимулируют регенерацию.
Важно! На втором этапе необходимо внимательно следить за динамикой процесса, так как еще возможно повторное инфицирование.
Третий этап
На заключительной стадии происходит окончательное заживление раны. Здесь ключевую роль играет соблюдение пациентом и его родными всех рекомендаций врача.
В качестве поддерживающего лечения назначают следующие вещества:
- Метаболики включают в себя антигипоксанты, анаболические средства и антиоксиданты. Сюда также входят аминокислоты, микроэлементы и витамины.
- Стимуляторы регенерации ткани поддерживают лечение гнойных пролежней у лежачих больных, их следует принимать до окончательного рубцевания раны.
- Биологические активные добавки назначаются с целью усиления действия химических препаратов. Они служат дополнительным источником полезных веществ для организма больного.
- В случае развития осложнений назначают соответствующее восстановительное лечение. К примеру, при возникновении анемии будет показан прием препаратов железа.
На завершающей стадии возможно применение народных рецептов как местного, так и общего применения. Но их введение в лечение гнойных пролежней необходимо согласовать с врачом.
Принципы лечения гнойных пролежней дома
Наличие глубоких пролежней – это показание к госпитализации. В домашних условиях в данном случае может происходить восстановительный период после курса лечения в стационаре.
Если транспортировка больного в медицинское учреждение по каким-либо причинам задерживается, следует постараться создать условия ухода, максимально приближенные к больничным:
- Регулярно промывать рану антисептиками;
- накладывать повязки с антибактериальным и противовоспалительным эффектом;
- использовать адсорбирующие и гидрогелевые салфетки;
- после очищения – проводить стимуляцию скорейшего заживления раны.
Если в условиях лечебного учреждения доступны методы физиотерапии, то в домашних условиях можно практиковать обертывания капустными листьями, заваривание общеукрепляющих настоев и отваров. Но следует понимать, что эти методы не дадут значимого эффекта при лечении острой фазы заболевания.
Правила обработки гнойных пролежней
Существует целый ряд алгоритмов обработки ран, которые оптимизируют лечение гнойных пролежней в домашних условиях. В таблице приведены самые распространенные методики.
Стадия пролежня | Описание методики |
III | Края раны смазывают 2% спиртовым раствором бриллиантового зеленого, после чего накладывают повязку с нанесенной 1% синтомициновой эмульсией |
IV | После удаления некротизированной ткани рану обрабатывают 1% раствором перманганата калия и 3% перекисью водорода. В качестве асептической повязки предлагается наложить на марлю мазь Вишневского |
III-IV | Современным вариантом является использование специальных салфеток для очищения ран, снятия воспаления и стимуляции их заживления. Распространены такие варианты как Протеокс-ТМ и ПАМ-Т |
Из общих рекомендаций следует отметить, что нельзя допускать излишнее высыхание или увлажнение поверхности пролежня. В таких ситуациях используют следующие средства:
- мыло с обычной водой;
- мочалку из натуральных компонентов;
- питательные кремы;
- присыпку или подсушивающие мази.
При выполнении гигиенических процедур не следует растирать кожу, особенно в случае ее чрезмерной сухости – лучше выполнять туалет с помощью промакивающих движений. В случае появления запаха, эффективно применение древесного угля. Пролежни гнойные лечение в домашних условиях включает полноценное диетическое питание, лечебную физкультуру и массаж.
Видео
134
Источник
Пролежни — это нарушение целостности кожных покровов вследствие нарушения кровоснабжения и иннервации отдельного участка, возникших из-за длительного сдавления.
Омертвение мягких тканей часто возникает у лежачих больных и без лечения распространяется в глубину вплоть до костей и сухожилий, образуя полости-«карманы» в мышечном слое.
Эффективное лечение пролежней зависит от стадии и глубины поражения мягких тканей. Однако намного легче предотвратить развитие патологии у лежачих больных, нежели устранять уже появившийся некроз тканей.
Причины возникновения пролежней
Главная причина образования пролежней — сдавление мягких тканей на протяжении длительного времени. Постоянное давление, способное нарушить естественный кровоток капилляров кожи в течение 2 часов, провоцирует появление начальных признаков некроза. Пролежни — удел лежачих больных.
Некротический процесс развивается у пациентов:
- в коме;
- с инсультом (нарушена иннервация);
- с травмами спины, головного мозга;
- получивших инфаркт и вынужденных лежать в неподвижном состоянии;
- диабетиков;
- психиатрических больных (особенно с кататоническим синдромом);
- с непроизвольным мочеиспусканием и дефекацией.
Особенно быстро пролежни формируются у пожилых, истощенных и тучных больных.
Провоцирующими факторами являются:
- Недостаточная гигиена больного, особенно при лихорадке и обильном потоотделении.
- Отсутствие полноценного ухода — жесткая кровать, складки на простыни, мокрое нательное и постельное белье.
- Аллергия на средства ухода за пациентом.
- Недостаточное питание с дефицитом белков.
Пролежни чаще всего поражают:
- если больной лежит на спине — пятки, ягодицы, крестец, лопатки, локти, затылок;
- если больной лежит на боку — стопа, пальцы ног, вертел бедренной кости, гребень подвздошной кости, область локтевого сустава, ухо и височная область.
Иногда некроз спровоцирован слишком тугой гипсовой повязкой, неправильно сформированного зубного протеза (пролежни образуются в ротовой полости) или длительного нахождения в уретре катетера.
Стадии пролежней у лежачих больных, фото
Обработка пролежней радикально отличается в зависимости от стадии некротического процесса. При отсутствии должного ухода и соответствующего лечения пролежней глубина поражения тканей увеличивается.
1 стадия
Возникает венозная эритема: отдельные участки кожи становятся красно-синюшного цвета, окраска кожи не изменяется после предотвращения давления, местная температура нормальная или несколько снижена. Целостность кожи при этом не нарушена (смотрите фото).
Синяк и артериальное кровоизлияние под кожу изначально имеют ярко-красный цвет, а местная температура чуть повышена. Эти отличия имеют большое значение в диагностировании пролежней на начальной стадии развития и их своевременном лечении.
2 стадия
Первичное повреждение целостности кожи вследствие развивающегося отека: появление на фоне стойкой гиперемии мацерации (участков истонченной кожи), шелушения и мелких пузырьков. Уже с этой стадии возможно присоединение инфекции и формирование гнойных очагов.
3 стадия
фото третей стадии
Распространение некротического процесса на более глубокие слои вплоть до поражения мышцы, явные признаки нагноения и выделение из раны серозной жидкости и гноя.
4 стадия
Формирование глубоких полостей с обнажение сухожилий и костей. В зависимости от силы давления на разных участках тела могут формироваться пролежни с разной стадией некротизации тканей (фото).
Лечение гнойных пролежней в домашних условиях не принесет результата: необходима госпитализация больного.
Пролежни могут осложняться:
- рожистым воспалением, вызванным гноеродными бактериями, — холодный, плотный на ощупь, ярко-красный, разрастающийся по периферии очаг/очаги, гипертермия до 39ºС, признаки интоксикации (тошнота, головные боли, нарастающая слабость);
- флегмоной — разлитым гнойным воспалением, не имеющим четких границ, распространяющемся на подкожные слои, фасции мышц и межмышечное пространство;
- газовой гангреной — гнилостным процессом, развивающемся в течение 6-7 часов после попадания на очаги пролежней клостридии (часто из почвы), характеризующемся крепитацией очага (хрустом), невыносимым гнилостным запахом, серым цветом кожи и сухостью раны;
- сепсисом (заражением крови) — высокая гипертермия, сменяющаяся затем низкой температурой, стремительное развитие процесса и септический шок, часто заканчивающийся смертельным исходом.
Лечение пролежней в зависимости от стадии
Лечение пролежней 1-2 стадии у лежачих больных можно проводить дома. Гнойные и глубокие некротические очаги чаще всего требуют хирургического вмешательства и госпитализации пациента.
Обработка пролежней 1 стадии
Если пациент находится в стационаре, возможно применение дозированного ультрафиолетового облучения и электростатического душа.
Гиперемированные участки дважды — трижды в день обрабатываются:
- 2% камфорным спиртом;
- 1% салициловым спиртом;
- 0,5% нашатырем;
- 1-2% спиртовым раствором танина;
- Аргокрем, содержащим серебро.
Лечение пролежней 2 стадии и открытых ран в домашних условиях
При появлении микроповреждений на коже и мацерации основная цель заключается в предотвращении нагноения. Для этого используют:
- антисептики Хлоргексидин;
- противомикробная мазь Левомеколь;
- гель Солкосерил, Бепантен (активируют регенерацию кожи);
- серебро содержащий Аргогель и мазь с Метилурацилом (стимулируют местный иммунитет);
- повязки с Химотрипсином, препаратами Мультиферм, Гидросорб, Комфил.
Лечение пролежней 3-4 стадии
Единственно эффективная лечебная тактика — частичное хирургическое иссечение некротизированных тканей с дальнейшим местным противовоспалительным лечением образовавшихся ран и общей терапией, включающей применение гормональных препаратов Дексаметазон, Гидрокортизон и иммуностимуляторов, внутривенное вливание 0,5% Метронидазола.
Особенности лечения от места расположения пролежней
Лечебный результат повышается при соблюдении следующих правил лечения с учетом локализации некротического процесса.
Пролежни на пятках — клиновидные подушки, защита кожи коллоидной повязкой с Комифилом на 2-5 дней.
Пролежни на ягодицах — лечение и профилактика включает использование и регулярная смена подгузников, специальных ягодичных кругов. Профилактический массаж ягодичной зоны при отсутствии признаков некротизации может быть более глубоким, так как эта область имеет достаточно выраженный мышечный слой.
Пролежни на копчике — минимальный мышечный слой обуславливает быстрое распространение некроза до костной ткани, поэтому эту зону обрабатывают антисептиками в первую очередь.
Лечение в домашних условиях
В домашних условиях допустимо проведение пассивного дренирования. Для этого рана заполняется стерильными салфетками, обильно смоченными вышеуказанными антисептическими растворами и противовоспалительными мазями.
В крайнем случае можно использовать бинты с обработанным, не распадающимся на нити краем. Однако подобная тактика не обеспечит излечение гнойных глубоких ран, а лишь предотвратит разрастание некроза вглубь тканей.
Нельзя использовать: йод, марганцовку, зеленку, перекись водорода, борную кислоту! При гнойных процессах неэффективны: линимент Вишневского, Синтомициновая и другие антибактериальные мази с вазелином в составе.
Меры профилактики пролежней
Перечисленные ниже мероприятия позволят не только предотвратить появление участков некротизации мягких тканей даже у больных, длительно прикованных к постели, но и повысят эффективность алгоритма обработки пролежней на дому.
- Оптимальный вариант — использование противопролежневого матраса и функциональной кровати.
- Изменение положения пациента каждый 2 часа.
- Нежной растирание кожи на ягодицах, спине, ногах и в других местах плотного соприкосновения с постелью.
- Постельное и нательное белье только натуральное, гладкой текстуры (без вышивки, поперечных швов и рельефных рисунков). Обязательно отсутствие складок на расстеленной простыни и наволочке.
- Полноценная гигиена — обтирание больного мягкой тряпочкой, смоченной в теплой воде с дальнейшим тщательным просушиванием, частая смена нательного/постельного белья, использование утки/судна.
- Полноценное питание с достаточным количеством белка, при необходимости — введение через зонд питательных смесей Нутризон, Оптимум и т. д.
- Соблюдение питьевого режима — не менее 1,5 л жидкости в день.
- Регулярный осмотр больного терапевтом при нахождении его дома. При нагноении пролежней — консультация хирурга.
- Автор: Администратор
- Распечатать
Оцените статью:
Источник