Химический ожог глаза первая помощь код мкб

Описание
Химические, термические, лучевые повреждения глаз.
Т26.0. Термический ожог века и окологлазничной области.
Т26.1. Термический ожог роговицы и конъюнктивального мешка.
Т26.2. Термический ожог, ведущий к разрыву и разрушению глазного яблока.
Т26.3. Термический ожог других частей глаза и его придаточного аппарата.
Т26.4. Термический ожог глаза и его придаточного аппарата неуточнённой локализации.
Т26.5. Химический ожог века и окологлазничной области.
Т26.6. Химический ожог роговицы и конъюнктивального мешка.
Т26.7. Химический ожог, ведущий к разрыву и разрушению глазного яблока.
Т26.8. Химический ожог других частей глаза и его придаточного аппарата.
Т26.9. Химический ожог глаза и его придаточного аппарата неуточнённой локализации.
Т90.4. Последствие травмы глаза окологлазничной области.
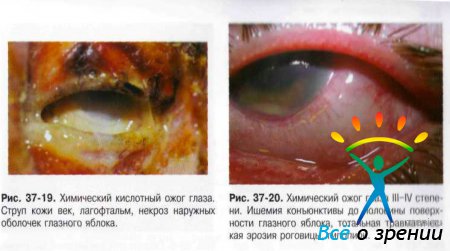
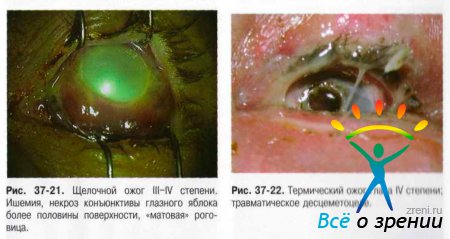
- I степень — гиперемия различных отделов конъюнктивы и зоны лимба, поверхностные эрозии роговицы, а также гиперемия кожи век и их припухлость, лёгкая отёчность.
- II степень — ишемия и поверхностный некроз конъюнктивы с образованием легко снимаемых белесоватых струпьев, помутнение роговицы вследствие повреждения эпителия и поверхностных слоев стромы, образование пузырей на коже век.
- III степень — некроз конъюнктивы и роговицы до глубоких слоёв, но не более половины площади поверхности глазного яблока. Цвет роговицы — «матовый» или «фарфоровый». Отмечают изменения офтальмотонуса в виде кратковременного повышения ВГД или гипотонии. Возможно развитие токсической катаракты и иридоциклита.
- IV степень — глубокое поражение, некроз всех слоёв век (вплоть до обугливания). Поражение и некроз конъюнктивы и склеры с ишемией сосудов на поверхности свыше половины глазного яблока. Роговица «фарфоровая», возможен дефект ткани свыше 1/3 площади поверхности, в некоторых случаях возможно прободение. Вторичная глаукома и тяжёлые сосудистые нарушения — передние и задние увеиты.
Условно выделяют химические (рис. 37-18-21), термические (рис. 37-22), термохимические и лучевые ожоги.


Общие признаки ожогов глаз:
- прогрессирующий характер ожогового процесса после прекращения воздействия повреждающего агента (из-за нарушения метаболизма в тканях глаза, образования токсичных продуктов и возникновения иммунологического конфликта вследствие аутоинтоксикации и аутосенсибилизации к послеожоговом периоде);
- склонность к рецидивированию воспалительного процесса в сосудистой оболочке в различные сроки после получения ожога;
- тенденция к образованию синехий, спаек, развитие массивной патологической васкуляризации роговицы и конъюнктивы.
Стадии ожогового процесса:
- I стадия (до 2 сут) — стремительное развитие некробиоза поражённых тканей, избыточная гидратация, набухание соединительнотканных элементов роговицы, диссоциация белково-полисахаридных комплексов, перераспределение кислых полисахаридов;
- II стадия (2-18-е сутки) — проявление выраженных трофических расстройств вследствие фибриноидного набухания:
- III стадия (до 2-3 мес) — трофические расстройства и васкуляризация роговой оболочки вследствие гипоксии тканей;
- IV стадия (от нескольких месяцев до нескольких лет) — период рубцевания, повышение количества коллагеновых белков вследствие усиления их синтеза клетками роговицы.
Диагноз ставят на основании анамнеза и клинической картины.
Основные принципы лечения ожогов глаз:
- оказание неотложной помощи, направленной на снижение повреждающего действия ожогового агента на ткани;
- последующее консервативное и (при необходимости) хирургическое лечение.
При оказании неотложной помощи пострадавшему обязательно интенсивно промывание коньюнктивальной полости водой в течение 10-15 мин с обязательным выворотом век и промыванием слёзных путей, тщательное удаление инородных частиц.
Промывание не проводят при термохимическом ожоге, если обнаружена проникающая рана!
Оперативные вмешательства на веках и глазном яблоке в ранние сроки осуществляются только с целью сохранения органа. Проводят витрэктомию обожжённых тканей, раннюю первичную (в первые часы и дни) или отсроченную (через 2-3 нед) блефаропластику свободным кожным лоскутом или кожным лоскутом на сосудистой ножке с одномоментной пересадкой аутослизистой на внутреннюю поверхность век, сводов и на склеру.
Плановые хирургические вмешательства на веках и глазном яблоке при последствиях термических ожогов рекомендовано проводить через 12-24 мес после ожоговой травмы, поскольку на фоне аутосенсибилизации организма возникает аллосенсибилизация к тканям трансплантата.
При тяжёлых ожогах необходимо ввести подкожно 1500-3000 ME противостолбнячной сыворотки.
Длительная ирригация конъюнктивальной полости (в течение 15-30 мин).
Химические нейтрализаторы используют в первые часы после ожога. В последующем применение данных препаратов нецелесообразно и может оказать повреждающее действие на обожжённые ткани. Для химической нейтрализации применяют следующие средства:
- щёлочь — 2% раствор борной кислоты, или 5% раствор лимонной кислоты, или 0,1% раствор молочной кислоты, или 0,01% уксусной кислоты:
- кислота — 2% раствор натрия гидрокарбоната.
При выраженных симптомах интоксикации назначают внутривенно капельно 1 раз в сутки белвидон по 200-400 мл на ночь капельно (до 8 сут после травмы), или 5% раствор декстрозы с аскорбиновой кислотой 2,0 г в объёме 200-400 мл, или 4-10% раствор декстран [ср. мол. масса 30 000-40 000], 400 мл внутривенно капельно.
НПВС: диклофенак (внутрь по 50 мг 2-3 раза в сутки до еды, курс 7-10 дней) или индометацин (внутрь по 25 мг 2-3 раза в сутки после еды, курс 10-14 дней).
Блокаторы Н1-рецепторов: хлоропирамин (внутрь по 25 мг 3 раза в сутки после еды в течение 7-10 дней), или лоратадин (внутрь по 10 мг 1 раз в сутки после еды в течение 7-10 дней), или фексофенадин (внутрь по 120-180 мг 1 раз в сутки после еды в течение 7-10 дней).
Антиоксиданты: метилэтилпиридинол (1% раствор по 1 мл внутримышечно или по 0,5 мл парабульбарно 1 раз в сутки, на курс 10-15 инъекций).
Анальгетики: метамизол натрия (50%, 1-2 мл внутримышечно при болях) или кеторолак (1 мл при болях внутримышечно).
Препараты для инстилляций в конъюнктивальную полость
При тяжёлых состояниях и в раннем послеоперационном периоде кратность инстилляций может достигать 6 раз в сутки. По мере уменьшения воспалительного процесса продолжительность между инстилляциями увеличивается.
Антибактериальные средства: ципрофлоксацин (глазные капли 0,3% по 1-2 капли 3-6 раз в сутки), или офлоксацин (глазные капли 0,3% по 1-2 капли 3-6 раз в сутки), или тобрамицин 0,3% (глазные капли, 1-2 капли 3-6 раз в сутки).
Антисептики: пиклоксидин 0,05% по 1 капле 2-6 раз в день.
Глюкокортикоиды: дексаметазон 0,1% (глазные капли, по 1-2 капли 3-6 раз в сутки), или гидрокортизон (глазная мазь 0,5% за нижнее веко 3-4 раза в сутки), или преднизолон (капли глазные 0.5% по 1-2 капли 3-6 раз в сутки).
НПВС: диклофенак (внутрь по 50 мг 2-3 раза в сутки до еды, курс 7-10 дней) или индометацин (внутрь по 25 мг 2-3 раза в сутки после еды, курс 10-14 дней).
Мидриатики: циклопентолат (глазные капли 1% по 1-2 капли 2-3 раза в сутки) или тропикамид (глазные капли 0,5-1% по 1-2 капли 2-3 раза в сутки) в сочетании с фенилэфрином (глазные капли 2,5% 2-3 раза в сутки 7-10 дней).
Стимуляторы регенерации роговицы: актовегин (гель глазной 20% за нижнее веко по одной капле 1-3 раза в сутки), или солкосерил (гель глазной 20% за нижнее веко по одной капле 1-3 раза в сутки), или декспантенол (гель глазной 5% за нижнее веко по 1 капле 2-3 раза в сутки).
Хирургическое лечение: секторальная конъюнктивотомия, парацентез poговицы, некрэктомия конъюнктивы и роговицы, генонопластика, биопокрытие роговицы, пластика век, послойная кератопластика.
К проводимому лечению добавляют группы ЛС, стимулирующие иммунные процессы, улучшающие утилизацию организмом кислорода и уменьшающие гипоксию тканей.
Ингибиторы фибринолиза: апротинин по 10 мл внутривенно, на курс 25 инъекций; инстилляции раствора в глаз 3-4 раза в день.
Иммуномодуляторы: левамизол по 150 мг 1 раз в сутки в течение 3 дней (2-3 курса с перерывом 7 дней).
Ферментные препараты: системные энзимы по 5 таблеток 3 раза в сутки за 30 мин до еды, запивая 150-200 мл воды, курс лечения составляет 2-3 нед.
Антиоксиданты: метилэтилпиридинол (1% раствор по 0,5 мл парабульбарно 1 раз в сутки, на курс 10-15 инъекций) или витамин Е (5% масляный раствор, внутрь по 100 мг, 20-40 дней).
Хирургическое лечение: послойная или сквозная кератопластика.
К описанному выше лечению добавляют следующие.
Мидриатики кратковременного действия: циклопентолат (глазные капли 1 % по 1-2 капли 2-3 раза в сутки) или тропикамид (глазные капли 0,5-1%, по 1-2 капли 2-3 раза в сутки).
Гипотензивные препараты: бетаксолол (0,5% глазные капли, 2 раза в сутки), или тимолол (0,5% глазные капли, 2 раза в сутки), или дорзоламид (2% глазные капли, 2 раза в сутки).
Хирургическое лечение: кератопластика по экстренным показаниям, антиглаукоматозные операции.
К проводимому лечению добавляют следующие.
Глюкокортикоиды: дексаметазон (парабульбарно или под конъюнктиву, 2-4 мг, на курс 7-10 инъекций) или бетаметазон (2 мг бетаметазона динатрия фосфата + 5 мг бетаметазона дипропионата) парабульбарно или под конъюнктиву 1 раз в неделю 3-4 инъекции. Триамцинолон 20 мг 1 раз в неделю 3-4 инъекции.
Ферментные препараты в виде инъекций:
- фибринолизин [человека] (по 400 ЕД парабульбарно):
- коллагеназа 100 или 500 КЕ (содержимое флакона растворяют в 0,5% растворе прокаина, 0,9% растворе натрия хлорида или воде для инъекций). Вводят субконъюнктивально (непосредственно в очаг поражения: спайка, рубец, СТ и т.д. с помощью электрофореза, фонофореза, а также наносят накожно. Перед применением проверяют чувствительность больного, для чего под конъюнктиву больного глаза вводят 1 КЕ и наблюдают 48 ч. При отсутствии аллергической реакции проводят лечение в течение 10 дней.
Физиотерапия, массаж век.
В зависимости от тяжести поражения составляют 14-28 дней. Возможна инвалидизация при возникновении осложнений, потере зрения.
Наблюдение офтальмолога по месту жительства в течение нескольких месяцев (до 1 года). Контроль офтальмотонуса, состояния СТ, сетчатки. При стойком повышении ВГД и отсутствии компенсации на медикаментозном режиме возможна антиглаукоматозная операция. При развитии травматической катаракты показано удаление мутного хрусталика.
Зависит от степени тяжести ожога, химической природы повреждающего вещества, сроков поступления пострадавшего в стационар, правильности назначения медикаментозной терапии.
—
Статья из книги: Офтальмология. Национальное руководство | Аветисов С.Э.
Источник
Связанные заболевания и их лечение
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Профилактика
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Ожог роговицы.
Описание
Роговая оболочка (роговица) является одной из важнейших структур глаза. В силу своей локализации она является наиболее уязвимым отделом глазного яблока. Весьма тяжелыми последствиями, ведущими к значительному снижению зрения или практической слепоте, является поражение роговицы при химических, термических и термохимических ожогах.
Симптомы
Принято выделять четыре степени ожогов роговицы:
Первая степень – несильные ожоги. Ожоги глаз первой стадии характеризуются увеличением кровенаполнения тканей век и оболочки конъюнктивы, неглубокое замутнение роговичной оболочки и ее небольшая эрозия.
Вторая степень – ожоги глаз средней тяжести. При ожогах глаз средней тяжести на кожном покрове возникают пузыри, на конъюнктиве образуются пленки, которые можно безтруда удалить, поверхность роговицы мутнеет.
Третья степень – тяжелые ожоги глаз. При ожогах глаз третьей стадии возникает отмирание кожного покрова век, пленки быстро образуются и не снимаются, роговичный слой сильно мутнеет. Роговица становится похожа на матированное стекло.
Четвертая степень – ожоги глаз очень тяжелой степени. При таких ожогах глаз характерно развитие обширного отмирания тканей, некроза конъюнктивы, склеры глаза, роговица помутнена до самых глубоких слоев и похожа на фарфор.
После процесса отмирания пораженных участков кожного покрова и оболочек глаза открывается изъязвленная поверхность, на которой после заживания образовываются глубокие рубцы и шрамы. Эти элементы соединительной ткани способствуют значительному сокращению слизистой глаза.
На роговице глаза образуются помутненные участки разной интенсивности.
Когда ожоги роговицы носят тяжелый характер, то формируются сращения склеры конъюнктивы и кожи века. Этот патологический процесс носит название симблефарона.
Ожоги роговицы могут сопровождаться иридоциклитом, глаукомой вторичного характера. Если в образовавшуюся рану проникнет инфекция, то возникает эндофтальмит. Все указанные явления способствуют развитию осложнений ожога роговицы.
При ожогах роговицы первой и второй стадии прогноз, как правило, благоприятный.
Ожоги же роговицы третьей и четвертой стадии часто становятся причиной неисправимыхизменений расположения век, инфицированию глаза, образованию бельма на роговичной оболочке, резкому ухудшению зрения вплоть до полной слепоты.
Профилактика
Профилактика ожогов роговицы состоит в защите органов зрения в условиях вредного производства, в быту и при высоких температурах.
Причины
Ожоги роговицы могутиметь различное происхождение. Различают:
- тепловые или термические ожоги роговицы;
- химические ожоги роговицы.
Лечение
Неотложнаяпомощь при химических повреждениях состоит в промывании глазного яблока и близлежащих тканей большим количеством воды либо слабого раствора марганцовки.
Когда возможно, при ожогах роговицы щелочными соединениями необходимо тщательно промыть поврежденный орган слабым раствором борной кислоты либо неконцентрированным раствором уксусной кислоты. Если ожог глаз был нанесен анилиновым карандашом, то лечение ожога роговицы заключается в промывании глаза раствором танина либо слабым раствором кислоты аскорбиновой.
Прилипшие к конъюнктиве мелкие частицыхимического реагента после обезболивания устраняют с помощью смоченного в жидкости ватного тампона, при помощи пинцета либо медицинской иглы.
Если устранение инородныхчастиц в глазу выполнить невозможно, то прокалываются инъекции в конъюнктивальный мешочек кальцийсодержащего раствора.
После того, как поврежденный глаз удалось как следует очистить, полость под веками наполняют обеззараживающими мазями и растворами.
Эти лекарственные препараты используют при термических ожогах роговицы.
Дальнейшее лечение ожогов роговицы проводится в стационарных условиях.
В целом, лечение ожогов роговицы должно быть нацелено на сохранение зрительной функции травмированного глаза, на сведение на нет аутоиммунных реакций, на предотвращение всевозможных инфекционных и неинфекционных осложнений ожога роговицы.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Этиология и патогенез
Ожог — повреждение тканей, в основном кожи, вызванное высокой температурой, химическими веществами или электричеством. Факторы риска — работа на производстве, связанном с высокими температурами, или в химической промышленности. Возраст, генетика значения не имеют.
Большинство ожогов — небольшие травмы, вызванные домашними случайностями, такими как пролитый кипяток. Легкие травмы быстро заживают, но при серьезных ожоговых травмах необходимо стационарное лечение: обширные повреждения тканей могут привести к смерти.
Тяжесть ожога зависит от глубины повреждения тканей, площади обожженной поверхности и ее места. Особенно тяжело протекают поражения чувствительных частей тела: лица, рук, ступней и половых органов.
Причиной ожогов часто бывает сильный нагрев тела человека огнем, горячими жидкостями или солнечным светом. Но едкие химические вещества (например некоторые лакокрасочные растворители) или электрический ток также могут вызвать ожоги. От такого вида поражений чаще страдают мужчины: они чаще работают в химической промышленности или с электрооборудованием.
Обычно в результате ожогов страдает кожа, но химические вещества могут попасть в пищевод и желудок при проглатывании, а горячий дым может обжечь дыхательные пути. Кожа состоит из двух слоев: поверхностного слоя, или эпидермиса, и расположенной под ним более чувствительной дермы. В соответствии с глубиной поражения тканей выделяют три степени ожогов: первой, второй и третьей степени.
Ожоги первой степени. Если в результате ожога пострадал только эпидермис — это ожог первой степени. Он считается самым легким. Обожженная область краснеет, припухает и становится чувствительной к прикосновениям, но на коже не образуется пузырьков. В течение нескольких дней происходит полное заживление: верхний слой кожи может сойти. Солнечный свет — самая распространенная причина ожогов первой степени.
Ожоги второй степени. После разрушения эпидермиса нижний слой кожи, или дерма, становится особенно чувствительным к внешнему воздействию. Повреждение обоих слоев кожи считается ожогом второй степени и обычно очень болезненно. Кожа становится красной и покрывается большими пузырями, наполненными прозрачной жидкостью. Через три дня боль обычно проходит, но для заживления большинства ожогов второй степени требуется, по крайней мере, 14 дней.
Ожог третьей степени. Самым тяжелым и глубоким видом считается ожог третьей степени, при котором происходит поражение всех трех слоев защитного покрова тела: эпидермиса, дермы и подкожной жировой клетчатки. В некоторых случаях повреждение распространяется и глубже, затрагивая мышцы. Обожженная область становится нечувствительной, опухшей и обесцвечивается. Выздоровление проходит очень медленно, потому что дерма не может самостоятельно регенерироваться, а новая кожа растет только по краям обожженного участка.
При обширных ожогах второй и третьей степени обожженная область теряет всю жидкость. Результатом поражения тканей могут быть шок и заболевания почек. Если легкие обожжены горячим дымом, то нарушается дыхательная деятельность. Обожженные места уязвимы для инфекций, потому что не защищены кожным барьером, предотвращающим проникновение патогенных микробов. Ожоги третьей степени часто инфицируются, это задерживает заживление. Если бактерии попадают в кровь, то возможно их ускоренное размножение, результатом которого является сепсис.
Лечение
Сразу после ожога нужно охладить обожженную кожу холодной проточной водой, а затем оказать первую помощь. Не следует накладывать никакие мази на обожженную область: они только ухудшат состояние кожи. При легких ожогах медицинская помощь обычно не требуется. При обширных поражениях второй степени и при всех ожогах третьей степени необходима срочная госпитализация, в идеале — в ожоговое отделение. При любых сомнениях относительно тяжести полученного повреждения следует проконсультироваться с врачом. При любых ожогах губ или лица также необходимо доставить пострадавшего в больницу, потому что ткани быстро отекают и могут вызвать обструкцию дыхательных путей и нарушить дыхательную деятельность. При продолжительном вдыхании горячего дыма также необходимо лечение в стационаре.
Легкие ожоги очищают и перевязывают. Повязку следует менять несколько раз в день. Для профилактики инфекции применяют антибактериальные мази. При появлении признаков инфицирования обожженных участков обычно назначают антибиотики внутривенно.
При обширных повреждениях проводят лечение инфузионными растворами и анальгетиками. Если пациент надышался дымом и у него проблемы с дыханием, его подключают к аппарату искусственного дыхания. В любых случаях обширных ожогов необходимы постоянное наблюдение за состоянием пациента для поддержания нормального водно-солевого обмена в его организме и контроль работы почек. При обширных поражениях второй степени и всех — третьей степени рассматривают возможность пересадки кожи для наращивания отсутствующего покрова тела. После тяжелых ожогов второй и третьей степени развивается нежная и чувствительная рубцовая ткань. Области рубцевания нужно защищать от солнечных лучей одеждой или солнцезащитными кремами. Заживающие ожоги вызывают сильный зуд, который снимают противозудными средствами. Зарубцевавшиеся ожоги могут также сильно стянуть кожу и мешать движениям, если, например, повреждена кожа над суставом. В этом случае необходима пересадка кожи. Для улучшения подвижности применяют также физиотерапию.
При лечении легкие ожоги обычно заживают в течение нескольких дней, а для восстановления после тяжелых поражений требуются недели. Заживление ожогов третьей степени, особенно после пересадки кожи, происходит в течение нескольких месяцев, часто остаются шрамы.
Источник


