Хрипы при пневмонии у младенца
Как определить, что у ребенка воспаление легких? Как правильно лечить пневмонию у детей?Воспаление лёгких — опасная болезнь, поэтому ее нужно уметь правильно лечить. Особенно это актуально по отношению к малышам, так как согласно статистике, каждый год во всем мире от пневмонии умирают 1,4 миллиона детей в возрасте до 5 лет. Несмотря на достижения современной медицины, воспаление легких по частоте смертельных исходов занимает первое место среди всех инфекционных заболеваний. Пневмония или воспаление легких — это инфекционное заболевание, при котором поражаются самые нижние отделы дыхательной системы и нарушается функция легкого. Именно поэтому основным показателем пневмонии является не кашель и насморк, а одышка, потому что альвео-лярные мешочки при воспалении легких наполняются жидкостью или гноем, что затрудняет газообмен и вентиляцию в легких. Частое и кряхтящее дыхание ребенка — серьезный повод для обращения к врачу, даже если насморка и кашля при этом у него нет. В норме частота дыхания у детей в спокойном расслабленном состоянии должно быть следующим: При воспалении легких эти показатели намного больше. Заболеть пневмонией ребенок может в любое время года, а не только зимой. Особенно опасна пневмония для малышей до 5 лет, иммунитет которых еще неокрепший, а организм их еще не умеет справляться с инфекцией.
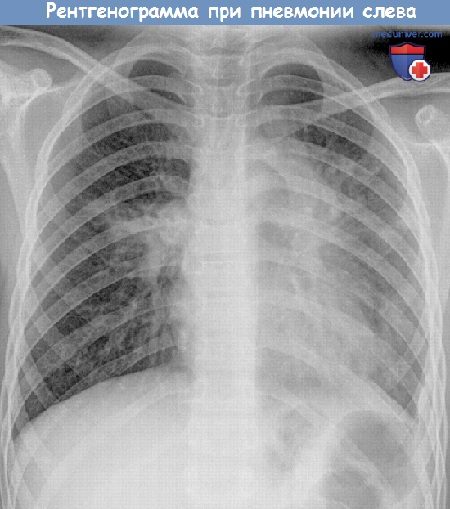
Пневмония редко бывает самостоятельной болезнью, чаще всего она развивается на фоне бронхита, сильной простуды и заболеваний горла из-за загустевания и плохого отхождения мокроты, препятствующей вентиляции легких. Причиной развития воспаления в легких могут быть вирусы, бактерии и грибки. Встречаются и смешанные воспаления, например, вирусно-бактериальные. По степени развития болезни пневмония может быть односторонней и двусторонней. Двусторонняя пневмония наиболее опасная, именно она является основной причиной детской смертности. К сожалению, многие родители ошибочно принимают пневмонию ребенка за обычную простуду и ждут, когда вот-вот ему станет лучше. И только тогда, когда ребенок уже становится сосвсем слабым, а его температура не падает даже после приема жаропонижающих средств, вызывают скорую помощь. Важно: если у ребенка высокая температура, он жалуется на боль в груди при кашле и дыхании, у него одышка, то обязательно надо вызвать врача, чтобы исключить воспаление лёгких. Специфические симптомы, по которым можно заподозрить пневмонию у ребенка, следующие: Для диагностики пневмонии врач прослушивает дыхание ребенка стетоскопом, дает направление на сдачу анализа крови и прохождение рентгента грудной клетки. При пневмонии прослушиваются хрипы влажные и мелкопузырчатые, а при бронхите они сухие и свистящие. В последнее время для точной постановки диагноза «пневмония» терапевты используют результаты анализа крови на С реактивный белок. По результатам такого исследования можно определить, насколько сильно воспаление в легких. Если уровень С реактивного белка меньше 20 мг/л, то, скорее всего, у ребенка — бронхит, а воспаления в легких нет. Если же этот показатель приближается к 100 мг/л, то надо срочно сделать рентгеновский снимок, чтобы окончательно подтвердить диагноз «пневмония».
Лечение пневмонии зависит от типа микроорганизма, который способствовал ее развитию. Вирусная пневмония, которая развивается на фоне ОРВИ, считается более легкой формы. Она не требует длительного лечения и обычно проходит вместе с вирусной инфекцией. Чего нельзя сказать о бактериальной пневмонии. Ее обязательно следует лечить антибиотиками. Они помогают не только бороться с инфекцией, но и снижают температуру. Поэтому в данном случае жаропонижающие средства врач может и не назначить. Многие родители спрашивают врачей: «А можно ли лечить пневмонию ребенка дома?», так как не желают оставлять его одного в больнице. Биодоступность современных антибиотиков высокая, поэтому при легких формах пневмонии врач может разрешить лечить ребенка и дома, но отказываться от госпитализации, пренебрегая врачебных рекомендаций, при воспалении легких нельзя. Особенно если родители несвоевременно вызвали терапевта и пытались лечить ребенка сами, успев дать ему попробовать 2-3 вида антибиотика. В этом случае понятно, что таблетки ребенку уже не помогут, надо делать инъекции. Начатое на ранней стадии лечение воспаления легких помогает избежать тяжелых осложнений. Очень распространённая ошибка многих родителей — самостоятельно прекращать давать ребенку антибиотики. Полечились 3- 5 дней, температуры больше нет, и перестают давать лекарства, назначенные врачом. Этого делать ни в коем случае нельзя. Если врач назначил курс антибиотиков на 10 дней, значит, принимать их нужно именно столько времени, и ни днём меньше, даже если ребенок чувствует себя уже здоровым. Во время болезни ребенок отказывается от еды и не хочет пить. Это нормальное явление, указывающее на то, что организм «экономит» силы, чтобы бороться с недугом. Заставлять ребенка насильно кушать не нужно, а вот поить его водой надо часто и небольшими порциями. Она разжижает слизь в легких и выводит токсины из организма. Вместо воды можно ребенку дать настой шиповника, компот из сухофруктов и ягод, а также свежевыжатые соки, разбавленные водой 1:1. В период лечения пневмонии не нужно давать ребенку аптечные общеукрепляющие витаминные или иммуномодулирующие препараты. Они только увеличивают нагрузку на печень, которая во время болезни и так страдает. После окончания приема антибиотиков врач может назначить пробиотики, восстанавливающие микрофлору кишечника, сорбенты, чтобы ускорить очищение организма от токсинов и витаминное питание. В комнате, где лежит больной ребенок, должно быть чисто и свежо. Полезно там поставить увлажнитель воздуха, чтобы мокроты не пересыхали и не застаивались в легких, а ребенку было легче дышать. При правильном лечении пневмонии ребенок быстро восстанавливается. К нему возвращаются прежний аппетит, отличное самочувствие и хорошее настроение. Видео уроки техники аускультации легкихРекомендуем посмотреть другие видео ролики по пропедевтике Предлагаем ознакомиться со звуками аускультации легких:1. Везикулярное дыхание: 2. Бронхиальное дыхание: 3. Влажные хрипы: 3. Сухие хрипы: 4. Шум трения плевры: 5. Крепитация: 6. Жесткое дыхание: 7. Амфорическое дыхание: 8. Побочные дыхательные шумы: 9. Аускультация легких: — Вернуться в оглавление раздела «Пульмонология» Автор: Искандер Милевски Рекомендуем ознакомиться с тематичными статьями на нашем сайте:
|
Источник
Ребенок с назальным катетером (фото)
Пневмония представляет собой воспалительный процесс, захватывающий ткани легкого, который возникает самостоятельно или, как осложнение вирусно-инфекционных заболеваний носоглотки и дыхательных путей. Пневмония у недоношенных новорожденных – это инфекционное заболевание бактериальной, вирусной, грибковой, паразитарной природы. Часто воспаление легких у таких малышей возникает на фоне аспирации околоплодной жидкостью в процессе родоразрешения.
Виды пневмоний у недоношенных детей
Недоношенный ребенок в кувезе
В зависимости от того, при каких обстоятельствах и в какое время в легкие ребенка попал инфекционный возбудитель, выделяют несколько видов пневмоний, о которых нагляднее представлено в таблице.
Вид пневмонииЧем характеризуется патология?Трансплацентарная врожденнаяВозбудитель инфекции попадает в организм ребенка от матери черед плаценту. Как правило, это следствие и проявление таких инфекций, как токсоплазмоз, микоплазмоз, цитомегаловирус, вирус простого герпеса, краснуха, листериозАнтенатальная внутриутробнаяВозбудитель инфекции попадает в легкие плода из околоплодной жидкостиИнтранатальная внутриутробнаяВозбудитель инфекции попадает в организм ребенка при прохождении его по инфицированным родовым путям матери. Развитию интранатальной пневмонии у недоношенных детей способствуют грибки рода Кандида, клебсиеллы, вирусы герпеса, цитомегаловирусПостнатальнаяИнфицирование ребенка происходит непосредственно сразу после рождения или во время пребывания в роддоме, например, при проведении ИВЛ, в отделении патологии новорожденных
Определение вида пневмонии у недоношенных детей
При трансплацентарном и интранатальном инфицировании у малыша развивается врожденная пневмония, чаще всего обусловленная преждевременным проколом плодного пузыря или длительными родами раньше положенного срока.
Паразитарные пневмонии у новорожденных вызываются в большинстве случаев пневмоцистами – малотоксичным для взрослого человека паразитом, но опасным для жизни грудничков, особенно недоношенных. Опасность для детей представляют работники родильного дома, в частности отделений для недоношенных новорожденных, которые заражены пневмоцистами или являются носителями этого паразита. В свою очередь, заражение взрослых пневмоцистами происходит от морских свинок, собак, кошек.
Грибковые пневмонии вызываются чаще всего грибками рода Кандида и встречаются преимущественно у детей, рожденных намного раньше положенного срока.
Развитию этой пневмонии у новорожденных недоношенных способствует антибиотикотерапия, которую назначают всем малышам, родившимся раньше срока. Также инфицирование ребенка грибками Кандида может произойти в процессе родов, когда малыш проходит по родовым путям матери с не пролеченной молочницей.
Кто в группе риска: предрасполагающие факторы к развитию пневмонии
Женщина с ребенком на руках
Выделяют ряд факторов, которые провоцируют развитие воспаления легких у недоношенных новорожденных детей, к ним относятся:
- неблагоприятное течение беременности у матери, сопровождающееся анемией, гипертензией, гестозом, на фоне которых плод страдает от хронической гипоксии;
- хронические инфекции у матери – при поражении мочеполового тракта беременной женщины возрастает риск инфицирования ребенка в родах, при поражении носоглотки и дыхательных путей беременной – к постнатальному инфицированию новорожденного;
- длительное нахождение плода в матке без околоплодной жидкости;
- родоразрешение женщины посредством кесарева сечения;
- асфиксия (удушье) новорожденного с аспирацией (попаданием в дыхательные пути околоплодной жидкости, слизи);
- врожденные пороки развития легких;
- антенатальное поражение тканей головного мозга;
- недоношенность и задержка внутриутробного развития плода на фоне неблагоприятного течения беременности и повреждений головного мозга у ребенка в родах;
- проведение реанимационных мероприятий ребенку после рождения – ИВЛ, интубация трахеи, катетеризация сосудов пуповины;
- неблагоприятные условия содержания новорожденных и массовое инфицирование детей в отделении новорожденных;
- плохой уход за ребенком – переохлаждение, перегрев, отсутствие проветривания и влажной уборки в помещении, где находится новорожденный.
Пневмония у недоношенных новорожденных детей: этиология и патогенез
Как развивается пневмония у недоношенных детей
Механизм развития пневмонии у недоношенных новорожденных детей разделяется на несколько основных моментов:
- внутриутробная инфекция.
- Аспирация.
- Незрелость органов дыхания, нарушение легочного кровотока.
- ОРВИ.
Главенствующая роль в развитии воспалительного процесса в легких у недоношенных новорожденных в первые 7-10 дней жизни принадлежит местным изменениям в структуре легких, в частности неполному расправлению альвеол, образованию ателектаз из-за незрелого суфрактанта, нарушению вентиляции легких. Эти факторы в совокупности создают благоприятные условия для размножения болезнетворных бактерий и сами по себе способствуют развитию воспаления.
По мере развития патологического процесса в легких у новорожденного стремительно прогрессирует дыхательная недостаточность, которая влечет за собой гипоксию, ацидоз и гиперкапнию. Кислородное голодание тканей вызвано не только легочными изменениями, но и нарушениями гемодинамики (кровотока). При пневмониях, вызванных грамотрицательной микрофлорой явления интоксикации организма будут намного более выраженными, чем признаки дыхательной недостаточности.
Так как головной мозг чрезвычайно чувствителен к явлениям гипоксии и интоксикации, то расстройства в работе ЦНС являются неизменными сопутствующими факторами при пневмонии у недоношенных новорожденных детей. При внутриутробном воспалении легких поражение головного мозга настолько выражено, что у ребенка наблюдаются признаки торможения ЦНС, что сопровождается вялостью, апатией, адинамией, снижением мышечного тонуса, снижением рефлексов или их полным отсутствием.
В свою очередь, нарушение в работе ЦНС приводит к уменьшению глубины вдоха, расстройствам ритма дыхания – у ребенка возникают приступы апноэ (кратковременной остановки дыхания), дыхание Чейна-Стокса и другие патологии. Если новорожденному не будет оказана своевременная и адекватная медицинская помощь, то у него развивается отек мозга и кровоизлияние.
Как проявляется пневмония у недоношенных детей: первые симптомы
Вялость ребенка
Одной из главных особенностей пневмонии у недоношенных новорожденных детей является большая продолжительность острого периода болезни, необходимость в длительной реабилитации и высокий риск развития критических, угрожающих жизни состояний.
Важно! Первым, на что должна обратить пристальное внимание мама, является то, что новорожденный много и долго спит, разбудить его сложно, сосание вялое и сам малыш заторможен.
Беспокойство и плач новорожденного
Пневмония у недоношенного ребенка проявляется обычно на 2-3 сутки жизни, в некоторых случаях к концу первой недели, выражается заболевание следующими симптомами:
- кожа ребенка бледная;
- сосание груди или бутылочки вялое – часто ребенок засыпает во время кормления или делает пару ленивых сосательных движений;
- во время плача и кормления появляется выраженная синюшность носогубного треугольника;
- заторможенность и вялость ребенка;
- снижение температуры тела – это отличительная особенность пневмоний у недоношенных детей, тогда, как у малышей дошкольного возраста заболевание часто протекает с фебрильной температурой тела;
- учащенное дыхание, при котором хорошо заметно раздувание крыльев носа;
- приступы кратковременной остановки дыхания (апноэ) – чаще всего во время сна или плача;
- при дыхании можно видеть, как втягиваются межреберные промежутки, и западает яремная ямка.
Синюшность носогубного треугольника
Кроме этого у ребенка может резко увеличиться масса тела в результате внутренних отеков. По мере прогрессирования воспалительного процесса нарастают признаки дыхательной и сердечной недостаточности, что сопровождается выделение пены розового цвета изо рта.
Важно! Пена розового цвета изо рта ребенка свидетельствует о том, что начался отек легких и, если вовремя не оказать новорожденному помощь, может наступить летальный исход.
Пневмоцистная пневмония: симптомы
Признаки пневмонии у новорожденного
Пневмоцистная пневмония в неонатальном периоде диагностируется в основном у недоношенных детей, доношенные малыши болеют ею только при наличии наследственных тяжелых заболеваний или иммунодефиците. Возбудителем инфекции является пневмоциста Карини, которая передается воздушно-капельным путем.
Чаще всего инфицирование недоношенного ребенка происходит от персонала роддома, которые являются носителем пневмоцист и могут даже не догадываться об этом.
Инкубационный период данного вида пневмонии обычно составляет от 1 недели до 1 месяца. Клиническая картина протекает в 2 стадии:
Стадия заболевания и ее продолжительностьКлинические признакиПервая – длительность составляет 1-2 недели от начала заболеванияРебенок вяло сосет грудь, плохо набирает массу тела, при плаче наблюдается умеренная одышка, присутствует небольшое покашливание, частый стулВторая – развивается на 2-4 неделях от начала заболеванияУ ребенка появляется резко выраженная одышка (ЧДД до 140 дыханий в минуту), мучительный приступообразный кашель, постепенно прогрессирует дыхательная недостаточность – изменяется цвет кожных покровов, нарастает цианоз кожи, увеличивается в размерах печень. Температура тела ребенка, как правило, остается в пределах нормы, хрипы в легких при аускультации незначительные или отсутствуют
При отсутствии квалифицированного лечения на первых стадиях развития пневмоцистной пневмонии у ребенка развиваются изменения в структуре легочной ткани, в результате которых грудничок в скором времени погибает.
Диагностика заболевания
Врожденная пневмония у недоношенных детей диагностируется на основании данных анамнеза, клинических симптомов, анализов и рентгенологического исследования. Рентген занимает едва ли не основное место в диагностике заболевания и помогает дифференцировать пневмонию у грудничка с пневмопатиями, врожденными аномалиями развития легких, пороками сердца, диафрагмальной грыжей, травмами ЦНС.
При аускультации младенца врач слышит мелкопузырчатые хрипы в легких и крепитацию над очагом воспаления. При прослушивании сердца слышны приглушенные тоны и тахикардия. Температура тела ребенка остается в пределах нормы или снижается.
В анализах крови выявляют снижение уровня гемоглобина, уменьшение количества тромбоцитов, лейкоцитов, повышение С-реактивного белка. Кроме этого в обязательном порядке ребенку берут мазки из носа и зева на обнаружение вирусов с использованием иммунофлюоресцентной сыворотки и определением роста титра антител в динамике.
В некоторых случаях показано проведение бронхоскопии.
Лечение пневмонии у недоношенных новорожденных
Содержание недоношенного с пневмонией
Лечение воспаления легких у новорожденных и недоношенных детей проводится только в условиях стационара в отделение патологии, где есть палаты интенсивной терапии. Мать может находиться рядом со своим ребенком и помогать медицинскому персоналу в организации ухода и лечения грудничка. Для благоприятного прогноза и исхода заболевания к вопросу лечения подходят очень щепетильно, учитывая малейшие нюансы.
Особое внимание уделяют обеспечению нужных параметров влажности и температуры воздуха в палате, где находится больной ребенок. Недоношенных малышей, родившихся с массой тела менее 1500 г, помещают в специальный кувез с температурой воздуха в нем 34-36 градусов и влажностью не менее 60%. Ребенка одевают таким образом, чтобы одежда не стесняла его движений, и он мог свободно шевелить руками и ногами в кувезе.
Кормление новорожденного производится непосредственно в кувезе через соску или зонд, в зависимости от зрелости его пищеварительного тракта, наличия сосательного рефлекса и общей тяжести состояния ребенка. Конечно, лучшим вариантом для ребенка будет его вскармливание материнским молоком, но если по каким-то причинам это невозможно, то подбирают адаптированную молочную смесь. Как только состояние ребенка значительно улучшится, и малыш начинает хорошо прибавлять в весе мать может прикладывать новорожденного к груди по разрешению врача, постепенно вытесняя кормления через зонд или бутылочку.
Для профилактики аспирации дыхательных путей ребенка молоком или смесью после кормления его необходимо подержать столбиком или приподнять головной конец кровати и уложить малыша на бочок.
Терапия кислородом
Подача кислорода недоношенному ребенку
В зависимости от степени нарушения дыхательной функции недоношенных новорожденным малышам назначают кислородотерапию. Увлажненный оксиген подается через назальный катетер, маску, кислородную подушку, в тяжелых случаях применяется искусственная вентиляция легких.
Перед подачей кислорода ребенка его обязательно нагревают до температуры 34 градусов и увлажняют. В ходе процедуры на специальных аппаратах следят за показателями насыщения крови кислородом.
Антибактериальное лечение
Уколы антибиотиков новорожденным
Ведущее место в лечении пневмонии у недоношенных новорожденных детей занимает антибиотикотерапия.
Как правило, это препараты широкого спектра действия, проявляющие активность по отношению к грамотрицательной и грамположительной флоре:
- аминопенициллины;
- цефалоспорины;
- аминогликозиды.
Доза препарата рассчитывается индивидуально в зависимости от массы тела ребенка и степени тяжести заболевания. При выявлении грибкового пневмонии дополнительно к основному лечению назначают противогрибковые препараты – Нистатин, Дифлюзол, Дифлюкан.
При диагностировании у новорожденного ребенка пневмоцистной пневмонии наряду с антибиотиками обязательно назначаются антипаразитарные препараты, например, Фуразолидон или Метронидазол. Для полного уничтожения пневмоцист требуется 3 курса терапии с перерывами на 10 дней. Новорожденным недоношенным детям все лекарственные препараты для лечения любого вида пневмонии вводят парентеральным путем, то есть через инъекции и капельницы.
Симптоматическое и сопутствующее лечение
Пробиотики
Важно изначально поддерживать микрофлору кишечника новорожденного и способствовать заселению его молочнокислыми бактериями. Для этого наряду с антибиотиками назначают препараты из группы пробиотиков – Бифидумбактерин, Лактофильтрум, Линекс, Бифи-форм и другие. Приложенная инструкция к пробиотикам подробно описывает, как правильно принимать препарат ребенку и какие дозировки соблюдать по возрастам.
По мере улучшения состояния ребенка для того, чтобы предотвратить осложнения пневмонии у недоношенных детей назначают вибрационный постуральный массаж, проведении гимнастики и общего массажа. Также показано проведение УВЧ, электрофореза и ультразвука. На видео в этой статье подробнее рассказано о физиотерапевтических методах лечения пневмонии у недоношенных новорожденных детей.
Прогноз и профилактика
При правильной организации ухода за недоношенным ребенком и адекватной терапии прогноз пневмонии в целом благоприятный. После перенесенного заболевания ребенок подлежит диспансерному наблюдению и учету в течение 1 года.
В течение первого полугодия педиатр обязан осматривать ребенка дважды в месяц, а затем 1 раз в месяц до года. Первые 6 месяцев после перенесенной пневмонии ребенку обязательно проводят анализы крови, мочи, консультацию и осмотр пульмонолога.
Кроме этого важно следить за полноценностью питания грудничка – до года идеальным вариантом будет естественное вскармливание материнским молоком. Ежедневные прогулки, закаливания, купание, частое проветривание помещения и влажные уборки – все эти факторы в совокупности позволяют сформировать у ребенка стойкий иммунитет и противостоять вирусным инфекциям.
Профилактика пневмонии у новорожденных на этапе планирования беременности
Женщина, планирующая беременность, должна понимать, что профилактика врожденной пневмонии у ее будущего ребенка начинается с посещения ею гинеколога и прохождения необходимых обследований и консультаций узких специалистов. Кроме этого, важна санация хронических очагов инфекции у женщины еще до наступления беременности.
Читать далее…
Источник