Инфузионная терапия при пневмонии детей

 Пневмония сама по себе не является смертельным заболеванием, обычно любые ее формы протекают со средней или умеренной степенью тяжести. Серьезные проблемы возникают, когда воспалением легких заболел маленький ребенок или пожилой человек со слабым иммунитетом. В таком случае основное заболевание сопровождается патологическими изменениями в организме. Пневмония может обостриться вплоть до возникновения нарушений сознания, острой дыхательной недостаточности и других проблем с дыханием.
Пневмония сама по себе не является смертельным заболеванием, обычно любые ее формы протекают со средней или умеренной степенью тяжести. Серьезные проблемы возникают, когда воспалением легких заболел маленький ребенок или пожилой человек со слабым иммунитетом. В таком случае основное заболевание сопровождается патологическими изменениями в организме. Пневмония может обостриться вплоть до возникновения нарушений сознания, острой дыхательной недостаточности и других проблем с дыханием.
Дезинтоксикационная терапия при пневмонии является основным методом, эффективно помогающим больным при тяжелом протекании воспаления легких.
Симптоматика пневмонической интоксикации
Из-за воспалительного процесса в легких у больного возникает синдром интоксикации, который сопровождается реакцией основных органов и систем организма:
- эндокринной,
- иммунной,
- сердечно-сосудистой,
- нервной.
То, насколько тяжелыми окажутся данные проявления, коррелирует с серьезностью воспаления легких и масштабом данного заболевания. Протекание интоксикации при пневмонии усугубляют также и сопутствующие заболевания.
Умеренная пневмоническая интоксикация проявляется так:
- чувствуется усталость, со временем слабость нарастает, создается ощущение полного отсутствия жизненных сил, энергии,
- человека сопровождает постоянная вялость, сонливость,
- увеличивается температура тела, преимущественно она субфебрильная, стабильно держится на отметке не ниже 37,5оС,
- повышается потоотделение,
- возникает лихорадка,
- теряется аппетит,
- уменьшается масса тела.
Если интоксикация достигла средней степени тяжести, то вышеперечисленные симптомы дополняют:
- головные боли,
- постоянная тошнота,
- позывы на рвоту,
- сухой, надрывный кашель,
- интенсивная отдышка, с которой невозможно справиться физическими усилиями,
- серый оттенок кожи лица,
- изможденный внешний вид,
- анемия – при длительной интоксикации.
Если вовремя не оказать грамотную помощь, данная симптоматика приобретает тяжелую форму, усиливается головная боль и лихорадка, температура повышается до 38оС, рвота учащается, появляются судороги и бред. Все это свидетельствует о начале интоксикационного психоза.
Пневмоническая интоксикация у детей
Как уже упоминалось выше, маленькие дети относятся к особой группе риска, потому что у них пневмония может приобрести острую форму в довольно короткие сроки. Токсикоз при воспалении легких у малышей развивается в несколько стадий.
- Первая стадия – общее возбуждение. В этот период активизируется работа всех систем и органов детского организма. Ребенок ведет себя беспокойно, беспричинно возбужден, активен. У него наблюдается тахикардия (учащение сердечных сокращений), частые позывы в туалет, сопровождающиеся диареей, рвота. При пневмонии у детей ускоряются процессы в ЖКТ, чем обуславливается постоянная тошнота.
- Вторая стадия – подавление. На данном этапе наблюдается полная апатия, малыш успокаивается, функции его организма снижаются. Ребенку уже ничего не интересно, он буквально впадает в оцепенение.
- Третья стадия – нарушение сознания. На данном этапе может появляться бред, ребенок теряет сознание.
Обширность интоксикации у детей пропорциональна степени обезвоженности организма. Отравление имеет характеристики внутреннего токсикоза. Исходя из этого различают три уровня обезвоженности.
- На первом уровне малыш чувствует некоторую сухость слизистых оболочек, умеренную жажду, происходит потеря массы тела до 5%.
- Второй уровень сопровождается усилением ощущения сухости и слизистых оболочек, и кожи, которая теряет упругость, родничок малыша западает. Усиливается тахикардия, АД падает, ребенок часто опорожняется, до 10 раз за сутки, и теряет в весе до 10% массы.
- На третьем уровне обезвоженности вышеперечисленная симптоматика усиливается, наблюдается дряблость, вялость кожи по всему телу, заостряются черты лица. Отдышка нарастает, сердечный ритм плохо прослушивается, возникают проблемы с почками, усугубляются нарушения в работе ЖКТ, масса тела уменьшается больше чем на 10%.
Как проводится дезинтоксикационная терапия
Думаем, не нужно объяснять, почему при выявлении симптомов пневмонической интоксикации надо незамедлительно госпитализировать больного. Промедление в данном случае чревато летальным исходом. Тем более что стационарные условия больше всего подходят для того, чтобы качественно провести дезинтоксикационную терапию при пневмонии.
В больнице созданы условия для:
- поддержания соответствующего питания и постельного режима,
- инфузионной терапии, парентерального введения препаратов,
- контроля процесса лечения, внесения необходимых корректировок на любом его этапе.
При пневмонии дезинтоксикационная терапия решает следующие задачи:
- очищение организма больного, выведение токсических соединений (эндо- и экзотоксинов),
- восстановление, нормализация электролитного, водно-солевого обменов,
- восполнение дефицита воды и разжижение крови,
- устранение гипоксии тканей,
- возобновление нормальной работы органов и систем,
- восстановление микроциркуляции крови.
Для дезинтоксикации применяют два вида растворов:
- кристаллоидные – глюкоза, хлорид натрия и другие,
- коллоидные – декстраны, желатины и другие.
Кристаллоидные растворы нужны, чтобы компенсировать дефицит внутриклеточной жидкости, а также восстановить водно-электролитное равновесие. Коллоиды в свою очередь отвечают за обеспечение тканей кислородом и питательными элементами, налаживают метаболизм, нормализуют работу почек, легких, выравнивают микроциркуляцию крови и нормализуют ее уровень.
Чтобы компенсировать потерю веса и энергетические расходы, назначают парентеральное питание, состоящее из растворов аминокислот, витаминов, жиров, микроэлементов. Данную процедуру проводят под чутким контролем, при котором следят за:
- величиной пульса,
- уровнем давления,
- частотой дыхания,
- сердечным ритмом.
Чтобы предотвратить отек легких и гиперволемию (чрезмерное увеличение количества циркулирующей плазмы и крови), строго следят за соотношением вводимой и выводимой организмом жидкостью.
При обострениях дезинтоксикационная терапия при пневмонии включает такие процедуры:
- гемодиализ, когда кровь пропускают сквозь гемодиализную мембрану, очищают ее методом диффузии и удаляют из нее лишнюю воду,
- гемосорбция – очищение крови путем пропускания ее через специальный сорбент вне организма,
- плазмаферез, при котором из крови просто удаляют часть плазмы, а с ней и токсины.
Дополнительно перорально назначаются энтеросорбенты и гепатопротекторы, которые содействуют окончательному очищению организма от токсинов и помогают печени работать в условиях повышенного стресса.
Исходя из вышеописанного напрашивается незамысловатый вывод о том, что, выявив признаки интоксикации при воспалении легких, надо немедленно госпитализировать больного. Вовремя оказанная помощь в виде инфузионной терапии при пневмонии купирует проявления заболевания и предотвратит дальнейшее патологическое его развитие. Если медлить с вызовом скорой помощи, у больного в итоге может развиться поражение печени, почек, ЦНС, которое приведет к летальному исходу.
- Автор: Елена
- Распечатать
Оцените статью:
Источник
Опыт применения внутривенной инфузионной терапии при лечении острой пневмонии у детей раннего возраста
- Авторы
- Файлы
Атясова Т.Г.
Раздолькина Т.И.
Горбатов В.А.
Дзюбич Л.И.
Ермолаева Т.В.
Верещагина В.С.
Герасимова Н.Г.
Ледяйкина Л.В
В настоящей работе была поставлена задача изучить эффективность использования внутривенной инфузионной терапии при лечении острой пневмонии у грудных детей.
Под нашим наблюдением находилось 50 детей в возрасте до 1 года, лечившихся по поводу острой пневмонии в детской республиканской больнице. Преобладала у них внебольничная, тяжелая форма. У 42 больных была диагностирована очаговая и очагово-сливная пневмония и у 8 больных — сегментарная. У 43 больных при поступлении состояние было расценено как тяжелое за счет выраженности симптомов интоксикации, гипоксии, нарушения микроциркуляции и обмена веществ.
Учитывая тяжесть состояния, выраженность токсикоза, микроциркуляторных и обменных нарушений, всем больным было назначено комплексное лечение, включающее антибактериальную, дезинтоксикационную терапию, витамины и физиолечение.
В комплексе лечебных мероприятий была включена внутривенная инфузионная терапия преимущественно методом пункции периферических вен. В качестве инфузионных сред использовались белковые и полиионные препараты: гемодез вливался 30 больным, реополиглюкин — 35 больным, раствор альбумина — 13 больным, антистафилококковая плазма — 12 больным, глюкозо-солевые растворы вводились 21 больному. Внутривенные инфузии проводились в режиме умеренной дегидратации. Объем инфузионных программ строился с учетом тяжести состояния, суточной потребности детей в жидкости, выраженности токсикоза и наличия признаков нарушения микроциркуляции. Скорость введения жидкости внутривенно не превышала 6-8 капель в минуту. При проведении внутривенных инфузий учитывались ежедневная прибавка массы и диурез. Регулярно контролировалось содержание общего белка в сыворотке крови и гематокритный показатель.
В результате проведенной терапии уже на 3-4-й день состояние больных значительно улучшалось: снижалась температура, уменьшались признаки токсикоза и нарушений микроциркуляции, нормализовались лабораторные показатели, улучшился эмоциональный тонус. Постинфузионных реакций и осложнений не отмечалось.
Все больные были выписаны домой в удовлетворительном состоянии под наблюдение участкового педиатра.
Библиографическая ссылка
Атясова Т.Г., Раздолькина Т.И., Горбатов В.А., Дзюбич Л.И., Ермолаева Т.В., Верещагина В.С., Герасимова Н.Г., Ледяйкина Л.В Опыт применения внутривенной инфузионной терапии при лечении острой пневмонии у детей раннего возраста // Успехи современного естествознания. – 2003. – № 8. – С. 36-37;
URL: https://natural-sciences.ru/ru/article/view?id=14739 (дата обращения: 17.05.2020).
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Источник
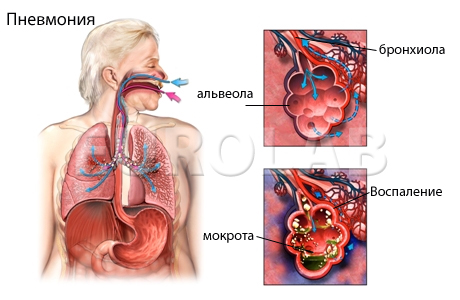
Внебольничная пневмония (один из видов пневмоний) развивается до госпитализации в лечебно-профилактическое учреждение, или в первые 48 часов с часа госпитализации. Уровень смертности у людей молодого возраста колеблется от 1 до 3%, при тяжелых внебольничных пневмониях он поднимается до 15-30% среди лиц пожилого и старческого возраста.
- Обследование
- Критерии тяжести и прогноз внебольничной пневмонии
- Лечение тяжелой внебольничной пневмонии
- Внутрибольничная (нозокомиальная) пневмония
Симптомы внебольничной пневмонии
В типичных случаях пневмония начинается остро, у человека появляется сухой малопродуктивный кашель, температура тела повышается, больной замечает у себя одышку, боли при дыхании (плевральная боль), врачи отмечают крепитирующие, мелкопузырчатые хрипы.
Обследование
Проводятся такие мероприятия:
- Общий анализ крови;
- Рентгенография грудной клетки в двух проекциях;
- Биохимический анализ крови – креатинин, мочевина, электролиты, печеночные ферменты;
- Исследование газов артериальной крови (при тяжелом течении болезни): каждые сутки до нормализации показателей;
- Культуральное исследование мокроты для выделения возбудителя и оценки его чувствительности к антибиотикам;
- Микробиологическая диагностика: микроскопия мазка, окрашенного по Граму;
- ПЦР – для респираторных вирусов и атипичных возбудителей;
- При тяжелом течении внебольничной пневмонии у человека: исследование гемокультуры, предпочтительно до начала антибактериальной терапии;
- Диагностика туберкулеза.
Критерии тяжести и прогноз внебольничной пневмонии
Чтобы перевести больного в отделение реанимации и интенсивной терапии, или обоснованно отказать в переводе, медики применяют модифицированную шкалу Британского торакального общества CURB-65:
C | НАРУШЕНИЕ СОЗНАНИЯ |
U* | Азот мочевины крови > 7 ммоль на литр |
R | Частота дыхания (ЧД) равно или более 30/мин |
B | Диастолическое АД равно или менее 60 мм рт. ст. или систолическое артериальное давления <90 мм рт. ст. |
65 | Возраст равен или больше 65 лет |
Положительный ответ = 1 балл.
Интерпретация полученных результатов по шкале CURB-65 Количество баллов | Прогнозируемая летальность | Рекомендации |
0-1 | летальность 1,5% | Необходимо амбулаторное лечение |
2 | летальность 9,2% | Показано стационарное лечение |
3-5 | летальность 22% | Показано стационарное лечение. При 4-5 баллах – нужен перевод человека в ОРИТ |
Лечение тяжелой внебольничной пневмонии
Крайне тяжелая пневмония
Начинать лечение нужно, как при септическом шоке. Приподнятое положение головного конца кровати на 35-45 градусов организуют после стабилизации гемодинамики. Если оксигенотерапия не приводит к приемлемым параметрам оксигенации (РаO2 больше 70 мм рт. ст., SрO2 > 92%), нужно применить какой-либо вариант респираторной поддержки. Назначается далее наиболее эффективная антибактериальная терапия.
В качестве стартовой терапии часто назначают больному внутривенно ванкомицин + меропенем + макролид. Другой вариант: в/в цефтаролин фосамил + макролид. Цефтаролин (Зинфоро) причисляют к предствителям 5-го поколения цефалоспоринов, он воздействует на метициллин-резистентный золотистоый стафилококк (MRSA).
Некоторые специалисты предлагают использовать последние две выше отмеченные комбинации по причине, что нет никакой удовлетворенности результатами лечения тяжелой пневмонии с использованием традиционных стартовых схем антибактериальной терапии – уровень смертности очень высокий. Медики предполагают, что предложенные комбинации должны обеспечить максимальную эффективность антибактериального лечения.
Стоит отметить, что в основном времени для смены антибиотика в случае неэффективности стартовой антибактериальной терапии при этой форме пневмонии все равно у врачей нет. В менее тяжелых случаях действуют согласно таким правилам:
- При тяжелой внебольничной пневмонии назначение антибиотиков нужно делать срочно; отсрочка в их назначении на 4 часа и более существенно уменьшает шансы человека на успешное выздоровление и ухудшает последствия;
- Для стартовой терапии в основном выбирают внутривенные цефалоспорины 3-го поколения (цефотаксим, цефтриаксон) или ингибиторозащищенные пенициллины (клавуланат /амоксициллин), комбинируя их с макролидами для внутривенного введения (спирамицин, кларитромицин, азитромицин). Эритромицин на сегодня специалистами не рекомендуется использовать в лечении ВП;
- Настоятельно не рекомендуется применять монотерапию (лечение одним лекарством) фторхинолонами, в том числе и респираторными, в лечении ВП независимо от тяжести.
Причину низкой эффективности левофлоксацина (Таваника) медики назвать на сегодня не могут. Не так давно это наблюдение подтвердилосьисследованием, где оценивалась эфективность респираторных фторхинолонов и комбинаци беталактамов и макролидов в лечении тяжелой ВП с септическим шоком. Комбинированная терапия дала в разы больший нужный эффект.
При начальном лечении фторхинолоны можно назначить как второй препарат, если имеется аллергия к бета-лактамам или макролидам. Стоит помнить, что изложенный подход противоречит рекомендациям по лечению ВП Российского респираторного общества, где респираторные фторхинолоны считаются оптимальным выбором в качестве препарата для стартовой терапии для многих категорий больных. Но очень близок к совместным рекомендациям Chest Societ и Department of Pulmonary Medicine, National College of Chest Physicians Indian.
Также медикам стоит учитывать плохое качество и фальсификацию антибактериальных средств. Так что и по этим причинам оптимально отдавать предпочтение комбинированному антибактериальному лечению.
Выбор антибиотика для стартовой терапии при внебольничных пневмониях
На сегодняшний день нет доказательств целесообразности назначения антигистаминных препаратов, биогенных стимуляторов, иммуномодуляторов (включая гранулоцитарный колониестимулирующий фактор), витаминов, а также длительного применения нестероидных противовоспалительных препаратов и ненаркотических анальгетиков при ВП.
Не рекомендуется назначать свежезамороженную плазму, если нет клинически значимой коагулопатии, а также кортикостероиды (если у человека нет септического шока). Нужно отдавать предпочтение макролидным антибиотикам с улучшенными фармакокинетическими свойствами – азитромицину, кларитромицину, спирамицину, моксифлоксацину.
Очень часто в России и Украине в состав стартовой антибактериальной терапии врачи включают метронидазол. На самом деле его назначение имеет какой-то смысл только при аспирационной пневмонии или абсцессе легкого. Не рекомендуется назначать для стартового антибактериального лечения цефазолин, лекарства из группы тетрациклина (в том числе тигециклин), клиндамицин, цефтазидим, линкомицин – эффективность этой группы препаратов при ВП слишком низкая.
Внутрибольничная (нозокомиальная) пневмония
Критерий диагностики внутрибольничной (нозокомиальной) пневмонии (НП): развивается после 48 часов (2 суток) с момента госпитализации в ЛПУ. Уровень смертей при этом состоянии составляет 20-50%.
Для успешного лечения врачу очень важно как можно быстрее установить этиологический диагноз. Многие из этих больных находятся на управляемом дыхании, что облегчает получение материала для микробиологических исследований путем эндотрахельной аспирации. Наиболее часто возбудителями НП являются аэробные грам (–) микроорганизмы – Escherichia coli, Pseudomonas . aeruginosa, Enterobacteriacae, Klebsiella pneumoniae, Acinetobacter spp. Достаточно часто выделяют грам (+) метициллинорезистентные штаммы Staphylococcus aureus (MRSA), относящийся к грам (+) бактериям.
В последнее время стали чаще встречаться полирезистентные микроорганизмы: Burkholderia cepacia и Stenotrophomonas maltophilia. В частых случаях заболевание вызывается сразу несколькими из перечисленных возбудителей. К микроорганизмам, которые не имеют этиологической значимости при НП у пациентов без иммунодефицитных состояний, относятся Enterococcus spp., Streptococcus viridans, Neisseria spp., коагулазанегативные стафилококки, грибы.
Лечение внутрибольничных (нозокомиальных) пневмоний
Выбор стартовой антибактериальной терапии специальная таблица, используемая врачами.
Базисные мероприятия
Они проводятся до выхода больного из тяжелого состояния. Лечение должно быть направлено на достижение следующих параметров гомеостаза:
- PetСO2 36-45 мм рт. ст;
- РаO2 > 70 мм рт. ст., а РаСO2 в границах 35-40 мм рт. ст;
- Уровень глюкозы в крови 3,4-10 ммоль/л;
- Насыщение гемоглобина смешанной венозной крови кислородом (ScvO2) > 70%;
- Осмолярность 285-295 мосм/л;
- Натрий крови 137-145 ммоль/л;
- Лактат менее 2 ммоль/л;
- Гематокрит > 30%, Нb > 80 г на литр;
- Диурез более 0,5 мл/кг/ч.
Непрерывная инфузия антибиотиков
Для экономии антибиотиков, при среднетяжелом или тяжелом течении внебольничной пневмонии, их можно вводить методом непрерывной инфузии. Также этот метод в ряде случаев уменьшает вероятность появления резистентных к антибактериальной терапии форм возбудителя (например, к меропенему).
Сначала в/в за 15-30 минут вводят «нагрузочную дозу». Она равняется разовой дозе. После этого оставшаяся часть суточной дозы антибиотика равномерно вводится в течение суток в виде непрерывной инфузии. В следующие дни «нагрузочные дозы» в большинстве случаев не применяют.
При таком режиме введения расчетную суточную дозу антибиотика врачи уменьшают примерно на 30%. Этот режим введения антибиотиков не влияет на исходы (по сравнению с традиционным способом введения). Фторхинолоны, котримоксазол, аминогликозиды, метронидазол для непрерывного введения не рекомендуется использовать, потому что их эффективность напрямую зависит от концентрации препарата в крови, а она при непрерывном введении относительно невысока.
Если стартовая антибактериальная терапия неэффективна
При неэффективности стартовой антибактериальной терапии (по клиническим показателям и данным объективного контроля), производится ее коррекция. Как правило, назначаются антибиотики широкого спектра (или их комбинация), с бактерицидным типом действия.
При пневмонии легкой и средней тяжести, если препараты оказались неэффективны, их меняют через 2-3 суток; при тяжелой пневмонии – спустя 36-48 часов. Критериями прекращения антибактериального лечения служат: нормализация температуры на протяжении 3-х суток, исчезновение клинической и регрессия рентгенологической симптоматики.
При тяжелом течении внебольничных пневмоний и при любой степени тяжести нозокомиальных пневмоний антибиотики вводят в/в. При крайне тяжелом течении пневмонии антибиотики используют в максимальных дозах. Если тяжесть состояния пациента соответствует критериям сепсиса, то и лечить его нужно как больного с сепсисом. Оксигенотерапию назначают большинству людей с диагнозом «тяжелая пневмония». Нужно проводить ее до стабилизации состояния, пока сатурация крови при дыхании воздухом поднимется > 90-92%.
Инфузионная терапия
Больные с пневмонией требуют дополнительного приема жидкости (температура тела выше нормальных значений, тахипноэ – потеря приблизительно 500-800 мл в сутки), в то же время избыточное введение жидкости приводит к тому, что больше жидкости накапливается в поврежденном легком, ухудшается оксигенация. Не рекомендуется всем больным с пневмонией назначать внутривенно инфузионную терапию, если у него сохраняется приемлемый уровень артериального давления, возможность самостоятельно принимать жидкости и пищу, нет олигурии. Стоит учесть: не нужно применять растворы глюкозы (если нет гипогликемии) и свежезамороженную плазму (если у человека нет клинически значимой коагулопатии).
У больных с тяжелой пневмонией нужно использовать 2-ступенчатый подход:
1. Сначала проводят энергичную инфузионную терапию, направленную на регидратацию и стабилизацию гемодинамических показателей, восстановление диуреза. Нужно вводить больному солевой раствор, и, при необходимости, раствор альбумина.
2. Если гемодинамика нормализовалась – проводится консервативное инфузионное лечение с ориентацией на поддержание нулевого суточного баланса.
Респираторная поддержка
Важно применять минимально инвазивный вид респираторной поддержки, который обеспечивает приемлемую степень оксигенации. Лучше, чтобы сохранялась дыхательная активность человека. Довольно успешно врачами применяются инвазивные или неинвазивные режимы с сохранением спонтанной вентиляции: Pressure support (PS) или Constant Positive Airway Pressure (CPAP).
В более тяжелых случаях рекомендуются режимы, при которых сохраняется спонтанная дыхательная активность, например, Biphasic Positive Airway Pressure (BIPAP) или Synchronized intermittent mandatory ventilation (SIMV). В крайне тяжелых случаях лучше проводить механическую вентиляцию легких.
Для седации используют: пропофол, наркотические анальгетики (фентанил, реже – морфин), кетамин, оксибутират натрия. Для поддержания ритма бодрствования пациента, близкого к естественному, нужно назначить пропофол в ночные часы – это позволяет снизить частоту возникновения делирия и экономить препарат. Бензодиазепины становятся причиной мышечной слабости и имеют длительный период полувыведения, поэтому их лучше не назначать в качестве седатиков.
Стоит помнить: при пневмонии, особенно внебольничного вида, чем длительней искусственная вентиляция легких – тем хуже исходы терапии. Врачам надо принимать все возможные меры, чтобы в наиболее ранние сроки перевести пациента на самостоятельное дыхание. Очень часто медики злоупотребляют ИВЛ. Например, после аспирации (отравления, анестезия и т.д) назначают длительную ИВЛ якобы для профилактики, хотя приемлемую оксигенацию больной может обеспечить, дыша самостоятельно, без поддержки аппарата. В данном случае ИВЛ в разы увеличивает риск неблагоприятного исхода болезни.
Другие рекомендации
У пациентов с тяжелой дыхательной недостаточностью есть большая вероятность возникновения стрессовых язв. Этим людям показано назначение ингибиторов протонной помпы (омепразол) или блокаторов Н2-гистаминовых ре-цепторов (ранитидин).
Для профилактики тромбозов и ТЭЛА у людей с тяжелой пневмонией рекомендуется назначать низкомолекулярный гепарин в профилактической дозировке. Большинству больных с пневмониями ингаляции не нужно приписывать. Но у больных с вязкой, труднооткашливаемой мокротой, можно применять ингаляции ацетилцистеина по 2-5 мл 20% раствора 3-4 раза в сутки или 40-60 мг фуросемида два-три раза в сутки.
В редких случаях, в основном у пациентов с хронически сниженным уровнем (например, при энцефалопатии) сознания (ШГ– 9-12 баллов) и ослабленным кашлевым рефлексом, можно наложить микротрахеостому. Каждые 2 часа медики должны вводить в нее 5,0 –0,9 % раствора натрия хлорида. При наличии гнойной мокроты – раствор натрия хлорида заменяют, как правило, 0,25% раствором диоксидина.
Медикам нужно учитывать, что пневмония – инфекционное заболевание, потому к вопросам собственной безопасности нужно подходить с повышенным вниманием.
Источник