История по клинической фармакологии пневмония
Скачать историю болезни [15,8 Кб] Информация о работе
РГМУ
кафедра клинической фармакологии
(зав. кафедрой проф.)
КЛИНИКО-ФАРМАКОЛОГИЧЕСКАЯ КАРТА
Ф.И.О. больного
Возраст
Рост
Вес
Профессия
бухгалтер
Лечебное учреждение
ГКБ № 6
Отделение
терапевтическое
Палата
604
Дата поступления
22.11.02
Диагноз
Двухсторонняя нижнедолевая пневмония
Ф.И.О. субординатора
Факультет
лечебный
Группа
Преподаватель
Оценка
1. Краткий клинический анамнез.
Заболела остро 26.10.02., с повышения температуры тела до
38,5 Со
Лечилась амбулаторно от ОРЗ, принимала сначала парацетамол,
затем аспирин.
Температура оставалась субфебрильной.
Через неделю от начала заболевания появились малопродуктивный
кашель со скудным количеством мокроты и с прожилками крови, отдышка, слабость.
4.11.02 консультирована фтизиатром, был поставлен диагноз
правосторонняя нижнедолевая пневмония, подтвержденный рентгенологически. Был
назначен гентамицин.
Состояние больной продолжало ухудшаться, оставалась
субфебрильная температура по вечерам, нарастали явления дыхательной недостаточности.
19.11.02. повторно консультирована фтизиатром. Был поставлен
диагноз двухстороння нижнедолевая пневмония.
22.11.02. больная госпитализирована в 6 ГКБ.
2.
Аллергологический анамнез и лекарственная непереносимость.
Аллергических
реакций и лекарственную непереносимость ранее не отмечала.
3. Лечение до
поступления в стационар (препарат, доза, длительность приема, эффективность, побочные
эффекты).
В течение
недели принимала парацетамол и аспирин по 1 таблетке при повышении температуры.
Затем 10
дней гентамицин в/м 0,4гр. 2 раза в день, без значительного эффекта, так как
оставалась субфебрильная температура. Аллергических реакций не отмечала.
4. Дневник
курации.
28.11.02.
Жалобы на слабость и незначительный сухой кашель. Температура 36,8 Со.
Состояние
удовлетворительное.
В легких
дыхание жесткое, в нижних отделах с двух сторон единичные влажные мелкопузырчатые
хрипы.
Тоны сердца
приглушены, ритмичные АД 130/80 мм.рт.ст. ЧСС 74 уд. в
минуту.
Живот
мягкий, безболезненный при пальпации. Физиологические отправления в норме.
5. Результаты дополнительных методов исследований (должны
отражать динамику показателей в процессе лечения).
Клинический анализ крови
Эритр.
Гемм.
ЦП
Тромб.
Лейк.
Эоз.
Баз.
Пал.
Сег.
Лимф.
Мон.
СОЭ.
Норма
3.7-4.7
120-140
0.86-1.05
180-320
4.0-8.8
0-5
0-1
1-6
47-72
19-37
3-11
2-20
22.11.02
4.2
124
0.9
7.2
3
1
48
37
11
7
Дата
Биохимический анализ крови.
Общ белок.
Альб.
Глюк.
АсАТ
АлАТ
Холест.
Биллир.
Креат.
Калий.
Натрий.
Хлор.
Мочев.
ФЩ.
Норма.
70-90
56 -66
4-5.5
5.2
8.5-20.5
50-115
3.5-5.3
130-156
3.3-6.6
25.11.02
4.4
15
71
5.5
10.4
62.0
4.1
150.4
3.7
191.6
Дата.
Бактериологические исследования и чувствительность к
антибиотикам.
Флора.
Дата.
Кровь.
Моча.
Мокрота.
Прочее.
Другие исследования:
Электрокардиограмма:
25.11.02. признаки гипертрофии левого желудочка.
Рентгенограмма органов грудной клетки:
Дата:
19.11.02.
Справа в S8
участок деформированного легочного рисунка с инфильтративной тенью по н/д борозде.
Усиление
легочного рисунка. Корни структурны, синусы свободны, сердце и аорта обычные.
Эхокардиография:
27.11.02.
Без патологии.
Исследование
системы гемостаза и реологии крови:
Дата:
Результаты ультразвукового исследования:
Дата: 27.11.02.
Без патологии.
PH метрия
желудочного сока:
Дата:
Оценка функции почек:
Клубочковая фильтрация:
Радиоренография
Функция внешнего дыхания
Проба Тиффно
Гемодинамика:
МО (л/мин)
УО (л/мин)
ОПС (мил. мин./сек)
КДО (мл)
КСО ЛЖ (мл)
Фракция выброса в %
57 (Norma до 60)
АД сист. лёжа
АД диаст. лёжа
АД сист. сидя
АД диаст. сидя
КДР 5.0 (Norma до 5.5)
КСР 3.5(Norma до 4.0)
6. ФАРМАКОТЕРАПИЯ
Препарат
синонимы
состав
Разовая доза
Кратн.
введения
Суточная
доза (г. или
мг)
Особенности
приема
Дата
назначения
Дата
отмены
Длит-ть
курса
Согласны с
назначением
или нет
мл, таб,
капли
и
прочие
г.,
или
мг.
ампициллин
1.0
4 раза
4.0
в/м
22.11
1.12
10 дней
да
Концентрация лекарства в крови Дата
7. Режим, диета:
Палатный режим, стол № 15
8. Немедикаментозная терапия
ЛФК
9. Обоснование выбора препаратов на основе их фармакодинамики
и фармакокинетики, расчёт доз.
Возбудитель пневмонии у данной больной неизвестен. Наиболее
частые возбудители – пневмококки, гемофильная палочка и стрептококки.
Препаратом выбора являются антибиотики группы пенициллина. Наиболее широким
спектром действия обладают аминопенициллины и в частности ампициллин.
Фармакологический эффект — бактерицидный. Биодоступность ампициллина составляет
40%, около 80% препарата в крови остается в свободной форме, лучше проникает во
многие ткани и жидкости. Кратность назначения раз.
10. Оценка эффективности применяемых ЛС, возможные причины
неэффективности.
Больная в течении 10 дней лечилась гентамицином по 0.4 гр. 2
раза в день в/м. Эффект от применения этого антибиотика был незначительный –
сохранялась субфебрильная температура по вечерам.
Возможная причина неэффективности данной антибактериальной
терапии неправильная дозировка и кратность введения (время сохранения
терапевтической концентрации около 8 часов). Гентамицин следовало вводить по
0.8гр 3 раза в день. Так же гентамицин неэффективен в отношении наиболее
вероятных возбудителей.
После назначения ампициллина температура снизилась в течении
2 дней, что говорит об эффективности проводимой антибактериальной терапии.
11. Предложения по повышению эффективности фармакотерапии с
учётом фармакодинамики и фармакокинетики ЛС.
Возможным возбудителем пневмонии у данной больной может быть
легионелла (больная работает в офисе с кондиционированным воздухом). Препаратом
выбора при легионеллиозной пневмонии является эритромицин.
Эритромицин эффективен так же в отношении пневмококков,
стрептококков и т.д.
Возможно применение макролидов II поколения, время сохранения
терапевтической концентрации в крови которых составляет 8 – 12 часов. Кратность
применения 2 – 3 раза. Препараты применяются per os.
Макролиды связываются с белками плазмы крови на 60 – 70%.
Однако у этих антибиотиков низкое сродство К белкам крови, поэтом они очень
быстро и легко отщепляются от них, поступая в различные ткани.
Макролиды хорошо проникают в легочную ткань, бронхи,
бронхиальный секрет и мокроту.
Поскольку у больной имеет место кашель с незначительным
количеством трудно отделяемой мокроты, целесообразно назначение бромгексина.
Бромгексин повышает содержание сурфактанта, а так же иммуноглобулина G,
лизоцима, секреторного иммуноглобулина А. Этот препарат главным образом
уменьшает адгезивные свойства мокроты, т.е. ее прилипание к поверхности бронха,
а так же обладает слабым противовоспалительным эффектом.
12. Взаимодействие ЛС — прогноз и механизмы.
Муколитики хорошо комбинируются с антибиотиками, не оказывая
друг на друга никакого воздействия.
13. Побочные эффекты — прогноз, причины развития, методы
выявления и предупреждения.
Препараты группы пенициллина – малотоксичные антибиотики,
наиболее часто встречаются аллергические реакции на них. Однако при создании
высоких концентраций в плазме крови возрастает их проникновение в ликвор и
мозг, что приводит к возникновению нейротоксических эффектов: галлюцинаций,
бреда, нарушений регуляции артериального давления, судорогам. Все эти явления –
результат антагонизма с гаммааминомасляной кислотой (медиатором торможения
ЦНС).
14. Побочные эффекты, выявленные у больного, методы их
коррекции.
Побочные эффекты у данной больной не выявлены.
Дневник
курации.
Скачать историю болезни [15,8 Кб] Информация о работе
Источник
Пневмония — острое инфекционное заболевание, характеризуется очаговым поражением нижних отделов легких с наличием выпота (экссудата) в альвеолах.
Классические клинические проявления пневмонии неспецифичны и включают: кашель с отделением мокроты, боль в груди, одышку, повышение температуры тела, слабость. При физикальном обследовании выявляются притупление перкуторного звука над пораженным участком легкого, крепитации при аускультации, усиление голосового дрожания. В анализах крови — лейкоцитоз > 10—12- 109/л, повышение скорости оседания эритроцитов (СОЭ). При рентгенографии легких определяются участки инфильтрации легочной ткани.
Выделяют внебольничную (коммунальную) и больничную (нозокомиальную, госпитальную) пневмонии. Основным методом лечения пневмонии является антимикробная терапия, которая назначается до получения результатов бактериологического исследования (эмпирическая терапия).
Внебольничная (коммунальная) пневмония развивается в амбулаторных условиях (дома). Наиболее частым возбудителем внеболь- ничной пневмонии является пневмококк (30—50%), у лиц молодого возраста определенную роль также играют микоплазма и хламидия. Исходя из этого, для эмпирической терапии внебольничной пневмонии в качестве средств первой линии рекомендованы (3-лактамные антибиотики (пенициллины — амоксициллин/клавуланат, цефа- лоспорины II—III поколения) или макролиды (азитромицин, кла- ритромицин и др.). Альтернативные средства — фторхинолоны (ле- вофлоксацин, моксифлоксацин и др.) (см. табл. 5.6, 5.7).
Больничная (нозокомиальная, госпитальная) пневмония развивается не ранее, чем через 48 ч после госпитализации. По клиническим проявлениям существенно не отличается от внебольничных пневмоний. Однако, для нее характерен другой спектр возбудителей. Нозокомиальная пневмония может вызываться различными (часто множественнорезистентными) возбудителями, нередко выделяют несколько микроорганизмов одновременно. Наибольшую роль играют аэробные грамотрицательные палочки, такие как синегнойная, клеб- сиелла, ацинетобактер, из грамположительных микробов — резистентные стафилококки. Поэтому для эмпирической терапии нозокомиальной пневмонии в качестве средств первой линии рекомендованы (3-лактамные антибиотики (амоксициллин/клавуланат, цефалоспорины II—IV поколений, карбапенемы) в комбинации с фторхинолонами или аминогликозидами. Обязательным является выделение возбудителя и определение его чувствительности к основным антимикробным средствам, так как структура возбудителей и их чувствительности может сильно различаться между различными отделениями, стационарами, регионами.
Таблица 5.6
Антибактериальная терапия внебольничной пневмонии у амбулаторных
пациентов
Группа больных | Наиболее частые возбудители | Рекомендованные режимы терапии | Комментарии |
1. Нетяжелая внеболь- ничная пневмония у пациентов без сопутствующих заболеваний, не принимавших АБС >2 сутки за последние 3 месяца | S. pneumoniae М. pneumoniae С. pneumoniae Н. influenzae | Амоксициллин п/о или макролиды п/о | |
2. Нетяжелая внеболь- ничная пневмония у пациентов с сопутствующими заболеваниями и/ или принимавшими АБС >2 сутки за последние 3 месяца | S. pneumoniae Н. influenzae С. pneumoniae S. aureus Enterobacteriaceae | Амоксициллин/ клаву- ланат, амоксициллин/ сульбактам+макролид п/о Респираторный фтор- хинолон (левофлоксацин, моксифлоксацин, гемофлоксацин) п/о | Сопутствующие заболевания, влияющие на этиологию и прогноз при пневмонии: ХОБЛ, СД, ХСН, цирроз печени, злоупотребление алкоголем, наркомания, истощение |
Контроль эффективности и безопасности лечения пневмонии
Эффективность применения антимикробных средств при пневмонии оценивается по клиническим показателям (нормализация температуры тела, уменьшение интоксикации и других симптомов заболевания), динамике показателей крови, рентгенологических изменений. Безопасность применения оценивается при мониторинге нежелательных лекарственных реакций антимикробных препаратов.
Таблица 5.7
Антибактериальная терапия внебольничной пневмонии в условиях
стационара
Группа больных | Наиболее частые возбудители | Рекомендованные режимы терапии | Комментарии |
Пневмония нетяжелого течения | S. pneumoniae Н. influenzae С. pneumoniae S. aureus Enterobacteriaceae | Бензилпенициллин в/в, в/м + макролид п/о Ампициллин в/в, в/м + макролид п/о Амоксициллин/ кпавуланат в/в + макролид п/о Амоксициллин/сульбактам в/в, в/м + макролид п/о Цефотаксим в/в, в/м + макролид п/о Цефтриаксон в/в, в/м + макролид п/о Эртапенем в/в, в/м + макролид п/о или респираторный фторхинолон (ле- вофлоксацин, моксифлоксацин) в/в | Предпочтительна ступенчатая терапия. При стабильном состоянии пациента допускается сразу назначение препаратов п/о |
Пневмония тяжелого течения | S. pneumoniae Legionella spp. S. aureus Enterobacteriaceae | Амоксициллин/ клавуланат в/в + макролид в/в Цефотаксим в/в, в/м + макролид в/в Цефтриаксон в/в, в/м + макролид в/в Эртапенем в/в, в/м + макролид в/в или респираторный фторхинолон (левофлоксацин, моксифлоксацин) в/в + цефотаксим, цефтриаксон в/в |
Источник
Внебольничная пневмония (ВП) относится кнаиболее частым заболеваниям учеловека иявляется одной изведущих причин смерти отинфекционных болезней. ВП— острое заболевание, возникающее вовнебольничных условиях ихарактеризующееся очаговым поражением респираторных отделов легких свнутриальвеолярной экссудацией. Выявляется при объективном ирентгенологическом обследовании. Протекает свыраженными вразличной степени симптомами инфекции нижних отделов дыхательных путей (лихорадка, кашель, выделение мокроты (возможно, гнойной), боль вгрудной клетке, одышка) [1–3].
Этиологическая структура ВП может различаться в зависимости от возраста больных, тяжести течения заболевания, наличия сопутствующей патологии. Наиболее частым возбудителем ВП является пневмококк Streptococcus (S.) pneumoniae (30–50% случаев заболевания), который может вызывать как нетяжелые, так и тяжелые пневмонии с высокой летальностью. На долю так называемых атипичных микроорганизмов в сумме приходится от 8 до 30% случаев заболевания: Chlamydophila (С.) pneumonae, Mycoplasma pneumonae, Legionella pneumophila (для них характерно тяжелое течение заболевания с высокой летальностью). Атипичные возбудители чаще встречаются у пациентов молодого и среднего возраста, вызывают нетяжелое течение заболевания, возможны вспышки инфекции в организованных коллективах (воинские подразделения, школы). К редким (3–5%) возбудителям ВП относятся: Haemophilus (Н.) influenzae (обычно у курильщиков и/или на фоне хронического бронхита), Staphylococcus (S.) aureus (у пациентов пожилого возраста, после перенесенного гриппа), Klebsiella pneumoniae, еще реже — другие энтеробактерии. В очень редких случаях ВП может вызывать Pseudomonas aeruginosa (у больных муковисцидозом, при наличии бронхоэктазов), Escherichia coli (у пациентов пожилого возраста, с факторами риска: сахарным диабетом (СД), декомпенсацией хронической сердечной недостаточности (ХСН) и др.). Нередко у взрослых пациентов, переносящих ВП, выявляется смешанная или коинфекция [3–6].
Тяжесть пневмонии может быть различной и во многом определяется характером возбудителя. Наиболее тяжелое течение (с высокой частотой развития осложнений и летальных исходов) отмечается у больных с пневмонией, вызванной Enterobacteriaceae, Pseudomonas aeruginosa, Acinetobacter spp., метициллин-резистентными штаммами S. aureus. С другой стороны, тяжесть течения зависит от своевременного начала антибактериальной терапии (АБТ). По данным клинических исследований, раннее назначение антибактериальных лекарственных средств (ЛС) является наиболее важным фактором, уменьшающим смертность больных. Наконец, более тяжелое течение пневмонии наблюдается у больных с тяжелыми сопутствующими заболеваниями: СД, тяжелой ХСН, почечной и печеночной недостаточностью, а также у лиц, злоупотребляющих алкоголем и наркотиками. Смертность от пневмонии у больных старше 75 лет в 10–15 раз выше, чем в целом в популяции [1–3].
Помимо неспецифических изменений в крови (нейтрофильный лейкоцитоз со сдвигом влево, повышение СОЭ, уровня СРБ, гиперглобулинемия) для пневмонии характерно изменение кислотно-щелочного состояния и газового состава крови. Основным рентгенологическим признаком пневмонии является обнаружение «свежих» очагово-инфильтративных изменений в легких. При появлении очагов деструкции участки инфильтрации становятся неоднородными, с участками просветления. Заподозрить у больного пневмонию можно на основании клиники и данных объективного осмотра, однако диагноз подтверждается только при наличии рентгенологических изменений. Диагноз ВП может быть установлен только на основании клинической картины заболевания и данных физического обследования без проведения рентгенологического исследования. Однако рентгенография грудной клетки целесообразна в плане оценки тяжести заболевания и решения вопроса о госпитализации [1, 2, 6, 10, 11].
Для определения этиологии пневмонии используют бактериологическое исследование крови и клинического материала, полученного из дыхательных путей (мокрота, транстрахеальный аспират, жидкость, полученная при бронхоальвеолярном лаваже). Чаще всего лечение пневмонии остается эмпирическим, т. к. от начала лечения до получения данных из лаборатории проходит 2–3 сут, кроме того, примерно в 50% случаев выявить возбудитель не удается. На практике нередко доля выявленных возбудителей не превышает 20–25%. Таким образом, в реальных условиях АБТ практически всегда является эмпирической, по крайней мере, в первые дни болезни. Важно начинать АБТ в течение первых 4–6 ч с момента госпитализации пациентов, с подбором оптимального режима терапии у различных групп больных [1, 2, 6, 10].
При амбулаторном лечении и терапии нетяжелых форм заболевания следует отдавать предпочтение таблетированным антибактериальным ЛС, больные с тяжелым течением пневмонии должны получать антибиотики в/в. При улучшении состояния возможен переход с в/в формы ЛС на таблетированную (так называемая ступенчатая терапия). К диагностическому минимуму относятся рентгенография органов грудной клетки в 2-х проекциях и общий анализ крови [1–3, 6].
Для рационального выбора антибиотика принципиальное значение имеет знание этиологии инфекций, особенно респираторных, что позволяет в определенных ситуациях исключить необоснованное назначение антимикробных препаратов (АМП). При некоторых инфекциях возможны как бактериальная, так и вирусная этиология — назначение антибиотика в этих ситуациях должно быть тщательно обоснованным и может быть оправданным при высоком риске осложнений или плохом прогнозе заболевания. Основные принципы рационального применения АМП в амбулаторной практике [4, 5]:
1. АМП следует назначать только при наличии обоснованных показаний: наличия документированной или предполагаемой бактериальной инфекции (кроме ограниченного числа случаев антибиотикопрофилактики).
2. Выбор оптимального режима АБТ следует осуществлять с учетом фармакокинетики и фармакодинамики антибиотика, что подразумевает назначение адекватного антибиотика в адекватной дозе при планируемой адекватной длительности терапии.
3. При выборе АМП необходимо знать региональную ситуацию с антибиотикорезистентностью наиболее актуальных возбудителей и учитывать наличие у пациента риска инфицирования данными устойчивыми возбудителями.
4. Избегать назначения АМП низкого качества и с недоказанной эффективностью.
5. Избегать необоснованного профилактического назначения антибактериальных, антифунгальных и противовирусных средств.
6. Оценку эффективности АБТ следует проводить в интервале 48–72 ч после начала лечения.
7. Необходимо объяснять пациентам вред несоблюдения предписанного режима АБТ и опасность самолечения антибиотиками.
8. Способствовать соблюдению пациентами предписанного режима применения АМП (препарат, суточная доза, кратность приема, длительность применения).
9. Использовать в практической работе возможности микробиологической лаборатории и активно внедрять экспресс-методы этиологической диагностики инфекций.
10. Использовать в качестве руководства практические рекомендации экспертов, основанные на доказательной медицине [4, 5, 10, 11].
При лечении пациентов с ВП следует дифференцированно подходить к выбору АМП с учетом возраста, тяжести состояния, наличия сопутствующих заболеваний, места нахождения пациента (дома, в общей палате стационара, в отделении реанимации и интенсивной терапии (ОРИТ)), предшествующей АБТ, применения глюкокортикоидов и др.
В случае нетяжелого течения ВП, при возрасте больного до 50 лет, без выраженных нарушений иммунитета и без сопутствующих заболеваний лечение следует проводить амбулаторно. При отсутствии в анамнезе приема АМП более 3 мес. препаратом выбора следует считать β-лактамный аминопенициллин — амоксициллин внутрь 0,5 г 3 р./сут или 1,0 г 2 р./сут. Препаратами альтернативы при аллергии на β-лактамы являются современные макролиды: кларитромицин внутрь 0,5 г 2 р./сут, азитромицин внутрь 0,5 г 1 р./сут или джозамицин внутрь 1,0 г 2 р./сут. Длительность терапии — 7 дней, для азитромицина — 3 дня. Альтернативной терапией (препаратами резерва) служат ингибиторозащищенный β-лактам амоксициллин / клавулановая кислота (внутрь 0,625 г 3 р./сут или 1,0 г 2 р./сут) и респираторные фторхинолоны (левофлоксацин 0,5 г 1 р./сут, моксифлоксацин 0,4 г 1 р./сут, гемифлоксацин 0,32 г 1 р./сут). При инфекции H. influenzae показаны цефалоспорины III поколения (цефотаксим, цефтриаксон). Высокой эффективностью в отношении S. pneumoniae (в т. ч. пенициллинорезистентного) обладают ванкомицин и линезолид [3–9].
В случае нетяжелого течения ВП у пациентов с факторами риска появления антибиотикорезистентных пневмококков или грамотрицательной микрофлоры (возраст 65 лет и старше, сердечно-сосудистые или бронхолегочные заболевания, терапия АМП в течение предшествующих 3 мес. и др.) основными возбудителями являются S. pneumoniae, H. influenzae, C. pneumoniae, S. аureus и Enterobacteriaceae. Препаратом выбора стоит считать ингибиторозащищенный амоксициллин / клавулановую кислоту внутрь 0,625 г 3 р./сут или 1,0 г 2 р./сут (или амоксициллин/сульбактам). При неэффективности стартовой терапии препаратами первой линии к лечению следует добавить макролид (джозамицин внутрь 1,0 г 2 р./сут, азитромицин внутрь 0,5 г 1 р./сут, кларитромицин внутрь 0,5 г 2 р./сут). Альтернативной терапией является монотерапия фторхинолоном III–IV поколения (левофлоксацин внутрь 0,5 г 1 р./сут, моксифлоксацин внутрь 0,4 г 1 р./сут) или цефуроксим аксетил внутрь 0,5 г 2 р./сут. В рекомендациях отмечено, что распространенную в некоторых регионах практику широкого использования аминогликозидов (гентамицин и др.), цефазолина и ципрофлоксацина при лечении ВП следует признать ошибочной, т. к. они не активны в отношении ключевых возбудителей ВП [3–9].
Общая продолжительность лечения, как правило, составляет 7–10 дней (отменяется препарат через несколько дней после нормализации температуры тела), однако при наличии микоплазменной или легионеллезной пневмонии продолжительность лечения составляет 2–3 нед. Более длительного лечения требуют больные, у которых развились осложнения пневмонии. Помимо антибактериальных ЛС при лечении пневмонии применяют инфузионную терапию (восполнение дефицита жидкости) и симптоматические средства (нестероидные противовоспалительные препараты, муколитики и др.) [1, 2].
Оценку эффективности лечения следует проводить через 48 ч после его начала. При этом снижение температуры тела и уменьшение выраженности симптомов заболевания позволяют считать лечение эффективным. Спустя 10–14 сут от начала лечения следует оценить эффективность терапии по данным рентгенологического исследования (уменьшение инфильтрации или восстановление прозрачности легочных полей). Дополнительно оценить эффективность лечения можно, опираясь на результаты повторного бактериологического исследования, динамику лабораторных показателей [1–3, 6].
Согласно практическим рекомендациям по диагностике, лечению и профилактике ВП у взрослых (2010 г.), госпитализация при подтвержденном диагнозе ВП показана при наличии как минимум одного из следующих признаков:
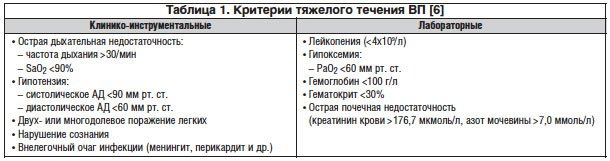
1. Данные физического обследования: частота дыхания >30/мин; диастолическое АД <60 мм рт. ст.; систолическое АД <90 мм рт. ст.; частота сердечных сокращений >125/мин; температура тела <35,5 или >39,9°С; нарушение сознания.
2. Лабораторные и рентгенологические данные: количество лейкоцитов периферической крови <4,0×109/л или >20,0×109/л; SaO2 <92% (по данным пульсоксиметрии), РаО2 <60 мм рт. ст. и/или РаСО2 >50 мм рт. ст. при дыхании комнатным воздухом; креатинин сыворотки крови >176,7 мкмоль/л или азот мочевины >7,0 ммоль/л (азот мочевины = мочевина, ммоль/л/2,14); пневмоническая инфильтрация, локализующаяся более чем в одной доле; наличие полости (полостей) распада; плевральный выпот; быстрое прогрессирование очагово-инфильтративных изменений в легких (увеличение размеров инфильтрации >50% в течение ближайших 2 сут); гематокрит <30% или гемоглобин <90 г/л; внелегочные очаги инфекции (менингит, септический артрит и др.); сепсис или полиорганная недостаточность, проявляющаяся метаболическим ацидозом (pH<7,35), коагулопатией.
3. Невозможность адекватного ухода и выполнения всех врачебных предписаний в домашних условиях [6].
При тяжелой ВП (табл. 1) (выраженная дыхательная недостаточность и/или присутствуют признаки тяжелого сепсиса и др.) целесообразно начинать терапию с парентеральных антибиотиков, показана госпитализация в терапевтическое отделение или ОРИТ, также крайне важным является проведение быстрой оценки тяжести состояния пациента, требующего неотложной терапии [6].

Рекомендуемыми препаратами в случае лечения тяжелой ВП следует считать в/в цефалоспорины III поколения, ингибиторозащищенные пенициллины (амоксициллин / клавулановая кислота) или карбапенемы без антисинегнойной активности (эртапенем) в комбинации с макролидами для в/в введения (эритромицин, кларитромицин, спирамицин, азитромицин). При наличии факторов риска Pseudomonas аeruginosa-инфекции (бронхоэктазы, прием системных глюкокортикоидов, терапия антибиотиками широкого спектра действия более 7 дней в течение последнего месяца, истощение) препаратами выбора являются цефтазидим, цефепим, цефоперазон/сульбактам, тикарциллин / клавулановая кислота, пиперациллин/тазобактам, карбапенемы (меропенем, имипенем), ципрофлоксацин. Все вышеуказанные препараты можно применять в монотерапии или комбинации с аминогликозидами II–III поколения. При подозрении на аспирацию целесообразно использовать амоксициллин / клавулановую кислоту, цефоперазон/ сульбактам, тикарциллин / клавулановую кислоту, пиперациллин/тазобактам, карбапенемы (меропенем, имипенем). Назначение антибиотиков должно быть неотложным; отсрочка в их назначении на 4 ч и более существенно ухудшает прогноз [6, 7].
Источник

