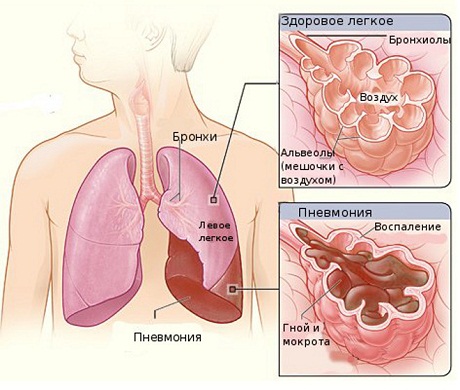
Изменение границ легких при пневмонии

1. Лекция 4. Топографическая перкуссия легких методика и техника. Границы легких в норме и патологии.
2.
Цель лекции.
Научиться проводить топографическую
перкуссию легких и выяснить имеющиеся
патологические изменения топографии легких.
3.
План лекции.
1.
2.
3.
4.
Основы техники и физических основ перкуссии.
Техника топографической перкуссии легких.
Правила топографической перкуссии.
Высота стояния верхушек легких и ширина полей
Кренига.
5. Перкуторное определение нижних границ легких.
6. Перкуторное определение подвижности нижнего
края легкого.
7. Варианты изменения границ легких в патологии.
4. Историческая справка
Перкуссия, как метод исследования был введен в
медицинскую практику Л. Ауэнбругером в 1761
году, но широкое распространение получил
приблизительно полвека спустя, когда книга
Ауэнбругера была переведена Корвизаром на
французский язык. За время, прошедшее с тех
пор, была значительно усовершенствована
техника перкуссии и выявлены ее возможности в
диагностике различных патологических
состояний (прежде всего, заболеваний
дыхательной системы).
5. Физические основы перкуссии – ключевые моменты
1. Звуки, возникающие при перкуссии различных участков тела
человека, являются шумами, а не тонами.
2. Звуки, возникающие при перкуссии различных участков
человеческого тела, неоднородны. Они представлены суммой
звуков, идущих от поверхности тела человека (грудная, брюшная
стенка) и звуков от внутренних органов (легкие, желудок, печень,
сердце и т.д.).
3. Чем больше воздуха содержит данная перкуторная сфера, тем более
продолжительным, громким и низким будет перкуторный звук. Чем
больше плотных элементов в данной сфере, тем звук становится
более коротким, тихим и высоким.
4. Чем сильнее перкуторный удар, тем большая масса тела вовлекается
в колебательные движения, т.е. тем больше перкуторная сфера.
5. Чем больше препятствие перед перкутируемым органом (например,
толщина грудной стенки при перкуссии легких), тем меньший объем
этого органа (т.е. легкого) вовлекается в колебательные движения.
6. Желательно избегать нанесения перкуторных ударов по ребрам и
лопаткам, т.к. они имеют хорошее напряжение и дают громкий звук,
который затрудняет анализ звука, идущего от легочной ткани.
6. Техника перкуссии
Перкуссия станет реальным методом
обследования больного только при хорошем
овладении ее техникой, что в свою очередь
станет возможным, благодаря длительной
тренировке (отработке перкуторного удара
различной силы, точности попадания пальцамолоточка по пальцу-плессиметру и т.д.). В
этом случае врач во время проведения перкуссии
будет обращать внимание не на правильность ее
проведения, а сосредоточит свое внимание на
особенностях перкуторного звука.
7. Топографическая перкуссия легких
Топографическая перкуссия предполагает
определение границ какого-либо органа, его
размеры и положение относительно соседних
органов.
При проведении топографической
перкуссии необходимо придерживаться
двух правил:
• палец-плессиметр располагается
параллельно определяемой границе
органа;
• перкуссия проводится от ясного
(легочного) звука к притупленному.
8.
9. Топографическая перкуссия легких
Топографическая перкуссия легких
позволяет определить:
высоту стояния верхушек;
ширину верхушек (ширину полей Кренига);
нижние границы легких;
подвижность нижних краев легких.
10. Топографическая перкуссия легких
Высота стояния верхушек может быть определена двумя способами:
Высота стояния верхушек легких спереди определяется в
надключичной области. Палец-плессиметр располагается
параллельно ключице и непосредственно над ней.
Проксимальный межфаланговый сустав (место, по которому
будут наноситься удары) расположен над серединой ключицы. В
большинстве случаев ключица располагается несколько косо
(ее дистальный край выше проксимального). Поэтому, во время
перкуссии палец-плессиметр постепенно приближается к шее,
но остается параллельным ключице. Перкутируем, перемещаясь
вверх от ключицы до изменения перкуторного звука, т.е. его
укорочения (притупления). Высотой стояния верхушки
считается расстояние от ключицы до нижнего края пальцаплессиметра. В норме высота стояния верхушек спереди
составляет 3-4 см, причем верхний край левого легкого
расположен несколько выше верхушки правого легкого.
Высота стояния верхушек сзади определяется в надостной ямке.
Палец-плессиметр располагается над лопаткой (точнее над
остью лопатки). Перкутируем, перемещая палец-плессиметр
вверх. Палец-плессиметр постепенно смещается медиально, т.к.
ость лопатки наклонена (по аналогии с ключицей). В норме
высота стояния верхушек при использовании этого метода
соответствует уровню VII-го шейного позвонка.
11.
12. Топографическая перкуссия легких – техника определения ширины верхушек легких
Ширина верхушек легких (ширина полей Кренига).
Палец-плессиметр располагается перпендикулярно
верхнему краю трапециевидной мышцы, деля ее
пополам. После этого перкутируем в медиальном и
латеральном направлении. Шириной полей Кренига
считается расстояние между точками, в которых
появляется притупление перкуторного звука. При
определении ширины полей Кренига желательно
использовать более тихую перкуссию (но достаточную
для выявления изменения звука). Выбор силы удара
зависит от степени развития мышц и жировой
клетчатки в зоне перкуссии. В норме ширина полей
Кренига составляет 3-8 см.
13. Топографическая перкуссия легких – перкуторное определение нижнего края легких
Нижние границы легких.
Перкуссия может проводиться по следующим линиям:
правая окологрудинная, правая срединноключичная,
подмышечные (передняя, средняя и задняя),
лопаточные, околопозвоночные.
Первые две линии не используются слева, т.к. в этой
области расположено сердце. В остальном отличий в
технике определения границ правого и левого легкого
нет:
• палец-плессиметр располагается в межреберье;
• перкуссия проводится сверху вниз (т.е. от ясного
легочного звука к притупленному).
14. Топографическая перкуссия легких – перкуторное определение подвижности нижнего края легких
Подвижность нижнего края легкого.
Под подвижностью нижнего края легкого следует понимать
амплитуду колебаний нижнего края легкого после глубокого
вдоха и выдоха. Обычно, подвижность нижнего края легких
определяют по трем линиям:
срединноключичной (только справа);
средней подмышечной;
лопаточной.
Фактически, техника определения подвижности нижнего края
легкого заключается в троекратном определении нижнего края
легкого:
при обычной глубине дыхания;
на высоте глубокого вдоха;
на высоте глубокого выдоха.
15. Топографическая перкуссия легких: изменение границ легких в патологии
При заболеваниях дыхательной системы перкуторные границы
легких могут:
не изменяться;
увеличиваться;
уменьшаться.
Перкуторные границы легких не изменяются при заболеваниях,
которые:
не поражают легочную ткань:
поражение бронхов (острый бронхит, трахеит или бронхиальная астма вне
приступа);
поражение плевры (скопление небольшого количества жидкости или
воздуха в плевральной полости; адгезия листков плевры на небольшой
площади);
поражают небольшие участки легочной ткани:
небольшие очаги инфильтрации легочной ткани (при пневмонии,
туберкулезе);
незначительное понижение воздушности легочной ткани (незначительная
гиповоздушность легочной ткани);
незначительное повышение воздушности легочной ткани (начальные
стадии эмфиземы легких).
16. Топографическая перкуссия легких: изменение границ легких в патологии
17. Топографическая перкуссия легких: изменение границ легких в патологии
Увеличение границ легких.
Увеличение высоты стояния верхушек и полей Кренига происходит при
повышении воздушности легочной ткани. Повышение воздушности может
быть острым и кратковременным (при приступе бронхиальной астмы) или
стойким при длительно существующих заболеваниях легких (хронический
обструктивный бронхит, бронхиальная астма, эмфизема легких).
Увеличение нижних границ легких, т.е. их смещение вниз так же
характерно для заболеваний, протекающих с повышенной воздушностью
легких. Вообще, при повышенной воздушности легочной ткани этот орган
увеличивается во всех направлениях, что приводит к формированию
бочкообразной грудной клетки. Еще одна причина – скопление воздуха в
плевральной полости (пневмоторакс). На этом примере рассмотрим разницу в
терминах «анатомическая граница легкого» и «перкуторная граница легкого».
Под анатомической границей легкого следует понимать проекцию края легкого
(в данном случае нижнего) на грудную клетку. Перкуторная граница легкого –
это место перехода одного звука (обычно легочного) в другой (чаще
притупленный). При пневмотораксе воздух, попадающий в плевральную
полость, сжимает легкое, т.е. нижний край легкого поднимается вверх, а воздух
оттесняет диафрагму вниз. Следовательно, при перкуссии над этой областью
место перехода одного звука в другой будет расположено ниже, чем в норме.
18. Топографическая перкуссия легких: изменение границ легких в патологии
Опущение нижних границ легких при перкуссии
может быть односторонним:
односторонний пневмоторакс;
викарное увеличение одного из легких при тяжелом
поражении или удалении другого;
Двухстороннее опущение перкуторных границ
легких может встречаться при:
эмфиземе легких;
венозном полнокровии легких (при поражении левых
отделов сердца);
спланхноптозе (опущение органов брюшной полости);
двухстороннем пневмотораксе (очень редкий вариант
патологии).
19. Топографическая перкуссия легких: изменение границ легких в патологии
Уменьшение высоты стояния верхушек и полей Кренига характерно для
патологических процессов, протекающих с уменьшением воздушности легочной ткани:
инфильтрация легочной ткани в области верхушек, например, при туберкулезе
или пневмонии;
ателектаз верхней доли легкого (обтурация верхнедолевого бронха опухолью);
выраженный пневмосклероз (результат различных инфильтративных процессов в
этой области).
Уменьшение нижних границ легких, т.е. смещение их вверх. Все состояния,
приводящие к смещению нижних границ легких можно разделить на две группы:
не имеющие отношения к дыхательной системе (экстрапульмональные);
имеющие отношение к дыхательной системе (интрапульмональные).
Экстрапульмональные факторы, смещающие нижний край легкого вверх можно
объединить одним признаком. Все они должны приводить к повышению
внутрибрюшного давления, в результате чего диафрагма (а значит и нижний край
легких) смещается вверх: асцит (скопление жидкости в брюшной полости), метеоризм
(скопление газов в кишечнике), ожирение, выраженное увеличение печени или
селезенки, поздние сроки беременности.
Интрапульмональные причины смещения перкуторных границ легких вверх:
инфильтративные процессы в нижней доле легкого (например, нижнедолевая
пневмония во 2-й стадии), сморщивание нижней доли легкого (выраженный
пневмосклероз, как результат, например, инфильтративных процессов в легких),
ателектаз нижней доли легкого (например, обтурация нижнедолевого бронха
опухолью), скопление жидкости в плевральной полости.
20. Топографическая перкуссия легких: изменение границ легких в патологии
21. Топографическая перкуссия легких: изменение границ легких в патологии
Уменьшение (или исчезновение) подвижности нижнего края
легкого может возникать при поражении легкого и плевры. Изменения
легочной ткани происходят в нижних долях и характеризуются
значительным уменьшением или исчезновением их воздушности.
Это может происходить при:
• инфильтрации легочной ткани (например, нижнедолевая пневмония во
2-й стадии);
• склерозе легочной ткани, т.е. при пневмосклерозе;
• ателектазе легочной ткани (обтурация нижнедолевого бронха
опухолью);
• выраженной эмфиземе легких (легкие уже имеют повышенную
воздушность, поэтому вдох и выдох мало влияют или вообще не влияют на
подвижность нижнего края легких);
• адгезии (сращении) листков плевры на большой площади (может
приводить к исчезновению подвижности нижнего края легкого во время
вдоха или выдоха).
Кроме патологии легких и плевры ограничение или исчезновение
подвижности нижних краев легких может возникать при выраженном
повышении давления в брюшной полости, которое ограничивает
подвижность диафрагмы (асцит, метеоризм, ожирение и т.д.).
22. Сравнительная и топографическая перкуссия легких
Тренируйтесь!
И у вас
получится!
Источник
Топографическую перкуссию применяют для определения верхних и нижних границ легкого, а также подвижности нижнего края легких.
Запомните:
При проведении топографической перкуссии следует помнить известные правила.
1) Перкуссия проводится точно по топографиче-
ским, линиям (см. рис.2.7).
2) Сила перкуторного удара — тихая (распростра-
нение колебаний на 3 — 4 см вглубь тканей).
3) Перкуссию проводят по ребрам и межреберьям.
4) Направление перкуссии — от легочного к тупому
звуку. Палец-плессиметр при этом перемещают во вре-
мя перкуссии параллельно границе ожидаемой тупо-
сти.
5) Границы легкого отмечают по краю пальца, обра-
щенному к легочному звуку (единственное исключе-
ние составляет определение дыхательной экскурсии
нижнего края легких при максимальном выдохе).
Определение высоты стояния верхушек (верхней границы) легкого.Палец-плессиметр располагают
в надключичной ямке справа, параллельно ключице. Перкуссию проводят от середины ключицы вверх и медиально по направлению к сосцевидному отростку, смещая палец-плессиметр на 0,5 — 1 см (рис. 2.66а). Обнаружив место перехода ясного легочного перкуторного звука в тупой и отметив его по стороне пальца, обращенного к легочному звуку, измеряют расстояние от верхнего края ключицы (на уровне её середины) до найденной границы легких. В норме это расстояние составляет 3 — 4 см. Так же проводят определение слева, сравнивая полученные результаты. Положение врача и больного при определении высоты стояния верхушек легких видно на рис. 2.66б.
ки которого свободно опущены вдоль туловища, голова слегка наклонена вперед.
При определении ширины полей Кренига (рис.2.68а) палец-плессиметр располагают по верхнему краю трапециевидной мышцы, на её середине. Перкутируют вначале в медиальном направлении, перемещая палец-плессиметр на 0,5-1,0 см до притупления, где отмечают границу. Затем повторяют топографическую перкуссию от исходного положения пальца-плессиметра в направлении плечевого сустава до притупления, где также отмечают границу.
Положение врача и больного при определении ширины полей Кренига показано на рис. 2.68б. Больной сидит или стоит, врач располагается сзади от пациента. Ширина полей Кренига в норме равна 5 — 8 см
Определение нижних границ легкихпроводят по топографическим линиям справа и слева, причем слева по парастерналь-ной и срединно-ключичной линиям границы легких не определяют из-за имеющейся здесь сердечной тупости.
Рис.2.66. Определение верхней границы легкого спереди. а — схема перкуссии (по направлению к сосцевидному отростку); б — положение врача и больного при перкуссии.
Техника определения нижнего края легких по парастер-нальной и срединно-ключичной линиям справа представлена на рис. 2.69.Врач находится справа и несколько спереди от пациента. Палец-плессиметр располагают горизонтально и, начиная от уровня III ребра, перкутируют по указанным ли- ниям сверху вниз до притуп-
При определении высоты стояния верхушек легкого сзади палец-плессиметр располагают над остью лопатки. Перкуссию проводят по направлению к точкам, расположенным на уровне остистого отростка VII шейного позвонка на 3-4 см в сторону от него (рис.2.67а). Найденную точку перехода ясного легочного звука в тупой описывают как верхнюю границу легких сзади. В норме верхушки легких сзади находятся на уровне остистого отростка VII шейного позвонка.
Положение врача и больного при определении высоты стояния верхушки легких сзади показано на рис. 2.67б. Врач находится сзади от больного, ру-
Рис.2.67. Определение верхней границы легкого сзади, а — схема перкуссии (по направлению к точкам, расположенным на 3 — 4 см в сторону от остистого отростка VII шейного позвонка); б — положение врача и больного при перкуссии.
Рис.2.69.Перкуссия нижнего края легких по парастернальной (а) и срединно-ключичной (б) линиям; в — положение врача и больного при перкуссии по срединно-ключичной линии.
1- срединная линия;
2- правая грудинная линия;
3- парастернальная линия;
4 — срединно-ключичная линия. Римскими цифрами обозначены границы нижнего края легких у здорового человека (ребра).
Рис.2.68.Определение ширины полей Кренига: а — схема перкуссии; б — положение врача и больного при перкуссии.
Рис.2.70. Перкуссия нижнего края легких по передней (а), средней (б) и задней (в) подмышечным линиям; г — положение врача и больного при перкуссии. 5 — передняя, 6 — средняя и 7 — задняя подмышечные линии. Римскими цифрами обозначены ребра, по которым определяется нижняя граница легкого у здорового человека.
Рис.2.71.Перкуссия нижнего края легких по лопаточной (а) и паравертебральной (б) линиям. 8 — лопаточная линия; 9 — паравертебральная линия. Римскими цифрами обозначены ребра, по которым определяется нижняя граница легкого у здорового человека.
ления перкуторного звука. Больной стоит или сидит, руки опущены вдоль туловища (рис. 2.69в).
Затем врач просит больного поднять руки за голову и последовательно перкутирует по передней, средней и задней подмышечным линиям (рис.2.70 а, б, в), отмечая найденные границы.
Далее больного просят вновь опустить руки вдоль туловища и проводят перкуссию по лопаточной и паравертебральной линиям (рис. 2.71а, б).
Описание найденных нижних границ легких производят по уровню соответствующих ребер, межреберий и остистых отростков позвонков, для чего используют описанные выше анатомические ориентиры на грудной клетке.
Расположение нижних границ легких у нормо-стеников представлено в табл. 2.4.
Заключительным этапом топографической перкуссии является определение экскурсии нижнего края легких.При необходимости её определяют по всем топографическим линиям, однако чаще это исследование ограничивается лишь задней подмышечной линией справа и слева, где экскурсия легких наибольшая.
Определение дыхательной экскурсии нижнего
Таблица 2.4
Рис.2.72. Определение дыхательной экскурсии нижнего края легкого: а — перкуссия при спокойном дыхании; б — перкуссия при задержке дыхания на высоте глубокого вдоха; в — перкуссия при задержке дыхания после максимального выдоха. Схема.
Не нашли то, что искали? Воспользуйтесь поиском:
Источник: studopedia.ru
Источник
⇐ ПредыдущаяСтр 2 из 5Следующая ⇒
Перкуссия легких как метод исследования заключается в выстукивании поверхности грудной клетки. По характеру издаваемого при этом звука судят о физических свойствах^ср-ганов дыхания. Перкуссия легких позволяет выявить патологические изменения в каком-либо их участке, определить границы этого органа и подвижность его нижнего края.
Правила перкуссии:
Положение больного — вертикальное (руки опущены), дыхание ровное. Мышиы верхнего плечевого пояса должны быть расслаблены, так как даже небольшое напряжение мышц может привести к изменению перкуторного звука.
ЗАПОМНИТЕ!
В зависимости от цели применяют сравнительную и топографическую перкуссию легких.
Сравнительная перкуссия ставит перед собой цель выявить патологические изменения в каком-либо участке легкого. Сравнительная перкуссия легких проводится строго на симметричных участках грудной клетки. При этом оценивается перкуторный звук, полученный на данном участке с таковым на строго симметричном участке другой половины грудной клетки.
ЗАПОМНИТЕ!
При сравнительной перкуссии пользуются громкой перкуссией.
Перкуторные удары наносятся мякотью концевой фаланги 2 или 3 пальца правой руки по средней фаланге или сочленению между концевой и средней фалангой пальца-плес-симетра.
Сравнительная перкуссия проводится в определенной последовательности:
I. верхушки легких, 2. передняя поверхность легких — по межреберьям, 3. боковые поверхности—по средней подмышечной линии. 4. задняя поверхность — в надлопаточных областях, в межлопаточном пространстве и ниже угла лопатки по лопаточным линиям.
Расположение нижней границы легких у лиц нормостенкческого телосложения приведено в таблице.
Топографическая перкуссия легких используется для определения:
I. верхних гранки легких, 2. нижних границ легких. 3. подвижности нижнего края легких.
Метод топографической перкуссии основан на определении линии перехода одного звука в другой.
Определение границ легких начинается с нижней границы правого легкого, перкутируя сверху вниз, начиная со 2 межреберья последовательно по парастернальной, средне-ключичной, подмышечным и лопаточной линиям. Палец-плессиметр устанавливается горизонтально, параллельно искомой границе.
Расположение нижней границы легких у лиц нормостенкческого телосложения приведено в таблице.
| Место перкуссии | Правое легкое | Левое легкое |
| Окологрудииная линия | Пятое межребер | _ |
| Среднеключичная линия | VI ребро | — |
| Передняя подмышечная л | VII ребро | VII ребро |
| Средняя подмышечная л | VIII ребро | VIII ребро |
| Задняя подмышечная линия | IX ребро | IX ребро |
| Лопаточная линия | X ребро | X ребро |
| Окололоз«оночная линия | Остистый отросток XI ГРУД 1ОГО ПО-заомке | Остистый отросток XI грудного по-заоика |
У типичных гинерстсииков нижняя граница легких располагается на одно ребро выше, у астеников — на одно ребро ниже.
Нижняя граница легки меняется при различных патологических состояниях, развивающихся как в легких, так и в
плевре, диафрагме и органах брюшной полости.
Смещение нижней границы легких книзу обусловлено:
1. увеличением объемалегких (эмфнэемалегких);
2. низким стоянием диафрагмы (висцероптоз).
Смещение нижней границы легких кверху имеет место при:
1. накоплении жидкости в полости плевры;
2. фиброзе легких;
3. высоком стоянии диафрагмы в связи с повышением в^ут-рнбрюшного давления и увеличением количества содержимого брюшной полости (асцит, метеоризм, резкое ожирение. большая киста яичника, поджелудочной железы и др. заболевания брюшной полости, ведущие к, более высокому стоянию диафрагмы).
Определение верхней границы легких проводится путем перкуссии легочных верхушек спереди над ключицей и сзади над остью лопатки. Применяется тишайшая перкуссия — перкуторные удары наносятся по концевой фаланге пальца-плессиметра.
Спереди перкутируют от середины надключичной ямкн кверху по лестничным мышцам до появления притупления ясного легочного звука. Отметка ставится с той стороны пальца-плессиметра, которая обращена к ясному легочному звуку, к ключице.
ВНИМАНИЕ!
Высота стояния верхушек легких в норме определяется спереди на 3—5 см выше ключицы. Правая верхушка на 1 см стоит ниже левой.
Сзади перкутируют от середины надлопаточной ямкн (у лопаточного гребня) по направлению к точке, располагающейся на 3—4 см латсральнее остистого отростка 7 шейного позвонка до появления тупого звука.
ВНИМАНИЕ!
В норме высота стояния верхушек легких сзади справа и слева соответствует уровню остистого отростка 7 шейного позвонка.
При патологических состояниях наблюдается:
1. низкое стояние верхушек — при инфильтрации или сморщивании соответствующей верхушки, при сращении в их области (наиболее часто встречается при туберкулезе);
2. высокое стояние верхушек при расширении легких во время приступа бронхиальной астмы, при эмфиземе легких.
Помимо обычной перкуссии верхушек легких применяется определение полей Кренига, представляющих собой полосу ясного легочного звка шириной около 5 см. идущую через плечо от ключицы до лопаточной ости и разделяемую краем трапециевидной мышиы на передним п задним отделы. При определении полей Креннга перкутируют от середины трапециевидной мышиы. устанавливая палеи-плесснметр перпенднкулярно к ее переднему краю, кнутрн и кнаружи до появления первого приглушения ясного легочного звука. Применяется тишайшая перкуссия, перкуторные удары наносятся по концевой фаланге пальца-плессиметра. Отметка делается на стороне ясного легочного звука. Расстояние в сантиметрах между двумя отметками будет соответствовать ширине поля Кренига.
ВНИМАНИЕ!
В норме ширина полей Кренига составляет 5—6 см с колебаниями от 3,5 до 8 см.
АУСКУЛЬТАЦИЯ ЛЕГКИХ.
ОСНОВНЫЕ ДЫХАТЕЛЬНЫЕ ШУМЫ: везикулярное дыхание (нормальное, ослабленное, усиленное), жесткое, с удлиненным выдохом, саккадированное. амфорическое, металлическое, отсутствие дыхания (указать локализацию измененного дыхания).
ПОБОЧНЫЕ ДЫХАТЕЛЬНЫЕ ШУМЫ: сухие хрипы (дискантовые -высокие, свистящие, басовые — низкие, жужжащие), влажные хрипы (звучные, незвучные, мелко-, средне- или крупнопузырчатые), крепитация, шум трения плевры, шум падающей капли, «шум плеска», плевроперикардиальный шум. Точно обозначить локализацию выслушивания каждого вида дыхательных шумов.
БРОНХОФОНИЯ: проведение голосового шума одинаково с обеих сторон, ослабленное или усиленное с одной стороны (укатать локализацию найденных изменений). Шепотная речь (проводится, не проводится),
ФУНКЦИОНАЛЬНЫЕ ПРОБЫ: Штанге. Генча.
Общий анализ мочи
Суточный диурез:0.9-1.5 л/сутки Минутный диурез:1-2 мл/мин
Общий анализ мочиУдельный вес: 1012-1025
Реакция:кислая
Прозрачность: полная
Цвет: соломенно-желтая
Белок: отсутствует или слабые следы
Сахар: отсутствует
Ацетон: отсутствует
Индикаин отсутствует Микроскопия
Эпителий:0-единичные
Цилиндры: отсутствуют
Лейкоциты: 0-3 у мужчин и 0-5 у женщин
Эритроциты: единичные
Слизь: незначительная
Соли: отсутствуют.
Mетод Нечипоренко—Для исследования осадка мочн но методу Hечипоренко забор мочи осушествляется из средней порции струи (10 —15мл).
При Пиелонефритахнаблюдается преимущественное увеличение количества лейкоцитов, при острых и хронических гломерулонефритах эритроцитов и цилиндров.Высокая лейкоцнтурня (миллиарды за сутки) наблюдается при остром пиелонефрите. При re матурн чески.х формах гломерулонефритаможет наблюдаться массивная эрнтроци-турня, нефритическим синдром различного генеэа сопровождается выряженной цнлнндрурней.
Проба по Зимннцному.Значение пробы состоит в динамическом определении концентрационной способности почек по данным количества и удельного всей мочи в 8 трехчасовые порциях, собранных при обычном йодном н пищевом режиме больного.
Методика проведения:В 6 часов утра больной опорожняет мочевой пузырь и эту порцию мочи выливают, а затем в течение суток мочится каждый раз вотдельную посуду с интервалом в 3 часа. Все 8 порций мочи направляют в лабораторию, где измеряют количество п удельный весмочи в каждой порции. Вычисляют также величину суточного, дневного (с 6 часов утра до 6 часов вечера) н ночного (с 6 часов до 9 часов утра) диуреза, сравнивают удельный вес во всех порциях собранной мочи.
Суточный диурез обычно составляет около 75% выпитой жидкости. 2/3 обшего диуреза в норме приходится на дневной диурез. 1/3 — на ночной. Колебания удельного веса при исследовании мочи по Знмннцкомумогут быть довольно значиьтельными (от 1005 до 1025), что зависит от количества выделенной мочи в каждой порции п содержания в пей различных веществ. При оценке концентрациойнной способности почек по даннымпробы по метолу Зпмннцкогоучитывается абсолютная величина минимальной н максимальной относительной плотностн мочи, а также разница между ними.
Выделение мочи с небольшими колебаниями удельного веса обозначается как изостенурия,а его снижение— как гнпо-стенурня.Гипо- и нэостенурня свидетельствуют о снижении концентрационной способности почек.
2.2ФКГпри приобретенных митральных пороках сердца?При митральном стенозе выслушивается диастолический шум на верхушке.
При митральной недостаточности выслушивается систолический шум в первой точке.
7.методика плевральной пункции Пункцию проводят в специальном помещении (в манипуляционной. процедурной). За 20—30 мин до выполнения манипуляции подкожно вводят 1 мл 2% раствора промедола. Предварительно перкуторно и рентгенологически определяют верхнюю границу выпота.
1. Положение больного — сидя на стуле, лицом к спинке стула. Если позволяет
состояние больного, необходим наклон трудной клетки в здоровую
сторону. Руку на стороне пункции пациент должен положить на противоположное плечо.
2. Предоперационная подготовка кожи включает в себя обработку ки
йодом и спиртом на площади 20×20 см.
3. Место пункции — VII или VIII межреберье по задней подмышечной
линии. Пункцию проводят по верхнему краю нижележащего ребра.
4. В межреберье, выбранном для пункции, пальцами левой руки опреде
ляют верхний край нижележащего ребра и точно над ребром выполнил
местную анестезию кожи.
5. Пункционную иглу с надетой на неё резиновой трубкой, пережатой кровоостанавливающим зажимом, располагают перпендикулярно к поверхности грудной клетки. Перед проколом левой рукой немного смещают кожу над местом пункции для образования «косого» канала. Иглу вводят в плевральную полость, прокалывая кожу, подкожную клетчатку, межрёберные мышцы и плевру. Момент попадания иглы в плевральную полость определяется по возникновению ощущения «провала».
6.После прокола с резиновой трубкой соединяют шприц ёмкостью 20 мл и снимают зажим. Шприцем отсасывают содержимое плевральной полости и вновь пережимают трубку зажимом. Содержимое шприца выливают в стерильную пробирку или флакон и направляют в лабораторию для исследования.
7. Резиновую трубку присоединяют к отсасывающему аппарату и, сняв зажим, начинают эвакуировать содержимое плевральной полости. При этом нельзя допускать стремительной эвакуации для предупреждения быстрого смещения средостения и развития осложнений (тахикардия, коллапс). Для предупреждения этих явлений периодически перекрывают трубку зажимом. Одномоментно рекомендуют удалять до 1,5 л жидкости.
8. После извлечения жидкости в плевральную полость можно ввести необ
ходимое ЛС.Его вводят путём прокола резиновой трубки вблизи канюли,
предварительно пережав её зажимом.
9. В конце манипуляции быстрым движением извлекают пункционную
иглу. Место прокола обрабатывают йодом и заклеивают стерильным
лейкопластырем.
10. Больного в палату доставляют на каталке.
Источник: infopedia.su
Источник