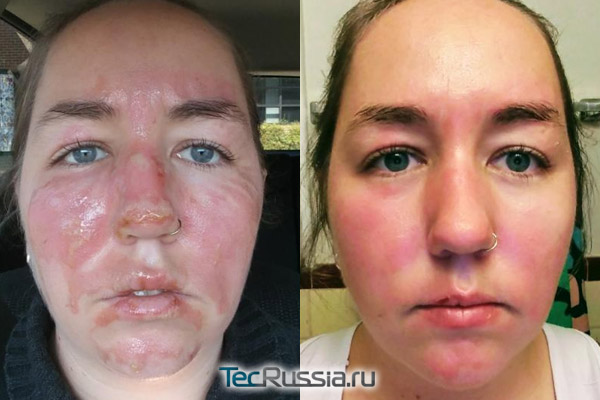
Изменения цвета мочи при ожогах

Ожоговые травмы справедливо считаются одними из тяжелейших. С ожогами приходится часто сталкиваться в повседневной жизни, в быту, и с попытками профилактики травматизма такого рода мы имеем дело с самого детства — помните, «спички детям не игрушка»?
К сожалению, избежать ожогов той или иной степени тяжести все же не удается никому
О ТЯЖЕЛЫХ, опасных для жизни случаях сейчас говорить не будем — абсолютно ясно, что здесь, кроме медиков, не поможет никто. Обратим внимание на мелкие поверхностные ожоги и на то, что в таких случаях делать необходимо, а чего — категорически нельзя. Большинство людей, получивших легкие ожоги, лечатся самостоятельно в домашних условиях. Действительно, в некоторых ситуациях возможно обойтись простой первой помощью.
ТЕРМИЧЕСКИЙ ожог
Появляется вследствие прямого контакта кожи с открытым огнем, предметами или жидкостями, нагретыми до высоких температур.
ПЕРВАЯ ПОМОЩЬ
• очистить обожженный участок кожи от грязи
• чтобы облегчить боль, подставить ожог под струю холодной воды
• можно обработать ожог специальной мазью с антибиотиком широкого спектра действия
• закрыть стерильным неприлипающим материалом (наложить стерильную повязку)
НЕЛЬЗЯ
■ прикладывать к ожогу лед — это может привести
к омертвению клеток кожи и затруднит ее дальнейшее заживление и восстановление
■ смазывать ожоги яичным желтком, подсолнечным маслом, посыпать порошками – они способствуют загрязнению обожженной поверхности
■ если в результате ожога появились пузыри,
ни в коем случае нельзя их прокалывать
ПОМНИМ о народных средствах
Отличное средство от ожогов — урина, или, проще говоря, моча. В состав мочи входят мочевина и желчная кислота. Желчная кислота удаляет с поврежденного участка омертвевшие клетки. Мочевина обладает антисептическим свойством. Сразу же после получения ожога необходимо наложить на обожженную поверхность марлевую повязку, смоченную мочой, что хорошо облегчит боль, обеспечит заживляющее и регенерирующее действие, а также предотвратит появление шрамов на месте ожога.
Солнечный ожог
Хотим напомнить любителям загара несколько простых правил:
• при солнечном ожоге нужно принять холодный или прохладный душ
• при сильном ожоге необходимо пить много жидкости для восстановления баланса воды в организме
• при сильных солнечных ожогах следует смазать кожу борным вазелином или сделать компресс из настойки календулы (продается
в любой аптеке), разведя ее в холодной воде в пропорции 1:10
• если поднялась температура, надо выпить любое жаропонижающее средство
• при сильном обширном ожоге имеет смысл вызвать врача
Химический ожог
В быту, к сожалению, никто не застрахован от ожогов химических и электротермических.
НУЖНО прекратить контакт с источником ожога и обратиться к медикам, т.к. в этих случаях степень поражения оценить сложно. При электротермическом ожоге (в результате воздействия электрического тока) следует вывести пострадавшего из зоны воздействия тока — обесточить источник поражения либо постараться оттащить человека с помощью любого предмета, не проводящего электрический ток.
НЕЛЬЗЯ
При химическом ожоге оттирать обжегшее средство — только смывать струей воды, иначе вы еще больше вотрете вещество в кожу.
Понравилась статья? Подписывайтесь! Будут еще!
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Изменение мочи — причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Моча – биологическая жидкость, которая может отражать состояние организма, а ее показатели – свидетельствовать о заболеваниях различных органов и систем.
Во многих случаях даже визуальная оценка мочи позволяет сделать предположения о возможных патологических процессах, протекающих в организме.
Особенно это касается распространенных почечных заболеваний (пиелонефрит, гломерулонефрит), диагностировать которые врач может, в основном ориентируясь на результаты анализа мочи.
Характеристики мочи
Количество мочи
Объем мочи, выделенной в течение суток, может служить показателем работы не только мочевыделительной, но и сердечно-сосудистой системы.
В норме за сутки человек выделяет от 1,5 до 2 л мочи. Однако эта величина – усредненный показатель, и после однократного измерения объема суточной мочи нельзя с уверенностью говорить о каком-либо заболевании. Например, после потребления большого количества жидкости и белковых продуктов выработка мочи увеличится, и наоборот, если в организм поступает мало жидкости или много соли – уменьшится. Объем мочи сокращается при физических нагрузках, когда жидкость выводится с потом. Повышение температуры тела, диарея, рвота также приводят к снижению выделения мочи. Количество выделяемой мочи меняется в течение суток: возрастает в утренние и дневные часы и уменьшается в вечерние и ночные вследствие снижения давления крови и уменьшения фильтрации жидкости почками.
Изменение объема суточной мочи можно отразить терминологически:
- полиурия – повышенное количество выделенной мочи (более 2000 мл в сутки);
- олигурия – пониженное количество выделенной мочи (менее 500 мл в сутки);
- анурия – суточное выделение мочи менее 50 мл.
Возможные причины
Полиурия отмечается при хронических заболеваниях почек, сахарном и несахарном диабете, гиперпаратиреозе и т. д.
Олигурия наблюдается при заболеваниях почек (пиелонефрит, гломерулонефрит), а также при уменьшении просвета или обтурации мочевыводящих путей камнем или опухолью. Олигурия также возникает при массивной кровопотере, интоксикации, голодании, обширных ожогах, резком снижении артериального давления.
Иногда олигурией называют уменьшение количества мочи при неполном опорожнении мочевого пузыря.
При задержке мочеиспускания почки работают полноценно, но выход мочи из мочевого пузыря затруднен у мужчин из-за сжатия мочеиспускательного канала увеличенной простатой при ее воспалении или опухоли,
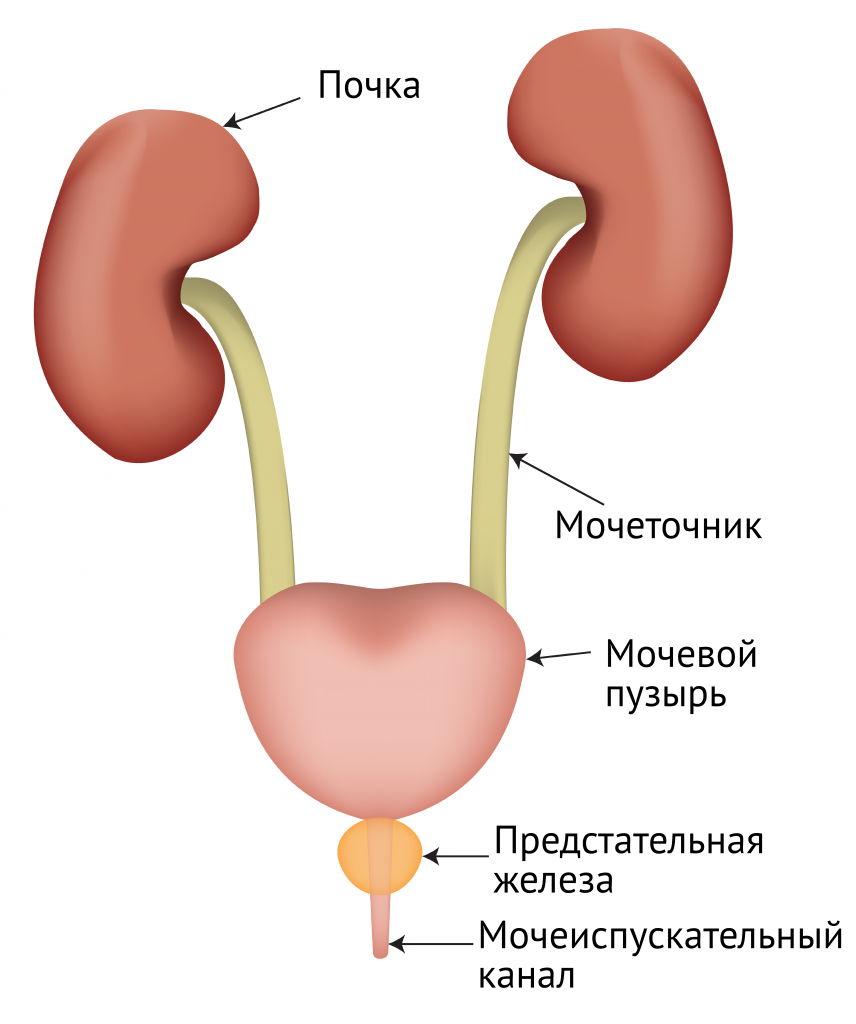
или атонии мочевого пузыря у женщин при гормональных нарушениях или после родов.
В большинстве случаев анурия является следствием тяжелого поражения почек при гломерулонефрите,
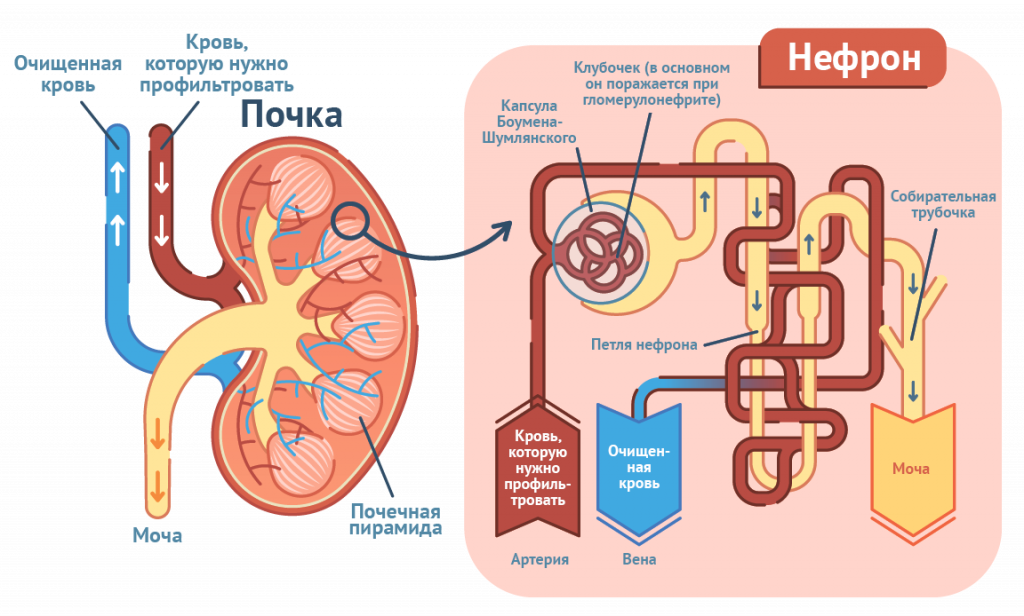
переливании несовместимой крови, отравлении ядами, сепсисе, шоке. В ряде случаев анурия может быть связана с нарушением оттока мочи из-за камней, сдавления мочеточников опухолью, случайной перевязки или пересечения мочеточников при операциях. Длительная анурия ведет к уремии – отравлению организма вредными веществами, которые должны выводиться с мочой.
Цвет мочи
Моча здорового человека имеет светло-желтый цвет. Если человек потребляет много жидкости, моча светлеет, при недостатке воды становится интенсивно-желтого цвета.
Возможные причины
Моча меняет цвет в зависимости от продуктов и напитков, потребляемых человеком. Свекла окрашивает мочу в розовый цвет, морковь – в оранжевый. На цвет мочи влияют и некоторые лекарства. Насыщенно-желтый цвет моча приобретает от рибофлавина, нитроксолина, красноватый – от аминофеназона, фениндиона и больших доз ацетилсалициловой кислоты, оранжевый – от фуразидина, нитрофурантоина, рифампицина, темно-коричневый – от метронидазола.
Цвет мочи – хороший индикатор обмена веществ, поэтому его изменение может служить признаком некоторых заболеваний.
Темно-желтый, почти коричневый цвет может указывать на повышенное содержание билирубина, что происходит при гепатитах, циррозе, желчнокаменной болезни, при массивном разрушении эритроцитов (после перенесенных инфекций, осложнений при переливании крови, малярии). Мутной буро-красного цвета моча становится при гломерулонефрите. При пиелонефрите моча может изменять цвет от грязно-желтого до розово-желтого, а при почечной колике (мочекаменной болезни), инфаркте почки может приобретать насыщенно-красный цвет.
Прозрачность мочи
Прозрачность мочи также входит в число основных параметров в анализе. Свежевыпущенная моча прозрачна, однако ее мутность может свидетельствовать не только о заболеваниях, но и о нарушении гигиенической обработки перед мочеиспусканием. В постоявшей (или несвежей) моче выпадает осадок, который состоит из слизи и солей.
Возможные причины
Мутность мочи можно объяснить присутствием солей (фосфатов, оксалатов, уратов) при нарушении обмена веществ, мочекаменной болезни; микроорганизмов, клеток эпителия, лейкоцитов, эритроцитов – при цистите, пиелонефрите; белка – при гломеруло- и пиелонефрите.
Удельный вес (плотность) мочи
Удельный вес мочи здорового человека колеблется в пределах 1010-1020 г/л. Большое количество выпитой воды приводит к снижению удельного веса, при недостаточном поступлении в организм воды, а также при усиленном потоотделении, рвоте, диарее удельный вес мочи повышается. Слабо окрашенная моча чаще имеет низкий удельный вес, интенсивно-желтая – высокий.
Возможные причины
Низкий удельный вес указывает на нарушение работы почек, например, при хроническом пиелонефрите или при синдроме Кушинга. Высокий удельный вес мочи обусловлен большим содержанием в ней растворенных и нерастворенных веществ: белка при остром гломерулонефрите, глюкозы при сахарном диабете, лейкоцитов и эритроцитов при цистите и воспалительных заболеваниях, солей при мочекаменной болезни, а также отмечается при нарушении питьевого режима и обезвоживании. Часто высокий удельный вес мочи бывает следствием применения высоких доз препаратов, выводимых с мочой (антибиотики и др.).
Запах и пенистость мочи
Запах и пенистость мочи играют не последнюю роль в диагностике заболеваний.
Возможные причины
Если моча имеет резкий запах нашатыря, это может служить признаком обезвоживания, пиелонефрита, цистита. Запах несвежей рыбы возникает при воспалительных и инфекционных заболеваниях мочеполового тракта. Моча пахнет ацетоном при осложнении течения сахарного диабета (тревожный симптом диабетической комы).
Неприятный запах в сочетании с пенистостью мочи может указывать на наличие в ней белка, что требует обязательной консультации уролога.
Реакция (рН) мочи
У здорового человека при полноценном питании моча имеет слабокислую реакцию. Если в диете преобладают те или иные продукты, реакция мочи может сдвигаться в кислую или щелочную сторону.
Возможные причины
При употреблении преимущественно мясной пищи и других богатых белками веществ реакция мочи становится кислой; растительная пища дает щелочную реакцию.
Заболевания тоже меняют кислотно-щелочной баланс. При высокой температуре, диабете, голодании рН мочи становится кислой; при циститах, гематурии, рвоте, раке мочевого пузыря и почек, повышении уровня гормонов паращитовидных желез – щелочной.
К каким врачам обращаться?
Заметив постоянные изменения цвета, запаха, количества мочи, необходимо в первую очередь посетить терапевта.
Врач на основании осмотра и жалоб пациента дает направления на соответствующие анализы. Только после получения результатов анализов мочи и крови решается вопрос о дальнейших консультациях. При наличии в моче белка, эритроцитов, лейкоцитов и цилиндров необходим визит к нефрологу или урологу, при повышенном удельном весе и обнаружении в моче глюкозы – к эндокринологу.
Что следует делать при появлении данных симптомов?
В первую очередь следует обратить внимание на питьевой режим, диету, соотнести изменения в моче с употребляемыми лекарственными препаратами.
Диагностика и обследования
Основные показатели мочи: цвет, плотность, реакцию, наличие глюкозы, лейкоцитов, эритроцитов и клеток эпителия определяют с помощью общего анализа мочи.
Для точного определения форменных элементов крови, клеток эпителия, бактериальных клеток необходим анализ мочи по Нечипоренко.
При ряде заболеваний обязательным является определение количества белка в суточной моче.
При олигурии необходимо определить соотношение концентраций в крови азота мочевины и креатинина, а также рассчитать скорость клубочковой фильтрации для оценки функции нефронов.
Выявление в моче значительного количества солей диктует необходимость определения их химического состава.
Биохимический анализ мочи
необходим при определении гормональных нарушений, диагностике заболеваний поджелудочной и щитовидной желез.
Лечение
Изменения характеристик мочи могут свидетельствовать о временных нарушениях в работе организма.
Только на основании результатов анализов, при условии правильной подготовки к ним, врач может диагностировать заболевание и назначить лечение.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Источник
Цвет нормальной мочи — желтый или светло-желтый, иногда — насыщенно желтый — зависит от содержания пигментов: урохромов, уроэритрина, уробилина, гематопорфирина, уророзеина и других веществ, образующихся из пигментов крови. Насыщенность цвета мочи в норме зависит от ее концентрации: чем больше удельный вес мочи, тем интенсивнее ее окраска. У новорожденных детей в возрасте 3 — 4 дней, а иногда и до 2 недель отмечается красноватый оттенок окраски мочи в связи с высоким содержанием в ней мочевой кислоты. Позднее у детей при естественном вскармливании моча из-за низкой концентрационной способности имеет бледно-желтую окраску.
См. также: Клиническое исследование химического состава и свойств мочи
Цвет и интенсивность окраски мочи в норме
Цвет и интенсивность окраски мочи в норме зависит от питьевого режима, физической нагрузки, температуры окружающей среды, то есть от факторов, приводящих к физиологической полиурии (в этом случае моча светло-желтая) или физиологической олигурии (моча темно-желтого цвета). Кроме того, цвет мочи может изменяться при употреблении в пищу некоторых продуктов: свекла придает моче красноватый оттенок, морковь — ярко-желтый или оранжевый, ревень — зеленоватый.
Изменение цвета мочи при патологических состояниях
Цвет мочи может изменяться при патологических процессах.
| Цвет мочи | Патологические состояния | Причина |
|---|---|---|
| Темно-желтый | Застойная почка, отеки, ожоги, понос, рвота, токсикозы, лихорадочные состояния | Повышенная концентрация красящих веществ |
| Бледно-желтый | Сахарный и несахарный диабет, ренальная глюкозурия, почечная недостаточность | Малая концентрация красящих веществ |
| Темно-бурый | Гемолитическая анемия | Уробилиногенурия |
| Черный | Острая гемолитическая почка | Гемоглобинурия |
| Алкаптонурия | Гомогентизиновая кислота | |
| Меланосаркома | Меланин | |
| Красный | Нефролитиаз, инфаркт почки | Гематурия (свежая кровь) |
| Свинцовая анемия | Уропорфиринурия | |
| Вид «мясных помоев» | Острый гломерулонефрит и обострение хронического гломерулонефрита | Гематурия (измененная кровь) |
| Цвет «пива», или зеленовато-бурый | Паренхиматозная желтуха | Билирубинурия, уробилиногенурия |
| Зеленовато-желтоватый | Механическая желтуха | Билирубинурия |
| Беловатый | Жировое перерождение и распад почечной ткани | Липурия, гной, кристаллы фосфатов |
| Молочный | Лимфостаз почек | Хилурия |
Темно-желтый цвет мочи наблюдается при застойной почке, отеках, ожогах, поносе, рвоте, токсикозах, лихорадочных состояниях и связан с повышением концентрации красящих веществ.
Бледно-желтый цвет мочи наблюдается при состояниях, приводящих к полиурии (сахарный и несахарный диабет, ренальная глюкозурия, почечная недостаточность) и снижению концентрации красящих пигментов.
Темно-бурый цвет мочи при гемолитической анемии обусловлен уробилиногенурией.
Черный цвет мочи наблюдается при ряде патологический состояний. При острой гемолитической почке он обусловлен гемоглобинурией, при меланосаркоме — меланином, при алькаптонурии — гомогентизиновой кислотой.
Красный цвет мочи обусловлен или примесью свежей крови (нефролитиаз, инфаркт почки), или уропорфиринурией (свинцовая анемия).
При наличии в моче измененной крови наблюдается моча в виде «мясных помоев», что наблюдается при остром гломерулонефрите и обострении хронического гломерулонефрита.
Цвет «пива», или зеленовато-бурый цвет мочи наблюдается при паренхиматозной желтухе, причиной чему является наличие в моче желчных пигментов — билирубина и уробилиногена. При этом пена, образующаяся при взбалтывании мочи, окрашивается в зеленоватый цвет. При окраске мочи, подозрительной на наличие желчных пигментов, но зависящей от других причин (чаще всего лекарственного происхождения), пена не окрашивается в зеленоватый цвет.
Зеленовато-желтоватая моча наблюдается при механической желтухе (билирубинурия).
Беловатый цвет мочи может быть обусловлен липурией, наличием гноя, кристаллов фосфатов (встречается при жировом перерождении и распаде почечной ткани), молочный цвет — хилурией (при лимфостазе почек).
Изменение цвета мочи при приеме некоторых лекарственных веществ
Кроме того, на цвет мочи оказывают влияние многие медикаменты.
| Цвет | Лекарственное вещество |
|---|---|
| Красный | Амидопирин, антипирин, фенолфталеин (входит в состав ряда слабительных средств), сантонин, сульфазол |
| Розовый | Ацетилсалициловая кислота |
| Темно-бурый | Фенилсалицилат, нафтол, салол |
| Сине-зеленый | Метиленовый синий, триамтерен |
| Зеленовато-желтый | Александрийский лист |
| Оранжевый | Рибофлавин |
Моча темнеет при стоянии, если используются такие препараты, как хлорохин, метронидазол, нитрофураны.
В некоторых случаях при обычном цвете мочи осадок окрашивается в разные цвета в зависимости от содержания в ней солей, форменных элементов, слизи. Например, при большом содержании уратов осадок бывает кирпично-красного цвета, мочевой кислоты — в виде желтого песка, триппельфосфатов и аморфных фосфатов — плотный белый, гноя — сливкообразный с зеленым оттенком, крови — красноватый, слизи — студнеобразный.
При наличии цвета мочи, подозрительного на патологическую примесь (кровяного или желчного пигментов, уробилина и др.), необходимо проделать соответствующие химические реакции. При отсутствии указанных пигментов ненормальный цвет мочи, очевидно, не связан с патологией.
Литература:
- А. Я. Альтгаузен «Клиническая лабораторная диагностика», М., Медгиз, 1959 г.
- А. В. Папаян, Н. Д. Савенкова «Клиническая нефрология детского возраста», С-Пб, СОТИС, 1997 г.
- Л. В. Козловская, А. Ю. Николаев. Учебное пособие по клиническим лабораторным методам исследования. Москва, Медицина, 1985 г.
Источник