Экссудативный отит у детей и бассейн

 Отит — воспалительный процесс в среднем ухе, причинами которого являются недолеченные простудные заболевания, слабый иммунитет и попадание грязной воды в ухо. Это профессиональная болезнь пловцов. Когда можно возобновлять занятия в бассейне и как уберечь себя от повторения болезни? Об этом и будет статья.
Отит — воспалительный процесс в среднем ухе, причинами которого являются недолеченные простудные заболевания, слабый иммунитет и попадание грязной воды в ухо. Это профессиональная болезнь пловцов. Когда можно возобновлять занятия в бассейне и как уберечь себя от повторения болезни? Об этом и будет статья.
Можно ли при отите ходить в баню или сауну
Совместимы ли отит и бассейн? Тогда как гигиенические процедуры должны проводиться для поддержания чистоты тела, занятия в бассейне являются необязательными, от которых нужно отказаться во время лечения. Почему это следует сделать:
- слуховой проход при отите становится более чувствительным к различным возбудителям;
- если барабанная перепонка повреждена, вода попадает в среднее ухо;
- хлорированная вода бассейна при ослабленном иммунитете вызывает аллергию.
Категорически запрещено плавать, если воспалительный процесс происходит во внутреннем ухе. Так как вестибулярный аппарат хорошо не функционирует, иногда возникает дезориентация и потеря координации. А это довольно опасно, особенно при пребывании в воде.
Хотя некоторые специалисты считают, что спокойное плавание в бассейне ничем не угрожает здоровью больного. А вот прыгать с трамплина или погружаться с головой нельзя. Конечно, все это индивидуально и предварительно лучше поговорить с врачом.
Если мнения о посещении бассейна расходятся, то согревающие процедуры в сауне находятся под запретом. К чему приводит прогревание:
- усиленное размножение бактерий;
- распространение инфекции и перетекание на соседние здоровые ткани.
Сауна не только усилит симптоматику, но и провоцирует осложнения.
Посещение бассейна и сауны категорически запрещены при гнойном отите. Идти в бассейн после отита можно только после консультации с врачом. Большинство врачей, в том числе и доктор Комаровский, считают, что некоторое время нужно поберечься и отказаться от водных процедур.
Когда можно в бассейн после отита
Отит — заболевание, которое известное своими частыми рецидивами. При малейшем раздражении органа слуха, болезнь возвращается. Почти постоянно у профессиональных спортсменов можно наблюдать раздражение ушной раковины. Потому чтобы не произошло рецидива болезни, нужно некоторое время прекратить занятия по плаванию. Когда можно в бассейн? Все зависит от иммунитета и формы перенесенного отита. Врачи подходят к этому вопросу в индивидуальном порядке. Длиться перерыв может от нескольких дней до нескольких недель. Если пациент перенес операцию, бассейн не желательно посещать несколько месяцев. Что говорит о плавании доктор Комаровский:
- ходить в бассейн после катарального отита можно уже через неделю или две;
- если отит был гнойной формы, на занятии нужно использовать шапочку или беруши.
- нырять с головой рекомендуют только через 4 месяцев после болезни.
Прежде чем идти на занятие по плаванию, желательно поинтересоваться состоянием воды в бассейне. Бывают случаи, что работники заведения не слишком тщательно за этим следят. Грязная вода является одной из причин отита. Вода вымывает ушную серу, которая является естественным барьером от различных инфекций. Для защиты и профилактики заболевания желательно использовать:
- Резиновую шапочку. Лучше заплатить больше, но купить фирменную вещь. Шапочка должна плотно облегать голову и не пропускать воду.
- Беруши для плавания. Существует большой выбор моделей из разного материала.
Чтобы избежать рецидива, после посещения бассейна, время пребывания на улице нужно сократить до минимума. О продолжительности перерыва в занятиях плаванием следует спрашивать у врача. Чаще всего, в бассейн уже можно возвращаться после 3-4 недель после болезни.
 Когда можно в бассейн после отита.
Когда можно в бассейн после отита.
Запрещенные водные процедуры
Лечение отита предполагает ограничение водных процедур. В первые три дня вообще не стоит идти в душ или мыть голову. Впоследствии, купание можно восстановить, но делать это следует с осторожностью. Другие водные процедуры, которые надо исключить;
- плавание в бассейне;
- посещение сауны или бани;
- купание в море, реке или озере.
Несмотря на то, морской воздух благоприятно влияет на организм, соленая вода только раздражающее больное ухо. Плюс вода может быть с грязью и частицами водорослей. Избежать попадания морской воды в ухо невозможно.
Не менее опасным, даже для здорового человека, является купание в реке или на озере. Подхватить в пресной воде инфекцию очень легко, потому что нередко в водоемы сливают различные отходы и химикаты. Желательно купаться только в чистых водоемах.
 Посещение сауны.
Посещение сауны.
Купание при отите рекомендации врачей для детей и взрослых
Существует мнение, что при лечении отита следует избегать всех гигиенических процедур. Опасность несет не вода, попадающая внутрь уха, а перепад температур, который происходит когда больной выходит из ванной комнату и попадает в более прохладную среду. Чтобы избежать осложнений, нужно соблюдать несколько простых правил:
- мыть голову или принимать душ аккуратно и быстро;
- максимально избегать попадания воды в ухо, желательно использовать шапочку;
- тщательно вытереть волосы;
- предварительно закрыть в квартире все окна, чтобы не было сквозняков;
- поддерживать температурный режим в комнате не менее 20 °С.
- отдавать предпочтение душу перед ванной.
Желательно тщательно соблюдать эти правила, потому что отит (особенно гнойный) опасен своими осложнениями. Влага, которая попадает в ухо, усиливает развитие бактерий. Если есть повреждения барабанной перепонки, вода имеет свободный доступ к среднему уху и может спровоцировать серьезные заболевания. При возникновении отита у профессионального пловца, тренировки проводят только при отсутствии острых симптомов и гнойных процессов. После купания надо тщательно очистить уши ватным диском и промыть чистой водой.
Можно ли при отите посещать бассейн — ответ на этот вопрос дается в видео.
Загрузка…
Источник
Родители часто связывают бассейн и отиты. Считается, что отит возникает от того, что плохо просушили голову после бассейна или вода попала в уши.
Мы расспросили врача-педиатра Анну Пузанову об отитах и их причинах. Помимо обширной практики Анна сама занималась с ребенком ранним плаванием, поэтому в курсе мифов и проблем.
Типичный вопрос мамы на детском форуме
Почему не всякая боль в ухе — отит
Обычно любую боль в ушах называют отитом. Но отит — это воспаление среднего уха. А ухо может болеть по другим причинам.
Ухо состоит из трех частей — наружное, среднее и внутреннее. Мы видим наружное, можем его потрогать и даже увидеть слуховой проход. Внутреннее ухо — это «улитка» (сам орган слуха). Среднее ухо — это полость со слуховыми косточками. Эта полость соединена с носоглоткой евстахиевой трубой. Барабанная перепонка отделяет среднее ухо от наружного.
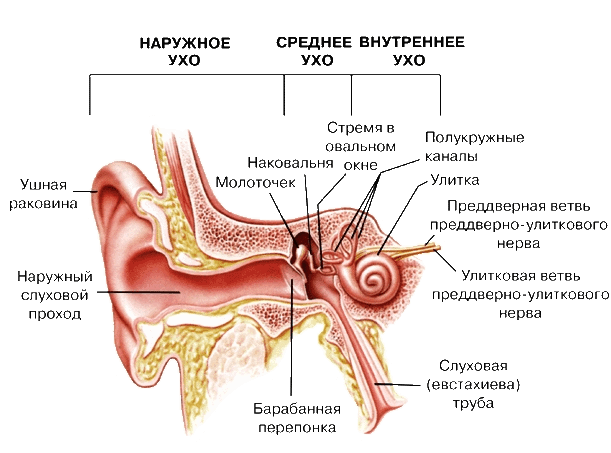
Мы видим только наружное ухо. Сайт gorlonos.com
Чтобы ухо нормально функционировало, давление с обеих сторон на перепонку должно быть одинаковым. Тогда перепонка стоит ровно и человек не чувствует дискомфорта.
Если у человека начинается отек в носоглотке — например, он начинает заболевать и слизистая выделяет секрет, чтобы бороться с инфекцией, или случился приступ аллергии, проход евстахиевой трубы сужается и связь полости среднего уха с атмосферным воздухом теряется. Таким образом, давление на перепонку с двух сторон становится разным и барабанная перепонка растягивается. Она богато снабжена болевыми рецепторами, поэтому начинает болеть (как в самолете).
У детей евстахиева труба короче и уже, чем у взрослых, поэтому достаточно небольшого отека, чтобы перепонка растянулась. Даже если ребенок жалуется на боль в ухе, это может быть не отит, а следствие отека, лимфаденит или даже симптомы свинки.
Почему ухо болит после бассейна
Ныряют с забитым носом. Дети в бассейне ныряют. Им попадает в нос и уши вода, но болевых ощущений она не вызывает, если давление на перепонку со всех сторон одинаковое. Если у ребенка отек носоглотки (например, небольшие сопли или аллергия), при задержке дыхания давление со стороны носоглотки на перепонку усиливается и она растягивается. Нырять с забитым носом — первый шаг к отиту.
Барабанная перепонка повреждена и в среднее ухо попадает вода. Это могут быть механические повреждения или физиологическая особенность. Вам — к лору.
Тщательный уход за ушными раковинами. Родители очень внимательно следят за чистотой ушей и удаляют ушную серу и тщательно моют уши с мылом. В бассейне сера и так вымывается естественным путем, поэтому дополнительные манипуляции убирают естественную микрофлору ушей и открывают простор для негативной флоры.
Без специального прибора уши от серы почистить невозможно. Поэтому не лезем в ухо ватными палочками и турундами. Часть серы, до которой вы не можете достать, забивается внутрь ближе к барабанной перепонке и ухудшает к ней доступ.
Как избежать отита или помочь ребенку при боли в ушах
Использовать ватные тампоны вместо затычек (восковых, силиконовых или из термопластика). Затычки и беруши не используют для маленьких детей детей. Они нарушают естественную микрофлору уха и могут причинить боль ребенку.
Купить латексную шапочку вместо матерчатой. Хорошая шапочка плотно облегает голову и не дает воде затекать в уши. Но тренеры в бассейне часто просят открыть уши в латексных шапочках, чтобы ребенок лучше слышал. Поэтому посоветуйтесь с тренером, прежде чем купить.
Положить одноразовые платки на край бортика. Помогите ребенку отсморкаться, если у него течет из носа. Если в носоглотке нет слизи, давление на перепонку не увеличится.
Закапать сосудосуживающие капли в ухо и в нос. Если ухо заболело, то закапайте 2−3 капли сосудосуживающего препарата в ту ноздрю, с которой стороны заболело ухо. Если боль вызвана отеком, капли снимут его и нормализуют давление на перепонку.
Что не нужно делать
Залезать в уши ватными палочками. Промокните ушную раковину и вход в слуховую трубу. Сушить внутри уха не нужно.
Давить на козелок (выступ ушной раковины, прикрывающий вход в ухо). Считается, при отите будет больно, если не болит — не отит. У маленьких детей болевой порог снижен, поэтому результата достоверного не получите.
Идти сразу в бассейн после отита. У каждого ребенка есть восстановительный период. Если случился гнойный отит или ребенок перенес тяжелую инфекцию, выждите восстановительный период. Обычно это от 2 недель до нескольких месяцев.
Ходить с соплями во влажную сауну, а потом в бассейн. Слизь в сауне набухает и закупоривает евстахиевую трубу. Если ребенок затем нырнет в бассейне, неприятные ощущения ему обеспечены.
Источник
Отит — воспалительный процесс в одном из ушных отделов. Заболевание очень распространено. Чаще всего поражает детей в возрасте до 4 лет, может стать причиной снижения слуха или других осложнений. К одной из самых сложно диагностируемых форм отнесят экссудативный отит среднего уха, для которого характерно скопление в полости за барабанной перепонкой большого количества секреторной жидкости, а также отсутствие болевого синдрома.
Механизм развития экссудативного отита
За барабанной перепонкой находится пространство среднего уха, в котором размещена группа косточек, усиливающих и передающих звуки во внутренние отделы органа слуха. Среднее ухо сообщается с носоглоткой посредством слуховой (евстахиевой) трубы, выполняющей дренажные, защитные и вентиляционные функции.
При нарушении вентиляции происходит нарастание вакуума в барабанной полости, что способствует выделению из эпителия транссудата — отёчной жидкости. В дальнейшем плоские эпителиальные клетки перерождаются в секреторные и бокаловидные, что приводит к образованию слизистого отделяемого, которое, не имея выхода, становится вязким и клейким.
Экссудативный отит среднего уха иногда называют «клейким ухом».
В дальнейшем это приводит к образованию фиброзной ткани, снижающей проводимость слуховых косточек, и развитию тугоухости у детей. Выделения такого характера в медицине именуются экссудатом, или серозным выпотом, а патологию, которая возникает при его скоплении, — экссудативный (серозный) отит среднего уха, или турбоотит.
При экссудативной форме отита полость за барабанной перепонкой постепенно заполняется серозным выпотом, который со временем густеет и препятствует нормальной работе слуховых косточек
Для такой формы заболевания не характерно вовлечение костной и эпителиальной тканей ушной полости в воспалительные процессы, а значит, и симптомы резкой боли отсутствуют. По этой причине экссудативный отит у детей нередко диагностируют на поздних стадиях, когда болезнь переходит в дегенеративную форму или становится причиной снижения слуха.
Двухсторонний, хронический, острый и другие формы отита
Экссудативный отит по характеру выделений относят к негнойному виду заболевания. По степени распространения патологии он бывает односторонним и двусторонним.
В зависимости от длительности течения и выраженности проявлений болезнь разделяют на три формы:
- Острая форма экссудативного отита. Диагностируют при обнаружении заболевания не позднее 3 недель от начала развития.
- Подострая. Является промежуточной и диагностируется через 3–8 недель от начала появления симптомов.
- Хроническая форма турбоотита. Устанавливается в том случае, если продолжительность заболевания достигает 8 и более недель.
Выделяют три стадии развития патологических процессов при негнойном отите:
- Катаральная. Начальная стадия возникает при наличии отёка слуховой трубы, для неё характерно выделение транссудата из эпителиального слоя под действием возникшего внутреннего давления.
- Секреторная. На второй стадии увеличивается число бокаловидных клеток в эпителии, что приводит к повышению секреторной функции. По характеру отделяемого экссудата различают формы:
- серозную;
- мукозную;
- серозно-мукозную.
- Дегенеративно-секреторная. Третья стадия устанавливается при преобразовании клейкого экссудата в фиброзную соединительную ткань. В зависимости от патологических изменений органов слуха, вызванных прорастанием фиброзной ткани, выделяют такие формы:
- фиброзно-мукоидная;
- фиброзно-кистозная;
- фиброзно-склеротическая (адгезивная).
Причины и факторы развития
В основе развития экссудативного отита у детей лежит дисфункция слуховой трубы, поддерживающей уровень давления с обеих сторон барабанной перепонки.
Поскольку евстахиева труба у малышей располагается под прямым углом к носоглотке, имеет короткую и узкую форму, устлана рыхлым мерцательным эпителием, то любые воспалительные процессы при респираторных заболеваниях вызывают её отёк и закупорку.
К основным причинам развития патологии относятся:
- искривления носовой перегородки, полипы в синусах;
- синуситы;
- ОРВИ, сопровождающиеся ринореей (повышенное образование слизи);
- аллергические риниты;
- хронические, вялотекущие инфекционные заболевания;
- воспаление аденоидов — аденоидит;
- «волчья пасть» у детей (расщепление нёба).
Горизонтальное расположение евстахиевой трубы у детей — основная причина частых отитов
Симптомы
При экссудативном отите характерные признаки, указывающие на острую форму заболевания, отсутствуют, что затрудняет раннее диагностирование болезни. Дети школьного возраста могут жаловаться на шум в ушах и снижение слуха, тогда как малыши не в состоянии чётко сформулировать причину беспокойства.
На каждой стадии заболевания наблюдают симптомы, характеризующие развитие патологического процесса в среднем ухе:
- Катаральная стадия у детей часто развивается при инфекционных заболеваниях верхних дыхательных путей. Воспалительные процессы в слуховой трубе, провоцирующие её закупорку, могут сопровождаться незначительным повышением температуры, что часто остаётся незамеченным на общем фоне недомогания ребёнка. Отрицательное давление в полости среднего уха приводит к ощущению шума или заложенности. Иногда возникает аутофония — явление, при котором больной слышит свой голос в поражённом ухе.
- Секреторная стадия сопровождается повышенным выделением выпота, что приводит к ощущению зуда в ушах. При скоплении большого количества серозного экссудата малыш чувствует переливание жидкости при наклоне головы. Острота слуха снижается. У детей до трёх лет это может привести к нарушению формирования речи, неправильному произношению слов. Как только серозный экссудат переходит в мукозное, клейкое состояние, ощущение переливающейся жидкости в ухе прекращается.
- Дегенеративно-секреторная стадия сопровождается значительным ухудшением слуха у ребёнка по причине склеротизации слуховых косточек, истончения барабанной перепонки и нарушения её функций.
Диагностика
Экссудативную форму отита на ранней стадии чаще всего выявляют случайно при общем осмотре ребёнка после перенесения вирусной инфекции.
Основные проявления заболевания на катаральной стадии носят кратковременный характер, часто остаются незамеченными или не вызывают особого волнения. Поэтому родители не спешат показать малыша специалисту.
Для постановки диагноза и определения стадии развития отита врач-отоларинголог проводит обследование, используя такие методики:
- Отоскопия — осмотр внешней поверхности барабанной перепонки с помощью отоскопа. При катаральной форме барабанная перепонка втянута внутрь, что объясняется вакуумом в полости среднего уха. Её цвет варьируется от розового до багрового с синюшным оттенком. Скопление серозного экссудата проявляется выпиранием перепонки по нижнему краю, иногда на просвете виднеется уровень заполненности жидкостью среднего уха. При адгезии (склеивание) на последней стадии перепонка неподвижна, истончена, может иметь спайки.
- Эндоскопия евстахиевой трубы со стороны глоточного отверстия. Наличие патологий в виде гиперплазии носовых раковин, глоточных аденоидов, расщелины средней части нёба являются причиной развития дисфункции слуховой трубы и могут спровоцировать рецидив заболевания.
- Тимпанометрия основана на соотношении давления в полости за барабанной перепонкой к атмосферному. При катаральной форме отита давление в среднем ухе отрицательное, наличие выпота выравнивает его к атмосферному.
- Тональная пороговая аудиометрия — исследование, целью которого является определение наименьшего порога звука, воспринимаемого ребёнком. Такую диагностику применяют для выявления степени тугоухости, если есть предпосылки в поведении малыша.
- Компьютерная томография височных костей помогает определить состояние слизистой оболочки среднего уха, слуховых косточек, плотность и количество экссудата в ушной полости.
Методы диагностирования экссудативного отита — фотогалерея
Дифференциальная диагностика
Дифференциальную диагностику этой формы отита проводят с патологиями, которые сопровождаются тугоухостью при неповреждённой мембране:
- отогенная ликворея (истечение спинномозговой жидкости из уха);
- холестеатома (опухолевидное образование);
- отосклероз (патологический рост костной ткани в ухе);
- кровоизлияние в барабанную полость;
- врождённая аномалия развития слуховых косточек.
Лечение
При экссудативном отите у детей проводят комплексную терапию, направленную на устранение причины развития заболевания и восстановление дренажных функций слуховой трубы. Основу лечения составляют аппаратные процедуры, применение которых улучшает проходимость евстахиевой трубы, способствует удалению скопившегося экссудата, восстанавливает эластичность барабанной перепонки. Дополнительно назначается приём медикаментов с целью разжижения выделений, устранения инфекции, купирования воспалительных процессов, снижения аллергических реакций.
При выборе тактики лечения учитываются такие особенности:
- первопричина нарушения функции слуховой трубы — наличие аденоидов, полипов, хронической инфекции и врождённых аномалий развития носоглотки;
- стадия заболевания;
- появление необратимых морфологических изменений в тканях органа слуха;
- возраст ребёнка.
Комаровский о причинах возникновения и способах лечения отита у детей — видео
Общие рекомендации
Лечение экссудативного отита у детей амбулаторное, если нет необходимости хирургического вмешательства Приём медикаментозных препаратов, назначенных врачом, проводится под присмотром родителей, аппаратные процедуры — при посещении физиопроцедурного кабинета в стационаре.
Если у малыша нет заразных инфекционных заболеваний, послуживших причиной развития отита, он может посещать детские коллективы и учебные заведения.
Можно ли купать?
Режим дня ребёнка не меняется, единственным исключением является купание — при ношении шунта в барабанной перепонке водные процедуры проводят с осторожностью, не допуская попадания воды в ушную раковину.
Медикаментозная терапия
В зависимости от причин развития заболевания врач выбирает основную тактику лечения. Могут быть назначены медикаменты следующих групп:
- Антигистаминные препараты для устранения отёчности слизистых тканей:
- Тавегил;
- Зодак;
- Супрастин.
- Муколитики в форме порошков или сиропов для разжижения вязкого экссудата (курсом 10–15 дней):
- Ацетилцистеин;
- Карбоцистеин.
- Сосудосуживающие препараты для снижения отёчности слуховой трубы и восстановления её проходимости (применяют на начальной, катаральной, стадии, закапывая их в носовые ходы). Для детей до 3 лет назначаются средства в форме капель на основе оксиметазолина, фенилэфрина. Курс применения составляет не более 5 дней.
- Аскорбиновая кислота (витамин С) для разжижения слизистого экссудата, а также повышения сопротивляемости организма при вирусных заболеваниях.
Антибиотики при экссудативном отите применяют только в том случае, если в полость среднего уха проникла бактериальная инфекция и заболевание перешло в гнойную форму.
Для максимального эффекта применяют системные антибиотики группы макролидов (Азитромицин, Кларитромицин) или пенициллинов (Флемоксин, Ампициллин) в комплексе с введением в барабанную полость местных препаратов в виде ушных капель (Отофа, Отипакс) с антибактериальными, противовоспалительными и анальгезирующими свойствами.
Лекарственные препараты, применяемые для лечения экссудативного отита у детей — фотогалерея
Физиотерапевтические методы
Для улучшения проходимости евстахиевой трубы, а также восстановления тканей среднего уха применяют следующие аппаратные методы лечения:
- Фонофорез с гиалуронидазой (протеолитический фермент, способствующий рассасыванию фиброзной ткани) на сосцевидный отросток. Проводят на 2–3 стадии развития экссудативного отита у детей для предотвращения преобразования экссудата в соединительную ткань.
- Электрофорез с одновременным применением стероидных гормонов.
- Электростимуляция нёба. Способствует рефлекторному открытию евстахиевой трубы, что облегчает дренаж скопившегося экссудата.
- Продувание слуховой трубы по Политцеру. Проводится только для детей старше 4 лет.
- Пневмомассаж барабанной перепонки — способствует восстановлению её эластичности.
- Магнитотерапия улучшает проходимость трубы на ранних стадиях отита.
Хирургическое лечение
При неэффективности консервативных методик лечения прибегают к оперативному вмешательству. В хирургии существует несколько способов эвакуации экссудата:
- Миринготомия — прокол барабанной перепонки под общим наркозом, после чего её края раздвигаются. Дальнейшие действия зависят от плотности и вязкости экссудата. Если секреторная жидкость слизистая, но не клейкая, её удаляют путём оттеснения в полость носоглотки через евстахиеву трубу, предварительно разжидив введённым a-химотрипсином. При мукозной или фиброзной стадии секрет удаляют через наружный слуховой проход насосом или пинцетом.
- Тимпаностомия — разрез барабанной перепонки для облегчения доступа к полости среднего уха. Проводится в целях введения вентиляционной трубки, временно выполняющей функции евстахиевой трубы. Через шунт производится дренаж скопившегося экссудата, а также санация полости среднего уха.
При тимпаностомии ставится шунт, ношение которого расчитано на продолжительный период (2–3 недели). После его удаления барабанная перепонка восстанавливается самостоятельно
Народные средства
Средства народной медицины применяют не столько для лечения экссудативного отита, сколько для устранения многих причин, создавших предпосылки для нарушения вентиляции слуховой трубы.
Так, при гипертрофии аденоидов у детей применяют следующие рецепты:
- Раствор для промывания с прополисом:
- в 200 мл кипячёной воды развести 15 капель настойки прополиса;
- добавить 1 ч. л. пищевой соды;
- промывать нос каждые 3–4 часа.
- Масло туи обладает противовоспалительным и антисептическим действием. Для уменьшения воспаления лимфоидной ткани аденоидов следует ставить смоченные в эфирном масле турунды попеременно, сначала в одну, затем во вторую ноздрю. Курс лечения составляет 14 дней, при необходимости можно повторить его через неделю.
При начальной стадии евстахиита используют следующие методы:
- Капли с соком алоэ снимают воспаление и способствуют быстрому восстановлению дренажных функций слуховой трубы. Для того чтобы их приготовить, следует:
- срезать лист алоэ возрастом не менее 7 лет;
- завернув в пергаментную бумагу, положить в холодное место на сутки;
- отжать необходимое количество сока;
- развести пополам с кипячёной тёплой водой;
- закапывать ежедневно по 3 капли в ту ноздрю, со стороны которой возникло воспаление.
Капли из сока алоэ способствуют восстановлению эпителия, снятию воспаления в носоглотке, а также оказывают антисептическое действие
Для снижения вязкости секреторной жидкости при экссудативном отите применяют отвары душицы, мать-и-мачехи, корня солодки, эффективность которых объясняется муколитическими свойствами лекарственных растений.
Перед применением таких средств во время лечения экссудативного отита у детей следует проконсультироваться с врачом по поводу совместимости основной терапии с рецептами народной медицины, а также возможных аллергических реакций.
Прогноз лечения и возможные осложнения
При раннем диагностировании заболевания у детей прогноз лечения благоприятный. Ситуация осложняется тем, что родители не всегда придают значение жалобам ребёнка на шум в ушах или ощущение переливания жидкости при перемене положения тела. При переходе заболевания в секреторно-мукозную стадию эти симптомы и вовсе исчезают, тем не менее патологические процессы в среднем ухе только усугубляются, способствуя снижению слуха.
На секреторной стадии возможны осложнения в виде присоединения патогенной микрофлоры и развития гнойного отита.
На последней, дегенеративной, стадии могут развиваться такие процессы:
- Нарушение функции слуховых косточек по причине образования соединительной ткани в пространстве среднего уха.
- Ателектаз — втяжение барабанной перепонки, спровоцированное длительным течением воспалительного процесса.
- Уменьшение объёма барабанной перепонки в результате длительного отрицательного давления в среднем ухе.
- Рубцевание фиброзной ткани мембраны, которое приводит к полной её неподвижности и потере слуха.
Все формы осложнений, возникшие в результате отсутствия лечения, приводят к снижению слуха или полной его потере.
Профилактика
Поскольку причиной развития заболевания у детей часто выступают воспалительные процессы в носоглотке, следует в первую очередь направить все силы на укрепление иммунитета. Ежедневные прогулки, правильное питание, спорт, закаливание — способствуют повышению сопротивляемости организма вирусам.
При хронических патологиях верхних дыхательных путей необходимо проводить осмотр у отоларинголога после каждого рецидива или обострения болезни. При показаниях к удалению аденоидов лучшим выходом будет проведение плановой операции, которая предотвратит осложнения в виде синуситов, евстахиита и, как следствие, экссудативного отита.
Также не стоит игнорировать жалобы малыша на неприятные ощущения в ухе. Отсутствие повышенной температуры и болевых симптомов не показатель того, что орган слуха не подвергается воспалению.
Экссудативный отит у детей имеет слабовыраженную симптоматику, что способствует протеканию воспаления в скрытой форме. Поздняя диагностика приводит к возникновению осложнений в виде тугоухости. Предотвратить такое развитие событий можно только при условии устранения хронических воспалительных процессов в носоглотке и профилактических осмотров у отоларинголога.
- Автор: Елена Кириченко
- Распечатать
Меня зовут Елена. Медицина — это моё призвание, но так сложилось, что реализовать своё стремление помогать людям, у меня не получилось. Зато, я мать троих прекрасных ребятишек, а написание статей на медицинскую тематику стало моим хобби. Хочу верить в то, что мои тексты понятны, и полезны читателю.
Оцените статью:
Источник


