Экссудативный средний отит дифференциальный диагноз
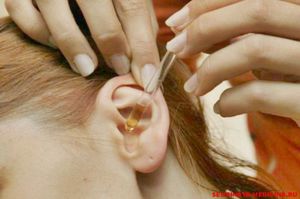
Экссудативный отит – воспаление оболочки среднего уха. Наиболее часто встречается у детей в младшем возрасте. Носит неинфекционный характер, болевые ощущения отсутствуют. Но последствия могут быть весьма тяжёлые – частичная потеря слуха.
Экссудативный средний отит следует различать с более известным острым средним отитом, являющимся следствием попадания инфекции и вызывающим сильную боль.
В среднем ухе накапливается серозный экссудат – клейкая жидкость. Со временем она становится более густой. Заболевание не сопровождается ни болью, ни повреждением барабанной перепонки. Это затрудняет диагностику заболевания. К врачу обратиться заставляет снижение слуха, что также носит постепенный характер.
При обычных условиях жидкость, которая вырабатывается в среднем ухе, самостоятельно выходит наружу через евстахиеву (слуховую) трубу. Эта труба соединяет барабанную полость с носоглоткой. Её функция состоит в том, что по ней в полость уха поступает воздух, а выходит оттуда сера и слизь. Вырабатывание слизи носит защитный характер от проникновения бактерий, но, выполнив свою задачу, она должна покинуть ушную полость, дав место свежей порции.
Если проходимость нарушена, происходит скопление экссудата в полости уха и начинается его воспаление. Жидкость загустевает и затем превращается в гной.
При сужении прохода в барабанную полость не поступает достаточного количества воздуха. Из-за создавшегося вакуума барабанная перепонка начинает отекать и втягивается. На состоянии слуха это сказывается негативно.
Наиболее частые причины возникновения этого заболевания:
- болезни носоглотки – ринит, синусит, фарингит, тонзиллит, гайморит;
- аденоиды;
- аллергические реакции;
- искривление перегородки – врождённое или после травмы;
- пониженный иммунитет.
Причиной может также явиться физическое давление при попадании воды в ушную полость.
Классификация этого заболевания подразумевает разделение по видам, формам и стадиям.
Различают два вида в зависимости от локализации очагов воспаления:
- односторонний при поражении только одного уха – левосторонний экссудативный средний отит или соответственно правосторонний экссудативный отит;
- двухсторонний – при воспалении в обоих ушах.
Согласно данным статистики односторонний экссудативный средний отит распространён меньше и встречается в 10% при этом заболевании.
Имеется следующие формы экссудативного отита:
- острая;
- подострая;
- хроническая.
Острая форма является начальной. Симптомы её не выражены, а продолжительность составляет не больше трёх недель. Подострая или секреторная форма характеризуется увеличением вязкости накопившегося в ушном пространстве экссудата. Длится до двух месяцев. При отсутствии лечения после восьми недель с начала заболевания наступает очередь хронической формы.
Если заболевание продолжается более восьми недель, ставится диагноз –хронический экссудативный средний отит. Снижение слуха может стать необратимым.
Развитие болезни проходит четыре стадии:
- Первая – начальная. Возникает воспаление и происходит снижение вентиляции в слуховой трубе. Симптомы отсутствуют, наблюдается незначительное ухудшение слуха и резонанс собственного голоса внутри головы. Продолжительность стадии – около одного месяца.
- Вторая – секреторная. Слизь накопилась в достаточном количестве. Слух ухудшается ещё больше и возникает заложенность в ушах и в голове чувство переливания жидкости. Продолжительность – от месяца до года.
- Третья – мукозная. Содержимое ушной полости становится более вязким, снижение слуха усиливается. Ощущение переливания внутри уха проходит. Стадия продолжается один-два года.
- Четвёртая – фиброзная. Слизь вырабатывается всё меньше, а затем совсем прекращается. Барабанная полость разрушается и наступает устойчивая тугоухость.
Лечить заболевание легче всего на первой стадии. Но из-за незначительной выраженности симптомов её трудно диагностировать.
Двухсторонний экссудативный отит диагностировать трудно, особенно на ранней стадии. При одностороннем виде этого заболевания подсказкой может служить разница в правом и левом ухе. Если понаблюдать за ребёнком, который ещё не умеет разговаривать, то можно заметить, что он старается лечь на сторону с больным ухом, чтобы уменьшить неприятные ощущения.
К основным симптомам можно причислить:
- заложенность в носу;
- ощущение при наклонах головы, как будто внутри переливается жидкость;
- гулкая слышимость собственного голоса внутри головы;
- затруднение дыхания носом;
- нарушенное восприятие звуков;
- понижение слуха.
На начальном этапе возможно небольшое повышение температуры.
Экссудативный отит, симптомы и лечение которого зависят от формы и стадии, достигнув хронического состояния, может вызывать более серьёзные жалобы больного. Возникает сильная тугоухость, на которую уже невозможно не обратить внимание. Свой голос внутри слышится уже сильнее, как будто человек находится под водой. Болевых ощущений, как и раньше не наступает.
Постановка диагноза начинается с опроса пациента. Выслушав его жалобы и узнав о перенесённых недавно заболеваниях, врач приступит к осмотру. Первый помощник отоларинголога – отоскоп. С его помощью оценивается состояние барабанной перепонки.
Другими методами диагностирования являются:
- Эндоскопия. Выявляет сужение слуховой трубы.
- Пробой Вальсальвы и с применением воронки Зигле проверяется степень снижения подвижности барабанной перепонки.
- Тимпанометрия проводится с целью оценки подвижности барабанной перепонки с помощью зонда, устанавливаемого в слуховой проход. Генератором подаются звуки, насос меняет давление. Регистрируются сигналы, отражённые от барабанной перепонки.
- Продувание слуховых труб по Политцеру с целью узнать степень их проходимости. Является одновременно диагностическим и лечебным методом.
- Аудиометрия. Достаточно точно определяет остроту слуха.
- Исследование с помощью камертона проверяет чувствительность к звукам различной частоты.
- Рентгенография.
- Компьютерная томография – для уточнения диагноза.
- Диагностическая тимпанопункция. Делается тонкий прокол барабанной перепонки и через отверстие берётся немного содержимого для анализа.
Методы диагностики назначаются отоларингологом.
При начале заболевания среднего уха ставится диагноз – отит острый средний. Экссудативный средний отит в начальной форме легче всего поддаётся лечению. Независимо от формы лечение должно быть комплексным.
Обязательно следует провести противовоспалительную терапию. При синусите назначают сосудосуживающие препараты. С гайморитом борются промываниями или проколом. В тяжёлых случаях назначаются антибиотики.
При наличии аллергического отёка назначают антигистаминные лекарства. Муколические препараты будут способствовать разжижению загустевшего экссудата. Приём поливитаминов и иммуномодуляторов применяется в качестве поддерживающей терапии. Для восстановления нормального дыхания носом производится удаление полипов и аденоидов.
Как лечить экссудативный отит, если не помогло медикаментозное лечение, подскажет врач. Если угроза возникновения тугоухости продолжается, то могут быть назначены следующие физиотерапевтические процедуры:
- Продувание евстахиевой трубы по Политцеру. Поток воздуха увеличивает просвет, слизь выходит наружу.
- Возможно применение катетера, через который вливают раствор для снятия отёка. Потребуется несколько процедур, чтобы вымыть засохшие куски экссудата.
- Электрофорез. В слуховой проход вставляют электрод с нанесённым на него лекарством. Под действием тока оно проникает глубоко под кожу.
- Пневмомассаж. Ему подвергается барабанная перепонка.
- Облучение лазером. Снимается воспаление и отёк.
- Магнитотерапия.
- Ультразвук.
Двусторонний острый экссудативный средний отит требует проведения процедур для каждого уха по отдельности. Учитывается возраст пациента, поскольку не все из этих способов подходят для маленьких детей. Если консервативное лечение не стало успешным, придётся применить хирургическое вмешательство. При диагнозе – экссудативный отит лечение проводится как амбулаторно, так и в стационарных условиях.
Показаниями для хирургического вмешательства являются отсутствие ожидаемого результата от применения консервативной терапии.
- При проведении миринготомии делают отверстие в барабанной перепонке. Скопившийся экссудат выходит наружу.
- Достаточно эффективной процедурой является шунтирование барабанной полости при экссудативном среднем отите. Операция безопасна и может применяться у взрослых и детей. Шунтирование, называемое также тимпаностомией, заключается в том, что в надрез небольшого размера вставляется шунт, представляющий собой маленькую трубочку. За счёт этого восстанавливается вентиляционная функция. Через шунт вводятся лекарства противовоспалительного характера. Находиться в ухе шунт может длительное время.
- Несложной операцией является парацентез. Иглой делаются проколы, через которые наружу выходит слизь.
Любая операция экссудативного отита длится непродолжительное время. После проведения операции дней через десять необходим контрольный осмотр у врача.
В дополнение к лекарствам и процедурам, рекомендованным лечащим врачом, можно воспользоваться рецептами народной медицины.
- Рекомендуется делать отвары и настои из тысячелистника, подорожника, лаванды, эвкалипта. Смоченный тампон вставляется в слуховой проход минут на 20.
- При острой стадии закапывается подогретое масло, которое приобретается в аптеке.
- Проверенным средством является репчатый лук. Отжатый сок прокипятить и после остывания закапать в ухо.
Применяемые средства должны быть тёплыми, но не следует забывать, что ни в коем случает нельзя нагревать больное ухо с накопившимся в нём гноем.
К профилактическим мерам относятся:
- повышение иммунитета;
- закаливание;
- санация носовой полости;
- своевременное лечение ОРВИ;
- соблюдение гигиены;
- избегание переохлаждения;
- регулярное посещение отоларинголога при имеющемся в анамнезе заболевании.
После физиопроцедур некоторое время не рекомендуется гулять. При хронической форме перед мытьём головы закрывать ушные проходы ватными тампонами. На прогулках носить головной убор, закрывающий уши.
Родителям следует внимательно относиться к изменению в поведении детей. Несвоевременно начатое лечение приводит к осложнениям.
Преимущества лечения в ЛОР-центре
Лечение заболеваний уха, горла и носа в ЛОР ЦЕНТРЕ – это комплексный и индивидуальный подход к каждому пациенту. Сделав предварительную запись на сайте медицинского центра или по телефону, вы сможете:
- получить очную консультацию специалиста;
- пройти лечение ЛОР заболеваний с использованием прогрессивных методик;
- получить рекомендации по дальнейшему консервативному лечению и профилактике ЛОР-заболеваний.
Обращайтесь в ЛОР ЦЕНТР: здесь вам помогут решить любую проблему в компетенции ЛОР-врачей максимально эффективно, безопасно, быстро и безболезненно.
Источник
Экссудативный средний отит (otiis media exudative) — заболевание, развивающееся на фоне нарушения дренажной и вентиляционной функции слуховой трубы (СТ) и характеризующееся наличием в барабанной полости (БП) серозно-слизистого выпота, медленно нарастающей тугоухостью и длительным отсутствием дефекта барабанной перепонки.
В основе заболевания наряду со стойкой дисфункцией СТ лежит изменение иммунобиологических свойств организма, снижение общей и местной резистентности, причиной которых могут быть острые и хронические заболевания носа, придаточных пазух носа, глотки, аллергии, нерациональное применение антибиотиков при лечении острого среднего отита и т.д.
Клиника.
С учетом динамики воспалительного процесса и соответствующих патоморфологических изменений выделяют три стадии заболевания.
В I (тубарной) стадии по времени относительно непродолжительной, на фоне разрежения в невентилируемой БП происходит транссудация, миграция небольшого количества нейтрофильных лейкоцитов и лимфоцитов; секреторные элементы обнаруживают готовность к выделению слизи. В этот период больной отмечает заложенность уха, иногда наблюдается легкая аутофония, снижение слуха. При отоскопии барабанная перепонка серая, с инъецированными сосудами по ходу рукоятки молоточка, иногда видны пузырьки воздуха.
Во II (секреторной) стадии происходит секреция и накопление слизи, гиперплазия слизистой оболочки, появляется уровень жидкости в БП. Субъективно это проявляется ощущением полноты и давления в ухе, иногда шумом в ухе и более выраженной кондуктивной тугоухостью. При отоскопии выявляется втянутость барабанной перепонки, контуры ее выражены, цвет зависит от содержимого БП: бледно-серый, синюшный, коричневый. Иногда через перепонку виден уровень жидкости в виде дугообразной линии, которая перемещается при перемене головы.
При восстановлении вентиляции БП может наступить выздоровление. Однако при продолжающемся нарушении тубарной функции ЭО принимает хроническое течение, переходя в III стадию (фиброзирования), характеризующуюся развитием рубцового процесса в барабанной полости – адгезивный средний отит.
Диагностика.
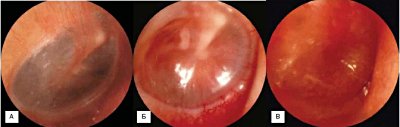
Отомикроскопия:

А – нормальная барабанная перепонка Б – I стадия В – II стадия
Исследование функции слуховой трубы с помощью общедоступных проб.
Камертональные пробы.
Импедансометрия – выявляется уплощенная кривая.
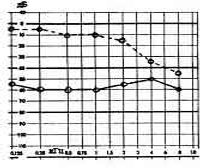
Аудиограмма: (см. фото)
Лечение экссудативного среднего отита
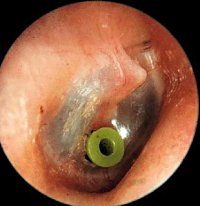
В острой стадии проводится консервативно-антибактериальная терапия, поливитамины, десенсибилизирующая терапия, сосудосуживающие капли в нос, физиотерапевтическое лечение, продувание СТ, их катетеризация, пневмомассаж барабанной перепонки. При отсутствии эффекта производят тимпанопункцию в задненижнем квадранте барабанной перепонки с санированием экссудата.
Если восстановить проходимость СТ не удается, то проводят длительное дренирование БП через специально изготовленный шунт (в виде катушки), который вставляют в парацентезное отверстие и оставляют до 1 -2 мес (иногда и дольше, по усмотрению врача). Наличие шунта позволяет санировать БП, вводить в нее растворы антибиотиков и гидрокортизона. Такое введение пациента проводят до нормализации отоскопической картины и ликвидации патологического процесса в среднем ухе и СТ. По показаниям осуществляют санацию полости носа, придаточных пазух носа и глотки.
Источник
Скачать историю болезни [11,4 Кб] Информация о работе МОСКОВСКАЯ МЕДИЦИНСКАЯ АКАДЕМИЯ имени И. М. Сеченова Кафедра отоларингологии ИСТОРИЯ БОЛЕЗНИ Куратор студент Преподаватель Москва 2002 год Фамилия Имя Отчество: Возраст:52 года Место работы: домохозяйка Дата поступления:12 февраля 2002 года Дата курации: 22 февраля 2002 года Жалобы На момент поступления на: чувство переливания, тяжести, шума, которые более выраженные в левом ухе; снижение слуха на левое ухо. Заложенность левой половины носа. На момент курации: Жалобы остались прежними. История заболевания Считает себя больной с 1997 года, когда после перенесенного гриппа, на фоне полного благополучия, ощутила острую боль в левом ухе. Обратилась в поликлинику, где было назначено лечение стрептомицином, после лечения, которым стала отмечать снижение слуха слева. В конце 1997 года перенесла подслизистую резекцию перегородки носа, через несколько после проведения, которой у больной снова развился приступ сильной боли в ушах. В марте 1998 года пациентка была госпитализирована в городскую больницу, с диагнозом острый спазм гортани, где ей была произведена трахеостомия. В октябре этого же года больная с жалобами на изменение голоса была госпитализирована и прооперированна в Онкологическом научно – исследовательском институте имени Герцена по поводу подозрения на рак гортани, диагноз которого был исключен во время операции. Во время операции больной был поставлен расширитель гортани. После операции у больной опять отмечалось появление болей, чувства переливания в ушах. Функция голосообразования так и не была восстановлена. Снижение слуха прогрессировало. В середине 1999 года пациентка ощутила отечность наружного слухового прохода, с чем и обратилась к врачу оториноларингологу. После обследования врач поставил диагноз хронический экссудативный средний отит и назначил внутрикатетеризацию слуховой трубы с введение гидрокортизона и химотрипсина. После курса лечения состояние улучшилось, но слух так и продолжал ухудшаться. В течение всего этого времени больная предъявляла жалобы на затруднение носового дыхания из-за заложенности носа. Насморки лечила, самостоятельно применяя для этого капли в нос «Галазолин». 12 февраля 2002 года по направлению из поликлиники поступил в клинику болезней уха, горла и носа ММА им. И.М. Сеченова для обследования и решения вопроса о лечении. История жизни Перенесенные заболевания: В 1997 году подслизистая резекция перегородки носа, 1998 году острый стеноз гортани с трахиостомией, в этом же году операция по поводу подозрения на рак гортани с установкой расширителя гортани. Предрасположенность к простудным заболеваниям, частые ОРВИ. Профессиональных вредностей не имел. Вредные привычки: не курит, алкоголем не злоупотребляет. Наследственность не отягощена. Аллергологический анамнез не отягощен. Данные объективного обследования больного Общее состояние удовлетворительное, сознание ясное, больная правильно ориентирована в пространстве и времени. Кожные покровы обычной окраски, подкожный жировой слой развит умеренно, отеков нет. Частота дыхания: 18 в минуту, ритм правильный. Пульс: 78 ударов в минуту, ритмичный, хорошего наполнения. Физиологические отправления в норме. Рабочее АД 120/80 мм.рт.ст. ЛОР – органы Нос и околоносовые пазухи: При осмотре область наружного носа не изменена, пальпация наружного носа и околоносовых пазух безболезненна. Пальпация точек выхода 1ойи 2ойветвей V пары черепномозгоых нервов безболезненна, крепитации нет. Носовое дыхание затруднено слева. Обоняние сохранено. Преддверие носа без патологических изменений. Слизистая оболочка полости носа бледно – розовая. Объем носовых раковин несколько увеличен. Носовые ходы свободны. В полости носа отделяемое не определяется. Перегородка носа располагается по средней линии. Регионарные лимфатические узлы (предушные, поднижнечелюстные) не пальпируются. Схема носа и околоносовых пазух 1. Лобные пазухи 2. Орбита 3. Носовые раковины 4. Носовой ход 5. Слизистая 6. Верхнечелюстная пазуха Носоглотка(задняя риноскопия): Слизистая оболочка носоглотки бледная. Хоаны свободны, задние концы носовых раковин не изменены. Устья слуховых труб и тубарные валики без патологических изменений, отделяемое определяется у устья правой слуховой трубы, имеет слизистый характер. Регионарные лимфатические узлы (предушные, заушные, поднижнечелюстные) не пальпируются. Схема носоглотки 1. Тубарный валик 2. Глоточное отверстие слуховой трубы 3. Хоаны 4. Носовые раковины Полость рта и ротоглотки: Слизистая оболочка полости рта обычной окраски, патологических изменений нет. Выводные протоки околоушных и подчелюстных слюнных желез не изменены. Зубы санированы, язык чистый, влажный. Слизистая оболочка ротоглотки ярко-розовая, без патологических изменений. Небные миндалины обычных размеров за небными дужками, поверхность незначительно рубцовоизменена, ярко розовой окраски, патологических отделений в лакунах нет. Спаек с дужками нет. Регионарные лимфатические узлы (позадижнечелюстные) не пальпируются. Схема ротоглотки 1. Язычок 2. Небные дужки 3. Небная миндалина 4. Лакуны Гортаноглотка: Слизистая оболочка гортаноглотки бледно-розовая, грушевидные синусы свободны. Гортань: На передней поверхности шеи постооперационный рубец длиной 15 см, пальпация области гортани безболезненна. Гортань пассивно свободно смещается в обе стороны, симптом крепитации положительный. Дыхание свободное, афония. Слизистая оболочка наружного отдела (надгортанник, черпалонадгортанные складки, черпаловидные хрящи, вестибулярные складки) бледная, истончена. Голосовые складки белого цвета, подвижны в полном объеме, при фонации смыкаются не полностью. Подскладочное пространство свободное. Регионарные лимфатические узлы (прегортанные, парагортанные, претрахеальные, паратрахеальные) не пальпируются. Гортань при дыханииГортань при фонации 1. Надгортанник 2. Складка преддверия 3. Голосовая складка 4. Просвет трахеи Уши (AD, AS) Область сосцевидного отростка не изменена, пальпация и перкуссия безболезненны. Ушная раковина сформирована правильно (имеются козелок, завиток с его ножкой, противозавиток, противокозелок, треугольная ямка, ладья, полость ушной раковины, челнок, мочка), пальпация ушной раковины безболезненна. Наружный слуховой проход широкий, патологического отделяемого нет. Барабанная перепонка слева бледно – розовая, в нижних квадрантах имеет желтоватый оттенок и несколько втянута в барабанную полость, световой конус в виде полоски, выражена задняя складка. Справа барабанная перепонка серо – розового цвета, опознавательные пункты (рукоятка молоточка, латеральный отросток молоточка, пупок, световой конус, складки молоточка – передняя и задняя) четкие. Регионарные лимфатические узлы (предушные, заушные, сосцевидные) не пальпируются. Правая барабанная перепонкаЛевая барабанная перепонка 1. Задняя складка молоточка 2. Передняя складка молоточка 3. Рукоятка молоточка 4. Латеральный отросток молоточка 5. Пупок 6. Световой конус 7. Натянутая часть 8. Ненатянутая часть Исследование слуха AD AS 6 м ш.р. 6 м 6 м < р.р. > 6 м W ® + F +- + R +- + G + В К К В 35² 19² С 128 17² 12² Заключение:со стороны слуха выявлено воздушной проводимости слева. Аудиограмма 125 250 500 1000 2000 4000 8000 Гц Воздушная проводимость: AD AS Костная проводимость: AD AS Условия исследования: AS с маскированием AD Дополнительные исследования: W® + F+- AD AS AD AS Заключение: Левосторонняя кондуктивная тугоухость с нейросенсорным компонентом. Тимпанометрия. От 14.02.02 года: AS тип «В» AD тип «А» От 21.02.02 года: AS тип «В» AD (-225) тип «С» Исследование вестибулярного аппарата Спонтанная субъективная и объективная вестибулярная симптоматика отсутствует Головокружение: системное отсутствует Тошноты, рвоты нет, равновесие: устойчив Спонтанный нистагм: нет Пальценосовая проба: Выполняет правильно обеими руками Поза Ромберга: устойчив Адиадохокинез: нет Прессорная проба: отрицательна Прямая и фланговая походка (с открытыми и закрытыми глазами): не изменены Заключение:со стороны вестибулярного аппарата патологии не выявлено. Рентгенологическое исследование: На рентгенограммах шеи в прямой проекции отмечается деформация гортани, сглаживание поверхности ее отделов. На рентгенограмме в подбородочно-носовой проекции видно гомогенное затемнение в гайморовых пазухах. Клинический диагноз Хронический экссудативный средний отит слева. Хронический экссудативный отит справа? Левосторонняя кондуктивная тугоухость с нейросенсорным компонентом. Хронический аллергический риносинусит. Гайморит? Состояние после операции на гортани. Обоснование диагноза Диагноз ставится на основании жалоб больной на: чувство переливания, тяжести, шума, которые более выраженные в левом ухе; снижение слуха на левое ухо; данных анамнеза: в 1997 году, когда после перенесенного гриппа, на фоне полного благополучия, ощутила острую боль в левом ухе. Обратилась в поликлинику, где было назначено лечение стрептомицином, после лечения, которым стала отмечать снижение слуха слева. В конце 1997 года перенесла подслизистую резекцию перегородки носа, через несколько после проведения, которой у больной снова развился приступ сильной боли в ушах. Чувство переливания, тяжести и распирающих болей в области ушей пациентка ощущала после каждого оперативного вмешательства. В 1999 году больная ощутила отечность наружного слухового прохода слева, обратилась к оториноларингологу, который поставил диагноз хронического экссудативного среднего отита и назначил катетеризацию слуховой трубы с введение гидрокортизона и хемотрипсина, а также продувание слуховой трубы, наличие у больной постоянных жалоб на заложенность носа; данных осмотра: наличие гнойного отделяемого из устья правой слуховой трубы при задней риноскопии; снижение воздушной проводимости, левосторонней латеризации, условно положительных проб в опытах Ринне и Федериче слева при камертональных методах исследования; снижения воздушной проводимости на аудиограмме слева; данных тимпанометрии и рентгенологического исследования. Дифференциальный диагноз Хронический экссудативный средний отит Адгезивный средний отит Гломусная опухоль Жалобы и объективные данные Заложенность уха, переливания в нем, снижение слуха Выраженная тугоухость, шум в ушах Заложенность уха, шум в ушах, прогрессирующее снижение слуха,, тупая боль, кровотечения из уха, парез лицевого нерва, признаки поражения 9 – 12 пар черепных нервов Причины, вызвавшие данную патологию Аллергические заболевания ЛОР — органов Острый или хронический гнойный средний отит Самостоятельное заболевание Отоскопия Бледно – розовая барабанная перепонка, втянутая в барабанную полость, Выраженные складки барабанной перепонки. Световой конус тоньше, чем в норме. Желтоватый оттенок нижних квадрантах барабанной полости, что свидетельствует о наличие в барабанной полости экссудата. Рубцовые изменения барабанной перепонки, ее втяжение в барабанную полость, смещение или полное отсутствие светового конуса, участки, покрытые истонченным прозрачным рубцом, лишенные естественной упругости барабанной перепонки. Розовый цвет барабанной перепонки, которая втянута в барабанную полость. Сопутствующие признаки Нарушение проходимости слуховой трубы Из приведенной выше таблице и основываясь на жалобы, анамнез, отоскопию, аудио — и тимпанометрию больной можно исключить адгезивный средний отит, так как у больной есть явные признаки наличия в барабанной полости экссудата, а так же отсутствие на барабанной перепонки рубцовых изменений. За отсутствие гломулярной опухоли говорит то, что у больной отсутствует болевой синдром и кровотечения из уха, а так же цвет барабанной перепонки. Лечение данного больного Так как данное заболевание является следствием других воспалительных заболеваний ЛОР – органов, таких как ренит, синусит, аденоиды, то лечение в первую очередь должно быть направленно на излечение первопричины. В данной ситуации больной показано лечение аллергического риносинусита посредством закапывания в нос Нафтизина, а также проведение гипосенсибилизирующей терапии Супрастином. Затем надо сделать пункцию гайморовых пазух с целью удаления из них патологического содержимого. На последнем этапе данному больному показано хирургическое лечение: шунтирование барабанной полости, с последующим введением через него лекарственных средств снижающих секрецию желез, разжижающих секрет (с последующим его отсасыванием). Барабанную перепонку надрезают специальным ножом, парацентезной иглой, в области задненижнего квадранта. В полученное отверстие устанавливается шунт, через который в барабанную полость вводятся лекарственные вещества и через который отсасывается патологическое содержимое. Rp.: Sol. Naphthyzini 0,1 % 10 ml D.S. Капли в нос (по 3 капли 3 раза в день). Rp.: Tab. Suprastini 0,025 N. 10 D.S. По 1 таблетки 2 раза в день. Скачать историю болезни [11,4 Кб] Информация о работе |
Источник