Этиология и патогенез нозокомиальной пневмонии
Научно-практический журнал «Пульмонология»
Научно-практический журнал «Пульмонология» основан в 1990 г. Министерством здравоохранения РСФСР и Всероссийским научным обществом пульмонологов. Издание зарегистрировано Министерством печати и массовой информации РСФСР 14 сентября 1990 г. (свидетельство о регистрации № 75). Международный стандартный серийный номер ISSN: 0869-0189 (Print), 2541-9617 (Online); 0135-5449 (Приложение).
Журнал является ведущим специализированным русскоязычным изданием, посвященным вопросам диагностики и лечения заболеваний органов дыхания. Является официальным печатным органом Российского респираторного общества (РРО), имеет многочисленные награды РРО за многолетний вклад в развитие отечественной пульмонологии.
Журнал «Пульмонология» выходит 6 раз в год. Объем издания составляет 128 страниц. Журнал распространяется по всей территории Российской Федерации и стран ближнего зарубежья. С 1996 г. журнал внесен в реестр подписных изданий. Подписной индекс в объединенном каталоге «Пресса России» для физических лиц – 73 322, для юридических лиц – 80 642.
График выхода журнала «Пульмонология»
Номер | Месяц |
1 | Апрель |
2 | Июнь |
3 | Август |
4 | Октябрь |
5 | Декабрь |
6 | Февраль |
Интернет-сайт журнала «Пульмонология» начал свою работу в 1996 г. В настоящее время он предоставляет свое доменное имя для доступа к информации РРО и Московского научно-клинического образовательного Центра респираторной медицины.
В состав международной редакционной коллегии журнала входят 31 ведущий специалист в области заболеваний органов дыхания, среди них: 5 международных экспертов, 1 действительный член и 3 члена-корреспондента Российской академии наук (РАН), 30 докторов медицинских наук. Главным редактором издания с самого его основания является академик РАН, председатель правления МОО «Российское Респираторное Общество», профессор, д. м. н. Александр Григорьевич Чучалин. Международный редакционный совет представлен 13 ведущими экспертами, в том числе 2 иностранными профессорами, 1 действительным членом и 1 членом-корреспондентом РАН.
Целью журнала является развитие российской пульмонологии и последипломное образование врачей респираторной медицины путем распространения современных научных достижений в области диагностики и лечения заболеваний органов дыхания, публикации международных и национальных рекомендаций по диагностике и лечению заболеваний органов дыхания, оригинальных статей, обзоров, лекций, новостей РРО, материалов в рамках Школы молодого пульмонолога, статей по истории отечественной пульмонологии. Все публикуемые в журнале статьи проходят обязательное двойное слепое рецензирование. В журнале также публикуются работы зарубежных специалистов. Авторами примерно 30 % публикаций являются молодые ученые. Традиционные разделы журнала: передовые статьи, клинические рекомендации, оригинальные исследования, лекции, обзоры, ретроспективы, заметки из практики.
С 2001 г. журнал «Пульмонология» входит в «Перечень российских рецензируемых научных журналов, в которых должны быть опубликованы основные научные результаты диссертаций на соискание ученых степеней доктора и кандидата наук» Высшей Аттестационной Комиссии при Министерстве науки и высшего образования Российской Федерации.
C 1996 г. журнал «Пульмонология» входит в международную базу Ulrich’s Periodicals Directory, с 2008 г. – в Российскую Научную электронную библиотеку (eLIBRARY.ru). Журнал индексируется в международных реферативных базах данных SCOPUS, Embase, EBSCO, NLM Catalog, OCLC WorldCat, The British Library, CrossRef, Google Scholar, NLM LokatorPlus и др.
Cогласно данным анализа публикационной активности Российского индекса научного цитирования (РИНЦ), по состоянию на 01.06.2020 двухлетний импакт-фактор для журнала «Пульмонология» за 2018 г. составил 0.957, пятилетний – 0.926. По рейтингу Science Index за 2018 г. журнал «Пульмонология» занимает 19-е место среди отечественных журналов по профилю «Медицина и здравоохранение» (подробная информация – на сайте: www.elibrary.ru).
Журнал регулярно представлен на крупнейших национальных Конгрессах и симпозиумах по болезням органов дыхания. Ежегодно в рамках Национального конгресса по болезням органов дыхания проводятся читательские конференции.
Текущий выпуск
Открытый доступ
Доступ платный или только для Подписчиков
ПЕРЕДОВАЯ СТАТЬЯ
ОРИГИНАЛЬНЫЕ ИССЛЕДОВАНИЯ
ОБЗОРЫ
КЛИНИЧЕСКАЯ ФАРМАКОЛОГИЯ
ЮБИЛЕИ
Источник
Нозокомиальная пневмония — заболевание, которое характеризуется поражением легких инфекционной природы, которое развилось через 2 суток и позже после поступления человека в больницу/ОРИТ.
- Эпидемиология
- Патогенез нозокомиальной пневмонии, связанной с ИВЛ
- Диагностика нозокомиальной пневмонии
- Возбудители нозокомиальной пневмонии
- Антибактериальная терапия
- Профилактика нозокомиальной пневмонии
Нозокомиальная пневмония (НП) известна также как госпитальная или больничная. Она может быть связана с искусственной вентиляцией легких (НПИВЛ). Развивается через 2 суток и позже от начала интубации, если на момент интубации отсутствовали признаки инфекции в легких. Но в ряде случаев у больных, которым проводили хирургическую операцию, данный вид пневмонии может проявиться ранее, чем за 48 часов.
Эпидемиология
В структуре всех госпитальных инфекционных осложнений госпитальная пневмония занимает второе место, составляет 15-18%. У хирургических больных после плановых операций заболевание развивается в 6 случаях из 100. После экстренных абдоминальных операций нозокомиальная пневмония развивается в 15% случаев. Смертельные исходы при НП бывают в 19-45 случаях из 100.
При нозокомиальной пневмонии, связанной с ИВЛ и вызванной Ps. aeruginosa, летальность достигает 70 или даже 80% в странах СНГ. Если в таких случаях возбудителем являются аэробные грамотрицательные бактерии, летальность на уровне от 20 до 50%, при грамположительных бактериях — 5-20%.
Особенности нозокомиальной пневмонии у хирургических больных:
- Многофакторное инфицирование
- Развивается в первые 3-5 суток после операции
- Сложность назначения эмпирического лечения
- Сложность в диагностике
НП развивается у пациентов с абдоминальным сепсисом по таким причинам:
- повторные операции и анестезии
- длительная ИВЛ
- выраженный синдром кишечной недостаточности
- применение «инвазивных» лечебных и диагностических процедур
- синдром острого повреждения легких, связанный с абдоминальным сепсисом
- возможность гематогенного и лимфогенного зараженияиз очагов сепсиса в брюшной полости
Раннему развитию госпитальной пневмонии способствуют такие факторы:
- абдоминальный сепсис
- тяжелое состояние
- возраст от 60 лет
- массивная аспирация
- нарушение сознания
- сопутствующие ХОБЛ
- проведение длительной ИВЛ: от 72 часов
- экстренная интубация
- развитие острого респираторного дистресс-синдрома как неспецифической реакции легких
- использование инвазивных лечебных и диагностических методик
- повторная госпитализация в период до 6 месяцев
- неадекватность предшествующего антибактериального лечения
- назотрахеальная и назогастральная интубация
- торакальные или абдоминальные операции
- положение больного лежа на спине с опущенным головным концом кровати (угол до 30°)

Патогенез нозокомиальной пневмонии, связанной с ИВЛ
В ОРИТ больной может инфицироваться эндогенным или экзогенным путем. Экзогенные источники:
- ингалируемые медицинские газы
- объекты внешней среды, которые соприкасаются с дыхательными путями больного
- оборудование для проведения ИВЛ (респираторы, эндотрахеальные и трахеостомические трубки, катетеры для санации трахеобронхиального дерева и т.д.)
- воздух
- микрофлора медперсонала
- микрофлора других пациентов
Эндогенный источник заражения легких — микрофлора таких органов:
- ЖКТ
- ротоглотки
- мочевыводящих путей
- кожи
- носоглотки
- придаточных пазух носа,
- а также возбудители из альтернативных очагов инфекции
Секрет ротоглотки попадает в трахеи и бронхи после вдыхания. Когда функционирование ЖКТ так или иначе нарушается, природная, обитающая там нормально микрофлора, уже не находится в балансе. Это касается как анаэробов, так и аэробов, обитающих в желудке, кишечнике и пр. Барьерная функция кишечника нарушена. Этот процесс также играет большую роль в патогенезе нозокомиальной пневмонии.
В выше описанных случаях кишечная микрофлора заселяет верхние отделы ЖКТ, бактерии и токсины попадают в кровоток. Когда организм ослаблен, только тогда возбудители могут проявить свое патогенное влияние и вызвать развитие инфекционного процесса.
Диагностика нозокомиальной пневмонии
Признаки, которые говорят о пневмонии при ИВЛ:
- температура тела >38 °С или <36 °С
- гнойный характер мокроты
- респираторный индекс <300
- сдвиг лейкоцитарной формулы влево
- лейкоцитоз >11х109/мл или лейкопения <4х109/мл
Если есть выше перечисленные признаки, нужно не проводить обследование, а продолжать наблюдение за больным. Если зафиксированы 2 и более из данных симптомов, проводят рентгенографическое исследование. При наличии инфильтратов на рентгенограмме рекомендуется провести микробиологическое обследование и начинать эмпирическое лечение антибиотиками.
При подозрении на НПИВЛ выделяют 3 диагностические группы больных:
- I группа — диагноз пневмонии достоверен при наличии клинических, рентгенологических и микробиологических критериев
- II группа — вероятный диагноз пневмонии, при наличии лишь клинических и лабораторных или клинических и рентгенологических, или лабораторных и рентгенологических критериев
- III группа — сомнительный диагноз пневмонии — зафиксированы лишь клинические, или только лабораторные, или только рентгенологические проявления пневмонии
Антимикробное лечение проводят в обязательном порядке только пациентам из первой и второй группы.
Диагностическая бронхоскопия и бропхоальвволярный лаваж
Сначала нужно провести преоксигенацию с FiO2=1,0 длительностью 10-15 минут. Делают тотальную внутривенную анестезию, потому что использование местных анестетиков ограничено, учитывая их вероятное бактерицидное действие. Пробу нужно брать из места максимального поражения, которое определяется не только визуально, но и согласно данным рентгенографии. При диффузном инфильтративном поражении легких пробы материала нужно брать из средней доли правого легкого, также можно — из язычкового сегмента левого легкого. Лаважную жидкость нужно поместить в стерильную пробирку и безотлагательно везти в микробиологическую лабораторию.
Техника применения «слепого» защищённого катетера
Преоксигенация с FiO2=1,0 проводится на протяжении 5 минут, далее максимально дистально вводят катетер через эндотрахеальную или трахеостомическую трубку. Далее нужно выдвинуть внутренний катетер. Используют для аспирации стерильный шприц емкостью 20 мл, его присоединяют к проксимальному концу внутреннего катетера. Его на следующем этапе нужно удалить из эндотрахеальной трубки. Отделяемое нижних дыхательных путей из внутреннего катетера помещают в стерильную пробирку и немедленно доставляют в лабораторию.
Возбудители нозокомиальной пневмонии
При пневмонии, которая вызвана проведением ИВЛ, выделяют такие возбудители:
- ацинетобактер
- синегнойная палочка
- H. Influenzae (редко)
- представители семейства Enterobactriaceae
- S. pneumoniae
- золотистый стафилококк (чаще, чем S. pneumoniae)
- грибы рода Candida (редко)
Тяжелое течение НП отличается такими критериями:
— сердечно-сосудистая недостаточность
— выраженная дыхательная недостаточность
— нарушение сознания
— температура тела выше 39 °С или ниже 36 °
— проявления дисфункции органов
— мультилобарное или билатеральное поражение
— гипоксемия (раО2 <60 мм рт ст)
— гиперлейкоцитоз (>30х109/л) или лейкопения (<4х109/л)
Антибактериальная терапия
Для лечения нозокомиальной пневмонии у хирургических пациентов нужно учитывать:
- выявленного возбудителя и его чувствительность к антибиотикам
- продолжительность проведения ИВЛ и время пребывания человека в отделении реанимации
- влияние предшествовавшей антибактериальной терапии на возбудителя НП
Нозокомиальная пневмония у больных хирургического отделения лечится почти всегда цефотаксимом/ цефтриаксоном, цефуроксимом. Также эффективны Амоксициллин/клавуланат и Фторхинолоны (например, пефлоксацин). Нозокомиальная пневмония у больных ОРИТ без ИВЛ требует терапии Цефалоспоринами III поколения с антипсевдомонадной активностью в комбинации с амикацином. Альтерантивное лечение: Цефоперазон + сульбактам. Если есть серьезное подозрение на MRSA, любую из выше названных схем можно дополнить линезолидом или ванкомицином.
Если антибактериальное лечение НП неэффективно, причины могут заключаться в следующем:
- тяжесть состояния больного (по шкале APACHE II значение >25)
- несанированный очаг хирургической инфекции
- персистенция проблемных возбудителей
- высокая антибиотикорезистентность возбудителей нозокомиальной пневмонии, связанной с проведением ИВЛ
- развитие суперинфекции (Pseudomonas spp., Enterobacter spp. и т.д.)
- микроорганизмы, на которые не влияет эмпирическая терапия (Aspergillus spp , Candida spp и пр.)
- позднее начало адекватной антибактериальной терапии
- неправильный подбор препаратов
- низкие дозы и концентрация антибиотика в плазме и тканях больного
- нарушения режима дозирования препаратов (неправильная разовая доза, неадекватный способ введения, нарушения правильного интервала между введениями лекарства пациенту)
Профилактика нозокомиальной пневмонии
Профилактика НПИВЛ эффективная только при условии проведения проводят в рамках общей системы инфекционного контроля, который касается множества внутрибольничных инфекций. Пациентов с инфекционными осложнениями следует изолировать от других. Рекомендуется придерживаться принципа «одна сестра — один больной». Следует своевременно обнаруживать и проводить правильную хирургическую санацию (обработку) альтернативных очагов инфекции. Среди профилактических мер также называют сокращение предоперационного периода.
Профилактика аспирации
- ИВЛ не проводят при остром респираторном дистресс-синдроме и септическом остром повреждении легких
- немедленно удалять инвазивные устройства по устранении клинических показаний для их использования
- при назотрахеальной интубации риск развития НПИВЛ выше, если сравнивать с оротрахеальной интубацией
- избегать повторных эндотрахеальных интубаций у пациентов, находившихся на ИВЛ, по возможности
- перед экстубацией трахеи нужно убедиться, что из надманжеточного пространства секрет удален
- нужно постоянно аспирировать секрет из надманжеточного пространства
- при высоком риске аспирационной пневмонии пациентов на ИВЛ нужно приподнимать их кровать в области головы на 30-45°
- проводить адекватный туалет ротоглотки в целях профилактики орофарингеальной колонизации
- медперсоналу важно строго придерживаться гигиены рук: мыть, проводить антисептику и осуществлять косметический уход
- если руки загрязнены, следует вымыть их мылом и водой, в ряде случаев нужно использовать для очищения спиртовой антисептик, чтобы уничтожить транзиторную микрофлору
- если руки визуально чистые, гигиеническую антисептику рук всё равно проводят
Профилактика экзогенного инфицирования
Гигиеническая асептика рук проводится в таких случаях:
- перед надеванием стерильных перчаток при постановке центрального внутрисосудистого катетера
- перед непосредственным контактом с пациентом
- перед постановкой инвазивных устройств
- после контакта с интактной кожей пациента (перекладывание больного, измерение АД и/или пульса)
- после снятия перчаток
Для антисептической очистки рук нельзя применять салфетки, пропитанные антисептиком.
Другие профилактические меры
Трахеостомия во всех случаях выполняется в стерильных условиях. Замена трахеостомической трубки — также. Трубки стерилизируют. При выполнении санации трахеобронхиального дерева персонал надевает чистые одноразовые или стерильные перчатки. Перед использованием дыхательных контуров многократного применения их всегда стерилизуют или проводят дезинфекцию высокого уровня. Любой конденсат в контуре важно вовремя удалить. При проведении ИВЛ опытные врачи рекомендуют применять бактериальные фильтры.
Закрытые аспирационные системы позволяют проводить лаваж трахеобронхиального дерева, санацию, забор отделяемого трахеобронхиального дерева в условиях, когда контакта с окружающей средой совершенно нет. Это позволяет исключить контаминацию нижних дыхательных путей через просвет интубационной трубки.
Источник
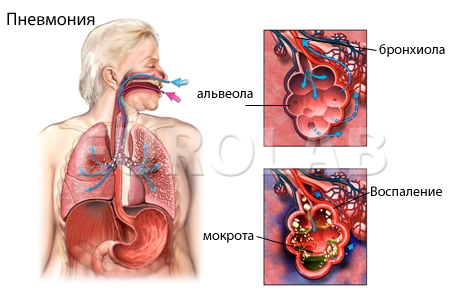
1. Определение и этиология Пневмония — острое инфекционное экссудативное воспаление респираторных отделов легких, которое вызывается микроорганизмами различной природы и охватывает дистальные отделы дыхательных путей.
Этиология. Наиболее частыми возбудителями внебольничной пневмонии являются пневмококки (30-40 %), микоплазма (до 20 %) и вирусы (10 %). В случае внутрибольничной пневмонии возбудителями обычно бывают синегнойная палочка, протей, легионелла, аспиргилла, микоплазма и пневмоциста. При аспирационной пневмонии возбудителями чаще всего бывают ассоциации грамположительных и грамотрицательных бактерий с анаэробными микроорганизмами. Такие пневмонии встречаются при заболеваниях желудочно-кишечного тракта, нервной системы, у больных с множественными травмами. У подростков самой частой причиной пневмонии является Mykoplasma pneumoniae.
2. Патогенез Заболевание возникает в условиях суперинфекции или высокой вирулентности микроорганизма, с одной стороны, и снижением иммунитета — с другой. В легочную ткань микроорганизмы проникают одним из четырех путей: вдыханием с воздухом; аспирацией из рото- или носоглотки; гематогенным распространением их отдаленного очага инфекции; лимфогенным (из соседних органов) при ранении грудной клетки. Наиболее типичным является ингаляционный путь инфицирования. Определенную роль в патогенезе пневмонии играют нарушения клеточного механизма противоинфекционной защиты, нервно-трофического расстройства бронхов и легких, связанных с воздействием бактериальной флоры на интерорецепторный аппарат респираторного тракта.
Предрасполагающими факторами для внебольничной пневмонии являются курение, стресс, переохлаждение, физическое утомление и эмоциональное перенапряжение, длительное нахождение рядом с работающим кондиционером, нарушение сознания любой этиологии, эпилепсия при частых припадках, искусственной вентиляции легких, алкогольное опьянение, иммунодефицитные состояния (первичные или вторичные). Эти факторы, подавляя местные защитные механизмы и нарушая легочное кровообращение, ведут к поражению бронхиол и альвеол.
3. Классификация пневмоний Согласно международной классификации (Европейское респираторное общество, 1995 г.) выделяют пневмонии:
1) внебольничные (первичные);
2) внутрибольничные (нозокомиальные), возникающие через 48-72 ч после госпитализации по поводу других заболеваний;
3) у лиц с тяжелыми дефектами иммунитета;
4) атипичные.
Широко распространенная ранее классификация пневмоний по патоморфологическому признаку на крупозные и очаговые дает относительно мало информации для выбора оптимальной этиотропной терапии. Более рациональным с практической точки зрения следует считать выделение двух основных классов пневмоний — «внебольничные» и «внутрибольничные». Каждый класс характеризуется не только местом возникновения, но и имеет свои существенные особенности (эпидемиологические, клинические, рентгенологические и др.), а главное — определенный спектр возбудителей.
С этих позиций выделяют пневмонии, возникающие в тесно взаимодействующих коллективах, особенности которых заключаются в следующем:
— возникают, как правило, у ранее здоровых людей при отсутствии фоновой патологии;
— заболевание наиболее распространено в зимнее время года, что объясняется большой частотой инфекций вирусом «гриппа А», вирусом респираторных инфекций, определенными эпидемиологическими ситуациями (вирусные эпидемии, вспышки микоплазменной инфекции, Q-лихорадки и т. д.);
— факторами риска являются контакт с животными, птицами (орнитоз, пситтакоз), контакты с кондиционерами (легионеллезная пневмония);
— основные возбудители: пневмококк, микоплазма, легионелла, хламидии, различные вирусы, гемофильная палочка.
Нозокомиальные (больничные) пневмонии характеризуются следующими особенностями:
— возникают через два и более дня пребывания в стационаре при отсутствии клинико-рентгенологических признаков легочного поражения при госпитализации;
— являются одной из форм нозокомиальных (больничных) инфекций и занимают третье место после инфекции мочевых путей и раневой инфекции;
— смертность от госпитальных пневмоний составляет около 20 % — факторами риска являются уже сам факт пребывания больных в палатах интенсивной терапии, реанимационных отделениях, наличие искусственной вентиляции легких, трахеостомии, бронхоскопические исследования, послеоперационный период (особенно после торакоабдоминальных операций), массивная антибиотикотерапия, септические состояния;
— основными возбудителями являются грамотрицательные микроорганизмы, стафилококк.
По степени тяжести выделяют пневмонии легкого течения, средней тяжести, тяжелого течения, крайне тяжелого течения.
Пневмония легкого течения характеризуется: температурой тела до 38 °С, числом дыханий до 25 в минуту, частотой сердечных сокращений до 90 в минуту, отсутствием или слабо выраженными интоксикацией и цианозом, умеренным лейкоцитозом.
Пневмония средней тяжести характеризуется: температурой — 38-39 °С, числом дыханий 25-30 в минуту, частотой сердечных сокращений — 90-100 в минуту, умеренно выраженными интоксикацией и цианозом, лейкоцитозом со сдвигом влево.
Для пневмонии тяжелого течения характерны: температура — выше 39 °С, число дыханий — выше 30 в минуту, частота сердечных сокращений — выше 100 в минуту, резко выраженные интоксикация и цианоз, лейкоцитоз, токсическая зернистость нейтрофилов, анемия.
По длительности выделяют типичное (до 4 недель), затяжное (более 4-6 недель) течение. Затяжное течение пневмонии встречается, как правило, при пневмококковой этиологии заболевания или при наличии в очаге поражения ассоциаций микроорганизмов.
Среди осложнений выделяют:
— легочные (плеврит), инфекционную деструкцию (абсцедирование);
— внелегочные (перикардит, миокардит, инфекционно-токсический шок и др.).
Источник


