Этиотропное лечение стафилококковой пневмонии это использование препаратов

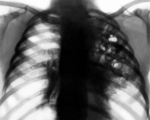
Стафилококковая пневмония – это острое воспаление легочной ткани, вызываемое гноеродным микробом Staphylococcus aureus, протекающее с высоким риском деструктивных осложнений. Клиника заболевания характеризуется выраженной интоксикацией, фебрилитетом, рецидивирующими ознобами, сильной одышкой, кашлем иногда с гнойной мокротой. Диагноз стафилококковой пневмонии основан на результатах рентгенографии и КТ легких, лабораторного исследования патологического материала и крови. При стафилококковой пневмонии проводится интенсивный курс антибиотикотерапии и дезинтоксикационной терапии; по показаниям — санация бронхов, дренирование полости плевры.
Общие сведения
Стафилококковая пневмония – бактериальная инфекция легких, имеющая тенденцию к абсцедированию и развитию плевральных осложнений. Является одной из разновидностей бактериального воспаления легких, составляет 5-10% всех госпитальных и 1-2% амбулаторных пневмоний. Течение стафилококковой пневмонии очень тяжелое, с возможным повторным развитием проявлений после выздоровления и высоким процентом летальности (до 30-70 %). Стафилококковая пневмония наиболее распространена у детей раннего возраста и пожилых людей. Наибольшее количество эпизодов регистрируется в период с октября по май. Рост числа ежегодно фиксируемых случаев бактериальных пневмоний связан с высокой распространенностью патогенных штаммов стафилококков, быстрым формированием их полирезистентности к антибиотикам.
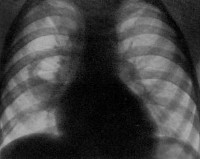
Стафилококковая пневмония
Причины
Возбудителями стафилококковой пневмонии являются представители гноеродной микрофлоры семейства Staphylococcus, преимущественно золотистый стафилококк. St. aureus представлен гр + кокками почти правильной сферической формы диаметром 0,6-0,9 мкм, которые могут находиться одиночно, попарно, небольшими цепочками (из 2-4 кокков), но чаще неправильными скоплениями в форме гроздей винограда. St. aureus персистирует на коже и слизистых оболочках верхних отделов респираторного тракта у 15-30 % взрослых здоровых людей (в неонатальном периоде – у 90% детей).
Путями проникновения стафилококка в легкие являются аспирационный, гематогенный, реже – ингаляционный. Стафилококковая пневмония в отдельных случаях развивается самостоятельно (при воздушно-капельном заражении во внебольничных условиях), но чаще выступает осложнением инфекционных процессов (септикопиемии, стафилококкового эндокардита, гнойного тромбофлебита с гематогенным распространением и образованием метастатического легочного очага).
Стафилококковая пневмония всегда возникает при наличии факторов риска: носительства инфекции в носоглотке, микроаспирации секрета полости носа и рта, снижения общего и местного иммунитета, тяжелых истощающих заболеваний, хирургических вмешательств, инъекционной наркомании, хронического алкоголизма, неблагоприятной эпидемиологической ситуации. Развитию стафилококковой пневмонии способствуют длительная госпитализация и пребывание в домах престарелых, нерациональная антибиотикотерапия, проведение интубации трахеи, ИВЛ, перенесенные ОРВИ (грипп, корь), вызывающие повреждение мерцательного эпителия дыхательных путей и способствующих колонизации их стафилококком.
Патогенез
Способность стафилококков секретировать в больших количествах токсины (гемолизин, цитоксин, лейкоцидин) и ферменты (липазы, нуклеаза, стафилокиназа, коагулаза) провоцирует деструкцию легких с интенсивным геморрагическим некрозом обширных участков паренхимы. Этот процесс сопровождается образованием воздушных пузырей размером до 5-10 см (булл, пневмоцеле), а при нагноении – развитием перибронхиальных абсцессов. В 50-95% случаев появляется внелегочный выпот. При разрыве небольших подплевральных абсцессов возникает пиопневмоторакс; при наличии сообщения с бронхом образуется бронхоплевральный свищ. В очаге значительного воспаления и деструкции легочной ткани могут организовываться венозные септические тромбы.
Симптомы стафилококковой пневмонии
Клиническую картину обычно предваряют симптомы ОРЗ, гнойной инфекции кожи или внутренних органов. Стафилококковая пневмония протекает по типу сливной бронхопневмонии — односторонней или с преимущественным поражением одного легкого. Симптоматика довольно разнообразна и зависит от вирулентности штамма возбудителя, возраста больного и сопутствующей патологии. Для стафилококковой пневмонии свойственно тяжелое бурное течение с внезапным ухудшением состояния, выраженной интоксикацией, высокой температурой и повторяющимися ознобами, общим недомоганием, сильной одышкой, болезненным кашлем. Стафилококковая пневмония протекает в разных клинических формах: стафилококкового инфильтрата, буллезной деструкции легких, абсцедирующей пневмонии, метастатической деструкции легких, легочно-плевральной форме.
- Стафилококковый инфильтрат сопровождается тяжелой интоксикацией, астмоидным синдромом; рассасывается на протяжении более 4-6 недель, в исходе возможно формирование очагового пневмосклероза.
- Буллезная стафилококковая деструкция легких наблюдается наиболее часто. Стафилококковые буллы появляются в первые сутки заболевания и при адекватном лечении обычно исчезают через 6-12 недель. Типичен короткий период лихорадки, отсутствие дыхательных нарушений, благоприятное течение. Существует риск сохранения остаточных кист на месте деструктивных полостей.
- Абсцедирующая пневмония. Течение абсцедирующей стафилококковой пневмонии перед прорывом гнойника очень тяжелое — с фебрилитетом и ознобами, резкой слабостью, болью в груди в зоне абсцесса, одышкой. Прорыву абсцесса сопутствует продуктивный кашель, выделение обильной гнойной, иногда кровянистой мокроты, спад температуры и ослабление интоксикационного синдрома.
- Метастатическая стафилококковая деструкция легких при сепсисе характеризуется двусторонним поражением легких, тяжелым шоковым состоянием, усилением дыхательной недостаточности, спутанностью сознания. Картина стафилококковой пневмонии на фоне инфекционного эндокардита маскируется признаками воспаления эндокарда.
- Легочно-плевральная форма стафилококковой пневмонии, протекающая с образованием инфильтративных и абсцедирующих легочных очагов и поражением плевры, имеет частый исход в парапневмонический и гнойный плеврит, эмпиему и пиопневмоторакс. Нарастают интоксикация, дыхательная и сердечно-сосудистая недостаточность, появляются тахипноэ, цианоз кожных покровов и губ, беспокойство, сменяющееся вялостью, расстройства ЖКТ (рвота, потеря аппетита, диарея, вздутие живота).
Осложнения
Стафилококковая пневмония относится к тяжелым формам бактериальной инфекции. Ее течение сопряжено с жизнеугрожающими осложнениями, как инфекционного, так и токсического характера. Наиболее опасные осложнения — стафилококковый перикардит, менингит, остеомиелит, многоочаговые метастатические абсцессы мягких тканей, токсическое поражение миокарда.
Диагностика
Диагноз стафилококковой пневмонии основан на данных клинической картины, рентгенографии и КТ легких, микроскопии мазков мокроты, бакпосева плеврального выпота и крови, а также серологических тестов.
В начальной стадии стафилококковой пневмонии отмечается укорочение и притупление перкуторного звука; в зоне поражения — ослабленное бронхиальное дыхание с рассеянными крепитирующими хрипами. При формировании абсцесса в его проекции выявляются мелкопузырчатые хрипы и амфорическое дыхание; при стафилококковом инфильтрате дыхание ослабленное везикулярное.
В крови регистрируется превышение уровня лейкоцитов >15-20х109/л со сдвигом формулы влево, высокая СОЭ. При тяжелом течении неблагоприятным прогностическим признаком является снижение числа лейкоцитов <5х109/л. Бактериологическое исследование позволяет выявить возбудителя в очагах заболевания (легочной и плевральной полостях) и крови (бактериемия имеет место в 20-50% случаев), определить степень патогенности штаммов и антибиотикочувствительность. Отмечаются положительные данные серологических тестов — нарастание титра антитоксина и агглютининов к аутоштамму стафилококков.
При подозрении на стафилококковую пневмонию проводятся повторные рентгенографии легких через короткие интервалы. На ранней стадии обнаруживаются признаки неспецифической бронхопневмонии. Стафилококковые инфильтраты видны как негомогеннные полиморфные области затемнения, обычно на границах легочных сегментов. После формирования абсцессов в области очага инфильтрации выявляются полости с горизонтальным уровнем жидкости. В случае метастатической деструкции легких полости с жидким содержимым и перифокальной инфильтрацией сочетаются с воздушными полостями, не имеющими стенок.
Дифференциальная диагностика проводится с другими бактериальными, вирусными, грибковыми пневмониями, инфильтративным туберкулезом и нагноившейся кистой легких.
Лечение стафилококковой пневмонии
Больным показана госпитализация в отделение пульмонологии с назначением больших доз антибиотиков (b-лактамных пенициллинов, макролидов, линкозаминов, фторхинолонов, цефалоспоринов) сначала парентерально (внутривенно, внутримышечно), затем перорально. Обычно курс лечения составляет 3-4 недели, при необходимости он может быть продлен. Проводятся инфузии глюкозо-солевых растворов, антистафилококковой плазмы. В острый период может применяться экстракорпоральная детоксикация (в т. ч., плазмаферез, гемосорбция), при выраженной анемии – гемотрансфузия. Для устранения дыхательной недостаточности используются бронхолитики, диуретики, кортикостероиды, оксигенотерапия. Целесообразна коррекция микроциркуляторных нарушений и иммунного статуса.
При абсцедировании, развитии пиопневмоторакса и эмпиемы выполняют бронхоскопическую санацию, постуральный дренаж, плевральную пункцию, дренирование или торакоскопическую санацию полости плевры. Эффективны лечебно-реабилитационные процедуры – вибрационный массаж, рефлексотерапия, ЛФК, УВЧ, микроволновая и лазерная терапия.
Прогноз
Прогноз стафилококковой пневмонии достаточно серьезный. В отсутствие отягчающей патологии исход, как правило, благоприятный, в ряде случаев возможно сохранение остаточных изменений и хронизация заболевания. У пожилых и детей раннего возраста с тяжелым септическим течением сохраняется высокий уровень смертности.
Источник

Лечение пневмонии должно быть вполне вероятно более ранним, комплексным и проводиться в соответствии со следующими основами:
- режим — строгий постельный,
- преимущественна госпитализация.
При легком течении возможно лечение дома («стационар дома») с организацией регулярных проветриваний да и влажной уборки, а также ультрафиолетового облучения и аэрофитотерапии для обеззараживания воздуха.
Необходимо создание психологически уютной обстановки.
Диета, обильное питье (при отсутствии противопоказаний до 2 литров жидкости в день).
При понижении аппетита предпочтительны кисломолочные продукты, бульоны, овощные и фруктовые соки.
Важно обеспечивать своевременное опорожнение кишечника, показаны сухофрукты, вазелиновое масло, очистительные клизмы.
По мере улучшения состояния питание расширяют, сохраняя высокое содержание витаминов.
Этиотропное лечение пневмонии
Сразу же после установления диагноза острой пневмонии следует начать антибиотикотерапию. Выбор антибактериального препарата в большинстве случаев бывает эмпирическим, так как выделение возбудителя из дыхательных путей и установление его чувствительности к антибиотикам требуют времени и не всегда бывают возможны даже в стационарных, а тем более в домашних условиях.
Выбор стартового препарата производят по косвенным признакам, позволяющим предположить этиологию пневмонии у каждого конкретного больного с учётом его возраста, условий возникновения пневмонии (домашняя, госпитальная), особенностей клинических проявлений заболевания, преморбидного фона (наличие тяжёлой соматической патологии, иммунодефицита, проводимой ИВЛ и т.д.), предшествующей антибактериальной терапии.
Возбудители внебольничных (амбулаторных) пневмоний обычно обладают достаточно высокой чувствительностью к антибактериальным препаратам, в то время как госпитальные пневмонии часто вызываются антибиотикорезистентной больничной микрофлорой.
В детской практике для лечения пневмоний чаще всего используют препараты пенициллинового ряда (природные и полусинтетические), цефалоспорины I—IV поколения, макролиды и аминогликозиды.
Эти препараты, применяемые как монотерапия или в комбинации друг с другом, чаще всего позволяют подавить основной спектр возбудителей пневмонии у детей.
В случаях тяжёлых осложнённых пневмоний, обусловленных антибиотикоустойчивой микрофлорой, или при недостаточной эффективности терапии первого выбора в педиатрии используют и другие группы антибиотиков:
- гликопептиды (ванкомицин),
- карбапенемы [имипенем+циластатин (тиенам), меропенем (меронем)],
- линкосамиды (клиндамицин, линкомицин).
У детей старшего возраста (старше 12 лет) в лечении могут быть использованы фторхинолоны (офлоксацин, ципрофлоксацин), тетрациклины (доксициклин).
В зависимости от тяжести пневмонии лечение можно проводить одним антибактериальным препаратом или сочетанием нескольких антибактериальных средств. При неэффективности лечения первоначально выбранным антибиотиком его следует заменить на альтернативный препарат из другой группы.
Эффективность терапии антибиотиками оценивают через 36—48 ч.
Улучшение общего состояния и аппетита, снижение температуры тела до субфебрильных значений, уменьшение одышки и отсутствие отрицательной динамики воспалительного процесса в лёгких следует расценивать как положительный результат антибактериального лечения.
Сохранение фебрильной лихорадки при улучшении общего состояния, уменьшении симптомов интоксикации и одышки, отсутствии отрицательной динамики изменений в лёгких свидетельствует о неполном терапевтическом эффекте. В этой ситуации обязательной смены антибактериального препарата не требуется.
Сохранение высокой лихорадки, ухудшение общего состояния и/или отрицательная динамика изменений в лёгких или плевральной полости свидетельствуют об отсутствии эффекта от проводимой антибактериальной терапии. Необходимо в обязательном порядке сменить антибиотик.
Препараты первого выбора при лечении внебольничных (домашних) пневмоний у детей — пенициллины, цефалоспорины I—II поколения и макролиды. Из препаратов пенициллинового ряда предпочтение отдают полусинтетическим аминопенициллинам, а также ингибитор-защищённым препаратам.
Лечение лёгких и среднетяжёлых неосложнённых форм домашних пневмоний можно проводить одним антибиотиком для перорального применения.
Также при необходимости можно использовать «ступенчатый» метод введения антибактериального препарата: первые 2—3 дня до получения терапевтического эффекта антибиотик вводят внутримышечно, а затем используют пероральную форму того же препарата.
При тяжёлом осложнённом течении внебольничной пневмонии, неэффективности препаратов первого выбора предпочтение отдают цефалоспоринам III поколения и комбинации антибиотиков разных групп (например, пенициллины или цефалоспорины II поколения с аминогликозидами). Препараты вводят преимущественно парентерально (внутривенно или внутримышечно).
Большие трудности представляет лечение госпитальных пневмоний, часто вызываемых грамотрицательными возбудителями и метициллин-резис-тентным стафилококком. При лечении нетяжёлых неосложненных форм госпитальной пневмонии с успехом используют полусинтетические инги-битор-защищённые пенициллины и цефалоспорины II—III поколения.
Хороший терапевтический эффект при тяжёлых формах пневмонии в большинстве случаев удаётся получить от применения антибиотиков пе-нициллинового ряда последних поколений (азлоциллин, пиперациллин) или цефалоспоринов III—IV поколений в комбинации с аминогликозидами [гентамицин, амикацин, нетилмицин (нетромицин)].
Для лечения атипично протекающих пневмоний стартовыми препаратами являются макролиды (азитромицин, рокситромицин, кларитромицин и др.).
Лечение пневмоцистной пневмонии антибиотиками не приносит успеха. В этом случае эффективным может быть использование препаратов, обладающих антипротозойной активностью [ко-тримоксазол, сульфаметрол+триметоприм (лидаприм)], метронидазол. Показана длительная оксигенотерапия.
Симптоматическая терапия пневмонии
Симптоматическое лечение воспаления лёгких в домашних условиях производится с целью облегчить общее состояние пациента и убрать симптомы заболевания. Врачи Юсуповской больницы назначают пациентам муколитические и бронхолитические препараты. Муколитики (АЦЦ, карбоцистеин и амброксол) способствуют выведению мокроты из дыхательных органов. Амброксол усиливает действие антибиотиков. Для ингаляций бронхолитиков пациенты дома пользуются небулайзерами.
Жаропонижающие средства (анальгин, ацетилсалициловую кислоту или нестероидные противовоспалительные препараты) назначают только в случае непереносимости пациентом высокой температуры.
В комнате, где лежит лихорадящий больной, следует обеспечить температуру не выше 18оС, установить увлажнитель воздуха. Для уменьшения симптомов интоксикации пациентам рекомендуют употреблять не меньше 2,5-3 литров жидкости в сутки.
Во время лечения из рациона исключают тяжёлую для желудка пищу, содержащую большое количество жиров. В рацион включают паровые блюда из нежирных сортов мяса и рыбы, молочнокислые продукты, творог, сыр. В меню должны быть свежеотжатые фруктовые соки.
При лечении больных воспалением лёгких в домашних условиях используют отвлекающие процедуры: банки, горчичники, горчичные обёртывания, которые можно применять сразу же после снижения температуры.
Пациенты могут лечиться дома и принимать в отделении реабилитации Юсуповской больницы физиотерапевтические процедуры: диатермию, индуктотермию, СВЧ, УВЧ.
Рассасыванию очага воспаления в лёгких способствуют массаж грудной клетки и лечебная физкультура.
Лечение пневмонии антибиотиками
Подбор антибактериального средства осуществляется вследствие определения чувствительности флоры, выделяемой из мокроты больного. Правильность подбора испытывают клиническим действием.
При отсутствии улучшения в состоянии больного во время 13-4 дней антибиотик следует полагать неэффективным и заменить его иным препаратом.
Восстановление функций защитных барьеров верхних дыхательных путей в различных аспектах определяет эффективность лечения пневмонии, благодаря этому подробно описанную методику в разделах лечение ОРЗ, лечение бронхитов, бесспорно следует включать в комплекс врачебных мероприятий.
Воспаление легких развивается в перспективе вторичного иммунодефицита, без устранения какового нельзя добиться полного и беглого выздоровления.
Иммунокоррекция необходима также и в связи с противомикробной терапией.
Проведение иммунотропной терапии — комплексная задача, требующая обязательного контроля иммунологических показателей. Только точный диагноз паталогий в иммунной системе позволит провести оптимальное их устранение.
Необходимо принимать во внимание и то обстоятельство, что по причине сравнительно недавнего внедрения иммуномодулирующих средств отдаленные последствия их применения не всегда ясны. Их применение требует по крайней мере осторожности.
Источник

