Как лечат в америке подагру

Зарубежные клиники достигли больших успехов в борьбе с подагрой. И хоть считается, что полностью одолеть ее невозможно, иностранные специалисты – благодаря доступу к самым современным терапевтическим методикам и лекарственным препаратам – способны останавливать прогрессирование заболевания, избавлять пациентов от мучительных приступов и предупреждать у них развитие серьезных осложнений, в числе которых мочекаменная болезнь и острая почечная недостаточность.
Своевременно проведенное лечение подагры за границей позволяет страдающим от нее людям значительно повысить качество жизни, забыв о боли, дискомфорте и скованности движений. Причем в большинстве случаев зарубежные специалисты обходятся консервативными способами, прибегая к хирургическому вмешательству лишь в обстоятельствах крайней необходимости.
К тому же в некоторых странах предлагаются вполне лояльные ценовые условия. Например, стоимость лечения подагры в Израиле ниже, чем в Европе или США при таком же высоком качестве предоставляемых медицинских услуг.
Ведущие клиники за рубежом
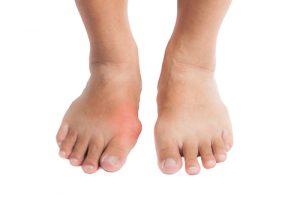
Как проявляется подагра: основные симптомы
 Подагру вызывает избыток мочевой кислоты в крови, который образуется вследствие нарушения метаболических процессов. Соли этой кислоты – ураты – в виде микроскопических кристаллов откладываются в полости суставов и мягких тканях вокруг них, образуя подагрические гранулемы (тофусы), которые становятся причиной сильных болей и способны полностью разрушить сустав. Такие отложения чаще всего локализуются в суставах больших пальцев ног, чуть реже они поражают голеностоп, колени, локти и кисти.
Подагру вызывает избыток мочевой кислоты в крови, который образуется вследствие нарушения метаболических процессов. Соли этой кислоты – ураты – в виде микроскопических кристаллов откладываются в полости суставов и мягких тканях вокруг них, образуя подагрические гранулемы (тофусы), которые становятся причиной сильных болей и способны полностью разрушить сустав. Такие отложения чаще всего локализуются в суставах больших пальцев ног, чуть реже они поражают голеностоп, колени, локти и кисти.
На начальных стадиях подагра протекает почти бессимптомно. Прогрессируя, она проявляется рецидивирующими приступами острого артрита, которые усиливаются в ночное время. В такие моменты подагрик ощущает острую боль в воспаленном суставе, наблюдает его покраснение и припухлость. Подагрические приступы также нередко сопровождаются местным повышением температуры и абдоминальными болями. Если болезнь не лечить, со временем приступы станут более частыми, и все больше суставов будут вовлекаться в патологический процесс.
На стадии, когда болезнь перешла в хроническую стадию, становятся отчетливо заметными костные разрастания на пораженных суставах и их деформация.
Помимо артрита, подагра может сопровождаться образованием камней в почках, мочеточниках и мочевом пузыре, которые возникают из отложений конгломератов кристаллов соли мочевой кислоты.
Как проходит диагностика подагры в зарубежных клиниках
От того, насколько качественной будет диагностика, во многом зависит успех лечения подагры. В зарубежных медицинских центрах этому этапу уделяют особое внимание: все диагностические мероприятия, необходимые для уточнения диагноза и определения степени и характера поражения, здесь проводятся на новейшем высокоточном оборудовании под руководством опытных клиницистов и занимают всего несколько дней.
Реализация диагностической программы начинается с осмотра пациента профильным специалистом. Врач выслушивает жалобы, задает вопросы относительно специфики и времени появления симптомов, изучает историю болезни и анамнез, после чего осматривает пораженный сустав. Он отмечает изменения кожных покровов в области поражения, наличие отечности, покраснений и болевых ощущений.
 Ввиду того что подагра имеет довольно характерные и ярко выраженные симптомы, доктор уже в ходе осмотра способен поставить верный диагноз. Но чтобы подтвердить свои подозрения, он выписывает направления на уточняющие обследования. В первую очередь пациенту с подозрением на подагру делают развернутый анализ крови, где ключевым показателем является уровень мочевой кислоты. Чтобы дифференцировать подагрическое поражение от других ревматологических заболеваний, специалисты зарубежных клиник в обязательном порядке проводят рентгенологическое исследование пораженной конечности. С этими же целями выполняют ряд специфических ревматологических проб.
Ввиду того что подагра имеет довольно характерные и ярко выраженные симптомы, доктор уже в ходе осмотра способен поставить верный диагноз. Но чтобы подтвердить свои подозрения, он выписывает направления на уточняющие обследования. В первую очередь пациенту с подозрением на подагру делают развернутый анализ крови, где ключевым показателем является уровень мочевой кислоты. Чтобы дифференцировать подагрическое поражение от других ревматологических заболеваний, специалисты зарубежных клиник в обязательном порядке проводят рентгенологическое исследование пораженной конечности. С этими же целями выполняют ряд специфических ревматологических проб.
Обследование при подозрении на подагру, кроме того, непременно включает в себя пункцию пораженного сустава с последующим исследованием состава синовиальной жидкости – диагноз подтверждается при обнаружении в ней кристаллов соли мочевой кислоты. Врачи также тщательно обследуют мочевыделительную систему, чтобы выяснить, не успели ли сформироваться конкременты в ее органах.
Отзывы о лечении подагры за границей свидетельствуют о том, что в программу диагностики также входит общее обследование организма на предмет выявления патологий, которые могут способствовать повышенному содержанию мочевой кислоты в крови, а значит, мешать эффективному лечению. К таковым, в частности, относятся метаболический синдром, сахарный диабет второго типа, артериальная гипертензия, нарушения в работе почек.
Ведущие специалисты клиник за рубежом
Как за границей лечат подагру: современные методы
Основная цель зарубежных медиков – добиться смягчения течения патологии и устранить болезненные симптомы, существенно снижающие качество жизни подагрика. Для этого в ведущих клиниках мира используют целый комплекс методик: грамотно комбинируя и сочетая различные способы лечения подагры, за границей значительно повышают эффективность терапии. Лечение всегда проводится по индивидуальному плану, в составлении и реализации которого участвуют специалисты различного профиля: ревматологи, нефрологи, ортопеды, диетологи и другие.
Консервативное лечение подагры является приоритетным и в большинстве случаев включает в себя:
 Медикаментозную терапию. Если болезнь находится в стадии обострения, сопровождаясь приступами подагрического артрита, пациенту назначают обезболивающие и противовоспалительные средства, преимущественно нестероидные. Они помогают купировать болевой синдром, снимают воспаление, отечность и покраснения. В случае противопоказаний или непереносимости нестероидных противовоспалительных препаратов, а также при множественных поражениях суставов, применяют кортикостероиды.
Медикаментозную терапию. Если болезнь находится в стадии обострения, сопровождаясь приступами подагрического артрита, пациенту назначают обезболивающие и противовоспалительные средства, преимущественно нестероидные. Они помогают купировать болевой синдром, снимают воспаление, отечность и покраснения. В случае противопоказаний или непереносимости нестероидных противовоспалительных препаратов, а также при множественных поражениях суставов, применяют кортикостероиды.
Фармакологические средства могут вводиться перорально, в виде внутримышечных или внутрисуставных инъекций, а также применяться наружно – в форме мазей, кремов и гелей. Вид лекарственных препаратов и их оптимальную дозировку заграничные врачи всегда подбирают индивидуально, с учетом характера и степени выраженности симптомов, а также особенностей организма пациента.
В ведущих клиниках мира используют современные высококачественные фармсредства, обладающие мягким действием и не вызывающие побочных эффектов.
Когда подагрический приступ миновал, и человек находится в стадии ремиссии, в медикаментозную терапию включают препараты, снижающие синтез мочевой кислоты, способствующие ее выведению из организма и препятствующие отложению ее солей в костных и мягких тканях.
Кроме того, дополнительно могут быть назначены средства, действие которых направлено на устранение сопутствующих подагре патологий: атеросклероза, гипертонии, повышенного уровня липидов и сахара в крови, а также препараты, препятствующие образованию камней в почках и других органах мочевыделительной системы.
Диетотерапию. Улучшение состояния при подагре не может быть достигнуто без изменений в рационе. В зарубежных клиниках с пациентом работает диетолог, который разрабатывает для него индивидуальный план питания. В первую очередь из рациона исключают продукты, содержащие пурин: бобовые, жирные сорта мяса и рыбы, наваристые бульоны, субпродукты, грибы, а также крепкий чай, сладкую газировку, кофе и алкоголь, в особенности виноградные вина. При этом рекомендуют увеличить потребление чистой воды, отдавая предпочтение щелочной минеральной воде.
Физиотерапию. Физиотерапевтические процедуры являются неотъемлемой частью комплексного лечения подагры. Они помогают улучшить состояние пациента: снимают воспаление в пораженных суставах, способствуют рассасыванию отложений мочевой кислоты, улучшают микроциркуляцию и метаболизм в суставных тканях и т.д. Чаще всего используют электрофорез, инфракрасное и ультрафиолетовое облучение, тепловые процедуры, грязелечение, ударно-волновую терапию, магнитотерапию, массаж, лечебную физкультуру и бальнеотерапию.
 Хирургические методы лечения подагры за границей используют при запущенных подагрических состояниях. Их применение целесообразно в случае развития деструктивного артрита, при больших болезненных тофусах, которые деформируют конечности, при угрозе некроза кожи, нарушении иннервации в области поражения, ограничении функций сухожилий и т.д. Оперативное лечение в таких ситуациях может заключаться в удалении солевых отложений, восстановлении поврежденного суставного хряща, частичной или полной замене разрушенного сустава современными эндопротезами.
Хирургические методы лечения подагры за границей используют при запущенных подагрических состояниях. Их применение целесообразно в случае развития деструктивного артрита, при больших болезненных тофусах, которые деформируют конечности, при угрозе некроза кожи, нарушении иннервации в области поражения, ограничении функций сухожилий и т.д. Оперативное лечение в таких ситуациях может заключаться в удалении солевых отложений, восстановлении поврежденного суставного хряща, частичной или полной замене разрушенного сустава современными эндопротезами.
Смотрите видео о лечении
Лечение в израильской клинике
Онкогинекология в Израиле
Сколько стоит лечение подагры за границей
 Стоимость лечения зависит от целого ряда факторов: от клиники, где лечат подагру за границей, количества привлеченных специалистов, объема диагностических мероприятий, используемых терапевтических методов, необходимости хирургического вмешательства, длительности лечения, потребности в госпитализации, стоимости лекарственных препаратов и многих других.
Стоимость лечения зависит от целого ряда факторов: от клиники, где лечат подагру за границей, количества привлеченных специалистов, объема диагностических мероприятий, используемых терапевтических методов, необходимости хирургического вмешательства, длительности лечения, потребности в госпитализации, стоимости лекарственных препаратов и многих других.
Итоговую цену на лечение подагры врачи зарубежных клиник обычно называют после того, как проведут необходимые обследования пациента, разработают и утвердят для него индивидуальную лечебную программу.
К тому же, цены разнятся в зависимости от страны, где пациент проходит лечение. Самые доступные они в клиниках Израиля. Разница в стоимости по сравнению с другими востребованными у медицинских туристов странами – Германией, Австрией, Китаем, США – составляет порядка 30–50%.
Дополнительную информацию смотрите в разделе Ортопедия.
Источник
Что это такое, чем опасна, как лечить, можно ли от неё умереть?
Что такое подагра?
Это такой вид поражения суставов (артрит). Подагра характеризуется внезапными, болезненными и мучительными «атаками», которые происходят когда в крови поднимается уровень мочевой кислоты (МК). МК накапливается в тканях и вокруг суставов, в виде кристаллов уратов и вызывает воспаление, отечность, боль и покраснение.
На самом деле не у всех людей высокий уровень мочевой кислоты вызывает симптомы подагры (примерно у 23 пациентов с высоким уровнем МК в крови нет никаких симптомов, но почему так – неизвестно).
Симптомы.
Подагрическая атака развивается внезапно, причём часто ночью. Человек может проснуться посреди ночи с ощущением того, что его большой палец ноги (излюбленное место подагры) буквально «горит».
Кожа над пораженным суставом обычно красная, отечная и напряженная, любые движения в суставе болезненные.
Чаще всего поражаются суставы большого пальца ноги, но может быть также поражение коленей, щиколоток, локтей и пальцев кисти. Боль наиболее интенсивна первые 12 часов с момента начала атаки.
После первой атаки суставы могут сохранять болезненность и напряженность при движении ещё несколько дней или даже недель. Последующие атаки (если их допускать) обычно имеют тенденцию быть более выраженными, длительными и поражать больше суставов одномоментно.
Если болезнь будет прогрессировать, может уменьшаться объём движений в суставе – они будут хуже сгибаться.
Причины.
Как мы уже выяснили, подагра развивается когда вокруг сустава накапливаются кристаллы мочевой кислоты, вызывая в нём воспаление.
Мочевая кислота образуется при разрушении веществ, которые называются пурины, после чего удаляется вместе с мочой. Пурины образуются у нас постоянно, но могут попадать в кровь вместе с пищей (их много в красном мясе, морепродуктах и т.п.). Также повышению уровня МК способствует алкоголь (особенно пиво) и соки на фруктозе.
В норме, МК удаляется из нашего организма с мочой. Но иногда организм начинает продуцировать слишком много мочевой кислоты или почки перестают нормально её выводить. Тогда-то и возникает подагра.
Факторы риска.
Вы более вероятно заболеете подагрой, если у вас по умолчанию более высокий уровень МК и плюс вы повышаете его самостоятельно. Что способствует повышению уровню МК:
– Питание. Большое количество съедаемого мяса, которые запивается пивом или фруктовыми соками увеличивают МК в крови риск развития подагры.
– Переедание и голодание (вот так вот).
– Ожирение. Лишние кг способствуют выработки МК и мешают почкам нормальном её выводить.
– Хронические болезни. Некоторые болячки увеличивают риск развития подагры. Гипертоникам, диабетикам и людям страдающим метаболическим синдромом (это такое смертельное бинго: ожирение, гипертония, высоких холестерин и сахар в крови), нужно быть начеку.
– Генетика. Если у ваших ближайших родственников была подагра, то у вас риск также увеличен.
– Некоторые лекарства, такие как тиазидные диуретики или аспирин.
А ещё подаграм чаще случается с мужчинами, чем с женщинами.
Как поставить диагноз?
Если у вас внезапно заболел большой палец ноги или какой-то другой сустав обратитесь к врачу. Обычно, диагноз можно поставить уже сразу, по жалобам и внешнему виду сустава.
Для подтверждения врачи возьмут анализ крови, где посмотрят уровень МК. Однако, иногда от него мало проку, так как у некоторых людей при нормальном уровне МК развивается подагра, а у кого-то наоборот – уровень высокий, а подагры нет.
В диагностике подагры может помочь рентген сустава и узи мягких тканей вокруг него. В сложных случаях – КТ.
Лечение.
Таблетки плюс коррекция образа жизни.
Во время атаки.
Для снятия болей при развитии подагрической атаки используются старые добрые НПВС (ибупрофен, напроксен или более навороченный целекоксиб). Дозы могут быть большими, так что не пугайтесь, но и не забудьте сообщить врачу о хронических заболеваниях (если они есть), так как НПВС в определенных случаях могут навредить вам.
Колхицин. Другой, противоподагрический препарат, который может быть назначен вместо НПВС (например, если человек страдает язвой желудка). Правда он часто сопровождается такими неприятными побочными эффектами, как тошнота, рвота и жидкий стул.
Гормоны (глюкокортикостероиды). Снимают воспаление в суставах. Но назначаются редко, обычно, если пациент не может принимать НПВС, колхицин или их эффект недостаточен.
После атаки.
Для контролирования уровня МК в крови могут быть назначены:
– Препараты, которые блокируют образование МК: аллопуринол или флебуксостат.
– Препараты, которые улучшают выведение МК из организма, через почки: пробенецид или лезинурад.
Уровень МК в крови снижается, правда увеличивается в моче, а это уже риск камней в почках.
Но не переживайте, у нас в России ни пробенецида, ни лезинурадом нет – мы же современная держава и зачем нам такие «опасные» препараты? (сарказм).
Есть аллопуринол и флебуксостат – вот и не выёживайтесь. А то что у вас на него может быть аллергия или побочки дикие, так это ваши проблемы. Зато есть давно запрещенный везде бензбромарон, который может на раз-два покалечить печень.
Независимо от формы и степени тяжести подагры, всем пациентам рекомендуется соблюдение правильного образа жизни.
Чтобы не допускать атак в будущем, нужно:
– Пить достаточное количество жидкости и при этом не употреблять соки на фруктозе.
– Не бухать. Под запретом пивко.
– Правильно питаться. Белок нужно получать из продуктов с низким содержанием жира.
– Также стоит ограничить потребление мяса, птицы и рыбы. Немного конечно можно, но нужно быть внимательным.
– Нормализуйте вес, если он у вас повышен или есть ожирение.
– Регулярная физкультура!
Этих ребят при подагре лучше не есть.
Альтернативная медицина (как так-то?!)
Если назначенное лечение не помогает так, как хотелось бы, то можно дополнительно поколдовать:
– Пить чуть больше кофе – потребление кофе (причём даже без кофеина), может снижать уровень МК в крови. Никто не знает как и почему, помогает далеко не всем, но попробовать можно (только без фанатизма).
– Вишенка. Серьезно, есть исследования, которые продемонстрировали снижение уровня МК и частоты подагрических атак на фоне потребления вишни. Можно в натуральном виде, можно делать компот или экстракт. Вишневую настойку не предлагаю, хотя кто знает.Клиент на подагру
Ням-ням!
Чем опасна подагра?
Во-первых, это не очень приятно, если у вас несколько раз в год случаются подагрические атаки. Как правило, современные медицинские препараты могут уменьшить число и интенсивность атак. Но если забить на лечение, то регулярные атаки могут просто разрушить сустав.
Во-вторых, если жить в высоким уровнем МК долгие годы, кристаллы уратов могут начать формировать некое подобие мешочков (при этом не только в суставе, но в костях и даже под кожей), которые состоят из этих самых кристаллов и называются тофусами. Чаще всего они возникают в области вокруг пальцев рук или ног, на локтях или ахилловом сухожилии. Как правило, вне атак они не болят и не беспокоят пациентов. Но тофусы могут начать распадаться и повреждать всё вокруг себя, а это уже серьезно.
Тофусы
В-третьих, высокий уровень МК в крови может привести к образованию камней в почках.
Можно ли от неё умереть?
Скорее нет, чем да (не зря же она называлась болезнью королей – боли и страдания есть, а умереть нельзя). Летальный исход может возникнуть в крайне запущенном случае, например если у пациента образуется камень в почке, а затем застрянет в мочеточнике. При этом больному нужно терпеть неистовые боли и упорно не идти к врачу (что вряд ли возможно, учитывая любовь нашего народа вызывать СМП на любой чих). Также рискуют люди, которые помимо подагры имеют сразу несколько других хронических заболеваний и при этом вообще не лечат их. Короче, если положить болт на своё здоровье, то конечно умереть можно. Но от самой подагры или подагрической атаки практически невозможно.
Источник
Болезнями суставов в последнее время страдают не только пожилые, но и люди среднего возраста, а порой даже молодежь. Подобные недуги ощутимо влияют на образ жизни и общее самочувствие, ведь они являются причиной болей, скованности движений, дискомфорта. Одним из наиболее распространенных заболеваний суставов является подагра. Можно ли справиться с этой болезнью? Давайте в этом разберемся.
Особенности лечения подагры
Подагра, или подагрический артрит, — это болезнь суставов, вызванная отложением в них солей мочевой кислоты. Болезненное состояние может отмечаться в суставах локтей, коленей, стоп, кистей, пальцев. Наиболее распространенной формой подагры является заболевание пальцев ног.
Присутствие мочевой кислоты и ее солей в организме считается нормой: вещества являются продуктами обмена веществ. У здоровых людей данные соединения выводятся почками. При избытке же они начинают откладываться в суставах. Как следствие — возникают воспаление и болевой синдром. Боль начинается внезапно, сустав воспаляется, становится горячим на ощупь, пораженное место краснеет. Обострения болезни, как правило, возникают после обильного приема алкоголя и переедания. Какое-то время болезнь не дает о себе знать, затем снова начинаются приступы.
Мочевая кислота является продуктом расщепление пуринов — особых веществ, которые самостоятельно вырабатываются в организме, а также поступают с пищей. Большое количество пуринов содержится в жирных мясе и рыбе, мясных субпродуктах, в алкоголе (особенно в пиве и виноградном вине), ненатуральных соках, сладких газированных напитках, кофе. В случае обильного застолья или чрезмерного увлечения перечисленными продуктами в организме вырабатывается огромное количество мочевой кислоты и почки не справляются с ее выведением.
Это интересно
Со времен Средневековья подагру считали «болезнью королей», так как именно святейшие особы имели возможность регулярно баловать себя обильными трапезами. А впоследствии они расплачивались за собственное чревоугодие больными суставами.
Чаще всего подагру диагностируют у мужчин в возрасте 40–50 лет. Что касается женщин, то они сталкиваются с заболеванием в период менопаузы и позже. Есть мнение, что это связано с воздействием эстрогенов на экскрецию (выделение) мочевой кислоты. У более молодого поколения появление подагры объясняют нарушением синтеза мочевой кислоты в организме. Свою негативную роль играет и пристрастие молодежи к алкогольным напиткам, в частности, к пиву.
Подагру обязательно нужно лечить. Иначе приступы учащаются, боль становится интенсивнее, поражаются другие суставы, начинаются патологические процессы в почках и мочевыводящих путях. К сожалению, полностью избавиться от подагры невозможно. Но существует ряд комплексных мер, позволяющих значительно улучшить состояние больного и избежать острых приступов.
Статистика
Распространенность подагрического артрита в разных регионах колеблется от 5 до 50 случаев на 1000 мужчин и от 1 до 9 на 1000 женщин.
Принципы и схемы лечения подагры
Прежде всего следует отметить, что методы лечения острого приступа подагры и болезни на стадии ремиссии различаются. В период обострения проводят противовоспалительную терапию. Препараты могут вводиться перорально, внутримышечно или внутрисуставно — это решает врач. Подбор лекарственных средств и их дозировку устанавливают в каждом конкретном случае индивидуально. Чаще всего в период обострения больному необходима госпитализация.
Если подагрический артрит диагностирован только что или больной находится в стадии ремиссии, то лечение в основном направлено на профилактику рецидива обострения, на устранение сопутствующих симптомов: ожирения, повышенного уровня липидов в крови, пониженного уровня сахара, гипертонии, атеросклероза. Также лечение предусматривает профилактику образования мочекислых камней в почках. Терапия может проводиться под наблюдением ревматолога или нефролога на дому, в стационаре или в специализированном санатории. Эффективность мер зависит от их правильной комбинации: наилучшего результата можно достичь, разумно совместив фармакологические средства, физиотерапию, правильное питание и здоровый образ жизни, то есть наиболее успешным станет комплексное лечение подагры.
Медикаментозное лечение
Использование лекарственных препаратов в период обострения наиболее действенно. Во время противовоспалительной терапии при подагрическом артрите часто назначают колхицин. Препарат принимают внутрь или вводят внутривенно, дозировку назначает врач. Колхицин особенно эффективен, если его начинают применять, как только проявились первые симптомы заболевания. Значительное улучшение состояния больных уже в первые 12 часов приема этого лекарства отмечается в 75% случаев. Однако могут возникнуть побочные реакции в виде нарушения работы желудочно-кишечного тракта.
Также при обострении подагры назначают и другие противовоспалительные средства, среди них: индометацин, фенилбутазон, напроксен, эторикоксиб и другие.
Кроме того, если есть противопоказания к приему указанных выше препаратов, то при обострении подагрического артрита может быть эффективно пероральное или внутрисуставное введение глюкокортикоидов, например триамцинолона гексацетонид.
Еще один метод: наружное лечение. Для этого используют кремы и гели, в состав которых входят нестероидные противовоспалительные препараты. Наиболее популярны в этом списке диклофенак, кетопрофен, нимесулид.
В «спокойный» период течения болезни назначают препараты, нормализующие в организме уровень мочевой кислоты. Это лекарственные средства на основе бензбромарона, аллопуринола, «Ависан» и другие. Перед применением необходима консультация врача.
Современные физиотерапевтические методы лечения подагры
Как элемент комплексного лечения физиотерапия при подагре весьма эффективна: она улучшает состояние хрящевых тканей и препятствует их распаду. Рассмотрим наиболее распространенные методы физиолечения, которые обычно назначают в периоды между приступами.
- Электрофорез — процедура, во время которой на организм воздействуют постоянные электрические импульсы. Это оказывает местный терапевтический эффект. Также электрофорез позволяет усилить проникновение наружных лекарственных препаратов через кожу. При подагре для обезболивания используют анальгин и новокаин, а для стимуляции хрящевых тканей — цинк, серу и литий.
- Грязелечение является популярным методом улучшения состояния больных подагрой. Эту процедуру часто назначают во время санаторного лечения.
- Тепловые процедуры способствуют рассасыванию отложений мочевой кислоты. Для этого пациентам делают парафиновые и озокеритовые аппликации.
- Бальнеотерапия — один из наиболее приятных методов физиотерапии. Воздействие на суставы происходит во время принятия ванн. При подагре назначают цикл радоновых, сероводородных или хлоридонатриевых ванн.
- Бишофит — это природный раствор, в состав которого входят натрий, кальций, калий, йод, медь, железо, титан. Компрессы с бишофитом позволяют снять воспаление и обезболить пораженный подагрой участок.
Помимо всего прочего, при подагре успешно применяют УВТ, ультразвуковую и магнитотерапию, ЛФК и массаж. Какой именно метод будет наиболее эффективен в каждом конкретном случае — определяет врач. Большинство физиотерапевтических процедур, как правило, доступны во время курса санаторно-курортного лечения. Наиболее известные отечественные санатории этой специализации расположены на территории Крыма (Саки), юга России (Пятигорск, Минеральные Воды), Алтая (Белокуриха) и др.
Народные методы
Народная медицина издавна изобретала средства, помогающие избавиться от болей при подагре. Вот некоторые из них.
- Ванночки из отвара ромашки. Цветки растения залить водой, добавить соль, довести до кипения, держать на медленном огне 10 минут. Дать раствору настояться и сделать ванночку для больного сустава.
- Экстракт из еловых шишек помогает «очистить» суставы. Чтобы его приготовить, нужно взять нераскрывшуюся еловую шишку и залить ее стаканом кипятка. Оставить на 7–9 часов настояться. Принимать по одной столовой ложке за 30 минут до еды.
- Настой корней марены красной. Чайную ложку корней этого растения залить стаканом кипятка. Дать настояться. Принимать следует утром и вечером по полстакана.
- Солевой компресс. В кастрюлю высыпать 0,5 килограмма йодированной соли, залить водой, кипятить до испарения воды. Затем добавить 200 граммов вазелина или куриного жира, перемешать. Полученный состав использовать для компресса.
Существует также множество других народных методов, используемых для борьбы с подагрой. Однако прежде чем прибегать к народной медицине, следует проконсультироваться с врачом — у каждого «рецепта» есть противопоказания.
Диета как метод эффективного лечения подагры
Чтобы улучшить состояние пациента, страдающего подагрой, важно сразу же перевести его на соответствующий режим питания.
Для этого прежде всего нужно ограничить употребление больным продуктов, содержащих пурины. В этом списке субпродукты, жирные мясо и рыба, насыщенные бульоны, бобовые, грибы, шпинат. Для больного подагрой мясо следует варить длительное время — тогда опасные вещества, пурины, останутся в бульоне. В целом употребление белков следует ограничить, так как они способствуют образованию мочевой кислоты. Кроме того, нужно максимально уменьшить количество жирной и острой пищи, а также исключить из рациона крепкий чай, кофе и алкоголь. Потребление жидкости рекомендуется увеличить до 2,5–3 литров, так как это способствует выведению солей из организма. Упор следует делать на чистую питьевую воду. Прием поваренной соли нужно ограничить до 6–8 граммов в сутки.
Обязательно ежедневно есть фрукты, ягоды, овощи. Также больным подагрой показаны каши, творог, сметана, простокваша, овощные и иногда молочные супы, мучные, но не сдобные изделия. Вареное мясо и рыбу нужно есть 2–3 раза в неделю.
Тип питания, рекомендованный пациентам, страдающим подагрой, диетологи называют «Стол № 6 по Певзнеру».
Профилактика
Вероятность заболеть подагрой довольно высока у тех, кто злоупотребляет алкоголем, жирной пищей, ведет малоподвижный образ жизни, пренебрегает здоровым питанием. Также в группу риска попадают лица, имеющие избыточную массу тела и повышенное артериальное давление, а также те, у кого в семье есть родственники, страдающие подагрой.
Профилактические меры просты: правильное питание, физические нагрузки, свежий воздух, отказ от алкоголя, контроль веса. Соблюдая их, можно избежать многих проблем.
Таким образом, на сегодняшний день разработано множество методов борьбы с подагрой. Правильно подобранная терапия способна принести высокие результаты. Но назначить ее может только специалист.
Источник