Как правильно писать диагноз пневмония
1. Внебольничная пневмония правого легкого (5-й сегмент) нетяжелого течения.
2. Нозокомиальная (госпитальная) пневмония правого легкого (4-й сегмент) с распадом.
Тяжелое течение. Дыхательная недостаточность 2 степени.
Лечениевнебольничной пневмонии должно начинаться, прежде всего, с решения вопроса о
правильной организационной тактике. Основная часть пациентов может и должна лечиться дома при
условии ежедневного наблюдения участкового или семейного врача.
Показаниями для госпитализации служат тяжелое течение пневмонии, критерии которого
приведены выше возраст старше 60 лет, хронические сопутствующие заболевания с нарушением функции
(хронические обструктивные болезни легких с явлениями дыхательной, хроническая сердечная
недостаточность, болезни печёнки почек в стадии декомпенсации). Кроме того, возможна госпитализация
пациентов по социальным показаниям, в том случае если у врача нет уверенности в соблюдении пациентом
правильного режима лечения в домашних условиях по материальным и иным соображениям.
Прогноз в лечении больного пневмонией определяется, прежде всего, успешным выбором
антибактериальных препаратов. В большинстве случаев лечение приходится начинать без определения
вида возбудителя, которое требует определенного времени, тогда как терапия должна проводиться уже с
первых дней установки диагноза. Какие же наиболее распространенные ошибки в лечении вне больничной
пневмонии допускаются докторами? Прежде всего, это назначение гентамицина и Ко-тримоксазола
(бисептол). Данные препараты практически неэффективны в отношении пневмококка и гемофильной
палочки, а именно эти микроорганизмы и вызывают пневмонию в большинстве случаев. Кроме того,
проводится необоснованно частая смена антибиотиков.
Как уже отмечалось, исходно здоровые или молодые пациенты могут лечиться на дому. Как
правило, возбудителем пневмонии в этих случаях служит пневмококк, поэтому препаратом выбора служат
акролиды или амоксициллин (0,5-1,0 г 3 раза в сутки). Среди первых следует выделить мидекамицин 0,4 г
трижды в день, азитромицин назначаемый по 0,25 г/сутки в течение 3 дней, кларитромицин (Фромилид,
«KRKA») 0,5 г 2 раза в сутки. При подозрении на хламидийную инфекцию эффективны препараты
тетрациклинового ряда (доксициклин 0,1 г 2 раза в сутки). Если возбудителем служит гемофильная
палочка, то более эффективны респираторные фтор-хинолоны. Это такие препараты, как левофлоксацин
0,5 г в сутки, моксифлоксацин 0,4 г в сутки. При этом все препараты назначаются в пероральной форме.
При нетяжелой пневмонии у лиц старше 60 лет или с сопутствующими заболеваниями лечение
лучше начинать с пенициллиновых препаратов с добавлением ингибиторов лактамаз, так как к обычным
пешшиллинам современная флора в значительной степени резистентна. Наиболее распространен
амоксициллин/клавунат (0,625 г 3 раза в сутки). Применяются также цефалоспорины второго поколения
(цефуроксим 0,5 г 2 раза в сутки) или уже упоминавшиеся респираторные фторхинолоны (при наличии
грамотрица-тельной флоры).
В любом случае, нетяжелая пневмония лечиться только одним антибактериальным препаратом,
подключение второго антибиотика целесообразно лишь при наличии осложнений.
Лечение тяжелой внебольничной пневмонии проводится в терапевтическом или
пульмонологическом отделении, независимо от возраста больного. В этих случаях целесообразна
комбинированная антибактериальная терапия. Больным назначают цефалоспорины II или III поколения
парентерально. Это цефтриаксон в дозе 1-2 г в сутки, цефотаксим (1-2 г 2-3 раза в сутки). Вторая группа
базисных препаратов это респираторные фторхинолоны (левофлоксацин 0,5 г 1 раз в сутки,
моксифлоксацин 0,4 г 1 раз в сутки). Дополнительно назначают макролиды перорально или парентерально
(эритромицин 0,5-1,0 г 4 раза в сутки; кларитромицин 0,5 г 2 раза в сутки; спирамицин 1,5 млн. ед. 3 раза в
сутки).
Вопрос о замене антибиотика возникает при отсутствии клинического эффекта в течение 2-3
суток, что свидетельствует о резистентной флоре, а также развитии побочных реакций, в том числе и
аллергических.
Антибактериальная терапия должна проводиться длительное время, однако нет необходимости
добиваться полного исчезновения всех симптомов, а особенно восстановления лабораторных показателей.
Отменить антибиотик можно при нормализации температуры, уменьшения кашля и количества мокроты, а
также исчезновении объективных и рентгенологических признаков инфильтрации легочной ткани. Такие
остаточные явления, как усиление легочного рисунка, сохранение ускоренного СОЭ, не превышающего 30
мм/час, незначительный лейкоцитоз не являются показаниями для продолжения антибиотикотерапии.
Средний срок длительности антибактериального лечения составляет 7-10 дней, хотя в ряде случаев он
может достигать двух недель.
Все другие лечебные мероприятия, которые до сих пор еще иногда применяются во врачебной
практике, не имеют серьезной доказательной базы. Вместе с тем, следует отметить, что в ряде
исследований было показано, что антибактериальная терапия может приводить к снижению витаминной
обеспеченности организма. Поэтому пероральный прием витаминов реконвалесцентами может быть
оправдан. Несмотря на отсутствие доказательной базы в ряде случаев, субъективное состояние пациентов
улучшается при физиотерапевтических пособиях. Отхаркивающие средства также существенно не влияют
на прогноз заболевания и показаны лишь при трудноотделяемой мокроте.
Профилактические мероприятиявключают в себя отказ от курения, закаливание, правильное
лечение острой респираторной вирусной инфекции. Что касается применения пневмококковой и
гриппозной вакцин, то их использование целесообразно у пожилых лиц (старше 65 лет) и больных с
тяжелыми сопутствующими заболевания сердечнососудистой и бронхолегочной системы, а также
сахарным диабетом.
Источник
Пневмонии — это группа различных по
этиологии, патогенезу и морфологической
характеристике острых очаговых
инфекционных заболеваний легких с
преимущественным поражением респираторных
отделов и наличием внутриальвеолярной
экссудации
Классификация
Внебольничная пневмония (приобретенная
вне лечебного учреждения) пневмония.
Синонимы: домашняя, амбулаторная.Госпитальная пневмония (приобретенная
в лечебном учреждении) пневмония.
Синонимы: нозокомиальная, внутрибольничная.Аспирационная пневмония.
Пневмония у лиц с тяжелыми дефектами
иммунитета (врожденный иммунодефицит,
ВИЧ-инфекция, ятрогенная иммуносупрессия).
Внебольничная пневмония — острое
заболевание, возникшее во внебольничных
условиях, сопровождающееся симптомами
инфекции нижних дыхательных путей
(лихорадка, кашель, выделение мокроты,
возможно гнойной, боли в груди, одышка)
и рентгенологическими признаками
недавних очагово-инфильтративных
изменений в лёгких при отсутствии
очевидной диагностической альтернативы.
Госпитальная или нозокомиальная
пневмония определяется как пневмония,
развивающаяся через 48 и более часов
после госпитализации.
Аспирационные
пневмонии
обусловлены попаданием в дыхательные
пути из желудка (при регургитации)
неклостридиальных облигатных анаэробов
(Bacteroides fragilis, Bacteroides melaninogenicus, Fusobacterium
nucleatum, Peptococcus и др.) чаще всего в сочетании
с разнообразной грамотрицательной
палочковой микрофлорой.
Пневмонии у лиц с тяжелыми нарушениями
иммунитетасвязаны с цитомегаловирусной
инфекцией, патогенными грибами,
Pneumocystis carinii, микобактериями туберкулеза,
а также практически со всеми микробными
агентами.
По тяжести:
нетяжелая (в диагнозе можно не указывать)
тяжелая
Примеры формулировки диагноза:
1. Внебольничная пневмония верхней доли
справа (S1,S2),
нетяжелое течение, неуточненной
этиологии. ДНI–II(клинически).
2. Госпитальная пневмония нижней доли
правого легкого, тяжелое течение,
стафилококковой этиологии. Осложнения:
ВН IIIпо рестриктивному
типу. Экссудативный плеврит справа.
3.
Внебольничная долевая (Str.
pneumoniae)
пневмония нижней доли правого легкого.
Тяжелое течение. Осложнения: Правосторонний
экссудативный плеврит. Инфекционно-токсическая
почка. Дыхательная недостаточность 2
степени (клинически).
Бронхиальная астма
Бронхиальная астма (БА) — хроническое
воспалительное заболевание дыхательных
путей, в котором принимают участие
многие клетки и клеточные элементы.
Хроническое воспаление обуславливает
развитие бронхиальной гиперреактивности,
которая приводит к повторяющимся
эпизодам свистящих хрипов, одышки
преимущественно в ночные или утренние
часы. Эти эпизоды обычно связаны с
распространенной, но изменяющейся по
своей выраженности обструкцией
дыхательных путей в легких, которая
часто бывает обратимой либо спонтанно,
либо под действием лечения.(GINA,
2006 г.)
Классификация
По этиологии
Неоднократно предпринимались попытки
классифицировать БА на основе этиологии,
особенно с учетом сенсибилизирующих
внешних факторов. Однако возможности
такой классификации ограничены, так
как для некоторых больных не удается
выявить внешние факторы риска. Несмотря
на это поиск внешних факторов развития
БА (например профессиональной) должен
являться частью первоначальной
диагностики, так как от его результатов
будет зависеть подход к ведению пациентов
и к элиминации аллергенов. выделние
аллергической БА нецелесообразно, так
как причиной БА редко является единственный
специфический аллерген(GINA,
2006 г.).
В РФ принята
нижеприведенная этиологическая
классификация.
Этиология:
атопическая
(экзогенная, аллергическая) форма:
атопический анамнез, наследственность
отягощенная по атопии, положительные
кожные аллергопробы, уровень общего
IgE > 100 ME/мл, симптомы других аллергических
заболеваний, раннее начало астмы;неатопическая
(эндогенная, неаллергическая) форма:
отсутствие атопического анамнеза,
отрицательные кожные аллергопробы,
общий IgЕ
100 ME/мл, дебют астмы в зрелом возрасте;
аспириновая форма
бронхиальной астмы;смешанная форма:
с указанием всех вариантов.
Профессиональная
БА может развиться у людей различных
профессий , связанных с воздействием
различных химических агентов, растворителей
(изоцианаты, формальдегид, акриловые
соединения и др.) в мастерских по ремонту
автомобилей, химчистках. при производстве
пластика, зубных лабораториях.
стоматологических кабинетах и пр. (А.Г.
Чучалин, 2007).
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Сегодня мы предлагаем с вами поговорить о том, что такое пневмония. Формулировки диагноза, этиология, механизм развития заболевания, лечение, диагностика и множество других вопросов будут обязательно затронуты в статье. Речь пойдет об остром воспалительном поражении легких (преимущественно инфекционного происхождения). Эта болезнь затрагивает и альвеолы, и интерстициальную ткань. Также заметим, что заболевание достаточно распространенное, особенно у пожилых людей (после 55 лет).
Этиология
Прежде чем мы перейдем к примерам формулировки диагноза «пневмония», необходимо разобраться с причинами болезни. Об этом мы сейчас и поговорим. К возбудителям относятся:
- грамположительные микробы (пневмококки, стафилококки, стрептококки и другие);
- грамотрицательные патогены (клепсиеллы, синегнойные палочки, палочки Пфейффера, легионеллы, палочковидные кишечные бактерии);
- микроплазма;
- вирусы (адено- и пикорнавирусы, герпес и грипп);
- грибы (Кандида, диморфные дрожжевые грибки и так далее).

Неинфекционная природа болезни:
- отравление вредными веществами и их парами;
- травма грудной клетки;
- аллергены;
- ожог дыхательных путей;
- лучевая терапия.
Развитие
Всего выделяют 3 пути, по которым возбудитель попадает в легкие. О них мы и поговорим:
- Бронхогенный. Самый распространенный способ — попадание вируса со вдохом. Наибольшая вероятность заболевания наблюдается у людей с воспалительным процессом в носу. Также возможно заражение в результате некоторых медицинских манипуляций (интубация или бронхоскопия).
- Гематогенный. Встречается реже. Причиной может служить сепсис, внутриутробное заражение, внутривенное введение наркотиков.
- Лимфогенный. Встречается крайне редко. Инфекция распространяется с током лимфы, то есть вредоносным микроорганизмам необходимо пробраться в сосудистую систему.
Классификация
По клиническим и морфологическим признакам принято болезнь разделять на следующие группы:
- крупозная;
- паренхиматозная;
- частичная;
- очаговая;
- интерстициальная.
По способу инфицирования выделяется:
- внебольничная пневмония (формулировка диагноза может выглядеть следующим образом: негоспитальная форма, поражена нижняя доля левого легкого, течение не тяжелое и так далее);
- госпитальная;
- аспирационная;
- пневмония у лиц, страдающих иммунодефицитом.
Довольно-таки распространенным недугом является именно негоспитальная форма (то есть заражение произошло за пределами медицинского учреждения). Выделяется 4 категории данной формы болезни.
| Категория | Краткое пояснение (условия) |
| 1 |
|
| 2 |
|
| 3 |
|
| 4 |
|
Диагноз «внебольничная пневмония» распространен не только у взрослых, но и у детей. Интересен и тот факт, что 90 % смертей после 60 лет происходит именно по данной причине.
Также выделяется 3 группы внутригоспитальной пневмонии.
| Группа | Краткое пояснение (условия) |
| 1 (А) |
|
| 2 (Б) |
|
| 3 (В) |
|
Пример формулировки диагноза пневмонии госпитальной формы: поражена нижняя доля правого легкого, течение — тяжелое, этиология — стафилококковая инфекция; наличие осложнений — плеврит.
Симптомы
Мы рассмотрели различные формы пневмонии, примеры диагноза вы также могли увидеть в предыдущем разделе. Теперь хочется сказать о том, что каждая конкретная форма болезни имеет свои особенности (это касается и симптоматики). В этом разделе мы обсудим те проявления недуга, которые присущи всем видам.

Выделяется 4 разновидности симптомов:
- общая воспалительная реакция (это может быть озноб, повышенная температура, боли в мышцах и суставах, лейкоцитоз (сдвиг влево), увеличение СОЭ в крови);
- воспаление тканей легких (кашель, отхаркивание крови и мокроты, рвота, измененная частота дыхания, одышка, бронхофония, хрипы, изменения на рентгеновском снимке и так далее);
- интоксикация (слабость, головные боли, сильное сердцебиение, отсутствие аппетита, сильная жажда);
- изменения, касаемые функционирования других органов.
Осложнения и последствия
О формулировке диагноза «пневмония» и о симптоматике мы поговорили, переходим к осложнениям. Сразу отметим, что течение болезни напрямую зависит от последствий, которых может быть огромное множество. Выделяется 2 формы:
- внелегочные (гепатит, отит, анемия, сепсис, энцефалит, психоз и так далее);
- легочные (бронхит, плеврит, абсцесс, гангрена, пневмосклероз и так далее).

Особое внимание стоит уделить тяжелым формам болезни, которые ведут к последующему воздействию токсинов:
- сердечная недостаточность;
- дыхательная недостаточность;
- печеночная недостаточность;
- почечная недостаточность;
- инфекционно-токсический шок и так далее.
Диагностика
Независимо от формулировки диагноза пневмонии (примеры мы рассмотрели выше), диагностика и лечение заболевания необходимы.
К необходимым исследованиям относят:
- анализ крови (по результатам врач может сделать выводы о наличии воспалительного процесса в организме пациента);
- рентгенография легких (делается по обращению больного для постановки диагноза, на 10 день лечения для выяснения его эффективности, на 30 день для того, чтобы убедиться в отсутствии воспалительного процесса и предупредить осложнения);
- посев мокроты;
- газовый состав крови;
- пульсоксиметрия;
- микроскопическое исследование мокроты с окраской по Грамму.
При необходимости врач может назначить и другие дополнительные исследования.
Лечение
Так как пневмония чаще всего имеет вирусную этиологию, то первое, на что обращает внимание врач — подбор препаратов антибактериального действия. Для лечения используется несколько групп антибиотиков:
- пенициллин полусинтетический;
- макролиды;
- линкозамиды;
- цефалоспорины и многие другие.
Длительность курса лечения составляет от 1 до 2 недель (за это время возможно изменение препаратов).

Симптоматическая терапия:
- жаропонижающее;
- муколитик;
- отхаркивающее;
- антигистаминные средства;
- бронхолитик;
- иммуномодулятор;
- дезинтоксикационные средства;
- кортикостероиды.
При необходимости врач может назначить некоторые физиотерапевтические процедуры. Также больному рекомендуется:
- постельный режим;
- обильное питье;
- щадящая диета;
- регулярное проветривание и кварцевание помещения пребывания больного (палата, комната).

Профилактика
Сразу обращаем ваше внимание на то, что нет никаких специфических мер профилактики данного заболевания. Необходимо общее укрепление организма. То есть речь идет о закаливании, укреплении иммунитета, своевременном лечении заболеваний. Немаловажно избегать переохлаждения, следить за чистотой дома (избегать контакта с пылью и аллергенами), отказаться от вредных привычек. Если работа связана с вредным производством, то ее по возможности необходимо сменить.
Источник
Справочник болезней
«Если здоровье плохо — думай о чем-нибудь другом» Эдуард Бенсон
ОПРЕДЕЛЕНИЕ
Пневмония — инфекционное воспаление легочной паренхимы.
Этиология
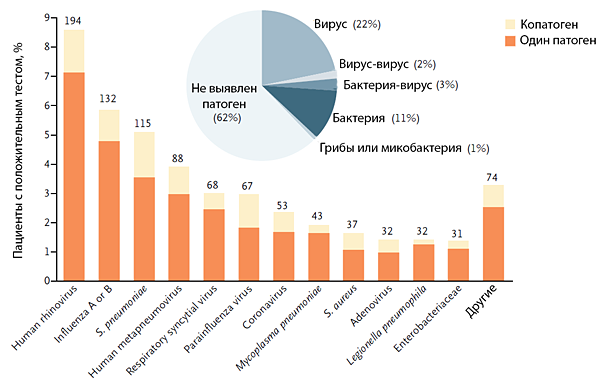
Jain S, et al. N Engl J Med. 2015;373:415–27.
ЭТИОЛОГИЯ ПНЕВМОНИИ
с
Streptocoсcus pneumoniae
Электронная фотография Streptocoсcus pneumoniae. Janice Haney Carr.
ОПРЕДЕЛЕНИЕ ЭТИОЛОГИИ ПНЕВМОНИИ
• Окраска по Граму и посев мокроты, посев крови.
• Тяжелая внебольничная пневмония.
• Эмпирическое лечение MRSA или P. aeruginosa.
• Предшествующая инфекция (особенно респираторная) MRSA или P. aeruginosa.
• Госпитализация и лечение парентеральными антибиотиками в последние 90 сут.
Аденовирусы в назофарингеальных клетках
Желтая иммунофлуоресценция указывает на антигены аденовирусов. Hibbert K, et al. N Engl J Med. 2018;378:182–90.
ДИАГНОСТИКА КЛИНИЧЕСКАЯ
• Кашель с мокротой.
• Лихорадка.
• Притупление перкуторного звука.
• Локально мелкопузырчатые, крепитирующие хрипы.
• Шкалы: диагностика пневмонии (GRACE consortium), тяжести (CRB-65, SMART-COP).
Отчеты по Mycoplasma pneumoniae Великобритании
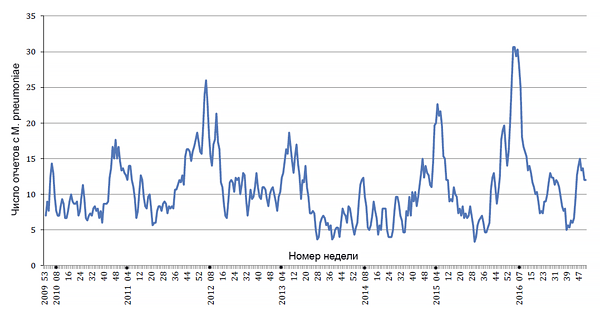
Public Health England.
ДИАГНОСТИКА ЛАБОРАТОРНАЯ
• Общий анализ крови.
• Пульсоксиметрия.
• Рентгенография: прямая, боковая. При разрешении симптомов за 5–7 сут контроль не требуется (1% рака за 90 сут).
• Компьютерная томография: при неинформативной рентгенограмме.
• УЗИ, плевральная пункция.
Рентгенография грудной клетки
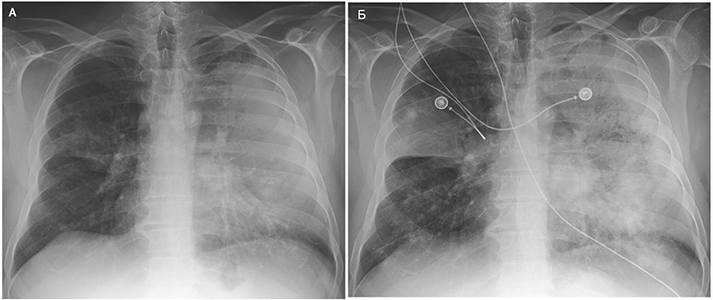
Диссеминированный легочной бластомикоз. 6 сут до госпитализации (А), 5 сут после (Б). Mansour M, et al. New Engl J Med. 2015;373:1554–64.
ОСЛОЖНЕНИЯ ПНЕВМОНИИ
• Плевральный выпот (неосложненный и осложненный).
• Эмпиема плевры.
• Деструкция/абсцедирование легочной ткани.
• Острый респираторный дистресс-синдром.
• Острая дыхательная недостаточность.
• Сепсис, септический шок (50% всех причин [ATS]).
• Вторичная бактериемия, сепсис, гематогенный очаги отсева.
• Перикардит, миокардит.
• Нефрит.
Ультразвуковое исследование легких
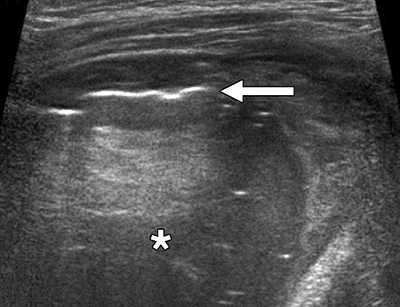
Стрелка — плеврит, звездочка — уплотнение. Schenck E, Rajwani K. Curr Opin Infect Dis. 2016;29:223–8.
КЛАССИФИКАЦИЯ ПНЕВМОНИИ
• Условия: внебольничная, госпитальная (>48 ч после госпитализации).
• Локализация: сегмент, доля, легкое.
• Тяжесть: тяжелая, нетяжелая.
• Этиология: Streptococcus pneumoniae, Mycoplasma pneumoniae, Chlamidia pneumoniae, Pneumocystis jiroveci…
• Особые формы: интерстициальная (± с аутоиммунными признаками [ESC]), эозинофильная.
ФОРМУЛИРОВКА ДИАГНОЗА
• Внебольничная пневмония (Str. pneumoniae), в нижней доле справа, нетяжелая. [J13]
• Внебольничная пневмония верхней доли слева, тяжелая. [J18.1]
• Внебольничная пневмония двухсторонняя, вызванная коронавирусом (COVID-19), тяжелая. [U07.2]
Динамика госпитальной летальности от пневмонии в Иркутске
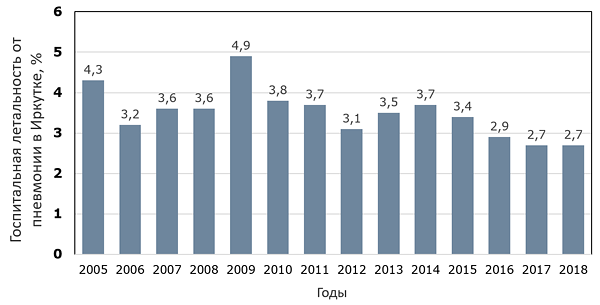
ИркутскСтат, 2019.
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ (ERS/ESCMID)
• Подозрение на тяжелую пневмонию (оглушенность, тахипноэ >30, тахикардия >100, гипотензия <90/60 мм рт. ст.).
• Нет эффекта на антибиотики.
• Пожилые с повышенным риском осложнений (коморбидность: диабет, сердечная недостаточность, умеренная/тяжелая ХОБЛ, болезни печени, почек, злокачественные новообразования).
• Подозрение на легочную эмболию.
• Подозрение на злокачественное новообразование.
Время начала антибиотиков и смертность от внебольничной пневмонии
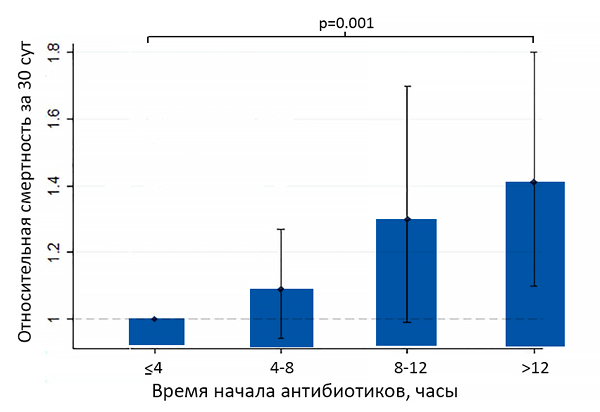
Daniel P, et al. Thorax. 2016;71:568–70.
КРИТЕРИИ ТЯЖЕЛОЙ ПНЕВМОНИИ (IDSA/ATS)
Большие критерии
• Септический шок с необходимостью вазопрессоров (>4 ч).
• Потребность в механической ИВЛ.
Малые критерии
• Частота дыхания ≥30 в мин.
• PaO2/FiO2 ≤250.
• Поражение >2 долей по R.
• Оглушенность/дезориентация.
• Уремия с азотом мочевины >20 мг/дл.
• Лейкопения <4•109/л.
• Тромбоцитопения <100•1012/л.
• Гипотермия <36°C.
• Гипотензия, требующая агрессивной инфузии.
Перевод в ПИТ: 1 большой или 3 малых критерия.
Кортикостероиды у пациентов, госпитализированных с внебольничной пневмонией
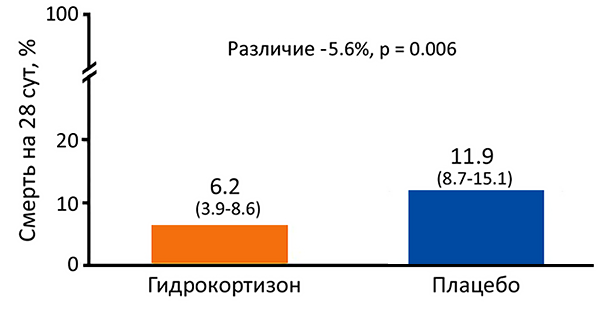
Снижение смертности на 3%, потребности в ИВЛ на 5%, длительности лечения на 1 сут. Siemieniuk R, et al. Ann Intern Med. 2015;163:519–28.
ЛЕЧЕНИЕ ПНЕВМОНИИ
• Антибиотики.
• Кортикостероиды при рефрактерном септическом шоке (ATS/IDSA).
• Назначение противокашлевых препаратов, отхаркивающих, муколитиков, антигистаминных и бронходилататоров, физиотерапии нецелесообразно (ERS/ESCMID).
АНТИБАКТЕРИАЛЬНОЕ ЛЕЧЕНИЕ (IDSA/ATS, 2019)
Амбулаторно, без коморбидности, риска MRSA или P.aeruginosa
• Азитромицин 500 мг и далее 250 мг однократно.
• Кларитромицин 500 мг дважды или 1000 мг продленного однократно.
• Доксициклин 100 мг дважды.
• Амоксициллин 1 г 3 раза.
Амбулаторно, есть сопутствующие болезни
• Бета-лактам: амоксициллин/клавуланат 500/125 мг 3 раза, 875/125 мг дважды, цефуроксим 500 мг дважды + макролид.
• Респираторный фторхинолон: левофлоксацин 750 мг, моксифлоксацин 400 мг, гемифлоксацин 320 мг однократно.
Стационар, нетяжелая
• Ампициллин-сульбактам 1.5–3 г через 6 ч, цефотаксим 1–2 г через 8 ч, цефтриаксон 1–2 г + азитромицин 500 мг однократно или кларитромицин 500 мг дважды.
• Левофлоксацин 750 мг, моксифлоксацин 400 мг однократно.
Стационар, тяжелая
• Бета-лактам + маколид.
• Бета-лактам + респираторный фторхинолон.
• MRSA: ванкомицин 15 мг/кг, линезолид 600 мг через 12 ч.
• P. aeruginosa: пиперациллин-тазобактам 4.5 г, имипенем 500 мг через 6 ч; меропенем 1 г, цефепим 2 г, цефтазидим 2 г, азтреонам 2 г через 8 ч.
Частота общей и аритмогенной смерти при лечении антибиотиками
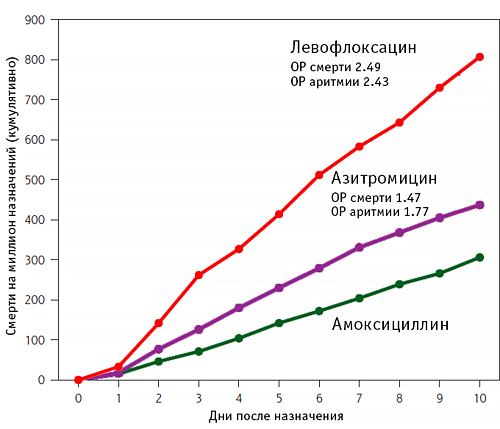
Rao G, et al. Ann Fam Med. 2014;12:121–7.
ДЛИТЕЛЬНОСТЬ ЛЕЧЕНИЯ
• Минимум 5 сут.
• MRSA или P.aeruginosa 7 сут.
• Без лихорадки (≤37.8°C) в течение 48 ч.
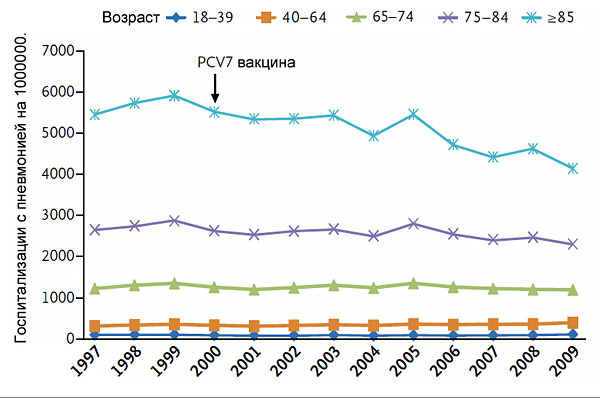
Частота пневмонии после начала вакцинации

Griffin M, et al. NEJM. 2013;369:155–63.
ПОКАЗАНИЯ К ПРОТИВОПНЕВМОКОККОВОЙ ВАКЦИНАЦИИ (PPSV23, PCV13)
• Иммунокомпетентные пожилые >65 лет.
• <65 лет с хроническими заболеваниями.
• Спленэктомия.
Источник


