Как правильно высмаркиваться при отите
А также может ли купание спровоцировать воспаление, и как распознать и лечить болезнь.
80% детей в течение первых трех лет жизни хотя бы раз сталкиваются с таким заболеванием, как отит. О том, почему он возникает и как его правильно лечить, рассказывает известнейший детский врач, кандидат медицинских наук, телеведущий Евгений Комаровский.
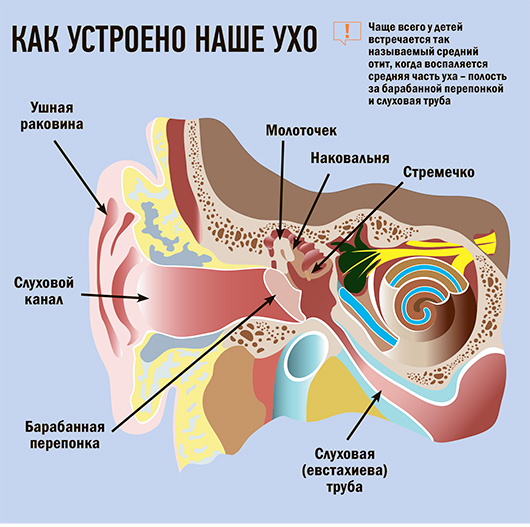
Отит – это воспаление одного из отделов уха. В зависимости от локализации врачи различают наружный, средний и внутренний отит, однако в 99% случаев у детей диагностируют все-таки воспаление среднего уха. О нем и поговорим подробнее.

Чаще всего у детей встречается так называемый средний отит, когда воспаляется средняя часть уха – барабанная полость и слуховая труба
Отчего возникает отит
Среднее ухо включает в себя барабанную полость, внутри которой находятся звуковые косточки (см. рисунок). Давление в барабанной полости равно атмосферному – в этом случае косточки и барабанная перепонка колеблются нормально, передавая звук дальше, к слуховому нерву. Чтобы это давление поддерживать, среднее ухо соединяется с глоткой специальной слуховой трубой, называемой евстахиевой.

Евгений Комаровский
известнейший детский врач, кандидат медицинских наук, телеведущий
«Отит возникает, когда давление в барабанной полости изменяется. Это может произойти при нырянии на глубину, а также в самолете, во время взлета или посадки. Однако чаще всего давление меняется из-за того, что просвет слуховой трубы либо сужен до минимума, либо вообще перекрыт. Причина этого – воспаление, отек, скопление в трубе слизи, которая попадает туда из носоглотки во время ОРВИ»
Поэтому чаще всего отит – это не самостоятельное заболевание, а осложнение, возникающее во время вирусных инфекций. Слизь из носа попадает в слуховую трубу – например, если ребенок постоянно шмыгает носом или слишком сильно сморкается, – та забивается, отекает, давление в ухе меняется, начинается воспалительный процесс.
У детей отиты встречаются гораздо чаще, чем у взрослых, по нескольким причинам:
- Слуховая труба у ребенка значительно уже, чем у взрослого, и нарушения ее проходимости возникают легче.
- Дети чаще болеют простудными заболеваниями.
- Дети больше плачут и активно при этом шмыгают носами.
- У детей чаще увеличены аденоиды, которые способны сдавливать слуховую трубу.
Отит бывает и бактериальный, в таком случае он может быть и не связан с ОРВИ. Часто одновременно с отитом у ребенка диагностируют бактериальную ангину или конъюнктивит.
Как проявляется болезнь
– Как правило, когда меняется давление, то возникает первый и самый очевидный симптом отита – боль в ухе, – говорит Евгений Комаровский. – Иногда на этом этапе появляются и нарушения слуха. Родители могут определить, болят ли у младенца уши, надавив на козелок – выступ на ушной раковине, спереди от ушного прохода. Боль и пронзительный плач при надавливании сигнализируют о начале воспаления.
Затем, в срок от нескольких часов до трех суток бактерии из слуховой трубы попадают в барабанную полость и там размножаются – отит становится гнойным. Боль нарастает, повышается температура тела, давление в барабанной полости часто возрастает настолько, что происходит разрыв барабанной перепонки. Через возникшее отверстие по слуховому проходу начинает выделяться гнойная жидкость.
На отит могут указывать и другие признаки – например, нарушения работы вестибулярного аппарата. Это тошнота, рвота, потеря равновесия.
До осмотра врача не капайте в ухо ребенку ничего, включая народные средства!
Как лечить отит
Первое, что должны сделать родители – обратиться к врачу, и лучше всего – сразу к отоларингологу. Тот осмотрит уши малыша, чтобы определить, в каком состоянии барабанная перепонка.
– Дело в том, что при повреждении барабанной перепонки в уши нельзя капать ряд лекарств, – говорит Евгений Олегович. – Поэтому запомните: до беседы с врачом ничего не капайте в ухо малышу, включая разного рода народные средства вроде сока грецкого ореха!
При первых симптомах отита малышу нужно начинать капать сосудосуживающие капли в нос. Они уменьшат отек и слизистой оболочки носа, и слизистой оболочки слуховой трубы. Иногда такой меры бывает достаточно, чтобы предотвратить развитие отита. Но врачу показаться нужно в любом случае! Он может назначить раствор антисептика, обезболивающие средства, иногда – противовоспалительные гормоны.
– Бактериальный отит лечится антибиотиками, которые назначает врач, – говорит Евгений Комаровский. – Самостоятельно уменьшать дозу лекарства или сокращать сроки приема нельзя – это может привести к рецидиву болезни. Также нельзя греть ухо – если там скопился гной, будет только хуже. При отите показано сухое тепло – например, можно приложить к ушку малыша марлевую подушечку, а на голову надеть чепчик.
Что еще нужно знать об отите?
- Обычное купание в домашней ванне никак не увеличивает риск заболеть отитом, даже если в уши малыша попадает вода.
- Иногда для того, чтобы избавиться от частых отитов, достаточно удалить аденоиды, так как они, воспаляясь, могут сдавливать слуховую трубу, перекрывая ее полностью или уменьшая ее просвет.
- Иногда при отите врачи делают в барабанной перепонке ребенка прокол – в случае, если давление растет и боль усиливается. Прокол нужен, чтобы эту боль снять и дать гною выйти наружу. Рубчик после прокола, как и после разрыва перепонки, на остроту слуха ребенка никак не повлияет.
- Даже при правильном лечении острого отита слух может ухудшиться на срок до 3-4 недель.
- Начинать лечить отит нужно вовремя. Если пустить болезнь на самотек, это чревато тяжелейшими осложнениями – от полной потери слуха до развития гнойного менингита.
Полезно знать
- Наружный отит
Это воспаления на коже ушной раковины и в слуховом проходе. Лечат их местно. Риск такого отита повышается, если в ухо часто попадает вода, вымывая оттуда серу, или если серу тщательно «вычищают» сами родители с помощью ватных палочек и прочих приспособлений.
- Внутренний отит
Возникает глубоко во внутренних отделах уха. Очень опасен. Однако чаще всего развивается не сам по себе, а как осложнение среднего отита, если его не лечить, или другого тяжелого инфекционного заболевания.
Больше информации об отитах у детей вы найдете на официальном сайте Евгения Комаровского komarovskiy.net в разделе «Навигатор» -> «Отит» (12+)
Источник
Каковы причины воспаления уха (отита)? Какие разновидности отита бывают? Почему нельзя чистить уши внутри и как правильно осуществлять гигиенические процедуры? Как избавиться от отита? Чего нельзя делать при отите?
Воспаление уха (отит) – острый или хронический воспалительный процесс в различных отделах уха.
Отит может быть наружным, когда воспаляется наружный слуховой проход и средним, когда воспаляется полость среднего уха, а также лабиринтит, когда воспаляется внутреннее ухо.
Отит может быть вирусным (обычно возникает при ОРВИ; при этом обычно присутствует носовое слизетечение (насморк)).
Отит может быть бактериальным (насморка при нем обычно не бывает, но бывает гной в ухе).
При этом наблюдается боль в ухе, может быть частичная потеря слуха, повышенная температура, ощущение заложенности или давления, шум (или звон) в ушах, зуд в слуховом проходе, гнойные выделения из уха.
Есть способ, с помощью которого можно определить, есть ли воспаление уха (отит) или нет. Его можно использовать в частности применительно к малышам, которые еще не могут сказать, что у них болит ушко.
А производится диагностика так: Нужно нажать на козелок уха: если это вызывает боль, то отит, скорее всего, есть; если же боли нет, то не стоит беспокоиться.
Каковы причины возникновения отита?
— Различные инфекционные заболевания верхних дыхательных путей, особенно ринит (воспаление слизистой носа), а также ангина, аденоидит, грипп, корь, скарлатина и др. Отит возникает, как осложнение этих заболеваний.
— Травмы ушной раковины или слухового прохода (не лезьте ничем внутрь слухового прохода!).
— Переохлаждение.
— Причиной может также стать неумелое сморкание. Когда сморкаетесь, нельзя зажимать нос, т.к. сопли при этом под давлением (нос ведь зажат) попадают в пазухи носа, что может вызвать их воспаление (синуситы), а также в слуховую трубу (евстахиеву трубу), что и приводит, при проникновении микробов через слуховую трубу в полость уха, к отиту.
При возникновении бактериального конъюнктивита очень высока вероятность сопутствующего возникновения бактериального отита.
Нельзя прочищать слуховой проход спичками, булавками, ватными палочками – вообще нечем. Не стоит лезть внутрь ушного прохода. Ушная сера выделяется не для того, чтобы её выковыривали. Она выполняет защитную функцию – защищает ухо от инфекций, пыли, очищает и смазывает слуховой проход. Убирая серу из слухового прохода, мы лишаем его защиты. Используя ватные палочки, некоторые хотят удалить серу, но получается как раз наоборот – ушная сера ватной палочкой заталкивается дальше в ухо, что может привести к формированию серной пробки. К тому же, можно поранить/поцарапать слуховой проход, что может послужить благодатной ранкой для поселения и размножения микробов, что может привести к наружному отиту, фурункулёзу, воспалению наружного слухового прохода.
Очищать от серы нужно только наружную часть слухового прохода (выход наружу) – помыли уши, вытерли полотенцем/платочком/салфеткой. Всё.
Лезть внутрь может только врач – например, при возникновении серной пробки, да и то, это делается промыванием из шприца, или при наличии фурункула в слуховом проходе.
Замечал, что многие чистят уши своим маленьким деткам. Ну уж ни в коем случае нельзя лезть внутрь слухового прохода. Прочищая уши своим малышам, вы делаете им только хуже. Ни в коем случае не лезьте внутрь ушного прохода! Помыли ушки снаружи, легко протерли негрубым полотенцем или влажной салфеткой (конечно, не бумажной).
Как избавиться от отита?
Лечить отит, конечно, должен врач.
Итак, инфекция может попасть в слуховую трубу, а затем в полость уха. Сначала слизь накапливается в слуховой трубе и может её закупорить (а у детей она уже, чем у взрослых). Поэтому дети болеют отитом чаще, че взрослые.
При первых признаках отита (появлении боли в ухе) можно использовать сосудосуживающие препараты (но не более 3-х дней! ибо привыкание). Об этом подробнее почитайте тут. Сосудосуживающие препараты при закапывании/впрыскивании в нос суживают сосуды и снимают отёк не только слизистой оболочки носа, но и слизистой оболочки слуховой трубы. После снятия отёка слуховой трубы есть шанс, что отит не разовьётся. Детям до года – только капли (не спреи). Детям после года – детские формы сосудосуживающих препаратов (капли или спрей). Взрослым можно использовать любые формы. Но, повторю, использовать их не более 3-х дней и не превышая дозировку! Ибо осложнения, привыкание, хронический ринит или даже операция (подробнее читайте тут).
Температуру выше 38,5 сбивать жаропонижающими (парацетамол или ибупрофен, малышам – парацетамол).
После применения при первых симптомах отита сосудосуживающих препаратов – к врачу за назначением лечения.
Никакого самолечения! Никаких народных средств без рекомендации врача! Закапывания чего угодно, прогревание, компрессы, чеснок в ухо и т.п. Можете только усугубить положение, что может привести к развитию осложнений, потере слуха, повреждению слухового нерва и др. Особенно нельзя ничего закапывать в ухо, если барабанная перепонка повреждена. Это должен проверить врач. Нельзя прогревать ухо, т.к. там может быть гнойное воспаление, при котором прогревание крайне противопоказано.
При гнойном отите (бактериальная инфекция) бывает, что прорывается барабанная перепонка, через прорыв вытекает гной. Сразу же к врачу. После излечения барабанная перепонка зарастёт, оставив небольшой рубец на месте прорыва (на слух это не повлияет). Иногда, когда гноя накапливается много, а барабанная перепонка толстая, делают её прокол, чтобы гной вытек, иначе могут возникнуть осложнения, вплоть до менингита (воспаления мозга). При бактериальном отите назначают антибиотики, которые вводят не уколами, а в виде таблеток. Назначают курс не менее 10 дней. Обязательно нужно пропить весь курс лечения! И строго по времени приёма. Об этом читайте тут
После излечения от отита снижается слух на 1-3 месяца. Это естественное последствие воспаления уха. Через 1-3 месяца слух восстановится.
Итак, у малыша появилась боль в ухе. Закапываем сосудосуживающее лекарство, даём обезболивающее и противовоспалительное (ибупрофен, но малышам лучше парацетамол) и сразу же вызываем врача, который поставит диагноз и назначит правильное лечение! Не пренебрегайте здоровьем ребёнка, не занимайтесь самолечением! Обязательно вызывайте врача!
Следите за вашим здоровьем и вовремя обращайтесь к врачу. Не занимайтесь самолечением – это может быть опасно!
Желаю всем здоровья и долголетия! 🙂
Понравилась статья? Подписывайтесь на канал, ставьте лайки, делитесь публикацией в социальных сетях (кнопки соц. сетей справа).
Приглашаю вас в сообщества: Facebook | Вконтакте | Одноклассники
Источник
Насморк, как мы знаем, возможен в двух вариантах — гиперсекреция слизи (синоним «сопли ручьем») и отек слизистой оболочки носа (синоним «не продохнешь»).
Итак, в просвете носовых ходов имеется слизь, затрудняющая дыхание. Стратегическая цель симптоматической терапии — удалить слизь и восстановить носовое дыхание.
Самый простой, самый доступный и самый естественный способ очистки носовых ходов — высмаркивание слизи. Суть сморкания-высмаркивания — удалить слизь резким выдохом через нос. Частично перекрывая носовые ходы, человек увеличивает скорость движения воздуха, таким образом эффективность сморкания повышается.
«Перекрыть носовые ходы» — на практике это выглядит так: ребенок (или мама) снаружи сжимает нос платком, после чего интенсивно дует. В этом на первый взгляд вполне очевидном действии таятся определенные опасности. В соответствии с элементарными физическими законами и воздух, и слизь будут двигаться туда, где меньше давление. И если переусердствовать в сжимании ноздрей, так очень легко направить слизь в пазухи носа и в слуховую трубу, многократно увеличив таким образом вероятность отитов и синуситов.
Поэтому нужно соблюдать правила сморкания:
1. Сдержанность!!! Не напрягаться, не дуться до выпячивания глаз и синевы лица! Спокойно, без надрыва! Лучше чаще, но с меньшей интенсивностью.
2. Увеличивая скорость выдоха посредством частичного перекрывания ноздрей, проявлять осторожность и умеренность! Риск осложнений тем выше, чем ребенок младше. Если у ребенка хоть когда-нибудь были отиты или синуситы — нос не сжимать!
Скорость выдоха вполне можно увеличить, перекрывая поочередно одну из ноздрей: весь поток воздуха пойдет лишь через одну половинку носа. Это основательно повысит эффективность сморкания, но риск осложнений — минимальный.
***
Удалить слизь человек может не только выдув ее из носа, но и втянув в себя — из задних отделов носа сопли попадают в носоглотку, после чего либо выплевываются, либо глотаются. Интенсивное втягивание слизи тоже способно провоцировать возникновение описанных нами осложнений.
Умеренное втягивание слизи обозначается народным термином «шмыгать носом». Шмыганье носом — вполне безопасно, эффективно, избежать его и обойтись без него, особенно при заднем рините, практически невозможно.
Три дополнительных момента касательно шмыганья.
Постоянное втягивание в себя слизи — не очень привлекательно с эстетической точки зрения и может превращаться во вредную привычку. Но привычка возникает тогда, когда шмыгать носом приходится неделями — значит, это уже выходит за рамки ОРЗ, поскольку речь идет о постоянно присутствующем провоцирующем факторе (аллергене, хронической инфекции, пыли, сухом воздухе и т. п.).
Слизь, попавшую из носовых ходов в глотку, надобно либо проглотить, либо выплюнуть. Если слизи много или она густая — проглотить ее человек (ребенок) не в состоянии. Приходится плеваться. Решение возникающих при этом организационных и все тех же эстетических проблем не требует высшего медицинского образования. Просто следует иметь эти проблемы в виду — плевать в некий закрывающийся сосуд, иметь не носовой платок, а целое полотенце, еще лучше — гигиенические салфетки, но предусмотреть неподалеку от кровати какую-нибудь емкость для салфеток использованных.
Заглатывание слизи — явление не опасное. Мы упоминаем о нем исключительно потому, что существуют многочисленные поверья-заблуждения: дескать, глотание соплей якобы приводит к болезням желудка, поносу, кишечному гриппу и т. д. Если кто-либо из родителей воспитан в семье, где упомянутые страхи имели место, так именно для него (для этого родителя) любое детское ОРЗ превращается в кошмар, поскольку надобно всячески следить, дабы непослушное дитя слизь не проглотило и не пострадало…
И высмаркивание, и втягивание слизи — естественные способы очистки носовых ходов, способы, которые управляются разумом. Т. е. это приходит с возрастом и этому приходится учиться. К трем-четырем годам большинство детей овладевают «сморкательным» искусством, но бывают исключения, которые ни о чем не говорят.
***
Как же быть, как помочь в ситуации, когда естественно очистить нос ребенок либо не может, либо в силу возраста еще не умеет — т. е. не в состоянии ни шмыгать, ни сморкаться? Задача сложная. Иногда неразрешимая. Именно поэтому даже незначительный насморк столь опасен для маленьких детей.
Один из возможных вариантов — отсасывание слизи. В больницах для этого используются специальные электроотсосы, в домашних условиях такой возможности нет. Самый простой, издавна применяемый женщинами всего мира способ — мама отсасывает из детского носика слизь собственным ртом. Плюсы и минусы такого варианта настолько очевидны, что не нуждаются, по-видимому, в особых комментариях — невысокая эффективность, риск заразиться и заразить, сопротивление дитя, эстетические проблемы и т. п.
Попытки оптимизировать и облегчить процесс отсасывания слизи у младенцев предпринимаются постоянно — как в рамках экспериментов, проводимых в семьях, так и в промышленных масштабах. Выпускаются различные приспособления для удаления (отсасывания, или аспирации) слизи, которые представляют собой либо аналог резиновой груши со специальной насадкой и умным названием «аспиратор назальный», либо трубочку, один конец которой засовывается в рот маме, а второй — в нос ребенку. В качестве альтернативы маме нередко применяются разнообразные специальные шприцы. Посредине трубочки, т. е. между маминым ртом (шприцем) и детским носом находится, как правило, некая емкость для сбора слизи. Иногда производители называют эту емкость антибактериальным фильтром.
Отсутствие готовых устройств народ не останавливает — слизь норовят удалять обыкновенными шприцами, пипетками, клизмами, спринцовками, используются любые обнаруженные в доме и более-менее подходящие по диаметру трубки и трубочки.
Помимо отсасывания слизь еще и пытаются промокнуть — например, с помощью ватных палочек, или (если слизь густая и уже не промокается) просто выковырять из носа.
Все описанные выше методы и способы отличает одно общее свойство — крайне низкая эффективность. Дело в том, что даже если удается очистить видимую и доступную для отсасывания, ковыряния или промокания часть носовых ходов — так это вовсе не эквивалентно понятию «восстановить носовое дыхание». Задние отделы носа очистке практически не подлежат, а любые родительские попытки залезть поглубже чрезвычайно опасны, поскольку чреваты многочисленными осложнениями — повреждением слизистых оболочек, носовыми кровотечениями и т. п.
Низкая эффективность вовсе не означает, что всем вышеописанным не надо заниматься. Надо! В конце концов, очистить хотя бы доступную часть носовых ходов — это лучше, чем не очищать ничего. В то же время главное — не терять здравомыслия, соблюдать осторожность, не залазить глубоко, не царапать, не допускать присасывания трубочек и аспираторов к слизистым оболочкам. Нелишним может оказаться и напоминание о том, что все эти клизмы-трубочки-аспираторы, во-первых, являются устройствами индивидуальными, т. е. они не предназначены для коллективной чистки сразу нескольких носов, во-вторых, нуждаются в мытье после использования (обыкновенной мыльной воды более чем достаточно), ну а в-третьих (даже упоминать неудобно, но все же), — эти устройства должны быть предназначены для чистки только носов.
***
Как же все-таки реально помочь ребенку, который сморкаться не умеет? То, что было доступно, отсосали, почистили. Но намного лучше не стало, поскольку в задних отделах носа много слизи. Что делать? Как эту слизь удалить? Прежде всего следует констатировать, что слизь, находящуюся именно в задних отделах носа, намного легче переместить в глотку, нежели в переднюю часть носовых ходов. И сделать это проще всего с помощью физиологического раствора.
Что же это такое — «физиологический раствор»? Это жидкость, физические и химические свойства которой близки к характеристикам сыворотки человеческой крови. Под этими «характеристиками» подразумеваются множество простых, сложных и вообще непонятных параметров, таких, например, как осмотическое давление… Главное, тем не менее, в другом. Ведь подлинная, так сказать, физиологическая суть физиологического раствора состоит в том, что он ни при каких обстоятельствах не раздражает и не повреждает ткани и клетки человеческого организма, не является аллергеном, в общем, никак не вреден.
Различных физиологических растворов довольно-таки много, но самым доступным, самым распространенным, самым применяемым вариантом физиологического раствора является 0,9% водный раствор натрия хлорида. Его официальное медицинское название — раствор натрия хлорида изотонический. Под этим именем он, собственно, и продается в аптеках во флаконах и ампулах, поскольку часто применяется для внутривенного введения и как растворитель других лекарств.
Натрия хлорид — это всем известное вещество, которое в достаточном количестве имеется в каждом доме под названием «поваренная соль». Поскольку вводимый в носовые ходы раствор натрия хлорида вовсе не должен быть стерильным, покупать готовый раствор в ампулах или флаконах совсем не обязательно — его вполне можно приготовить в домашних условиях, ведь «сложные» составляющие ингредиенты (соль и вода) уж точно не дефицит и не дорого. Тем не менее это не дорого и в аптеках. Иметь стерильный флакон изотонического раствора в домашней аптечке — однозначно не помешает. Флакон при этом не надо открывать, можно при необходимости проткнуть тонкой иголочкой резиновую крышку, набрать раствор в шприц емкостью 10—20 мл, после чего иглу из флакона извлечь.
Потребность в физиологическом растворе может возникнуть неожиданно, ваши представления о том, за что следует платить деньги, могут вступать в противоречие с необходимостью приобретения соленой воды. Это и будут предпосылки для того, чтобы заняться приготовлением физраствора в домашних условиях.
0,9% раствор натрия хлорида — это 0,9 г соли, растворенных в 100 мл воды.
Соответственно, на 1 литр воды — 9 г соли.
Одна чайная ложка соли может содержать от 6 до 10 г.
Одна чайная ложка поваренной соли на 1 литр воды — вполне нормально. Обычная из бутылки или даже из-под крана, но свежекипяченая — вполне подойдет.
***
Итак, купленный или приготовленный физиологический раствор следует капать в нос. Детям до года — по 1—3 капли, старше года — 3—5 капель в каждую ноздрю. Поскольку передозировать физраствор практически невозможно, то делать это и можно, и нужно часто. Частота определяется выраженностью затрудненного дыхания и эффектом от процедуры. По крайней мере, в те часы, когда ребенок не спит, повторять процедуру можно каждые 10—15 минут.
Систематическое введение физраствора приводит к тому, что, во-первых, слизь увлажняется, а во-вторых, постепенно перемещается из задних отделов носа в направлении глотки, после чего ребенком проглатывается. Вполне очевидно, что использование физиологического раствора при насморке оправдано не только с лечебной целью, но и с профилактической — речь здесь идет не о профилактике ОРЗ, а о профилактике нарушений проходимости носовых ходов. Механизм профилактического эффекта вполне очевиден — слизь, с одной стороны, не успевает накапливаться, с другой — не успевает засыхать.
Упомянутые процессы увлажнения и засыхания слизи логично подвели нас к основному фактору, определяющему эффективность симптоматической терапии насморка. Реология слизи! Жидкая слизь — удаляется легко. Густая слизь — удаляется сложно.
Из всего вышеизложенного логично вытекают три главных правила лечения насморка.
Режим прохладного влажного воздуха — профилактика пересыхания слизи и слизистых оболочек.
Обильное питье — поддержание реологии слизи путем обеспечения реологии крови.
Регулярное применение физиологического раствора — постоянное увлажнение слизи и слизистых оболочек, недопущение скопления слизи в носовых ходах.
Увлажняющий эффект солевых растворов максимален тогда, когда температура раствора близка к температуре тела. В любом случае, любой препарат, вводимый в носовые ходы, не должен быть ни холодным, ни горячим. Допустимый температурный диапазон — 18—37 °С.
Лечебный эффект всех без исключения солевых растворов построен именно на том, что это вода (!) — главный источник увлажнения, разжижения, недопущения пересыхания. Другой вопрос в том, что в обыкновенную воду надо добавить немного соли, чтобы предотвратить ее раздражающее действие на слизистые оболочки. Главное, тем не менее, состоит в том, что лечит именно вода, а не добавки к воде, поэтому приготовленный в домашних условиях физраствор и любой готовый препарат помогают одинаково. И самое главное именно в этом — помогают!
(Данная публикация представляет собой адаптированный к формату статьи фрагмент из книги Е. О. Комаровского «ОРЗ: руководство для здравомыслящих родителей».)
автор Комаровский Е.О.
опубликовано 09/01/2016 14:51
обновлено 27/10/2017
— Образ жизни, Семья, Болезни и лечение
Источник


