Как снять обострение при подагре

Возможно ли быстрое снятие боли при подагре? Подагра (др. греч. буквально — капкан для ног) — патология хронического характера, связанная с нарушением обмена веществ, при которой повышено содержание мочевой кислоты во всех жидких средах и тканях организма, вследствие чего кислота накапливается в виде кристаллов. Заболевание относится к категории метаболических нарушений, имеет приступообразный характер. Повышение ее в крови называется гиперурикемией.
Подагра известна еще с древности и описана впервые еще Гиппократом. Ее частота на сегодня 0,3%, мужчины страдают ею чаще в 2–7 раз. Пик заболевания приходится на возраст 40–50 лет. После менопаузы у женщин при отсутствии эстрогена подагра характерна и для них. Зависимость подагры от характера питания была отмечена еще во времена войны, когда заболеваемость ею резко сокращалась ввиду отсутствия мяса.
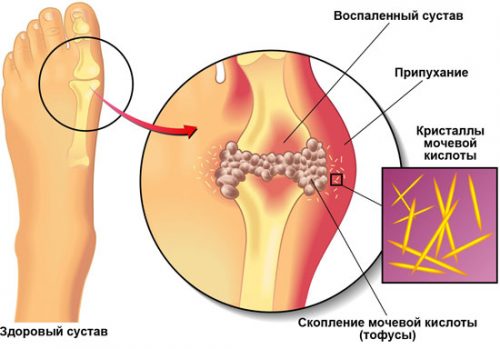
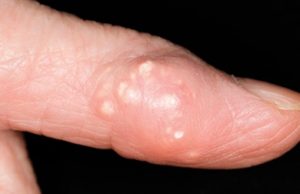
Клинические проявления подагры в основном в 2 видах — подагрического артрита и нефролитиаза уратами в почках. Скопления мочевой кислоты в суставах выражаются в появлении тофусов — шишек под кожей, содержащих мочевую кислоту. Эти подагрические узлы нарушают работу суставов.

Этиология явления
Завышенный уровень уратов — основная причина подагры. Такая картина может возникать только в результате 2 причин:
- поступление мочевой кислоты настолько повышено, что здоровые почки не успевают ее выводить;
- это как раз тот момент, когда человек имеет пристрастия в еде и не воздерживается при этом.
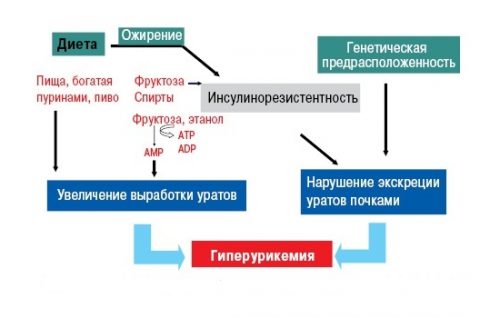
2 причина — кислота поступает в меру, но больны сами почки и с задачей выведения не справляются. Ураты выбирают места, где кровоснабжение меньше и откладываются именно там, потому что кристаллам здесь легче укрепиться: хрящи, суставы и сухожилия. Также они любят откладываться в почках, тогда у больного развивается МКБ, но при подагре у таких больных приступов почечных колик бывает мало. Провоцирующую роль играют также:
- пристрастие к красному мясу;
- жирной пище;
- бобовым;
- кофе;
- алкоголю;
- наследственная предрасположенность;
- ожирение;
- гиподинамия;
- патология печени и почек;
- незначительное употребление воды.

Симптоматические проявления
Сразу необходимо отметить, что вылечить подагру полностью не представляется сегодня возможным, но болезнь можно обуздать. Долгое время патология протекает без симптомов, потом вдруг возникает приступ острейших болей в суставе, чаще ночью. Больные характеризуют эти боли как грызущие, выворачивающие. Сустав краснеет, появляется опухоль, сустав и окружающая его ткань начинают гореть. Общая гипертермия может достигать 40ºС. Симптоматика развивается в течение часа.
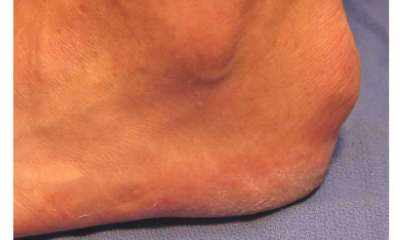
 Излюбленная локализация — большой палец ноги, его плюснефаланговый сустав, вокруг него появляется припухлость и краснота. Классические анальгетики в это время неэффективны. Днем боль немного отступает, но вечером все начинается снова. Такой острый период может продолжаться до недели. Затем подагра стихает и переходит в дремоту до полугода — года, иногда до 3 месяцев, нередко затишье может быть длительным — 10–20 лет.
Излюбленная локализация — большой палец ноги, его плюснефаланговый сустав, вокруг него появляется припухлость и краснота. Классические анальгетики в это время неэффективны. Днем боль немного отступает, но вечером все начинается снова. Такой острый период может продолжаться до недели. Затем подагра стихает и переходит в дремоту до полугода — года, иногда до 3 месяцев, нередко затишье может быть длительным — 10–20 лет.
Молчание — не синоним выздоровления. С каждым приступом время ремиссий будет сокращаться. Сустав постепенно разрушается, поражаются соседние суставы. Подагрические узлы, появляющиеся со временем — показатель того, что организм активно борется с солевыми отложениями, пытаясь их разрушить при помощи лейкоцитов, воспринимает соли как инородное тело. Прибытие к пораженной зоне лейкоцитов и выражается в воспалении, ткани становятся отечные. Воспаленные тофусы лопаются, и появляется белая пыль — это не что иное, как кристаллы мочевой кислоты. Поражается обычно 1 сустав.
Хроническое течение характеризуется:
- появлением артритов в мелких и средних суставах конечностей, давящими ощущениями в них;
- МКБ;
- тофусами в суставах, веках и ушных раковинах.
Часто на первом пальце ноги появляется уродливая шишка-нарост, опухоль, которая мешает обуваться. Зона больного сустава багрово-синюшная, опухшая, чувствительная даже к легкому прикосновению. В почках кристаллы уратов способны повреждать их канальцы. Это ведет к появлению в них воспалений — гломерулонефритов, пиелонефритов и нефритов. Течение таких воспалений незаметное, но они могут быстро привести к ОПН.

Помощь при приступе
Чем снять боль при подагре на ногах? Даже с выполнением всех рекомендаций при приступе снять боль мгновенно невозможно. Но облегчить состояние, сократив время боли, можно. Сколько длится приступ подагры? Обычно он длится от нескольких часов до недели.
Для начала больному прописывается постельный режим и полный покой ноге. Ноги должны быть приподняты подушкой выше уровня головы.
Что делать при приступе подагры? При нестерпимой боли пораженный сустав можно обложить льдом на полчаса. На ночь обязателен компресс с мазью Вишневского или Димексидом. Питье щелочных напитков — овсяный и другие кисели, минеральная или простая вода с лимоном, молоко. Другая еда исключается на время. При здоровых почках объем потребляемой воды 3 л.

Снять острый приступ подагры моментально невозможно, но уменьшить воспаление и отек можно применением НПВС курсом на 2 недели — Бутадион, Метиндол, Ибупрофен, Диклофенак, Индометацин, Напроксен и др. Большую роль играет питье щелочных вод при обострениях: она нормализует обмен и хорошо выводит с мочой пурины. Пурины — это как раз те вещества, которые поступают с пищей или образуются в организме, они являются предшественниками мочевой кислоты. Воды должны быть щелочными и с органическими веществами — Нарзан, Ессентуки и Боржоми.
Читайте подробнее: Лечение подагры Ибупрофеном
Принципы лечения
Лечение острого приступа подагры должно преследовать 2 цели: купировать приступ боли и обеспечить профилактику обострений. Для этого необходимо добиться снижения уровня мочевой кислоты в крови и снять воспаление. С этой целью в комплекс лечения включается диета, лекарственные препараты, физиотерапия, ЛФК, массаж, народные средства.
 Снижение мочевой кислоты достигается при назначении таких лекарств, как:
Снижение мочевой кислоты достигается при назначении таких лекарств, как:
- Оротовая кислота;
- Аллопуринол;
- Милурит;
- Бензобромарон;
- Фебуксостат;
- Пробенецид;
- Пеглотиказа;
- Гепатокатазал;
- Тиопуринол.
Они служат для профилактики приступов и растворения кислоты, уменьшения ее синтеза. Курс приема у них длительный, выбор препарата определяется врачом.
Быстрое снятие боли при подагре проводится приемом Колхицина, ГКС — Гидрокортизон, Метипред, Преднизолон (можно вводить внутрь сустава). Снять отек ноги ими можно быстро, боли в ноге, отечность и припухлость с краснотой они убирают быстро. Эффект заметен уже в первые сутки применения. Поэтому их общий курс не превышает 2 недель.
Обязательным является и местное лечение — компрессы с Димексидом, мазью Диклак или Диклобене, можно делать аппликации. Хондропротекторы назначаются для улучшения общего состояния суставов, сроком как минимум на 3 месяца и больше: Терафлекс, Дона. Витамины и препараты кальция — Кальцемин, Кальций-компливит и др.
Лечение без лекарств невозможно, они обязательный компонент.
Физиотерапевтическое лечение
 Лечить физиопроцедурами можно при хронизации процесса только в период ремиссий. Они нормализуют воспалительное явление, кровообращение и биохимические процессы в месте поражения. Чаще других назначаются:
Лечить физиопроцедурами можно при хронизации процесса только в период ремиссий. Они нормализуют воспалительное явление, кровообращение и биохимические процессы в месте поражения. Чаще других назначаются:
- электрофорез с новокаином и бишофитом;
- волновое лечение;
- парафин;
- УВЧ;
- лазеро- и бальнеотерапия.
Для улучшения состояния хрящевой ткани, восстановления ее двигательной функции применяют ЛФК и массаж. Умеренная физическая нагрузка улучшает подвижность суставов и предупреждает боли в ногах, разрабатываются мелкие суставы конечности, которые поражаются быстрее всего. Физическая активность не показана только при остром приступе.
Народное лечение
 Народные методы являются лишь дополнительным подспорьем в лечении. Применяемая фитотерапия дает мягкий эффект. Средства могут быть общие и локального воздействия, например:
Народные методы являются лишь дополнительным подспорьем в лечении. Применяемая фитотерапия дает мягкий эффект. Средства могут быть общие и локального воздействия, например:
- Чаи из липы, плодов шиповника, боярышника, тимьяна, душицы, цветков синеголовки.
- Теплые ванночки из ромашки, календулы, бессмертника.
- Компрессы из пихтового и чесночного масла, пшеничной муки и дрожжей.
- Растирки из настойки цветков коровяка.
- Мазь из барсучьего жира, можжевельника и лаврового листа, мазь на основе цветов и коры каштана.
Чесночное масло и настойку каштана употребляют и внутрь.
Медикаментозные средства
Удаление избытка и нормализация уровня мочевой кислоты — на 90% прекращает приступы. Из лекарственных средств применяются:
- Аллопуринол — угнетает синтез мочевой кислоты. Этим он снижает ее концентрацию в организме. Кроме того, он постепенно растворяет излишки мочевой кислоты в почках, суставах. До сих пор это препарат № 1 в лечении подагры.
- Фебуксостат (Улорик, Аденурик) — избирательно угнетает ксантиноксидазу, препятствуя синтезу мочевой кислоты. Результаты его применения таковы, что уже через 3 месяца курса он полностью растворяет кристаллы уратов в суставах и не дает им накапливаться снова. Его большой плюс в том, что почечные патологии для него не помеха.
- Пеглотиказа (Pegloticase, Krystexxa) — лекарство для вливаний, содержит энзимы для растворения мочевых солей. Применяют при тяжелой форме протекания процесса для его стабилизации.
- Пробенецид (Сантурил, Бенемид) — его особенность не в том, что он уменьшает синтез мочевой кислоты, а в том, что он не дает ей обратно всасываться в почечных канальцах. Поэтому она выходит с мочой. Применим только при ремиссии.
- В качестве обезболивающих назначают Фулфлекс: поможет снять острую боль быстро, но ненадолго. Имеет противовоспалительный и противоотечный эффекты. Применяется местно и внутрь.
- Колхицин — очень хорошо снимает боль, и купирование приступа подагры проводят именно им. Уменьшает ураты, не давая выпадать в кристаллы. Содержит безвременник осенний. Он не дает лейкоцитам двигаться к очагу воспаления. Используется как неотложная помощь. В первые 12 часов приступа выпивают сразу 2 таблетки, с интервалом в час еще 1, в дальнейшем — по схеме врача.

Что можно сделать дома?
Как снять боль при подагре? Если у больного случился приступ дома, нужно обеспечить покой больной ноге:

- Создать для нее возвышение из подушки.
- К воспаленному участку приложить лед: несколько раз в день до получаса, пока боль не пройдет.
- Давать больше пить — в день до 1,5 л щелочной минеральной воды или простой подсоленной. Хорошо применять травяные чаи.
Фулфлекс — можно использовать как средство первой помощи. Боль при подагре в домашних условиях можно снять и аппликациями из Димексида и Новокаина, взятых в равной пропорции. Вместо Димексида можно использовать водку в виде компресса на ночь.
ГКС — очень хорошо снимают воспаление и отек, но угнетают иммунитет, поэтому врачи стараются применять их при перевешивании пользы от риска.
НПВП — имеют противовоспалительное, но более медленное, не иммуносупрессорное, действие, их применяют чаще и без особой опаски. Обычно назначают Диклофенак и Ибупрофен.
Последние исследования американцев показали, что к подагре предрасположены толстяки, любящие колбасы и сосиски. Выявлена прямая связь подагры и дефицита кальция и витамина С: после 40 лет их всегда не хватает.
Профилактические мероприятия
Требования профилактики довольно просты: правильный рацион и умеренные физические нагрузки. Физкультуре должно уделяться не менее 30 минут в день, это могут быть любые активные движения от танцев до плавания.

Норма выпиваемой в сутки воды — не меньше 2 л. Следить за уровнем мочевой кислоты в организме: не выше 60мг/л. Необходимо исключить субпродукты и жирные колбасы, мясо, копчености, бобовые, щавель, ксантины — кофе, чай, шоколад. Зато можно употреблять нежирное молоко, яйца, крупы, сыр, фрукты и овощи: они не содержат пурины. Для диеты подойдет стол № 6.
Избегать любого травмирования суставов и узкой обуви, подагра любит поражать поврежденные места.
Источник

Автор статьи: Стоянова Виктория, врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Дата публикации статьи: 10.08.2016
Дата обновления статьи: 28.01.2020
Содержание статьи:
- Идти к врачу или лечить дома при обострении недуга?
- Обзор 7 методов лечения
- 1. НПВС
- 2. Колхицин
- 3. Кортикостероиды
- 4. Местные средства
- 5. Режим
- 6. Диета
- 7. Обильное питье
- Заключение
Приступ подагрического артрита – состояние весьма мучительное, сопровождающееся острыми, невыносимыми болями. Чтобы быстрее снять боль, лечение подагры при обострении следует начинать сразу же после возникновения симптомов. Для периода обострения не подходят препараты, которые врач назначил вам для планового лечения подагры и профилактики приступа.

Сустав большого пальца стопы, пораженный подагрой при обострении
Приступ подагры снимают, применяя комплекс мероприятий:
лекарственные препараты из группы НПВС;
колхицин (если был рекомендован ранее вашим врачом);
кортикостероиды (строго по назначению врача);
местные средства;
режим;
диета;
обильное питье.
При раннем начале лечения приступ подагры удается купировать в течение первых 3-х дней, тогда как без лечения и в случае пренебрежения рекомендациями болевой синдром может затянуться на несколько недель.
Далее в статье я расскажу подробнее, что можно и нужно делать при обострении подагры, какие препараты и местные средства использовать, какими должны быть режим и питание больного. Также вы узнаете, когда необходимо посетить врача, и что следует предпринимать для предотвращения новых приступов недуга.
Идти к врачу или лечить дома?
Боли в суставе при подагре настолько мучительны, что пациенты буквально не находят себе места, и нередко у них возникает желание немедленно обратиться за специализированной помощью. Однако в большинстве случаев с обострением подагры вполне реально справиться самостоятельно.
Консультация врача – артролога, ревматолога, хирурга или терапевта – показана только в следующих четырех случаях:
Необходим больничный лист.
Обострение возникло впервые, и вы не уверены в том, что это подагра.
Болевому синдрому сопутствуют другие нарушения – озноб, повышение температуры, резкая слабость, падение или повышение артериального давления и т. д.
Вы предприняли все возможные меры, но боль в суставе не снимается или снимается плохо.
Во всех остальных ситуациях, когда диагноз известен, а основным симптомом обострения подагры является боль в суставе – можно ограничиться лечением дома (по прежним назначениям вашего врача), при необходимости корректируя терапию.
Обзор 7 методов лечения
1. НПВС
Из НПВС при приступе подойдут любые препараты из вашей домашней аптечки:
- метамизол (анальгин, баралгин);
- парацетамол (эффералган);
- ибупрофен (ибуфен, неболин, нурофен, седальгин);
- диклофенак (дикловит, вольтарен);
- ибуклин;
- нимесулид (нимесил, нимулид, найз);
- кетопрофен (артрум, ОКИ);
- мелоксикам (мовалис);
- целекоксиб (коксиб).
Принимать их можно внутрь – при начинающемся приступе однократно, в рекомендованной по аннотации дозе. Внутримышечное введение нецелесообразно, поскольку не имеет значимых преимуществ перед приемом через рот.
По сравнению с анальгином, парацетамолом и диклофенаком – предпочтительнее современные препараты (нимесулид, мелоксикам, целекоксиб), т. к. они обладают меньшими побочными эффектами и большей целенаправленностью действия. Но если их нет под рукой, можно использовать любые доступные, а уже потом перейти к курсовому лечению современными НПВС.

Через 2–6 часов (в зависимости от интенсивности болей и эффективности лечения) прием НПВС можно повторить, и продолжить коротким курсом в течение 2–4 дней в соответствии с аннотацией к препарату. Дозировку (как разовую, так и суточную) превышать нельзя – это может привести к развитию нежелательных побочных эффектов, в том числе и опасных (кровотечений из желудочно-кишечного тракта и др.). Если за все это время нет улучшения состояния – следует проконсультироваться с врачом.
2. Колхицин
Колхицин – это специфический препарат для лечения подагры, который применяют как для купирования, так и для предотвращения обострения заболевания. Одна таблетка содержит 1 мг действующего вещества.

При рецидиве колхицин назначают по убывающей схеме:
- в 1-й день – таблетку утром и две вечером;
- на 2 день – по таблетке утром и вечером;
- в последующие дни – по таблетке на ночь.
3. Кортикостероиды
Кортикостероиды – гормональные препараты, обладающие способностью быстро снимать боль и воспаление. Однако из-за серьезных и многочисленных побочных эффектов (повышение давления, снижение иммунитета, ожирение и т. д.) к ним прибегают только в крайних случаях – если не удалось купировать боли другими средствами. Гормоны вводят строго по назначению врача, обычно выполняя инъекции внутрь сустава в амбулаторных условиях или в стационаре.

Укол внутрь сустава при подагре
4. Местные средства
Местно на область сустава можно применять аппликации с применением:
- НПВС (кремов, гелей – вольтарен эмульгеля, фастум-геля и др.);
- димексида;
- мази Вишневского;
- финалгона и других препаратов с раздражающе-обезболивающим эффектом;
- растительных препаратов (например, крема «Фулфлекс»);
Дополняют лечение народные средства: можно делать спиртовые компрессы, горячие примочки с отварами трав (ромашки и др.), аппликации с пчелиным ядом, компрессы с настойкой прополиса, отварной горячей репой, картофелем и т. д. Но на одни только народные методы рассчитывать не стоит – они не способны оказать долговременный эффект с полным устранением болей, поэтому их применяют только в качестве дополнения к медикаментозным средствам и диете.
5. Режим
Лечение подагры во время обострения подразумевает строгое соблюдение режима: пораженному суставу необходимо предоставить полный функциональный покой, не нагружая его никакими движениями.
По возможности следует соблюдать постельный режим. Конечности с больным суставом нужно придать возвышенное положение (подложив под ногу (руку) валик или подушку).
6. Диета
На время обострения рекомендована строгая вегетарианская диета, включающая:
- блюда из отварных и тушеных овощей;
- овощные и крупяные супы;
- жидкие каши на воде;
- кисели.
На некоторое время запрещаются мясные и рыбные блюда. Исключаются (и не рекомендуются в дальнейшем) копчености, наваристые бульоны, холодец, чай, кофе, шоколад, алкоголь.

Продукты, которые нельзя есть при подагре
7. Обильное питье
Для ускоренного выведения из организма солей мочевой кислоты (уратов), которые являются непосредственной причиной подагры, рекомендовано обильное питье – не менее 2,5 л в сутки (помимо супов). Разрешены любые напитки, кроме чая и кофе:
- простая кипяченая вода;
- минеральные воды (лучше щелочные – «Нарзан», «Боржоми», «Ессентуки-4», «Славяновская»);
- компоты;
- отвары риса, овса, сухофруктов, шиповника;
- морсы;
- вода с лимонным соком.
Заключение
После того, как вы снимите острый приступ подагры, необходимо подумать о предотвращении следующих рецидивов. Подагра – это хроническое заболевание, вызванное нарушением обмена мочевой кислоты.
Поэтому основное и наиболее эффективное направление профилактики обострений – соблюдение молочно-растительной диеты с обязательным исключением алкоголя, копченостей, субпродуктов, шоколада, консервов, жирных блюд и бульонов. По назначению врача принимают антиподагрические препараты (аллопуринол). Также рекомендованы дозированные нагрузки и ЛФК для сустава, которая позволит избежать формирования контрактур и анкилозов (тугоподвижности и сращения суставных поверхностей).
Владелец и ответственный за сайт и контент: Афиногенов Алексей.
Источник