Как врач лор определяет отит
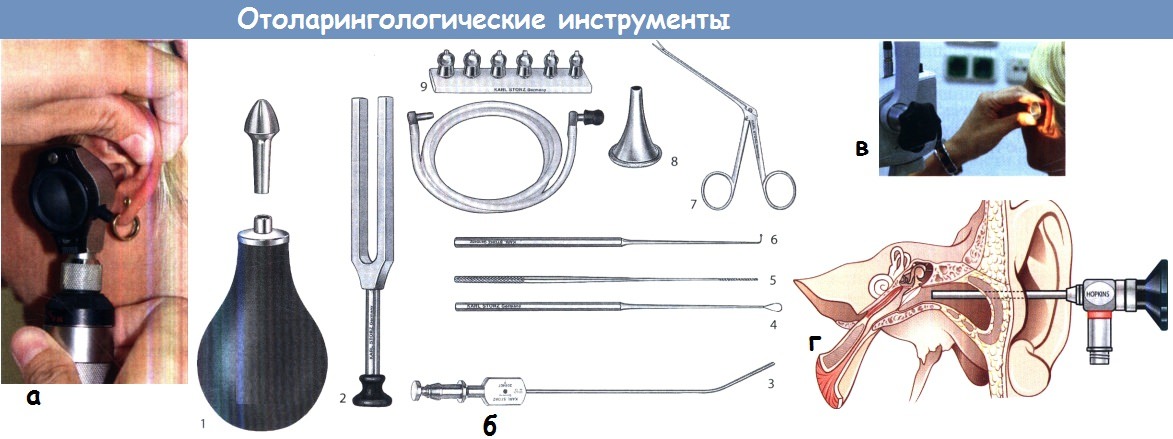
Что видит ЛОР при осмотре уха и какие приборы использует?
При осмотре следует обратить внимание, нет ли покраснения, припухлости, изъязвления, опухоли, аномалий развития, свищей и позадиушных рубцов.
1. Пальпация. Сосцевидные отростки пальпируют обеими руками для исключения припухлости и болезненности при надавливании на тело сосцевидных отростков и их верхушку. Обращают внимание, нет ли болезненности при надавливании на козелок или оттягивании ушной раковины. Ощупывают регионарные лимфатические узлы в пред- и позадиушной области, а также глубокую цепь лимфатических узлов.
2. Отоскопия. Исследуют наружный слуховой проход и барабанную перепонку, а если последняя перфорирована, то и полость среднего уха.
Для неспециалиста исследовать ухо при непрямом освещении лобным рефлектором трудно, так как налаживание источника света и лобного рефлектора требует времени и опыта, особенно при исследовании лежачего больного.
Электрический отоскоп применяют чаще, так как с ним проще обращаться. Он состоит из съемного ушного зеркала с маленькой, но мощной встроенной лампочкой низкого напряжения и оптической системы, обеспечивающей увеличение изображения в 1,5-2 раза.

а — Иллюминационный отоскоп, состоящий из съемного зеркала, источника света и увеличительной оптики.
б — Некоторые наиболее часто используемые оториноларингологические инструменты:
1 — баллон Политцера с оливой; 2 — камертон; 3 — наконечник для отсасывания жидкости;
4 — кюретка; 5 — инструмент для тампонирования; 6 — крючок;
7 — микрозажим; 8 — ушное зеркало; 9 — ушная трубка с оливами разного размера.
в — Микроскопия уха, проводимая при 6- и 12-кратном увеличении с использованием сфокусированного луча света.
г — Ригидный телескоп с торцевой и косой (30°) оптикой диаметром 2,7-4,0 мм, применяется для ото-эндоскопии.
Наружный слуховой проход выпрямляют, оттягивая за ушную раковину кверху и кзади, как при других отоскопических процедурах.
Отомикроскоп обеспечивает оптическое увеличение в 6-12 раз и незаменим при исследовании наружного слухового прохода, барабанной перепонки и части среднего уха при перфорации последней.
С помощью отоэндоскопа можно получить увеличенное изображение барабанной перепонки с широким углом обзора, полностью осмотреть фиброзное кольцо и передний тимпаномеатальный угол. Используются ригидные отоэндоскопы с торцевой (0°) и косой (30°) оптикой.
а) Методика отоскопии. Хрящевой отдел наружного слухового прохода выпрямляют путем оттягивания ушной раковины кверху и кзади. Вдоль продольной оси костного отдела наружного слухового прохода вводят зеркало. Отоскоп поддерживают одной рукой, а другая остается свободной и используется для манипуляций с помощью инструментов, например ватной палочки, крючка, аспиратора, пинцета.
Зеркало надо вводить осторожно и плавно, так как его края относительно острые. Стенки костного отдела наружного слухового прохода особенно чувствительны и подвержены повреждениям, поэтому контакт с ним нежелателен.
У грудных детей и детей младшего возраста для введения зеркала ушную раковину оттягивают книзу и кзади. Короткий хрящевой отдел наружного слухового прохода у них имеет щелевидную форму, поэтому в него можно ввести лишь узкое зеркало, что затрудняет проведение отоскопии. Чтобы не причинить ребенку боль, голову его следует фиксировать, попросив об этом ассистента или с помощью специального подголовника детского кресла.
Ушную серу и другие препятствия в наружном слуховом проходе следует удалить одним из указанных ниже способов:
• путем вымывания инородных тел, серной пробки и экссудата шприцем с водой;
• плотную ушную серу удаляют с помощью крючка или кюретки;
• экссудат и мягкую ушную серу удаляют с помощью ушного аспиратора;
• для удаления экссудата пользуются ватной палочкой.
Наружный слуховой проход промывают водопроводной водой комнатной температуры. Плотную ушную серу перед удалением размягчают путем закапывания в ухо 3% раствора перекиси водорода, 5% раствора бикарбоната натрия, жидкого мыла, оливкового масла или имеющихся в продаже специальных препаратов.

P.S. Противопоказаниями к спринцеванию уха являются:
• сухая перфорация барабанной перепонки;
• свежие повреждения барабанной перепонки и наружного слухового прохода;
• продольные и поперечные переломы пирамиды височной кости с повреждением наружного слухового прохода.
Следует выяснить, нет ли в анамнезе перфорации барабанной перепонки, так как шприцем можно порвать нежный рубец. В США врач, который не собрал анамнез пациента, несет за возможные последствия этого юридическую ответственность.
Ниже перечислены ошибки при отоскопии:
• введение слишком узкого зеркала и на слишком большую глубину в костный отдел наружного слухового прохода;
• продвижение зеркала в неправильном направлении, например сверху вниз;
• недостаточно глубокое введение зеркала, из-за чего обзор закрывается растущими в наружном слуховом проходе волосами;
• недостаточная очистка наружного слухового прохода, не позволяющая полностью осмотреть барабанную перепонку.
Отомикроскопия. Отомикроскопию выполняют с помощью ушного зеркала под операционным микроскопом, х6—40. Это исследование показано в тех случаях, когда осмотр барабанной перепонки при обычной отоскопии оказывается недостаточно информативным.
Отоэндоскопия. Отоэндоскопию выполняют с помощью телеотоскопа с торцевой (0°) или косой (30°) оптикой. Этот метод позволяет осмотреть всю барабанную перепонку, наружный слуховой проход и фиброзное кольцо, а также уточнить особенности перфорации, выяснить, нет ли карманов в барабанной перепонке и открытых полостей после хирургического вмешательства.
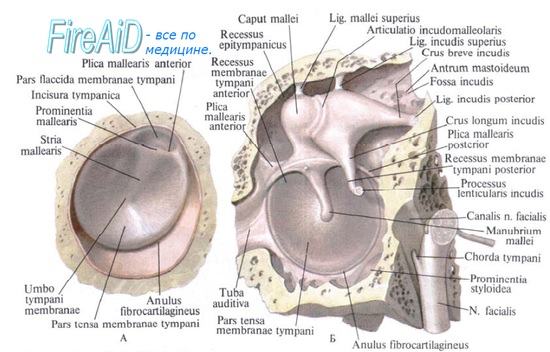
Анатомия барабанной перепонки
б) Нормальная отоскопическая картина. Барабанная перепонка имеет следующие особенности. Она представляет собой мембрану, натянутая часть которой имеет серовато-желтый цвет. Кожа, которая ее выстилает, несколько инъецирована. Поверхность ее гладкая, за исключением небольшого выпячивания, соответствующего рукоятке молоточка. Барабанная перепонка полупрозрачна и лишь в области рубцов прозрачна.
Перечисленные признаки характеризуют барабанную перепонку в норме. Подвижность барабанной перепонки можно проверить с помощью пневматического отоскопа.
Барабанная перепонка при исследовании под действием положительного и отрицательного давления прогибается вперед и назад; при наличии рубцов на ней подвижность ее становится ограниченной. Если барабанная перепонка перфорирована, то оставшаяся ее часть неподвижна.
в) Барабанная перепонка при болезни:
• При среднем (а в некоторых случаях и наружном) отите и мирингите наблюдаются воспалительные изменения и инъекция сосудов барабанной перепонки.
• При свежем кровоизлиянии барабанная перепонка имеет красный цвет, при застаревшем — коричневатый. При отите, развившемся в результате осложненного течения гриппа, появляются геморрагические везикулы, а барабанная перепонка в результате гематотимпанума имеет темно-синий цвет.
• При скоплении в барабанной полости серозного экссудата виден уровень жидкости, в которой могут быть пузырьки воздуха. Если вся полость среднего уха заполнена экссудатом, то барабанная перепонка имеет лоснящуюся шелковистую поверхность. По прошествии некоторого времени барабанная перепонка приобретает синеватый цвет.
• При снижении давления в полости среднего уха происходит ретракция барабанной перепонки; в этом случае рельефно выступает короткий отросток молоточка, а рукоятка молоточка смещается кзади и кверху и заметно укорачивается. Треугольный световой рефлекс фрагментируется или вовсе исчезает.
• При скоплении экссудата за барабанной перепонкой она выпячивается, иногда имеет неровную поверхность, на которой могут быть сосочковые разрастания, и становится непрозрачной.
• Хронический воспалительный процесс и снижение давления в полости среднего уха приводят к атрофии барабанной перепонки, ее ретракции и образованию карманов. Описанные изменения развиваются преимущественно в задневерхнем квадранте.
• В результате дегенеративных изменений или воспалительного процесса барабанная перепонка утолщается, становится темной и тусклой.
• Рубцы, образующиеся в барабанной перепонке, имеют вид утолщенных участков, в которых могут быть очаги обызвествления, или, наоборот, выглядят как зоны атрофии.
• Перфорация барабанной перепонки бывает центральной (мезотимпанической) и периферической (эпитимпанической). Центральный, или мезотимпанический, дефект барабанной перепонки образуется в результате хронического воспаления слизистой оболочки, в то время как периферическая, или эпитимпаническая, перфорация обычно происходит в результате распространения холестеатомы.
P.S. Такие изменения, как исчезновение прозрачности барабанной перепонки, ее тусклость в результате воспалительной инфильтрации натянутой части, а также гиперемия, отек, образование булл, десквамация эпидермиса и нарушение характерного рельефа, обусловленного выпячиванием рукоятки молоточка, трактуются как патологические.
— Вернуться в оглавление раздела «отоларингология»
Оглавление темы «Ухо и орган равновесия»:
- Анатомия, гистология и физиология улитки (кортиева органа)
- Проводящий путь слухового анализатора — связь кортиева органа с ЦНС
- Проводящий путь органа равновесия (вестибулярного анализатора) в ЦНС
- Ветви и зоны иннервации лицевого нерва (n. facialis, 7 пары ЧМН)
- Физиология слуха на уровне среднего и внутреннего уха
- Физиология слухового проводящего пути (ретрокохлеарного анализа звука) и тонотопия
- Механизмы и причины нарушения слуха (патофизиология)
- Физиология органа равновесия (вестибулярного анализатора)
- Механизмы и причины нарушения функции органа равновесия (вестибулярного анализатора)
- Что видит ЛОР при осмотре уха и какие приборы использует?
Источник
Совсем недавно я писал про экстренную помощь при остром отите. Судя по количеству вопросов, болезни уха – тема волнующая. Значит, стоит раскрыть её подробнее. А начать, советую, с такого диагноза, как наружный отит.
Наружным отитом называется острый воспалительный процесс в ухе, поражающий видимую часть уха – ушную раковину – и наружный слуховой проход.
Интересный момент, что эту болезнь ещё называют ухом пловца, поскольку наружный отит часто диагностируют у пловцов или тех людей, кто любит нырять с аквалангом. Эти люди в группе риска, поскольку частое попадание в ухо воды провоцирует проникновение в него болезнетворных микроорганизмов.
Кандидат медицинских наук Владимир Зайцев
Формы наружного отита
Наружный отит чаще протекает в острой форме, при этом воспаление длится до двух недель. Если болезнь не лечить или лечить неправильно, воспалительный процесс хронизуется.
Если брать во внимание характер воспаления, различают ограниченный и диффузный отиты. При ограниченном отите поражается какой-то определённый участок кожи, на котором впоследствии появляется фурункул. При диффузном поражено всё наружное ухо. Последняя форма чаще всего встречается у людей, часто контактирующих с водой.
Если болит одно ухо, то отит односторонний, если поражены оба – двусторонний: тут всё просто.
Как можно заболеть наружным отитом?
· редкая чистка ушей;
· излишняя гигиена ушей, когда человек изо дня в день с большим старанием и рвением убирает серные массы из уха, забывая, что сера – это природная защита от патогенной микрофлоры. Двух раз в неделю вполне достаточно;
· травмы слухового прохода, вызванные неправильной чисткой ушей. Некоторые пациенты, не задумываясь о последствиях, чистят уши зубочистками, спичками, словом, всем, что под руку попадётся. В полученные ранки легко попадает инфекция, и начинается воспаление;
· глубокое проникновение ватной палочки в ухо при чистке ушей – чтобы этого избегать, используйте палочки с ограничителями, которые не дадут засунуть палочку глубоко в ухо;
· недостаточное или, наоборот, избыточное, выделение серы;
· инородное тело в ухе;
· частое попадание в ухо воды. С одной стороны, вымывается сера из уха, соответственно, бактерии и вирусы легко попадают внутрь; с другой стороны, если в ухо попадает загрязнённая вода, вероятность заболеть увеличивается многократно;
· слабый иммунитет;
· инфекционные заболевания, которыми на данный момент болеет человек (например, ангина или гайморит);
· аллергия;
· кожные заболевания.
Как понять, что у тебя наружный отит?
Главными признаками наружного отита являются:
· сильная боль в ухе (при ограниченном отите болевые ощущения отдают в виски и челюсть, при диффузном сначала возникает чувство распирания в слуховом проходе, которое сменяется болью);
· белый налёт в ухе (вследствие поражения грибками);
· увеличение лимфоузлов;
· высокая температура тела;
· чувство заложенности в ушах;
· неприятный запах из слухового прохода.
На самом деле, диагностика заболевания не столь сложна, и опытный лор-врач сразу определяет наличие воспаления в наружном ухе.
Можно ли вылечить болезнь самостоятельно, не обращаясь к врачу? Можно, конечно, только прежде чем заняться самолечением задайте себе вопрос, какими последствиями оно может для меня обернуться.
Приведу лишь часть осложнений недолеченного наружного отита: снижение остроты слуха, развитие хронического отита, менингит, сепсис, мастоидит, параотит, перихондрит и др. Некоторые из озвученных осложнений лечатся только хирургическим методом. Напугал? Бояться не придётся, если вовремя обращаться к лор-врачу и лечиться правильно.
Наружный отит: лечим правильно!
Итак, при лечении наружного отита нужно справиться с несколькими задачами: устранить источник инфекции, купировать воспаление, снять симптомы и укрепить местный иммунитет.
Чтобы справиться с возбудителем болезни пациенту назначаются антибиотики в форме ушных капель («Анауран», «Софрадекс», «Ципрофарм») и антисептики, которые закапываются в слуховой проход. Если болезнь протекает тяжело, в ход идут оральные антибактериальные препараты («Аугментин», «Амоксиклав»).
Чтобы снять воспаление и устранить болевой синдром, лор-врач прописывает ушные капли (например, «Отипакс» или «Отинум»). При острой боли можно принять обезболивающие препараты («Нурофен», «Пенталгин» и др.) «Нурофен» также используется в качестве жаропонижающего.
Чтобы снять отёчность в слуховом проходе, принимают антигистаминные средства типа «Зодак» или «Тавегил».
Но одних лекарств недостаточно. Крайне важно очищать ушную раковину и слуховой проход от выделений и промывать ухо лекарственными растворами. Все процедуры проводятся лор-врачом. Не забываем про возможности физиотерапии – физиолечение помогает существенно ускорить выздоровление.
При соблюдении всех предписаний лор-врача, прогноз на выздоровление вполне благоприятный. Главное не запускать и не надеяться, что всё само пройдёт.
Друзья! Сколько раз в год у вас были отиты и с какого возраста начались? Кто вам его вылечил, мама или доктор? Какое в вашей личной практике самое эффективное средство от отита? А есть такие, кто считает что отит сам пройдёт и лечить его не нужно? Пишите в комментариях
Источник
Основные причины отита
Врачи выделяют три основных формы воспаления уха, отита:
— внутренняя;
— наружная;
— отит среднего уха.
Основная причина наружного отита – травмы уха. А вот причиной воспаления среднего уха, как правило, являются всевозможные вирусные инфекции. Симптомы и лечение среднего отита у взрослых может определить только врач.
Что повышает риск?
— аллергические реакции;
— воспалительные процессы ЛОР-органов;
— иммунодефицит;
— хирургические вмешательства в зоне носовой полости;
— детский возраст.

Симптомы отита
Они напрямую зависят от места воспалительного процесса.
Наружный отит
— пульсирующая боль, отдающая в зубы, шею;
— изменение цвета уха;
— ухудшение слуха.
Появление симптомов наружного отита у взрослых — серьезный повод обратиться к врачу.
Отит среднего уха
— резкая боль в ушном проходе;
— выделение гноя из слухового прохода.
Отит внутреннего уха
— резкие приступы головокружения;
— тошнота;
— шум в ушах;
— снижение слуха.
Важно: симптоматика отита имеет некоторое сходство с рядом заболеваний головного мозга. Поэтому важно обратиться к профессионалу и пройти МРТ мозга и иные исследования для уточнения предварительного диагноза.
Отит и тубоотит: в чем отличие
Часто тубоотит называют евстахиитом. Это не совсем правильно, так как евстахиит – это локализированное поражение евстахиевой трубы, а тубоотит – это заболевание среднего уха, которое сопровождается воспалением слуховой (евстахиевой трубы). То есть, отит плюс евстахиит дает тубоотит. Они тесно связаны друг с другом, схожи в симптомах и методах лечения. Эти заболевания очень коварные, потому что поражение слуховой трубы грозит опасными осложнениями, вплоть до тугоухости или даже глухоты.
Как происходит развитие отитов?
Инфекция попадает через нос или горло в отверстие слуховой трубы, которое находится в носоглотке, и вызывает воспаление слизистой оболочки. Она отекает, сужается просвет трубы. Развивается евстахиит.
Так как евстахиева труба выходит в барабанную полость среднего уха, то через какое-то время инфекция распространяется и на него. Отекает слизистая оболочка уха, начинает выделяться экссудат (он может быть гнойным, серозным или слизистым).
Экссудат накапливается и заполняет барабанную полость, а затем прорывает барабанную перепонку и начинает выходить в слуховой проход.
Эти процессы приводят к нарушению вентиляции в среднем ухе, из-за чего падает давление, необходимое для проведения звуковых импульсов. Патологические выделения не могут эвакуироваться из барабанной полости, так как слуховая труба тоже перекрыта. Все это приводит к ухудшению слуха и появлению характерных симптомов.
Как выявить и вылечить отит
Отит диагностируется на основании опроса пациента. Проводится детальный осмотр всех отделов уха. Также врач проводит осмотр носа и определяет остроту слуха. Назначаются анализы крови и посев на инфекции. Пациента могут направить на компьютерную томографию и рентгенографию.
Стандартная программа включает в себя:
— антибактериальную терапию;
— применение антигистаминных, седативных, противорвотных препаратов;
— промывание ушных проходов специальными растворами;
— физиотерапевтические процедуры;
— в тяжелых случаях оперативное вмешательство.
Прокол
В случае, если назначенная доктором антибактериальная терапия не дала положительного результата, применяется хирургическое вмешательство – прокол барабанной перепонки.
После такого вмешательство проводится катетеризация с введением антибиотиков.
После прорыва перепонки использование ушных капель противопоказано. Оно может привести к возникновению сильной боли, вследствие раздражения слизистой барабанной полости.
Лечение мастоидита начинается с назначения антибиотиков, применения УВЧ. При отсутствии улучшения в течение 1-2 дней проводят хирургическое лечение – трепанацию сосцевидного отростка. При тяжелом течении трепанацию проводят сразу после обращения
Возможные осложнения отита
Как и любой другой недуг, отит следует грамотно и вовремя лечить, дабы избежать нежелательных последствий. При запущенной форме средний отит может осложниться сепсисом. Наиболее опасными последствиями данного заболевания являются: абсцесс мозга, менингит, а также глухота.
Профилактика заболевания
— Запрет на глубокое очищение ушных раковин, влекущий за собой травмы слизистой.
— Своевременное удаление аденоидов, санация глотки;
— Укрепление иммунитета.
Источник

