Какой снимок делать при подозрении на пневмонию

Пневмония – смертельно опасное заболевание, которое поражает легкие. Для правильного лечения необходимо пройти комплексную диагностику. На данный момент существует две современные методики обследования легких при подозрении на воспаление – флюорография и рентгеноскопия. Флюорографическая проверка носит предварительный характер, позволяет обнаружить очаговые нарушения на ранних стадиях. Рентген при пневмонии уточняет локализацию воспаления.
Показания к проведению
Рентгенография назначается только в случае, если есть серьезные подозрения на пневмонию. Перед переходом к данному методу обследования назначаются лабораторные анализы. Также рентгенологическое исследование выбирается, когда необходимо более точное определение диагноза после предварительной флюорографии. Данная методика исследования является менее распространенной, поскольку степень радиационного излучения в среднем в три раза выше, чем при флюорографической проверке.
Флюорограмма
Флюорограмма назначается часто, почти всегда при первоначальном обследовании. Она используется в качестве профилактической меры. Обследование обязательно для лиц, которые проходят диспансеризацию (раз в 1 или 2 года). Также флюорографию проводят пациентам с ВИЧ, людям, проживающим с беременными женщинами, призывникам.
При проявлении следующих симптомов флюорография назначается в качестве раннего диагностического обследования:
- боли в грудной клетке, в правом боку;
- лихорадка с постоянным жаром;
- кашель различного характера как сухой, так и влажный;
- постоянная сонливость;
- снижение интереса к еде;
- сбивчивое дыхание, наличие отдышки;
- слабость, сопровождаемая постоянным головокружением.
Врач направляет на обследование после переохлаждения или контакта с инфицированным пневмонией человеком. В редких случаях пациента сразу отправляют на рентгеноскопию. Такой подход помогает быстро выявить патологию, если необходимо срочное лечение. Он применяется при внеплановой госпитализации тяжелобольных пациентов, при наличии угрозы жизни.
Бывают ли ограничения
Рентгенография
Перед назначением флюорографии при воспалении легких, а также рентгенографии нужно удостовериться, что доза облучения не будет губительной для пациента. Чтобы понять, существует ли риск, врачам следует проверять радиационный паспорт. Этот документ создается в медицинских учреждениях для всех пациентов, которые проходят исследования с использованием рентгеновских лучей. В паспорте указывается описание пройденных радиационных процедур, а также определенное количество мЗв, полученное человеком за год.
Противопоказанием к проведению флюорографии или рентгеноскопии является доля облучения более 1 мЗв. Такой показатель может привести к мутациям клеток организма. Его можно добиться только суммарно, как пример — пройдя более 20 рентгеновских или 33 повторных флюорографических процедур в год на современном оборудовании, что практически невозможно.
Более распространенные противопоказания:
- Беременность. Радиация отрицательно влияет на плод, особенно на ранних сроках (в первом триместре развития). Ребенок может родиться недоношенным или приобрести различные патологии.
- Планирование беременности, вероятность зачатия на первых неделях.
- Возраст до 15 лет (касается флюорографии профилактического типа).
- Кормление грудью. Обследование допускается, если в течение 4 дней после него молоко для новорожденного будет заменено на искусственные смеси.
Беременным женщинам закрывают тазовую и брюшную область специальным фартуком из свинца
Проверка с использованием рентгеновских лучей допускается, если беременная будет использовать защитный фартук с содержанием свинца. Им закрывают тазовую и брюшную область.
Нужна ли подготовка
Специальной подготовки перед проведением рентгенограммы нет. Пациенту необходимо лишь удалить с груди все предметы, которые могут отобразиться на снимках. Нательные украшения, синтетическое белье или одежда с металлическими элементами, цепочки с крестиками также необходимо снять. Хлопковые и другие майки и футболки не препятствуют прохождению рентгеновских лучей, так как являются органическими.
Пациенты с длинными волосами могут столкнуться со снижением чувствительности рентгеновских лучей. Ниспадающие пряди, которые ложатся на плечи и грудь, необходимо собирать в пучок или отводить руками вверх во время исследования, иначе аппарат будет показывать искаженное изображение.
Особенности проведения
Так как в обоих случаях применяется рентгеновское излучение, методики мало отличаются по способам проведения. Основные различия кроются в степени облучения и результатах.
Флюорография
Проводится во флюорографическом кабинете. Проверяемое лицо снимает одежду с грудной части тела и прижимается к рентгеновскому аппарату. Чтобы специалист мог увидеть более четкую картинку, необходимо задержать дыхание. Делается глубокий вдох, а через 5–10 секунд медик разрешает снова полноценно дышать.
Посмотреть пояснение врача можно в тот же день, так как выписывание заключения занимает не более 20 минут.
Рентген
Начальный этап рентгенографии у взрослых не отличается от первых шагов при флюорограмме. Пациенту необходимо встать перед лучевой трубкой, обнажив грудную клетку. По команде специалиста необходимо задержать дыхание.
При рентгене обычно нужно делать снимки в разных проекциях. Если при флюорографии менять положение тела не нужно, то здесь придется несколько раз повернуть корпус.
Варианты рентгена:
- Обзорный. Позволяет узнать подробности пневмонии на начальных стадиях. Излучение дают справа или с левой стороны от корпуса для получения боковой проекции, а также направляют его прямо через грудь. Следовательно, необходимо сначала встать к аппарату грудью, а затем прижаться к нему плечом.
- Прицельный. Чаще назначается при застойной пневмонии. Делается под разными углами, из-за чего процедура может затянуться на несколько минут. Благодаря прицельному исследованию врачи понимают особенности атипичных форм пневмонии.
Как распознать пневмонию
Пневмония на снимке
Пневмонию легко распознать на рентгеновских снимках, реже удается это сделать при помощи флюорографических. Степень читаемости снимков зависит от вариации заболевания. При очаговой пневмонии обнаружить признаки патологии сложнее, чем при крупозной.
Факторы, указывающие на скрытое очаговое воспаление легких:
- инфильтрат в плевральной области (при начальной стадии);
- увеличение объема корня легкого;
- снижение воздушности тканей легкого, которое выражается в наличии темных пятен на снимке;
- неравномерная структура органа, сегментарные затемнения;
- наличие выпотов в плевральной полости.
Крупозная пневмония носит не вирусную, а бактериальную этиологию. Она обладает легко видными признаками, что приводит к точной диагностике:
- тотальные пятна и затемнения в легких;
- обнаружение плевральных выпотов;
- деформация корня легких;
- изменение формы куполов диафрагмы;
- деформация легких.
Деформация легких
Флюорографические снимки являются менее информативными, не уточняют диагноз (не распознаются верхнедолевое и нижнедолевое воспаления). Однако и по снимкам можно определить признаки, указывающие на наличие воспаления легких. К таковым относятся увеличение лимфатических узлов, изменение контура легких. Корни на снимках также выглядят деформированными. При помощи флюорографического исследования можно предварительно обнаружить очаги воспаления.
На основании рентгенографических снимков определяют особенности воспаления. Оно бывает левосторонним, правосторонним или двусторонним, хроническим или острым.
Флюорография относится к профилактическим манипуляциям, а вот для подтверждения определенного диагноза, связанного с органами грудной клетки, понадобится рентген.
Источник
На обычной рентгенограмме грудной клетки, как правило, отлично видны признаки бактериальной пневмонии и сложно разглядеть вирусную пневмонию, особенно на ранних стадиях. Именно по этой причине при подозрении на вирусную пневмонию лучше (при возможности, конечно) делать компьютерную томографию (сокращенно и далее по тексту КТ).
КТ ОГК (органов грудной клетки) обладает большей чувствительностью к ранним изменениям в легких, а также к небольшим изменениям (ранняя эмфизема, небольшие узелки и другие). Это не значит, что обзорная рентгенограмма грудной клетки бесполезна. На все есть свои показания, которые определяет врач. Без направления врача подобные исследования не выполняются из-за ионизирующего излучения и необходимости подсчитывать лучевую нагрузку.
Источник фото: yandex.ru
Если говорить конкретно о КВИ (коронавирусной инфекции), то лишь у 15 % пациентов с подтвержденным коронавирусом были изменения на обзорной рентгенограмме грудной клетки. Изменения на КТ ОГК были у 76,5 % пациентов с подтвержденным коронавирусом (по данным исследователей из города Ухань). Какие это изменения разберем ниже.
По мере прогрессирования заболевания на КТ грудной клетки выявляются нарастание и консолидация единичных участков снижения прозрачности легочной ткани, нарастание волокнистых структур и фиброзных узелков.
Признаки вирусной пневмонии при КТ ОГК:
???? чаще двусторонняя пневмония (у 55 % пациентов с подтвержденной КВИ);
???? симптом «матового стекла» — уплотнение легочной ткани (встречается приблизительно у 65,5 % пациентов с подтвержденной КВИ);
???? участки консолидации округлой формы или, простыми словами, снижение прозрачности легочной ткани округлой формы;
???? «симптом булыжной мостовой» — это утолщение междольковых перегородок;
???? возможны остаточные фиброзные изменения в легких после выздоровления.
Источник фото: yandex.ru
В ряде стран диагноз Covid-19 ставят по характерным признакам на КТ до результатов теста на новый коронавирус или тест вовсе не выполняется. КТ органов грудной клетки не панацея. Помним, что у Covid-19 есть инкубационный период, когда на КТ лёгкие будут без изменений, и продромальный период, когда у пациента появились жалобы (чаще начинается с повышения температуры, першения в горле) и нет еще признаков изменений в легких. Центры по контролю и профилактике заболеваний делают акцент на том, что симптомы КВИ обычно появляются в период от 2 дней до 2 недель от момента попадания нового коронавируса (SARS-CoV-2 ) в организм.
Важно: КТ-признаки КВИ сходны с КТ-признаками других вирусных пневмоний. Особенно похожи пневмонии одного семейства вирусов. Другими словами, пневмонии при SARS, MERS.
Теперь сравним «вредность» разных видов рентген-исследований. Я взяла данные из методических рекомендаций № 0100/1659-07-26, которые утвердил Роспотребнадзор в 2007 году. Это средние показатели эффективных доз. Как правило, чем новее оборудование в рентген-кабинете, тем меньшую дозу облучения мы получаем.
Узнать точное количество милизиверт или микрозиверт (дозу облучения или эффективную дозу облучения) можно в заключении к исследованию. Если доза облучения не указана или вы не нашли точные цифры в заключении, лучше узнать дозу облучения у врача.
Источник фото: www.origo.hu
В настоящее время в каждом рентгеновском аппарате или компьютерном томографе есть встроенный дозиметр, который считает эффективную дозу (сразу после исследования).
???? Если сделать РФО (рентгенфлюорограмму) грудной клетки на пленочном аппарате — 0,5 мЗв за одну процедуру, на цифровом — 0,05 мЗв за одну процедуру.
???? Если сделать рентгенограмму грудной клетки на пленочном аппарате и на цифровом, то 0,3 мЗв за одну процедуру и 0,03 мЗв за одну процедуру соответственно.
???? Если сделать КТ грудной клетки — 2-3 мЗв за одну процедуру.
Берегите себя и свое здоровье! Ждем конца пандемии!
Источник фото: www.politico.eu
Если статья понравилась — ставьте ???? и подписывайтесь на канал, чтобы не пропустить следующую ???? Поделитесь своим личным опытом приема фенибута в комментариях ниже ????
Источник
Коронавирусная инфекция прежде всего поражает лёгкие, начиная с горла и переходя по дыхательным путям к жизненно важному органу. Узнаем, как выглядят лёгкие при коронавирусе на рентгене и в чем отличия COVID-19 от пневмонии.
Как коронавирус выглядит на рентгене?
COVID-19 поражает лёгкие. В плевральной полости вокруг органа дыхания накапливается жидкость и он увеличивается в размерах. Лёгочная ткань покрывается рубцами, и из-за этого человеку становится трудно дышать, так как часть органа разрушается и кислороду трудно попасть в кровь.
При рентгеновском излучении лёгких, поражённых коронавирусной инфекцией, наблюдаются затемнения в нижней части органа (на снимке обозначаются белыми пятнами). Пятна называются симптомом “матового стекла”. На рентгене видны пятна, которые обуславливаются наличием жидкости в лёгких.
Симптом “матового стекла” в легких
Симптом “матового стекла” проявляется у больных на фоне поражения лёгких вирусом. Так как дыхательный орган подвергается серьёзным изменениям, в нём появляются зоны повреждений.
Снижается плотность лёгочной ткани. В поражённом участке проявляется умеренно-сниженная воздушность, главным признаком выступает видимость сосудов лёгких и стенок бронхов.
Заметить данный симптом на рентгене сложно, поэтому требуется дополнительно сделать компьютерную томографию.
Типичные признаки проявления симптома “матового стекла”:
- стенки и структура бронхов чётко проглядываются;
- видны затемнения;
- сохраняется сосудистый рисунок;
- повышается прозрачность лёгочной ткани.
Причины, при которых встречается данный симптом:
- отёк лёгких;
- пневмонии, вызванные вирусными частицами;
- хронические заболевания лёгочных тканей;
- синдром дыхательных расстройств;
- системные заболевания соединительной ткани;
- сердечная недостаточность в стадии альвеолярного отёка лёгких;
- кровотечения из лёгочных сосудов.
Ниже представлены фото, как выглядит симптом “матового стекла” на рентгене и компьютерной томографии:
Как проявляется поражение легких при коронавирусе?
Типичные проявления нарушений органа дыхания при коронавирусной инфекции:
- в лёгких накапливается жидкость и постепенно занимает всё большую площадь;
- поражаются стенки сосудов и клеток крови в лёгких;
- видны затемнения по типу “матового стекла” различного размера, сопровождающееся уплотнением перегородок между альвеолами – пузырями, где капилляры органа обогащаются кислородом;
- в лёгких образуется рубцовая ткань, называющаяся “фиброзом”, вследствие чего снижается растяжимость и эластичность ткани.
Отличия пневмонии от коронавируса?
Пневмония – это воспаление лёгких, которое провоцируется бактериями. Обычная пневмония развивается, когда в органах дыхания скапливается мокрота, поэтому начинается нарушение вентиляции органа и размножаются микроорганизмы.
При пневмонии поражается только часть лёгких, а при коронавирусной инфекции страдает весь орган, он заполняется жидкостью и перестаёт снабжаться кислородом.
Пневмонию, в отличие от коронавируса, можно вылечить антибиотиками, уничтожив возбудителя.
При пневмонии, на рентгеновском снимке легких, видны следующие признаки:
- в разных частях органа находятся очаги затемнения, имеющие неровные контуры и размер 3-12 мм;
- различаются тени по внешнему виду (овальные, кольцевидные, круглые), интенсивности цвета – чем темнее будет пятно, тем сильнее патологический процесс;
- если поражены лимфатические узлы и нарушено кровоснабжение органа, может быть заметно изменение корней лёгких, если поражена плевра – видны нарушения в рисунке куполов диафрагмы.
На рентгеновском снимке пневмония выглядит следующим образом:
Пневмония может развиваться в течение нескольких недель, а инкубационный период COVID-19 составляет 2-5 суток.
Чем отличается атипичная пневмония от коронавируса?
Атипичная пневмония вызвана воздействием микроорганизмов (микоплазм, хламидий, легионелл), являющихся нехарактерными для пневмонии. Также её называют острым респираторным синдромом. Болезнь первоначально проявляется интоксикацией:
- тошнотой;
- повышением потоотделения;
- слабостью;
- учащённым сердцебиением.
Не всегда больного беспокоит кашель. Высокая температура может сохраняться в течение длительного времени. Ещё одна особенность атипичной пневмонии – увеличение числа лейкоцитов в единице объёма крови, который можно определить, сдав анализ.
При атипичной пневмонии легких на рентгеновском снимке видны затемнения:
- мелкоочаговые – не более 3 мм;
- среднеочаговые – не более 7 мм;
- крупноочаговые – не более 12 мм;
- фокусные – более 12 мм.
Атипичная пневмония на рентгеновском снимке:
COVID-19 отличается от атипичной пневмонии тем, что сопровождается прежде всего лёгочными проявлениями. Симптомы обоих заболеваний могут совпадать – повышение температуры, насморк и боль в горле.
Атипичную пневмонию можно вылечить Тетрациклином, Ципрофлоксацином или макролидами. Но при COVID-19 эти средства не эффективны.
Отличие вирусной пневмонии от коронавируса?
Вирусная пневмония отличается от коронавируса более лёгким течением болезни. Распространёнными возбудителями вирусной пневмонии являются вирусы группы A и B, аденовирусы и вирусы парагриппа.
Как и при простой пневмонии, при вирусной форме заболевания, на рентгене видны такие же признаки поражения легких:
- затемнения;
- тени разной формы и размера;
- изменение корней легких.
Вирусная пневмония на рентгеновском снимке выглядит следующим образом:
Коронавирус отличается от вирусной пневмонии данными признаками:
- быстро развивается тяжёлая форма патологии, вирусная пневмония даже при неутешительных прогнозах оставляет шансы на выздоровление;
- коронавирус сопровождается учащённым сухим кашлем, если поражены оба лёгких, выделяется мокрота;
- плохо сбивается температура, при вирусной форме пневмонии по утрам температура уменьшается.
Самостоятельно отличить коронавирус от воспаления лёгких невозможно.
Коронавирусная инфекция оказывает разрушающее действие на легкие. Поэтому при ухудшении самочувствия, нужно обратиться за медицинской помощью. Такой подходит значительно увеличивает шансы на выздоровление.
Источник
Рентгенограмма грудной клетки до сих пор остаётся «золотым стандартом» диагностики большинства патологий дыхательной системы.
Пневмония не является исключением, признаки патологии несложно обнаружить на снимке. Рентген важен для постановки точного диагноза, а также играет ключевую роль в дифференциальном исследовании. Важно иметь общее представление как выглядит пневмония у взрослых и детей.
Рентген снимок атипичной пневмонии
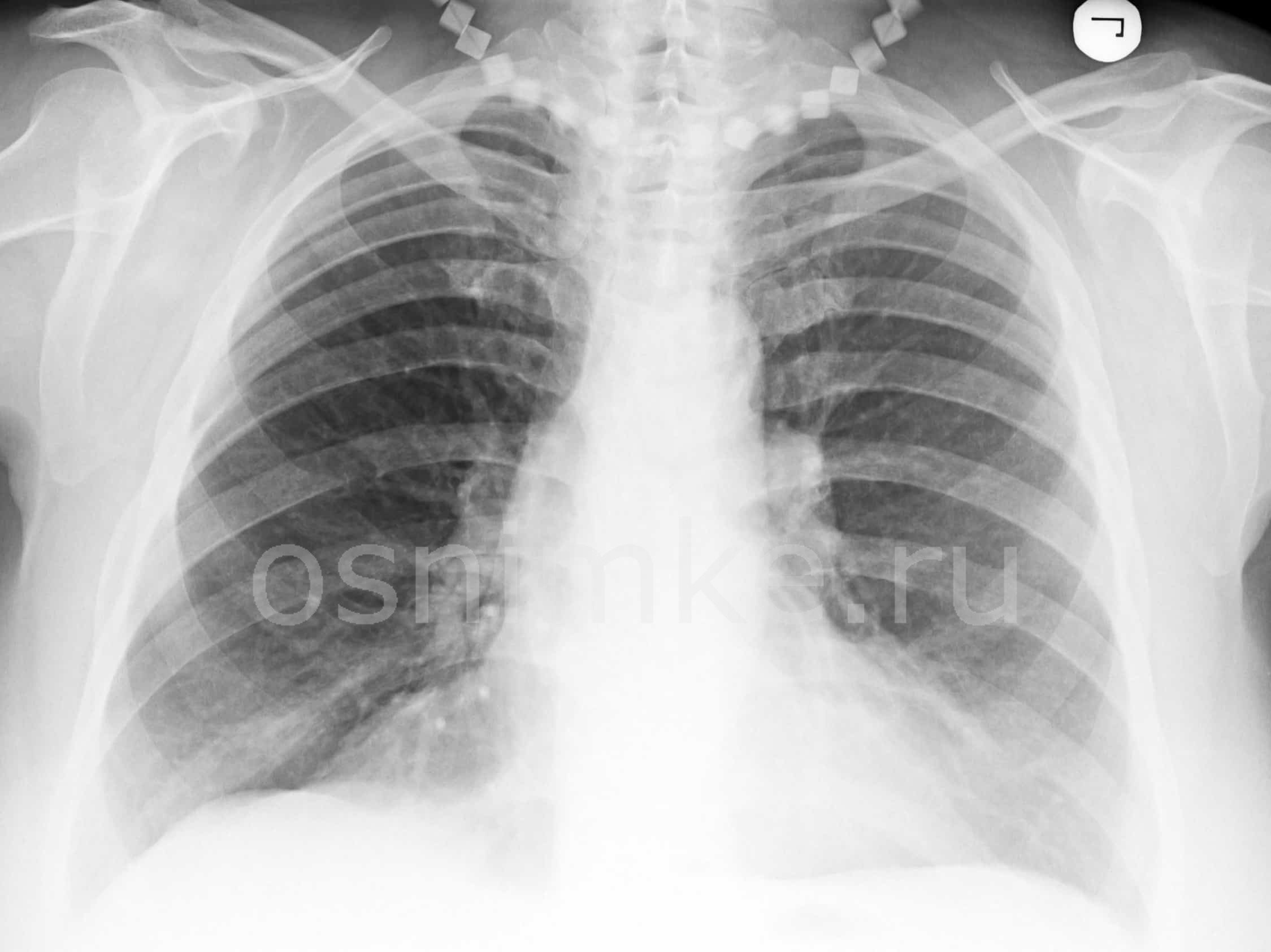
Атипичная пневмония — собирательный термин, включающий инфекционно-воспалительные поражения тканей лёгких. Причинами являются нехарактерные возбудители — микоплазма, хламидия, легионелла, вирусы. Воспаление лёгких протекает с повышением температуры, одышкой, общим недомоганием.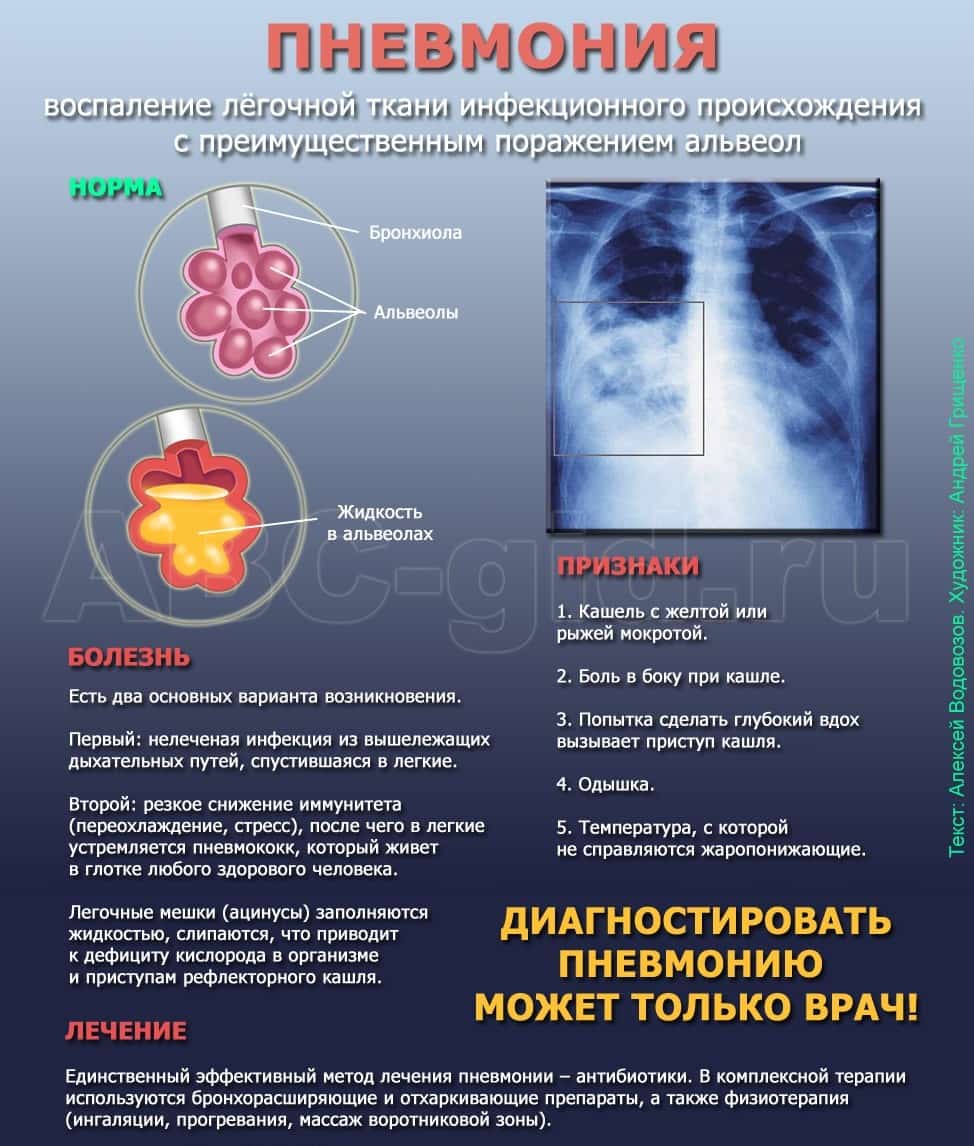
Диагностировать патологический процесс можно при помощи рентгена. Так, для микоплазменной формы характерна неоднородная инфильтрация лёгочной ткани, она может определяться слабо или быть среднеинтенсивной.
При легионеллезной, на снимке видно уплотнения (инфильтраты) округлой формы, локализующиеся на поверхности одной доли лёгкого. В ряде случаев наблюдается слияние инфильтратов.
У 25% пациентов одновременно с пневмонией определяется плеврит, с незначительным скоплением секрета в плевральной полости.
 Правосторонняя бронхо- пневмония
Правосторонняя бронхо- пневмония
Практически невозможно отличить пневмонию Legionella от других, основываясь на таком методе обследования. Присутствие легионеллы или хламидии подтверждается серологическим анализом крови.
Отдельное внимание стоит уделить воспалению неинфекционной этиологии. Одна из таких форм — инфаркт-пневмония, развивающаяся на фоне тромба, попавшего из лёгочной артерии в лёгкое. На рентгеновском изображении выступает как очаговое поражение с относительно чётким контуром.
Другой тип неинфекционного воспаления лёгочной ткани — аспирационный. Причиной выступает содержимое пищеварительного тракта, попавшее в дыхательные пути. Этот тип патологии характеризуется многообразием симптомов, которые имитируют различные заболевания лёгких.
Как правило, на снимке однородный очаг, контуры относительно чёткие. С целью контроля лечения аспирационной пневмонии рекомендуется проходить повторный рентген.
Как выглядит заболевание на рентгеновском снимке
Признаки воспаления лёгких на снимке называют «затемнениями», отображаются они белым цветом, поскольку само изображение является негативом.
Пятна и рентген-признаки:
- До 3 мм — мелкоочаговые.
- До 7 мм — среднеочаговые.
- До 12 мм — крупноочаговые.
- От 12 мм и более — фокусные.
Пневмония на снимке, в частности затемнения, характеризуются следующим образом:
- Распространённые. Визуализируют в пределах одного сегмента.
- Субтотальные. Затемнение большей части поля органа или нескольких сегментов.
- Тотальные. Патологический процесс охватывает всю область лёгочной ткани.
 Сильная пневмония слева
Сильная пневмония слева
Дифференциация пневмонии от других патологий лёгких
Важным этапом постановки диагноза остаётся отличие её от других заболеваний лёгких, коронавируса. Так, при бронхите будет отсутствовать затемнение на снимке, вместо этого — усиление лёгочного рисунка.
 Усиление лёгочного рисунка
Усиление лёгочного рисунка
В случае присутствия инородного тела, наблюдается затемнение с чёткими краями, локализующееся в нижней доле лёгкого. Спутать с воспалением типичного характера сложно.
При плеврите, на снимке скопление экссудата в поражённой области. Плеврит выступает в качестве осложнения недолеченной пневмонии.
При пневмотораксе присутствует характерный уровень жидкости. На снимке отображается как просветление, лёгочный рисунок не просматривается.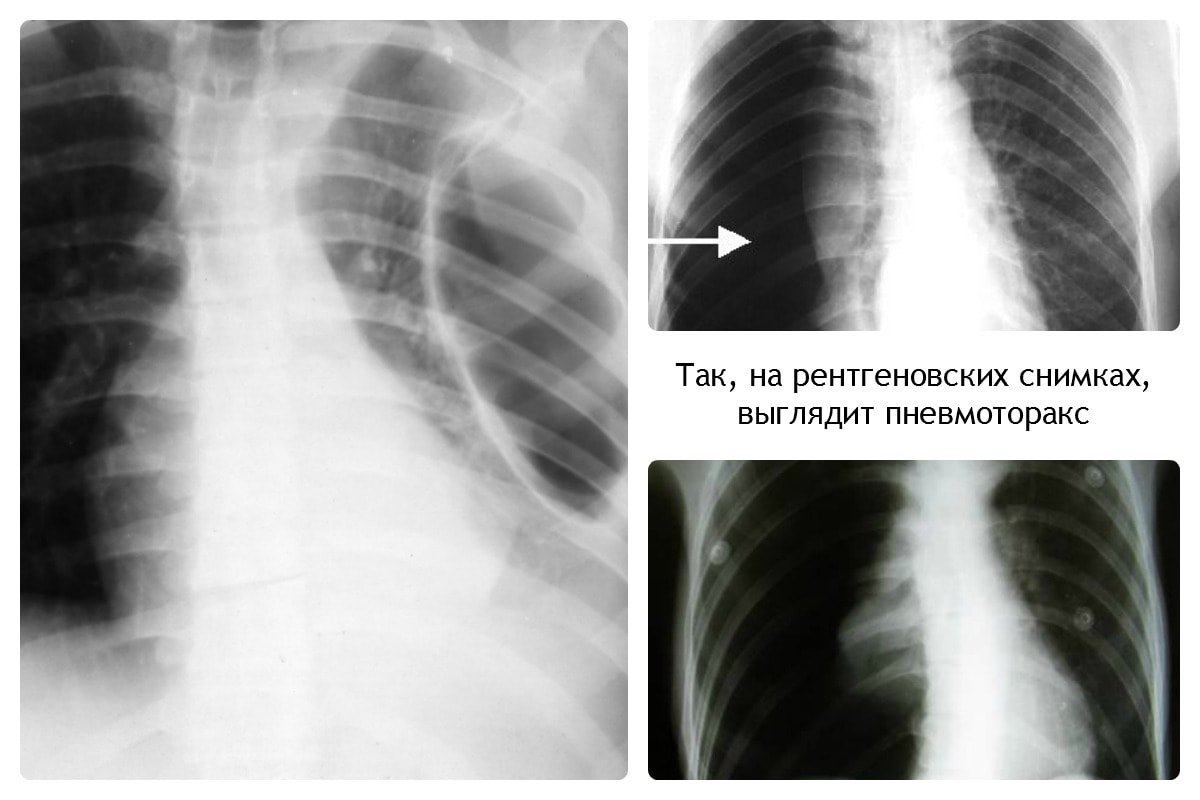
Рентгеновский снимок является основным обследованием, а в случае необходимости назначается компьютерная томография.
Пневмония на детских рентген-снимках
Пневмония на рентгенограмме у пациентов детского возраста не имеет выраженных отличий от взрослых, патология также характеризуется очагами просветления и затемнения. У детей в воспалительный процесс вовлекаются нижние отделы лёгких.
Рентгенография показывает следующее:
- очаговые затемнения диаметром 1-2 мм;
- увеличение внутригрудных лимфоузлов;
- деформация и усиление лёгочно-сосудистого рисунка;
- повышенная плотность затемнения (запущенная патология);
- в области патологического очага изменяется структура и размер лёгочного корня.

Хоть общая картина детского рентгена не различается от взрослого, некоторая разница имеется. Первое — повышенная реактивность функций иммунной системы. Поэтому даже незначительный инфильтрат способен спровоцировать воспалительную реакцию на обеих долях лёгкого.
При постановке диагноза ребёнку можно ошибиться, что связано с небольшим объёмом лёгочной ткани и повышенным присутствием лёгочного рисунка.
Можно ли не проводить рентгенографию при воспалении лёгких? Действительно, диагностика при подозрении на пневмонию не является обязательным исследованием. Но отказ от рентгенограммы не даст врачу установить диагноз, а следовательно — назначить адекватное лечение. Альтернативными методами диагностики являются КТ и МРТ.
Рентгенография при COVID-19. Опыт ГКБ №40 ДЗМ (Коммунарка)(видео)
Источник


