Карта сестринского процесса при пролежнях
Этап: Обследование пациента.
Субъективные данные (жалобы пациента)
— Боли или жжение в области поражения кожного покрова.
— Зуд кожи в результате педикулеза.
— Чувство неловкости из-за неприятного запаха, исходящего от стомы или тела.
— Трудность или невозможность самостоятельно сменить положение тела.
— Трудность или невозможность в осуществлении личной гигиены самостоятельно.
— Частые падения при передвижении.
Объективные данные: (осмотр пациента)
— Положение в постели.
— Визуальный осмотр кожных покровов в складках, местах появления пролежней.
— Состояние нижних конечностей.
Факторы риска, приводящие к появлению проблем, связанных с осуществлением гигиены и передвижения.
1. Некачественный уход за тяжелобольными.
2. Пациенты с избыточной массой тела.
3. Пациенты с недержанием мочи.
4. Истощенные пациенты.
5. Пациенты с ОНМК, травмами.
7. Пациенты с повышенным АД и температурой.
Возможные сестринские диагнозы:
— Дефицит знаний о личной гигиене.
— Высокий риск развития пролежней.
— Пролежни 1,2,3 степени.
— Зуд кожи в результате педикулеза.
— Риск появления травмы в результате падения.
Сестринский диагноз: Высокий риск развития пролежней. Цели:
Краткосрочные: У пациента не образуются пролежни за 3 дня пребывания в стационаре. Долгосрочные: У пациента не будет пролежней за все время пребывания в стационаре.
Характер сестринских вмешательств:
1. Ежедневно проводить осмотр мест возможного появления пролежней.
2. Положить пациента на функциональную кровать и противопролежневый матрац.
3. Менять положение пациента через каждые 2 часа.
4. Проводить смену нательного и постельного белья ежедневно и по мере загрязнения.
5. Использовать поролоновые круги. Валики, подушки.
6. Следить за состоянием кожи в местах появления пролежней.
7. Кожу обмывать прохладной водой с жидким мылом, промокать мягким полотенцем, легко массажируя.
8. Обеспечить прием жидкости до 1,5 литров в сутки.
9. Обеспечить белковую пищу (до 120 гр в сутки).
10. Проводить туалет НПО после каждого акта дефекации и мочеиспускания.
11. Обучить родственников методам ухода для профилактики пролежней.
Сестринский диагноз: Нарушение целостности кожного покрова (пролежни ) 1
Степени.
Цели:
Краткосрочные: Пролежень уменьшится через 3 дня с помощью лечения. Долгосрочные: У пациента не будет пролежней за время пребывания в стационаре.
Характер сестринских вмешательств:
1. Менять положение пациента через каждые 1,5 -2 часа.
2. Менять нательное и постельное белье по мере загрязнения.
3. Расправлять складки на простыне и другом белье.
4. Подкладывать круги и валики.
5. Обрабатывать чистую кожу 10% раствором камфарного спирта.
6. Провести беседу с родственниками о способах профилактики пролежней.
Сестринский диагноз: Нарушение целостности кожного покрова (пролежни) 2
Степени.
Цели:
Краткосрочные: У пациента начнет восстанавливаться кожный покров через 3 дня при
помощи лечения.
Долгосрочные: У пациента не будет нарушения целостности кожного покрова во время.
Характер сестринских вмешательств:
1. Исключить давление на пораженный участок при помощи поролоновых валиков.
2. Ежедневно орошать место пролежня раствором натрия хлорида.
3. Ежедневно менять асептическую повязку с активированным углем на месте повреждения.
4. Использовать мазь «Солкосерил».
5. Своевременно менять нательное и постельное белье.
6. Осматривать все участки возможного появления пролежней.
7. Обучить родственников комплексу мероприятий по уходу и профилактики пролежней.
8. По назначению врача применять лекарственные средства и лечебные повязки.
9. Обеспечить применение физиотерапевтических процедур (УФО, УВЧ).
Сестринский диагноз: Нарушение целостности кожного покрова (пролежни) 3
Степени.
Цели:
Краткосрочные: У пациента уменьшится объем поражения кожи с.. .см до….см через 3 дня при помощи лечения.
Долгосрочные: У пациента восстановится целостность кожных покровов к моменту выписки из стационара.
Характер сестринских вмешательств:
1. Исключить давление на пораженный участок при помощи поролоновых валиков.
2. Ежедневно орошать место пролежня раствором натрия хлорида.
3. Ежедневно менять асептическую повязку на месте повреждения.
4. Своевременно менять нательное и постельное белье.
5. Проводить дезодорирование помещения, применять воздушные фильтры.
6. Психологически поддерживать пациента.
7. Обучить родственников комплексу мероприятий по уходу за пациентом.
8. Хирургическое лечение и применение мазей по назначению врача.
9. Введение лекарственных средств ( «Солкосерил» в/и или в/в, лечебные повязки с применение солкосерил — геля или солкосерил -мази).
Сестринский диагноз: Риск появления опрелостей у тяжелобольных пациентов. Цели:
Краткосрочные: Опрелости не появятся при помощи ухода и лечения.
Долгосрочные: В результате обучения родственников, у пациента не будет опрелостей.
Характер сестринских вмешательств:
1. Обеспечить соблюдение личной гигиены.
2. Обеспечить обработку мест образования опрелостей (теплой водой, присыпкой или детским кремом — 2 раза в день).
3. Обеспечить смену нательного и постельного белья по необходимости.
4. Обучить пациента и его родственников правилам ухода за кожным покровом в складках.
Сестринский диагноз: Высокий риск падения, связанный с нарушением
Двигательной функции.
Цели:
Краткосрочные: Риска падения и получения травм не будет в связи с помощью медсестры. Долгосрочные: Пациент не получит травмы в результате падения за время пребывания в стационаре.
Характер сестринских вмешательств:
1. Выяснить двигательный потенциал пациента и использование им вспомогательных средств (трость, костыли, ходунки, кресло).
2. С пути движения пациента убрать все предметы, мешающие передвижению.
3. Включить верхний и боковой свет в комнате, коридоре, туалете, душевой.
4. Создать возможность ночного освещения.
5. Обеспечить возможность максимального комфорта пациенту при пользовании индивидуальными предметами (тумбочка, до которой легко дотянуться, судно на специальной подставке).
6. Поддерживать пациента при передвижении его к месту назначения.
7. Исключить передвижение пациента по мокрому полу.
8. В ночное время обеспечить пациента судном или мочеприемником.
9. В определенных случаях (головокружение, слабость) осуществлять кормление пациента и выполнение гигиенических мероприятий в палате.
Сестринский диагноз: Зуд кожи в результате педикулеза. Цели:
Краткосрочные: Зуд кожи прекратится через 1 сутки с помощью лечения. Долгосрочные: Пациента не будет беспокоить зуд кожи во время пребывания в стационаре.
Характер сестринских вмешательств:
1 .Морально подготовить пациента, объяснить необходимость проведения процедуры и ее последовательность.
2. Провести обработку головы пациента одним из средств для борьбы с педикулезом.
3. Провести беседу с пациентом о правилах личной гигиены.
Рекомендуемые страницы:
Воспользуйтесь поиском по сайту:
Источник
Мероприятия по уходу и контролю за пролежнями относятся к сестринскому персоналу, это регламентируется ГОСТом Р 56819-2015, в котором сообщается о ежедневном учете состояния пролежней :
Целесообразно в стационарной карте больного вклеивать или ввести в автоматизированной системе лист ежедневной сестринской оценки риска развития и стадии пролежней, рекомендуется вменить данную процедуру в обязанности медицинских сестер, осуществляющих уход за больным. Проведенные противопролежневые мероприятия необходимо регистрировать в Карте сестринского наблюдения за пациентами с пролежнями.
Лист наблюдения включает : риск оценки образования пролежней (определяется на основе состояния пациента, чем тяжелее и нестабильнее пациент, тем выше риск образования пролежней; состояние определяется на основании шкал), мероприятия ухода(положения пациента, гигиенические процедуры, массаж и пр.) и контроля (количество введенной/выпитой жидкости, количество съеденной пищи и пр.).
В карту также могут быть включены фотографии стадий состояния пролежней или изменения кожных покровов, это необходимо для дифференциальной диагностики и более подробному контролю. Фотофиксация должна сопровождаться черно-белым шаблоном для дальнейшей компьютерной обработки к балансу белого. Примечательно то, что фотографии, сделанные против источника света будут исключены, поскольку ГОСТом утверждено только прямое или боковое освещение объекта.
Создание эффективной карты сестринского наблюдения за пролежнями осуществляется с помощью отраслевого стандарта «Протокола ведения больных. Пролежни» и ГОСТа Р 56819-2015. Эти документы предупреждают нас, что для осуществления ежедневного ведения сестринской карты пролежней, необходимо взять добровольное согласие у пациента, или его законного представителя в письменном виде (на основании 20 статьи закона «Об основах охраны здоровья граждан в Российской Федерации» ).
Кого можно подключить к уходу за пациентом?
К выполнению процедур по уходу за пролежнями можно подключить младших медсестер, поскольку в профстандарт этих работников включены манипуляции по перемещению пациентов в постели, смене белья. Сиделки тоже имеют право оказывать уход за пролежнями тяжелобольным пациентам, выполняя как простые манипуляции по смене положения и гигиене, так и более специализированные, например выполнение врачебных назначений на дому. Изучить законодательные основы ухода можно в материале о правовых аспектах ухода за тяжелобольными пациентами.
Родственники и близкие пациенту люди тоже могут участвовать в уходе за пациентом, предотвращая появление пролежней прежде всего — в домашних условиях, однако для этого стоит обучить родственников навыкам ухода на пациентом и обучить обеспечивать инфекционную безопасность.
Простейшим манипуляция самоухода можно обучить способных к этому пациентов, также это поможет только в тех случаях, если желание пациента реализовать самоуход не приводит к непреднамеренному вреду.
Выводы : карта сестринского наблюдения за пролежнями ведется ежедневно (лист добровольного согласия — единоразово) — оба документа вклеиваются в историю болезни (или вводятся в электронном формате). Мероприятия по уходу регламентируются ГОСТом Р 56819-2015. К уходу за пациентами можно подключить младший медицинский персонал, или близких людей, ухаживающих за пациентов на дому.
Источник
| Таблица 1. Стадии пролежней | ||
| Стадия | Признаки | Сестринские вмешательства |
| 1 — стадия пятна | стойкая гиперемия, не проходящая после сдавливания; целостность кожи не нарушена | · обработка мазью солкосерил, эрол для заживления кожи; · гелевые биокклюзионные повязки (комфил-плюс) для поддержания необходимой влажности кожи, уменьшения трения; · солкосерил внутримышечно или внутривенно (по назначению врача) |
| 2 стадия — пузырей | на фоне стойкой гиперемии — поверхностное нарушение целостности кожи с отслойкой эпидермиса | · обработка краев пузырей бриллиантовым зеленым; · промывание пролежня большим количеством физ. раствора или дистиллированной водой; · биокклюзионные повязки с солкосерилом для улучшения процессов регенерации, системное лечение солкосерилом (по назначению врача) |
| 3 стадия — язв | Полное разрушение (некроз) всех слоев кожи, формирование язвы с жидкими выделениями | · хирургическое удаление некротизированной ткани; · повязки на рану; · обезболивание; · ферментные мази, повязки (ируксол, мультиферм); · системное лечение солкосерилом (по назначению врача) |
| 4 стадия | Поражение всех слоев мягких тканей вплоть до кости | •см. 3 стадию |
Сестринские вмешательства по профилактике пролежней
Если вовремя начать – в 95 % можно избежать:
1. Уменьшить давление на участки костных выступов:
o использовать противопролежневый матрац, исключить неровный матрац или щит;
o использовать бельё без грубых швов, пуговиц, застёжек и заплат; регулярно расправлять складки на нательном и постельном белье;
o менять загрязнённое бельё по мере загрязнения;
o стряхивать с простыни крошки после кормления пациента;
o менять загрязнённое бельё по мере загрязнения;
o каждые 2 часа (даже ночью) менять положение тела пациента с учетом формы заболевания;
o применять подушки, валики из поролона под суставы;
o поощрять пациента изменять положение тела в постели с помощью приспособлений, в кресле- каталке (наклоны вперед, приподнимание, опираясь в ручки кресла).
2. Исключить трение кожи и сдвиг тканей:
o правильно размещать пациента в постели: применять упор для стоп, исключать «сползание» подушек;
o правильно перемещать пациента, приподнимая или перекатывая;
o осторожно менять загрязненное белье, подставлять и убирать судно;
o заменить пластырь специальными повязками, клейкими лентами;
o исключить массаж над костными выступами.
3. Проводить оценку состояния кожи:
o осматривать ежедневно, особенно в зонах риска;
o при сухости кожи применять увлажняющий крем, особенно в местах костных выступов;
o при потливости использовать присыпку.
4. Обеспечить качественный гигиенический уход за телом пациента:
o не менее трёх раз в день (при необходимости чаще) обмывать или обтирать кожу тёплой водой с использованием мыла, махрового полотенца;
o использовать 10 % камфарный спирт, антисептики;
o подмывать пациента после каждого мочеиспускания и дефекации;
o при недержании мочи применять памперсы (смена через каждые 4 часа), для мужчин – наружные мочеприёмники.
5. Следить за состоянием постели и нательного белья:
o исключить неровный матрац или щит;
o не применять бельё, с грубыми швами, пуговицами, застёжками, заплатами;
o регулярно расправлять складки на нательном и постельном белье;
o стряхивать крошки после кормления пациента;
o менять загрязнённое бельё по мере загрязнения.
6. Обеспечить пациента адекватным питанием и питьем:
o достаточное количество белка – не менее 120г (мясо, рыба, молочные продукты);
o жидкости не менее 1,5 л в сутки (при отсутствии противопоказаний).
7. Обучить родственников уходу за пациентом.
Опрелости
Опрелости — воспаление кожи в области кожных складок по причине загрязнения ее секретом потовых, сальных желёз и выделениями пациента.
Факторы риска:
· повышенная потливость пациента;
· жаркий микроклимат в помещении;
· наличие у пациента недержания мочи и /или кала;
· некачественный гигиенический уход за кожей пациента.
Места возможного образования опрелостей:
· под молочными железами у женщин;
· паховые складки;
· подмышечные впадины;
· паховые складки
· межпальцевые промежутки;
Дата добавления: 2016-11-23; просмотров: 5204 | Нарушение авторских прав | Изречения для студентов
Читайте также:
Рекомендуемый контект:
Поиск на сайте:
© 2015-2020 lektsii.org — Контакты — Последнее добавление
Источник
1. Оценивайте состояние пациента на наличие возможного образования пролежней не менее 1 раза в день по одной из шкал.
2. Необходимо избегать длительного нарушениякровообращения в местах, возможного образования пролежней. Для этого: а) каждые 2 часа меняйте положение пациента в постели, если нет противопоказаний, осматривайте места возможного образования пролежней; б) лучше использовать низкое положение Фаулера (угол наклона не более 30°), для уменьшения давления на кожу в области копчика и крестца, исключая сползание с подушек, изголовье следует приподнимать для выполнения каких-либо манипуляций; в) следите за удобным положением пациента в постели в соответствии с правилами биомеханики; г) изголовье следует приподнимать для выполнения каких-либо манипуляций; д) следите за удобным положением пациента в постели в соответствии с правилами биомеханики; е) правильно перемещайте пациента в постели, приподнимая его, избегая трения и сдвига тканей; ж) исключите контакт кожи с жесткой частью кровати; з) для наиболее удобного положения пациента, при котором вес тела распределяется равномерно, используйте специальные приспособления и кровати с противопролежневыми матрацами различной конструкции, валики для рук и ног (вместо валиков можно использовать обычные подушки), подставки под стопы; и) не используйте неровные матрацы и щиты; к) используйте поролон в чехле вместо ватно-марлевых и резиновых кругов; л) поощряйте пациента изменять положение в постели с помощью специальных приспособлений, поручней; м) не допускайте непрерывного сидения в кресле или инвалидной коляске, советуйте ослаблять давление на ягодицы каждые 15 минут, наклоняясь вперед, в сторону, приподнимаясь, опираясь на ручки кресла.
правильно перемещайте пациента в постели, приподнимая его, избегая трения и сдвига тканей; н) исключите контакт кожи с жесткой частью кровати; о) для наиболее удобного положения пациента, при котором вес тела распределяется равномерно, используйте специальные приспособления и кровати с пропгвопролежневыми матрацами различной конструкции, валики для рук и ног (вместо валиков можно использовать обычные подушки), подставки под стопы; п) не используйте неровные матрацы и щиты; р) используйте поролон в чехле вместо ватно-марлевых и резиновых кругов; с) поощряйте пациента изменять положение в постели с помощью специальных приспособлений, поручней; т) не допускайте непрерывного сидения в кресле или инвалидной коляске, советуйте ослаблять давление на ягодицы каждые 15 минут, наклоняясь вперед, в сторону, приподнимаясь, опираясь на ручки кресла.
3. Проверяйте состояние кожи, осматривая ее ежедневно. При сухости истюльзуйте увлажняющие питательные кремы, особенно в местах возможных будущих пролежней. Там, где кожа особенно потеет, применяйте подсушивающие присыпки. Используйте защитные кремы. Не делайте массаж в области выступающих костных участков, так как можно нарушить целостность кожи.
4. Следите за чистотой кожи. Не менее двух раз в день (при необходимости можно чаще) обмывайте или обтирайте кожу теплой кипяченой водой, особенно тщательно — места возможного образования пролежней, используя мягкое или жидкое мыло, 10% раствор камфорного спирта, раствор салицилового спирта. В домашних условиях пользуются раствором водки или раствором тройного одеколона, разведенным столовым уксусом. При недержании мочи можно использовать памперсы для взрослых пациентов, своевременно меняя их (не реже чем через 4 часа). Мужчинам можно применять наружные мочеприемники. При недержании кала параллельно со сменой белья подмывайте пациентов. Предохраняйте кожу пациента от возможности получения ссадин, расчесов, от раздражающих пластырей.
5. Следите за состоянием постельного и нагельного белья пациентов (это можно делать при перемене положения пациента): а) своевременно меняйте мокрое загрязненное белье; б) не используйте белье, имеющее грубые швы, застежки, пуговицы на стороне, обращенной к пациенту; в) регулярно расправляйте складки на белье; г) стряхивайте крошки с постели после каждого приема пищи.
6. Обучите родственников или других лиц, осуществляющих уход за пациентом, технике правильного перемещения его в постели, использованию приспособлений, советуйте регулярно изменять положение тела (каждые 2 часа), правильно осуществлять питание и адекватный прием жидкости, обращать внимание на признаки пролежней при проведении регулярного осмотра.
7. Контролируйте пищевой рацион пациента (качество и количество употребляемой пиши). В рационе должно быть достаточное количество белковой пищи, витаминов. Обеспечьте достаточное количество потребляемой в сутки жидкости (не менее 1,5 л), если нет показаний для ее ограничения.
8. Максимально расширяйте активность пациента, побуждайте его изменять положение, ходить с помощью перекладин, поручней и других приспособлений.
Пролежень — это всегда серьезная проблема для самого пациента, его родственников и
медицинского персонала.
Наличие пролежней оказывает на пациента психологически неблагоприятное воздействие. Пациенты с ясным сознанием переживают наличие у себя пролежней как дополгоггельный недуг, которого могло и не быть. Одним очень тягостно понимать, что только из-за пролежней выздоровление затягивается. Для других факт наличия пролежней служит неоспоримым доказательством, что дела их очень плохи, и переубедить их бывает нелегко. Многие из них не могут потерпеть неприятные ощущения или боль от пролежней. Они самостоятельно снимаю повязки, расчесывают раны, что затягивает процесс заживления.
Нужно попытаться убедить пациента, что от него много зависит в процессе лечения. Именно беседы медперсонала с пациентом снижают у него чувство тревоги.
Уход за пролежнями и их лечение в зависимости от стадии
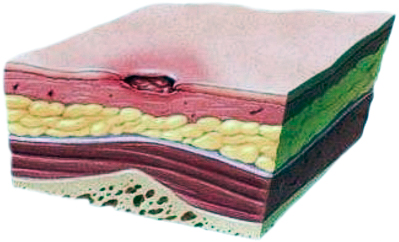
1 стадия. Признаки: появление участков стойкой гиперемии, не проходящей после прекращения даления. Тактика, лечение: биооклкшюнные повязки с солкосерилом; солкосерил, мазь, солкосерил в/м, в/в. Обработка 10% раствором перманганата калия (смазывание бриллиантовым зеленым, камфорным спиртом крайне нежелательно).
2 стадия. Признаки: сохранение стойкой гиперимии. Отслойка эпидермиса. Появление пузырьков. Тактика, лечение: Перед обработкой пролежня: дезодорирование раны при помощи салфеток с активированным углем, хлорафилла, дезодорирование помещения при помощи дезодоранта, содержащего хлорофилл; применение воздушных фильтров для освежения воздуха; промывание пролежня большим количеством физраствора или большим количеством стерильной воды. Не пользуйтесь фурацилином или перманганам калия, биооклюзизная повязка с солкосерилом-желе; системная терапия солкосерилом.
3 стадия: Стадия: полное разрушение кожного покрова на всю толщину, появление язвы. Тактика, лечение: дезодорирование раны и помещения; общая анестезия (местная не применяется, т.к. инфекции «продвигают'» возбудителей инфекпки еще глубже; хирургическое лечение: вскрытие полости с последующей дезинфекцией и удалением омертвевших тканей. Для удаления некротических тканей применяется ферментативное очищением раны (ируксол — мазь); применение по назначению врача солкодерила в/м иди в/в, местно в виде геля; закрытие раны бнооклюзивными повязками (из-за высокой микробной обсемененности воздуха), можно нсгользовать готовые повязки, содержащие хлорофилл, солкосерил — желе, — мазь.
4 стадия. Признаки: поражение всех мягких тканей вплоть до кости, развитие некроза, образование полости. Тактика, лечение: повязки с пластинами активированного угля для дезодорации; по возможности закрепление повязки бумажной, липкой лентой, а не клеолом или лейкопластырем; общая анестезия; при неэффективности обезболивания необходима консультация врача; хирургическое лечение; психологическая поддержка пациента и его близких.
Источник