Клиническая ревматологическая больница центр подагры
Подагра
Упоминание о подагре встречается в рукописях, сохранившихся со времён Гиппократа. По современным представлениям, подагра является хроническим заболеванием, связанным с нарушением пуринового обмена, вследствие чего в крови повышается содержание мочевой кислоты, а в тканях откладываются соли этой кислоты – ураты. Основные клинические проявления подагры связаны с развитием подагрического артрита и формированием подагрических узлов (тофусов). Существенное значение в клинической картине подагрического артрита имеет поражение почек, которые являются органами-мишенями при нарушении пуринового обмена. Степень поражения почек в большинстве случаев определяет судьбу больного
Предрасположенность к подагре
Подагра достаточно часто встречающееся заболевание. Заболеваемость подагрой составляет примерно 0,2-0,35 случаев на 1000 населения. Чаще всего заболевание развивается у мужчин в возрасте после 40 лет. У женщин, подагра возникает, как правило, при наступлении менопаузы. У представителей обоих полов приступы подагры могут проявляться и в более раннем возрасте.
Предрасположенность к подагре часто бывает обусловлена генетически. Однако возникновение нарушений пуринового обмена может быть спровоцировано неправильным питанием, злоупотреблением алкоголем, малоподвижным образом жизни, чрезмерными физическими перенагрузками. Развитию тофусов способствуют травмы суставов — именно здесь отложения кристаллов мочевой кислоты скапливаются в первую очередь.
Профилактика подагры
Основным средством профилактики подагры является диета. В первую очередь в рационе необходимо уменьшить количество пищи, при переваривании которой образуется большое количество мочевой кислоты. Полноценная по калорийности диета с ограничением животных жиров, поваренной соли, сниженным количеством белка. Употреблять больше жидкости (более 1.5-2 литра/сут.), выпивать перед сном 1 стакан жидкости. Не голодать. Исключить: жирное, жареное мясо, особенно молодых животных (цыплята, телятина), жирную рыбу, бульоны, субпродукты (печень, почки, язык, мозги), сало, консервы, бобовые, алкоголь.Ограничить: грибы, томаты, салат, щавель, шпинат, ревень, цветную капусту, брюкву, редис, малину, шоколад, чай, кофе, какао.
Можно: отварное мясо (говядина), кура или рыба 150г не более 2-3 р. в неделю, яйца (1-2 шт. 2-3 р. в нед.), молочные продукты, неострый сыр, овощи (кроме перечисленных и маринованных), крупы, фрукты и ягоды, щелочные минеральные воды, соки. Разгрузочные дни 1-2 раза в неделю: (творожные — 500г/сут., кефирные — 1,2л/сут., молочные- 1,2л/сут., фруктовые- 1,5 кг яблок или мякоти арбуза или бананов).
Диагностика подагры.
Критерии диагностики подагры
- Наличие характерных кристаллических уратов в суставной жидкости.
- Наличие тофусов (образования, локализующиеся в подкожной жировой клетчатке), содержащих кристаллические ураты, подтвержденные химически или поляризационной микроскопией.
- Наличие как минимум 6 из 12 ниже представленных признаков:
— более чем одна острая атака артрита в анамнезе;
— максимум воспаления сустава уже в первые сутки;
— моноартикулярный характер артрита;
— покраснение кожи над пораженным суставом;
— припухание или боль, локализованные в I плюсне-фаланговом суставе;
— одностороннее поражение суставов свода стопы;
— узелковые образования, напоминающие тофусы;
— гиперурикемия (повышение уровня мочевой кислоты);
— одностороннее поражение I плюснефалангового сустава;
— асимметричное припухание пораженного сустава;
— обнаружение на рентгенограммах субкортикальных кист без эрозий;
— отсутствие флоры в суставной жидкости.
- Для постановки диагноза достаточно получить положительный ответ на один из трех пунктов: A, B, C.
- Наиболее типичным при подагрическом артрите является поражение первого сустава большого пальца ноги в месте соединения пальца со стопой. Заболевание проявляется как приступ артрита, с острой болью, преимущественно в ночное время или утренние часы. Часто он сопровождается повышением температуры, ознобом. Палец опухает, его кожный покров в этот момент приобретает красный, а иногда багрово-фиолетовый оттенок. Прикосновение к нему вызывает острую боль. Дебют подагрического артрита с поражения других суставов наблюдается значительно реже (в основном, у людей пожилого возраста) в связи с чем иногда возникает необходимость проведения дифференциальной диагностики с другими воспалительным артропатиями.
Лечение подагры.
В лечении подагры можно выделить 3 основные задачи:
- завершить острый приступ и предотвратить его рецидив;
- предотвратить или снизить проявления хронической подагры;
- профилактировать поражение внутренних органов.
Для профилактики подагрического артрита у лиц с зафиксированной гиперурикемией (повышенное содержание мочевой кислоты в крови) необходимо:
- Соблюдать диету с пониженным содержанием пуринов.
- Курсовой приём энтеросорбентов.
- Обязательное диспансерное наблюдение
с контролем уровня мочевой кислоты.
Диета больных подагрой должна быть бедной пуринами, что позволяет в некоторой мере ограничить приём медикаментозных средств. Бульоны и соусы исключаются, ограничивается употребление мяса (любого, в т. ч. птицы), томатов, фасоли, гороха, чечевицы, шпината. Потребность в белках обеспечивается за счёт сыра, яиц, молока. Значительно снижает содержание уратов в плазме ограничение приёма алкогольных напитков.
Во время активного воспалительного процесса при необходимости проводят внутрисуставные или периартикулярные иньекции глюкокортикостероидов, которые отличаются друг от друга быстротой наступления эффекта и сроком действия противовоспалительного эффекта. В основном проводят иньекции в крупные суставы, однако иногда при выраженном моноартрите возможно введение гормональных препаратов в мелкие суставы кистей и стоп. Перед внутрисуставным введением важно убедиться в отсутствии бактериального артрита. После внутрисуставных иньекций следует избегать нагрузки на пораженный сустав, как минимум в течение суток. Необоснованное назначение внутрисуставных иньекций может усугубить повреждения в суставе, поэтому решение о проведении данной процедуры должно приниматься только после консультации ревматолога.
При лечении приступов подагры широко применяется плазмаферез. Это метод очистки крови с помощью специальной установки. При плазмаферезе у пациента забирается порция крови и разделяется на плазму и форменные элементы, которые возвращаются в кровь обратно, а плазма, содержащая токсические вещества удаляется. Плазмаферез позволяет уменьшить в крови уровень мочевой кислоты и снизить лабораторную активность заболевания. Показанием к плазмаферезу являются артриты и воспаление околосуставных мягких тканей, внутренние воспалительные изменения, острый приступ, высокий уровень мочевой кислоты в крови. Курс плазмафереза позволяет снять воспалительный процесс суставов, способствует рассасыванию тофусов.
Помимо плазмафереза при лечении острых приступов подагры используются физиотерапевтические методы лечения: УФ-облучение в эритемных дозах для снятия болей, низкоинтенсивная УВЧ-терапия, сантиметроволновая терапия, высокочастотная магнитотерапия, ДМВ-терапия на надпочечники для снятия воспаления.
Вторичная подагра развивается на фоне ряда заболеваний:
- Почечная недостаточность
- Онкопатология
- Заболевания крови и другие болезни может развиться вторичная подагра.
В этих случая профилактическими мероприятиями являются
— соблюдение диеты с пониженным содержанием пуринов
— курсовой приём энтеросорбентов
— приём поддерживающей дозы аллопуринола (100 mg)
Лечение острого приступа подагры.
Для леченияострого приступа подагры широко применяются известные всем нестероидные противовоспалительные препараты (НПВП), которые имеют ряд преимуществ:
- Низкая частота побочных явлений
- Возможность замены другими препаратами
- Быстрый эффект
- Хорошая переносимость
Препараты группы НПВП (нимесулид, мелоксикам, целекоксиб) широко применяются и при хронической подагре. Очень эффективен порой препарат сочетанного действия – алломарон (уже на второй неделе приёма баланс мочевой кислоты приближается к нормальным величинам. В настоящее время в лечении подагры широко используются методы экстракорпоральной гемокоррекции (ЭГ), более эффективные в отношении «очистки крови» от различных шлаков и токсичеких веществ. Благодаря их применению из организма больного выводятся патологические субстанции, чем значительно снижается тяжесть течения подагры; уменьшается выраженность суставного синдрома, улучшаются показатели функции почек, иммунологические характеристики.
Для предотвращения повторных приступов подагрического артрита необходимо добиться снижения уровня в плазме мочевой кислоты, для этого применяется две группы лекарственных веществ: препараты, способствующие выведению мочевой кислоты почками (урокозурические) и препараты, снижающие её синтез (урикодепрессивные)
Таким образом, снижению тяжести течения подагры и подагрического артрита способствует соблюдение диеты, регулярный приём базисных препаратов (урикозурических, урикодепрессивных), по необходимости – НПВП, а также проведение курсов ЭГ с интервалами 6-8 месяцев
Одним из вспомогательных методов лечения подагры является ГИРУДОТЕРАПИЯ — лечение пиявками, особенно если пациенту противопоказана физиотерапия.
По нашим наблюдениям подагрой, как правило, страдают добрые и умные люди; и эта закономерность требует дальнейшего изучения.
Источник
Подагра
Что такое подагра?
Подагра – самое частое воспалительное заболевание суставов среди всех известных, в России ей страдают многие сотни тысяч, а возможно, и миллионы человек.
Причина подагры — высокий уровень мочевой кислоты в крови. Это состояние называется гиперурикемия, оно встречается еще чаще, чем заболевание, — у каждого пятого-шестого взрослого человека.
Клиническая картина
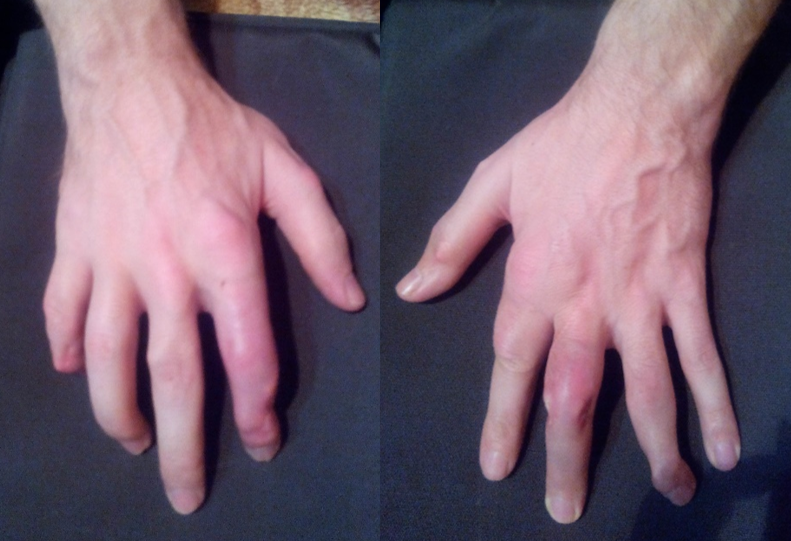
 Основными симптомами подагры являются острые, внезапные приступы сильной боли и припухания в суставах (артрит).
Основными симптомами подагры являются острые, внезапные приступы сильной боли и припухания в суставах (артрит).
В классических случаях внезапно, чаще ночью или рано утром, развивается резкая боль в одном суставе, чаще поражаются суставы нижних конечностей, прежде всего суставы 1-х пальцев стоп.
Приступ артрита развивается остро (в течение 12 часов боль становится максимальной), нарастая до нестерпимой, появляется выраженная припухлость пораженного сустава, обычно сопровождающаяся покраснением кожи над ним, наощупь сустав становится горячим. Движения в воспаленном суставе становятся практически невозможными так же, как и опора на пораженную конечность. Боль значительна и без движений, нередко ее усиление вызывает даже легкое касание сустава. Иногда подагра может вызывать поражение не одного, а сразу нескольких суставов.
В начале заболевания приступы могут купироваться в течение нескольких дней самостоятельно и хорошо отвечают на медикаментозную терапию. Интенсивность боли, как правило, настолько высока, что применение лекарственных препаратов необходимо. Если стаж заболевания невелик, то в период между приступами болевые ощущения обычно исчезают.
Если уровень мочевой кислоты будет оставаться повышенным приступы будут повторяться снова и снова, интервалы между сокращаться, в процесс будут вовлекаться новые суставы, возможно даже поражение позвоночника. Так же характерен сохраняющийся дискомфорт в суставах в межприступный период. Это хроническая подагра.
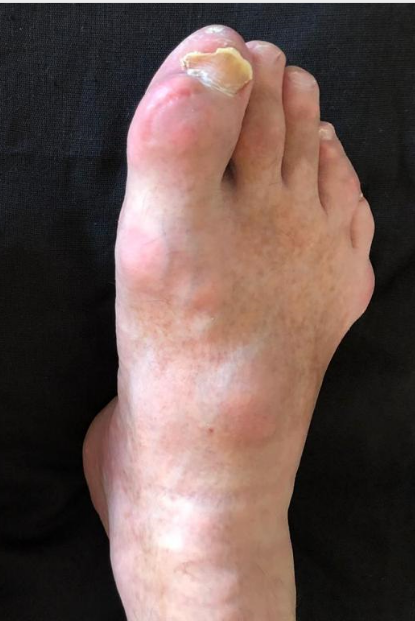
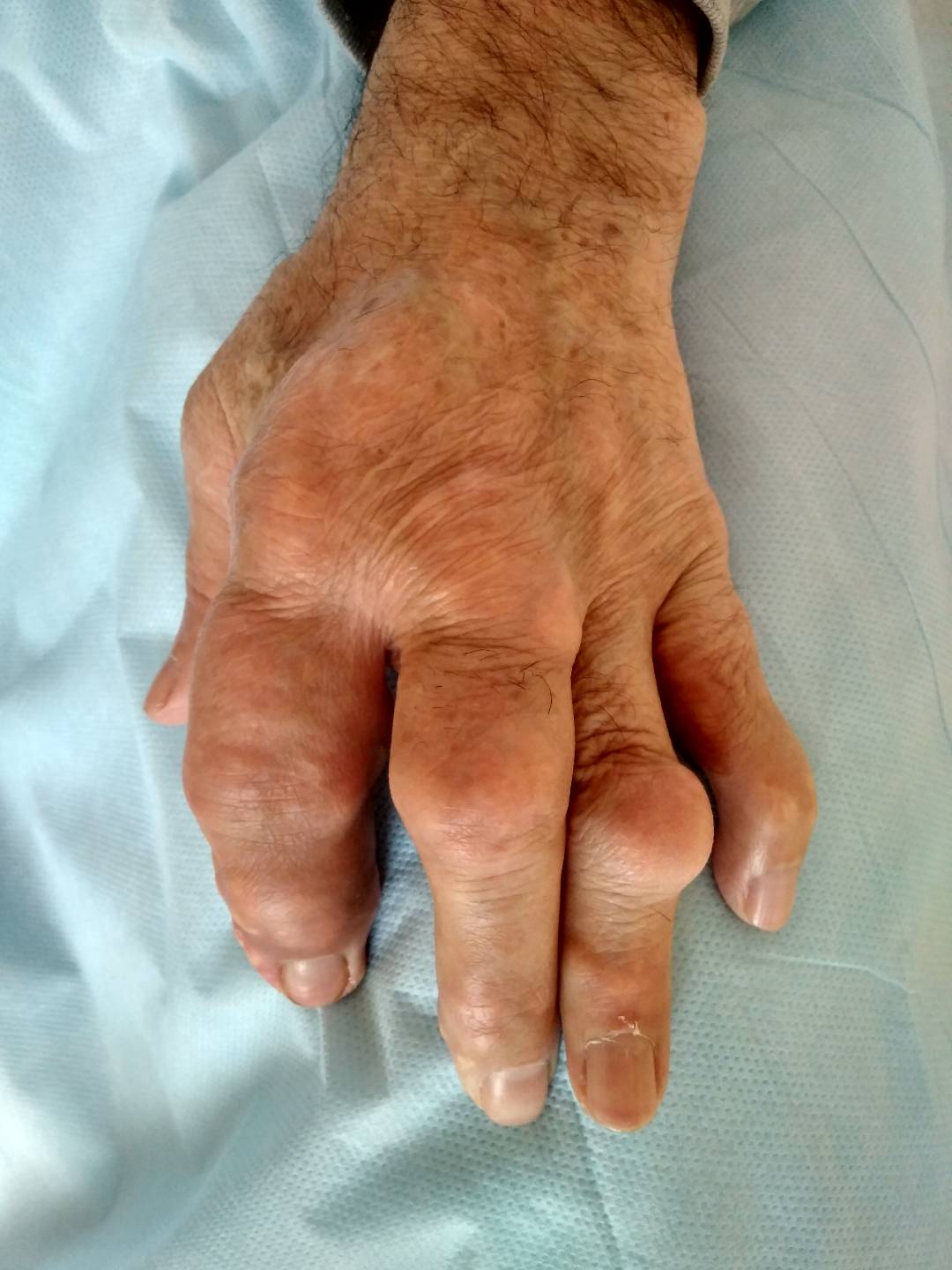 Могут формироваться тофусы – крупные отложения солей мочевой кислоты. Важно, что видимые – подкожные тофусы, это только верхушка айсберга, тофусы могут формироваться в костной ткани, разрушая её, а также во внутренних органах, нарушая их функцию.
Могут формироваться тофусы – крупные отложения солей мочевой кислоты. Важно, что видимые – подкожные тофусы, это только верхушка айсберга, тофусы могут формироваться в костной ткани, разрушая её, а также во внутренних органах, нарушая их функцию.
Существует много факторов риска развития подагры. Чем большему количеству факторов риска подвержен человек, тем выше вероятность развития подагры.
Причин для повышения уровня мочевой кислоты множество:
наследственность;
возраст — частота случаев подагры увеличивается с возрастом;
пол — чаще болеют мужчины, хотя в старческом возрасте различия между полами почти исчезает;
ожирение;
повышенное артериальное давление;
потребление продуктов, богатых пуринами (мясные и морепродукты);
прием мочегонных препаратов;
потребление алкоголя и сладких напитков;
подагра часто развивается при псориазе, сниженной функцией почек (независимо от причины), онкологических заболеваниях крови, заболеваниях щитовидной железы и других.
К сожалению, пациенты с подагрой часто недооценивают своё заболевание и не всегда вовремя обращаются к врачу, что не позволяет вовремя поставить диагноз и контролировать лечение, драгоценное время уходит и болезнь прогрессирует. Это серьезное заболевание, если подагру не лечить, пациент может стать инвалидом. У людей, имеющих подагру, риск развития сахарного диабета, осложнений со стороны почек (мочекаменная болезнь, хроническая почечная недостаточность) и сердечно-сосудистой системы (инфаркты, инсульты) увеличивается во много раз по сравнению с имеющими нормальный уровень мочевой кислоты.
Вторая большая проблема в лечении подагры – неполное выполнение пациентами рекомендаций, что чаще всего связано недостаточной осведомленностью о том, как бороться с недугом, как следует изменить свой образ жизни, когда и какие препараты принимать. Зачастую люди, столкнувшиеся с этим заболеванием, склонны к самоврачеванию, прибегают к помощи «целителей», «народным» методам, которые, в лучшем случае, не приносят вреда и всегда – совершенно бесполезны.
Можно ли вылечить подагру?
Хорошая новость заключается в том, что подагра полностью поддается лечению. Вовремя поставленный диагноз дает возможность правильно назначить лечение, полностью контролировать заболевание и обеспечивать нашим пациентам высокий уровень качества жизни. Приступы действительно можно предотвратить, если поддерживать уровень мочевой кислоты в крови ниже определенного (целевого) показателя. Более того, при стабильном поддержании целевого уровня мочевой кислоты – риск развития опасных для жизни поражений органов снижается в разы.
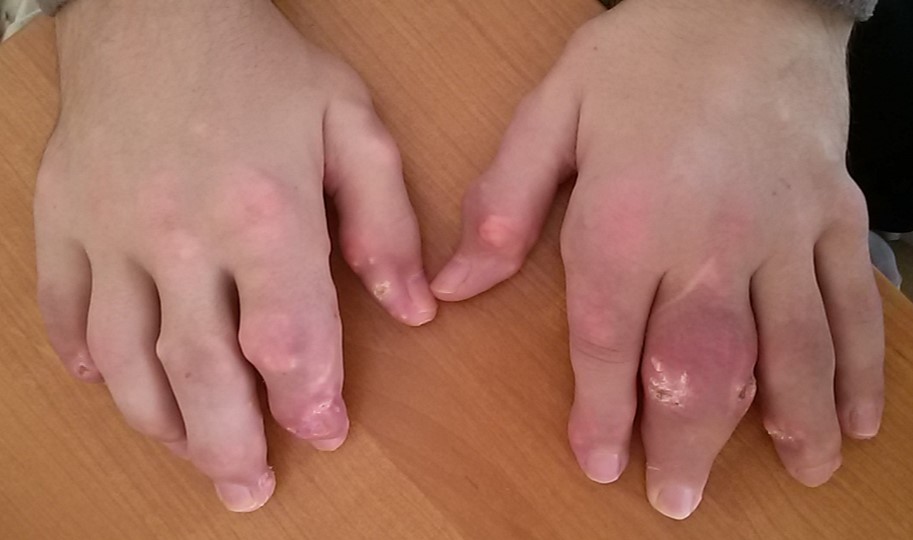

Это возможно даже в самых тяжёлых случаях.
Научно-исследовательский институт ревматологии имени В.А. Насоновой является одним из ведущих медицинских центров РФ, где лечение подагры имеет многолетнюю историю и полностью соответствует всем современным требованиям.
Здесь Вы сможете получить квалифицированную консультацию специалистов по лечению подагры, напрямую занимающихся проблемой диагностики и терапии заболевания — лаборатория микрокристаллических артритов.
Вам будет доступна исчерпывающая информация о:
конкретных причинах развития у Вас заболевания;
современных методах диагностики — диагноз выставляется исключительно с использованием «золотого стандарта» – поляризационной микроскопии»;
сонографии, рентгенографии и других методов лучевой диагностики, что практически исключает вероятность ошибки;
современных методах лечения (подбор терапии осуществляется индивидуально, с учетом сопутствующих заболеваний, выявление которых – один из ключевых аспектов лечения);
современных принципах диетотерапии, радикально отличающихся от канонических, и иных немедикаментозных методах лечения и профилактики подагры.
Подагра – не приговор!
Запишитесь на приём к специалисту по телефонам: +7 495 109-29-10; +7 495 109-39-99
Источник

Обращение главного внештатного специалиста-ревматолога Комитета по здравоохранению Правительства Санкт-Петербурга, первого вице-президента Общероссийской общественной организации «Ассоциация ревматологов России», заслуженного деятеля науки РФ академика РАН Мазурова В.И.
Уважаемые пациенты!
С начала 2020 года мировое сообщество живет в условиях пандемии коронавирусной инфекции COVID-19, поэтому ревматологи Санкт-Петербурга продолжают информировать Вас об особенностях диагностики и лечения ревматических заболеваний в сложившихся условиях.
Новая коронавирусная инфекция COVID-19 все еще является малоизученным вирусным заболеванием, характеризующимся множественностью путей передачи от человека к человеку и высоким уровнем заражения.
Известно, что факторами риска тяжелого течения COVID-19 как в общей популяции, так и у пациентов с иммуновоспалительными ревматическими заболеваниями являются: пожилой возраст, мужской пол, артериальная гипертензия, ишемическая болезнь сердца, сахарный диабет, ожирение, заболевания легких (бронхиальная астма, хроническая обструктивная болезнь легких), хроническая болезнь почек (особенно с почечной недостаточностью), а также тяжелые заболевания печени. У пациентов ревматологического профиля к дополнительным факторам риска относятся — высокая активность заболевания, комбинированное поражение жизненно важных органов, применение ритуксимаба, прием на ранних стадиях вирусного заболевания базисных цитостатических препаратов, а также высоких доз глюкокортикоидов.
Согласно данным проведенного исследования, включавшего 600 пациентов с ревматическими заболеваниями и COVID-19 из 40 стран мира, до 49 % пациентов нуждались в стационарном лечении, а у 9% развились тяжелые осложнения, порой не совместимые с жизнью.
Ревматологами Санкт-Петербурга проанализированы данные из городских стационаров и поликлиник о 31 пациенте с достоверными ревматическими заболеваниями и наличием подтверждённой новой коронавирусной инфекции COVID-19 (положительный результат ПЦР-теста). Проведенный анализ охватывал период с 15.03.2020 по 15.06.2020.
Полученные результаты показали сопоставимую с международными наблюдениями частоту госпитализаций пациентов с ревматическими заболеваниями и COVID-19 (49%). При этом лёгкое течение COVID-19 наблюдали у 61,29% пациентов, тяжёлое — у 38,71% пациентов, а у 32,2% пациентов отмечалось бессимптомное носительство вируса. Летальный исход был зарегистрирован у 5 больных, у которых имелись полиорганные поражения на фоне основного ревматического заболевания (поражение почек, сердечно-сосудистой системы), а также тяжелая сопутствующая патология (ожирение, сахарный диабет и др.).
Следует отметить, что в общей группе пациентов (31 человек) лечение ревматических заболеваний разными группами лекарственных препаратов (глюкокортикостероидами, базисными и нестероидными противовоспалительными препаратами) не ассоциировалось с тяжестью COVID-19.
В настоящее время на основании постановления Главного государственного санитарного врача по г. Санкт-Петербургу и распоряжения Комитета по здравоохранению от 23.06.2020 возобновлена предварительная запись на оказание медицинской помощи в амбулаторных условиях в плановом порядке, а также стационарная помощь при высокой активности ревматического заболевания или решения вопроса о переводе пациента на другие методы лечения.
Просим обратить внимание, что в этих нормативных документах прописано требование об обязательном проведении на догоспитальном этапе (не ранее 7 дней до поступления) лабораторного обследования на наличие COVID-19 методом ПЦР (мазок из носо- и ротоглотки).
Следует отметить, что на базе Клинической ревматологической больницы (КРБ) № 25 сохраняется работа ГОРЯЧЕЙ ЛИНИИ (телефон 8(812) 660-65-01), по которой с 9:00 до 15:00 врачи-ревматологи продолжают отвечать на все Ваши вопросы и давать рекомендации по организации медицинской помощи ревматологическим больным, особенно тем, у которых имеется коморбидная патология (ожирение, сахарный диабет, артериальная гипертензия, ИБС, сердечная недостаточность).
Обращаем Ваше внимание на то, что при развитии коронавирусной инфекции COVID-19 можно продолжать прием глюкокортикоидов и аминохинолиновых препаратов (гидроксихлорохин). Применение других противоревматических средств следует прекратить до госпитализации в инфекционный стационар, где будет решаться вопрос о назначении лечения COVID-19, в том числе с использованием генно-инженерных препаратов и ингибиторов янус-киназ (по показаниям). После выздоровления от коронавирусной инфекции терапия генно-инженерными и базисными противоревматическими препаратами может быть продолжена. Ритуксимаб в период неблагоприятной инфекционной обстановки не назначается, поскольку он может повышать риск инфицирования COVID-19 в связи с длительным снижением иммунитета.
При получении вакцины против COVID-19 следует провести вакцинацию. При отсутствии противопоказаний рекомендуется выполнять сезонную иммунизацию вакциной против пневмококковой инфекции.
Особо следует отметить, что в Санкт-Петербурге обеспечение льготной категории ревматологических пациентов необходимыми лекарственными препаратами будет проводиться в полном объеме.
В настоящее время в нашем городе, несмотря на некоторое снижение числа заболевших COVID-19, сохраняется сложная эпидемиологическая ситуация. В связи с этим, просим строго соблюдать хорошо известные мероприятия по профилактике коронавирусной инфекции:
- Ограничить пребывание в людных местах, местах массовых мероприятий;
- Использовать средства индивидуальной защиты (маски и перчатки) особенно в транспорте, торговых точках, медицинских организациях и др.
Медицинская помощь пациентам ревматологического профиля всеми медицинскими организациями, имеющими в своем составе специализированные отделения, включая КРБ №25 и СЗГМУ им. Мечникова оказывается уже в полном объеме, в том числе с использованием генно-инженерных биологических препаратов.
Уважаемые пациенты, мы будем продолжать информировать Вас о всех изменениях в организации оказания медицинской помощи ревматологическим больным в Санкт-Петербурге, ситуации с обеспечением лекарственных препаратов, а также мерах по профилактике коронавирусной инфекции.
ОБРАЩАЕМ ВНИМАНИЕ! Сменились номера телефонов в нашем учреждении.
В связи с техническими работами, проводимыми оператором связи, возможны перебои в работе телефонов регистратуры ОМС и платных услуг. Приносим свои извинения за временные неудобства.
Администрация 670-11-92 :
• Заместитель главного врача по медицинской части
• Заместитель главного врача по клинико-экспертной работе
• Главная медицинская сестра
Административно-хозяйственная часть 660-11-86:
• Директор
• Зам главного врача по ГО и ЧС
• Охрана
Телефон лечебных отделений 670-11-63:
1 ревматологическое отделение
2 ревматологическое отделение
3 ревматологическое отделение
4 ревматологическое отделение
5 ревматологическое отделение
Наше учреждение обслуживает 13 районов города, в связи с этим имеются трудности дозвона в регистратуру по выделенным телефонным номерам для записи на консультации и диагностические исследования. Программа записи через интернет для консультативных диагностических центров в рамках реализации мероприятий по созданию единой государственной системы в сфере здравоохранения в настоящее время в стадии внедрения. Приносим свои извинения за причиненные неудобства. Администрацией учреждения принимаются меры по урегулированию сложившейся ситуации.
В СПБ ГБУЗ «Клиническая ревматологическая больница №25» возможно введение препаратов генно-инженерной биологической терапии для лечения системных ревматологических заболеваний по назначению врача ревматолога вне очереди в удобное для Вас время.
Введение проводится в условиях дневного стационара на платной основе.
По всем вопросам обращаться в регистратуру отдела платных услуг (1 этаж) или по телефону: 8(812) 670-30-80 с 09:00 до 17:00″
СПб ГБУЗ «Клиническая ревматологическая больница №25» — крупнейшее на Северо-Западе России специализированное учреждение, имеющее все возможности для оказания современной высококачественной медицинской помощи по ревматологии.Городской ревматологический центр на Подъяческой – КРБ – первое в Санкт-Петербурге медицинское учреждение, сочетающее в себе амбулаторную и стационарную помощь по ревматологии с 30-летней историей. Мы имеем самый богатый опыт в диагностике и лечении наиболее сложных клинических случаев по ревматическим заболеваниям, которых насчитывается около 120 нозологий.
Наша миссия – помочь Вам справиться с ревматическим заболеванием и сохранить активный образ жизни!
Источник


