Когда выписывают из больницы после пневмонии

Если вы заболели пневмонией, то лечение дома возможно только в случае её легкого течения.
В некоторых случая госпитализация просто необходима, так как в домашних условиях невозможно оказать весь спектр необходимых медицинских мероприятий и надлежащий уход за пациентом.
Эта статья расскажет о критериях госпитализации и методах, которыми лечится пневмонии в условиях стационара, а также о том, какой исход стоит ожидать и сколько придется провести времени в больнице.
Критерии госпитализации
Еще несколько десятилетий назад все пациенты с пневмонией обязательно госпитализировались. Сейчас ситуация изменилась, и на то, кладут ли больного в стационар влияет тяжесть течения заболевания, возраст и сопутствующие хронические заболевания. При легких формах болезни лечение можно проводить в домашних условиях под регулярным врачебным наблюдением. Но есть такие ситуации, при которых стационарное лечение обязательно. Это поможет не только быстро вылечить болезнь, но и не допустить серьезных осложнений.
Госпитализация в стационар производиться при следующих условиях:
- пневмония средней и тяжелой степени тяжести,
- возраст пациентов старше 60 лет,
- осложнение при лечении в амбулаторных условиях,
- тяжелые сопутствующие заболевания,
- все виды нарушение сознания,
- необходимость парентерального введения лекарственных препаратов,
- поражение двух долей и более,
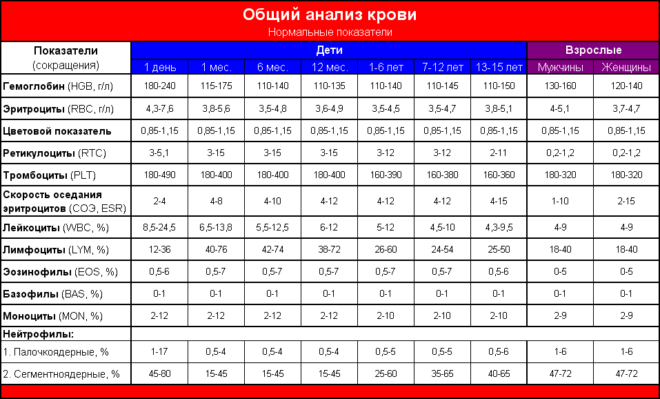
- лейкопения <,5000 или лейкоцитоз >,20 000 в мл,
- тахипноэ (учащенное дыхание >,30 в минуту),
- температура тела <,35о или >,40оС,
- тахикардия (>,120 ударов в минуту) и пониженное артериальное давление (<,90/60 мм.рт.ст.),
- гипоксемия (сниженное содержание кислорода в крови РаО2<,60 мм.рт.ст.),
- необходимость в ИВЛ (искусственной вентиляции легких),
- развитие осложнений (пневмо- или гидротарокс, эмпиема, плеврит и тд.),
- быстро прогрессирующая пневмония (увеличение объема поражения на 50% за 48 часов),
- пациенты с риском развития осложнений или тяжелого течения,
- крупозная пневмония,
- состояние после спленэктомии,
- социальные показания (одинокие, бездомные),
- желание пациента.
Диспансерное наблюдение
Как правило, если нет осложнений и показаний к хирургическому вмешательству, госпитализацию проводят в пульмонологическое отделение терапевтического стационара. Если в больнице нет пульмонологического отделения, то пациента могут положить в обычное терапевтическое отделение.
В случае, когда пациент находится в тяжелом состоянии, его переводят в отделение реанимации и интенсивной терапии. При необходимости хирургического вмешательства (дренирование плевральной полости, лобэктомия, пульмоэктомия и т. д.), больного переводят в хирургическое (торакальное) отделение.
Поступление больного и диагностика
При поступлении в стационар пациент подвергается ряду инструментальных и лабораторных исследований для подтверждения диагноза, определения клиники заболевания и дальнейшей тактики лечения. К ним относятся:
- Обзорная рентгенограмма грудной клетки (в двух проекциях). Данное исследование является одним из основных и позволяет оценить размер воспалительного инфильтрата, его локализацию (левосторонняя, правосторонняя, двухсторонняя). В дальнейшем при сравнении снимков, можно судить о динамике процесса.
- Микробиологическое исследование мокроты для определения возбудителя и его чувствительность к антибиотикам.
- Общий и биохимический анализы крови.
- Общий анализ мочи.
В случае, когда после всех выше перечисленных исследований у врача остаются вопросы, он может провести ряд дополнительных исследований (КТ, пункцию плевральной полости, ПЦР и др.).
Терапия
 После поступления больного в стационар врач сразу же начинает проводить эмпирическую (без уточнения возбудителя) антибиотикотерапию, корректируя схему лечения каждые 2-е суток (если необходимо).
После поступления больного в стационар врач сразу же начинает проводить эмпирическую (без уточнения возбудителя) антибиотикотерапию, корректируя схему лечения каждые 2-е суток (если необходимо).
Как правило, для этого используют антибиотики широкого спектра действия (пенициллины, цефалоспорины, макролиды, фторхинолоны, аминогликозиды, карбапенемы).
Курс лечения зависит от тяжести состояния и вида пневмонии (внутрибольничная или внебольничная). После установления возбудителя и его чувствительность к антибиотикам, препараты меняют с учетом этих данных (если необходимо).
Важно! Антибиотикотерапия продолжается от 7 до 14 дней, с оценкой динамики состояния больного каждый день и в случае отсутствия положительного эффекта в течение 48 часов антибиотик меняется.
Об эффективности антибактериальных средств свидетельствуют такие критерии:
- уменьшение проявлений интоксикации,
- нормализация температуры тела,
- в мокроте уменьшается количество гноя,
- в общем анализе крови приходят в норму или снижаются показатели, свидетельствующие о наличии воспаления (лейкоциты, СОЭ),
- наблюдается положительная динамика при повторном рентгеновском исследовании и при аускультации легких,
- общее состояние пациента улучшается.
Антибиотики являются этиологическим лечением, а другие виды терапии лишь облегчают симптомы и укрепляют организм в целом. К ним относятся:
- иммуностимуляторы,
- жаропонижающие,
- муколитики и отхаркивающие средства,
- ингаляционная терапия.
После стабилизации состояния назначают физиолечение:
- ультравысокочастотная терапия,
- электрофорез с лекарственными препаратами,
- ингаляции,
- индуктотермия,
- массаж грудной клетки,
- лечебная физкультура.
Физиотерапия способствует скорейшему очищению очага воспаления и более быстрому выздоровлению.

Режим и питание
До стабилизации состояния больного в период интоксикации и лихорадки пациенту назначается постельный режим. После снятия лихорадки и стабилизации состояния больной переводиться на обычный режим.
Питание должно быть высококалорийным, содержащим много белка, легкоусвояемых углеводов и богато витаминами, и макро- и микроэлементами. Кроме того, пациенту необходимо обильное теплое питье (около 3 л в день).
Правильное питание и соблюдение режима способствует скорейшему улучшению состояния и влияет на длительность болезни.
Подробнее о режиме и питании >,>,
Возможные исходы
Сколько держится пневмония и ее исход во многом зависят от вида возбудителя, правильности и своевременности начатого лечения. Они могут быть следующими:
- полное выздоровление,
- переход в затяжное течение,
- ограниченный пневмосклероз (замена легочной ткани соединительной),
- хронический бронхит (постпневмонический),
- осложнения (формирования абсцесса, плеврит, пиоторакс),
- постинфекционный синдром (длительное сохранение субфебрильной температуры, слабость и др.).
Показатели выздоровления и выписка из стационара
 К критериям выздоровления относятся:
К критериям выздоровления относятся:
- полное исчезновение объективных и субъективных признаков пневмонии,
- восстановление нормальной температуры тела (36,6-37оС) и общего состояния пациента,
- восстановление функции внешнего дыхания (исчезновение одышки).
После выписки из стационара, больные помещаются под диспансерное наблюдение на 6 месяцев. За этот период они подлежат обследованию:
- первое обследование через 1 месяц,
- второе через 3 месяца,
- третье через 6 месяцев.
Обследование включает в себя ряд исследований, направленных на определение остаточных явлений:
- осмотр врачом,
- общий и биохимический анализы крови,
- общий анализ мочи,
- рентгенологическое обследование грудной клетки (при третьем посещении в случае необходимости).
Если в результате данного наблюдения не выявлены никакие отклонения, то пациент переводиться в обычную диспансерную группу и считается практически здоровым. Лица, которые перенесли тяжелую затяжную пневмонию или имели осложнения, наблюдаются в течение года (в 1, 3, 6 и 12 месяцев).
Такие пациенты проходят полный спектр клинико-лабораторных исследований во время каждого осмотра и рентгенологическое обследование (обязательно). При необходимости могут назначаться консультации узких специалистов (онколога, фтизиатра).
Прогноз
Прогноз течения и длительности пневмонии зависит от многих факторов:
- типа пневмонии (вне-/внутрибольничная),
- возбудителя,
- возраста больного (у пожилых людей она протекает тяжелее и выше частота летального исхода),
- наличия сопутствующих заболеваний и их течение (обострение/ремиссия),
- состояние иммунной системы,
- время начала лечения,
- развитие осложнений (абсцесс, эмпиема и другие).
Как правило, у пациентов с легкой или средней степенью тяжести прогноз благоприятный и время выздоровления наступает быстро. У больных, имеющих факторы риска и сопутствующие заболевания, острая пневмония может приобретать затяжное течение и риск осложнений при этом намного выше.
Важно! При своевременно начатом лечении, в большинстве случаев наступает полное выздоровление.
Сколько дней лежат с воспалением легких?
При обычном течении пневмонии терапия у взрослых имеет продолжительность 7-14 дней, после чего происходит выписка, однако, лечение может продолжаться амбулаторно в поликлинике еще длительный период.
То, как долго лечится пневмония зависит от развития осложнений и тяжести заболевания. При затяжном течении пациент может провести в больнице до 40 дней и более. Срок зависит от его состояния и динамики заболевания. В дальнейшем придется пройти поликлиническую терапию и реабилитацию.
Заключение
В настоящее время предпочтение отдается амбулаторному лечению, поэтому госпитализацию проводят только при наличии показаний. Однако, не стоит ей пренебрегать, так как только в стационаре возможно оказать всю необходимую помощь пациентам с тяжелыми и осложненными формами заболевания.
Пневмония является опасным заболеванием, которое не стоит пытаться вылечить самостоятельно в домашних условиях. Через сколько пройдет болезнь зависит от правильно выбранной тактики лечения. В противном случае это может привести к тяжелым осложнениям или, нередко, к летальному исходу.
Загрузка…
Источник
Пневмония начинается как осложнение после воспаления участков верхних дыхательных путей и заболеваний: грипп, ангина, бронхит. Это внегоспитальная форма воспаления легких. Но пневмония очень часто поражает легкие лежачих больных в отделениях терапии, хирургии, онкологии (госпитальный тип болезни). Обе формы без специальных анализов определить сложно. Поэтому, подозревая развитие воспаления альвеол легких, врач всегда предлагает стационарное обследование и лечение. Сколько лежат с пневмонией в больнице – зависит исключительно от тяжести поражения дыхательных путей.
Этиология пневмоний
В соответствии с клинической картиной, различают несколько типов пневмонии.
Долевая пневмония
Характеризуется острой реакцией, протекает бурно при выраженной экссудации.
Симптомы, обязывающие к немедленному стационарному лечению:
- Признаки уплотнения тканей легких: выраженная жесткость дыхания, дрожание голоса.
- Сухой кашель, развитие дыхательной недостаточности.
- Лихорадка, озноб, температура (40 и более).
- Боли в груди вследствие воспаления плевральных оболочек.
- Обмороки.

Пневмонии очаговые
Возникают вследствие бактериального заражения. Выражается следующими симптомами:
- Повышение температуры (38,5–39), боли в области висков, затылка.
- Чередование озноба, лихорадки.
- Непродуктивный тип кашля (или незначительна мокрота).
- Боли в груди со стороны воспаления, потливость.
- Частое и поверхностное дыхание.
- Слабость.
- Тахикардия.

Развитие пневмонии постепенное, обычно после болезней верхних органов дыхания. Отсутствие лечения приводит к плевриту (опасному скоплению экссудата между плевральных оболочек).
Пневмонии интерстициальные
Воспалительный процесс охватывает соединительные ткани, окружающие кровеносные сосуды, а также альвеолярные стенки перибронхиальных тканей легких.
Множественные формы воспалений отличаются разными симптомами:
- Кашель изначально сухой, затем начинается выделение малого количества мокроты.
- Лихорадка носит фебрильный характер.
- Одышка по нарастающей линии.
- Сильных болей в груди не отмечается при начале болезни, поскольку плевральные ткани не поражены.
- Поражение дыхательных путей протекает медленно, без выраженной симптоматики, однако опасно развитием фиброза легких.
Длительность остротекущих пневмоний всех типов – от 1,5 недели до четырех. Болезни затяжного течения могут развиваться больше месяца.
Показания к обязательной госпитализации
Любой вид пневмонии угрожает жизни: слизь, накапливающаяся в альвеолах, препятствует нормальному газообмену, пациент не может дышать. Помимо того, яды, продуцируемые болезнетворными агентами, отравляют весь организм.
Интоксикация и гипоксия клеток приводит к дисфункции органов кроветворения, дыхания, развитию отека легких, гнойного абсцесса, сепсиса. Токсины повреждают нервную систему.
Поэтому следует немедленно отправляться на лечение в больницу при следующих симптомах:
- Как только у больного пневмонией появляется бред, спутанность, нарушение сознания, обмороки.
- В случаях признаков обезвоживания (при рвоте либо поносе).
- При резком снижении АД до границы 95:65 и меньше.
- ЧСС равняется либо выше 125 за 1 мин, повышенная температура (больше 39 град.).
- При условии превышения частоты дыхания 30 раз за минуту, а также других признаках дыхательной недостаточности из-за воспаления легких.
- При обнаружении признаков разрыва альвеол и сепсиса: мокрота с кровью, гноем.
- Если у больного ХОБЛ, астма, плеврит.
- В ситуации носительства ВИЧ-инфекции, а также другой формы иммунодефицита.
- При невозможности ухода за больным в домашних условиях.
- Если амбулаторное лечение не помогает.
- Обязательно госпитализируют детей, беременных женщин и лиц пожилого возраста.
Лечение пневмонии в стационаре гарантирует предотвращение опасных осложнений.
Диагностика и лечение пневмонии в стационаре
Едва пациент поступает в отделение, врач сразу же назначает исследования, цель которых — подтверждение (либо опровержение) развития пневмонии.
Диагностические мероприятия
Изначально доктор простукивает и прослушивает границы полей легких, отмечая уплотнения, возникающие в процессе воспаления (метод перкуссии). Проверяют изменения органов дыхания на рентгеновских снимках (2,3 проекции).
Помимо того, больного просят сдать анализы:
- Общее исследование крови (для выявления количества лейкоцитов).
- Биохимия крови (определяется уровень C реактивных белков, АСТ, АЛТ, а также глюкозы).
- Анализ для выявления в крови видов патогенных микроорганизмов.
- Анализ на изучение состава мокроты.
- Исследование мочи.
В случаях выраженной легочной недостаточности, функции дыхания проверяют методами спирографии, спирометрии, различными тестами определения диффузионной способности легких.
Лечение антибиотиками
При подтверждении диагноза пневмония или выявлении типа возбудителя сразу же назначается госпитальный режим лечения и противомикробная терапия. Для уничтожения патогенных микроорганизмов в легких врачи используют антибиотики в таблетках либо инъекционно.

Комплексная терапия
Для улучшения дренажных функций органов дыхания назначаются муколитики с целью разжижения, отделения, выведения мокроты: Лазолван, Карбоцистеин, Амброксол, Бромгексин (небулайзеротерапия либо таблетки).
Помимо того, лечение тяжелых форм пневмонии дополняется следующими мерами:
- Бронходилататоры аэрозоли применяются с целью облегчения дыхания при пневмонии: Беродуал, Вентолин, Эуфиллин (Теофиллин).
- При высокой температуре (за 38,5) используются жаропонижающие противовоспалительные препараты: Ибупрофен, Парацетамол.
- Проведением дезинтоксикации: внутривенно вливаются физрастворы через капельницы с целью очищения организма от патогенных агентов.
- Применением кортикостероидов с целью снижения гиперреактивности слизистых органов дыхания.
- С целью повышения иммунной защиты применяются инъекции с витаминами, иммуноглобулином.
- В случае белковой недостаточности для лечения используется Альбумин.
- Процедуры физиотерапии помогают улучшить отхождение мокроты и усилить вентиляцию воздушных просветов легких.
Длительность лечения в стационаре
То, сколько будет лежат в больнице с пневмонией пациент, зависит от возбудителя заболевания:
| Вид возбудителя | Число дней лечения в условиях стационара |
| Легионеллы | От 14 до 21 |
| Микроорганизмы атипичные (микоплазмы, хламидии) | От 14 до 24 |
| Стрептококки | От 7 до 10 |
| Стафилококки | От 14 до 21 |
| Бактерии грамотрицательные | От 10 до 20 |
| Энтеробактерии | 21–40 |
| Пневмококки | 7–15 |
| Вирусные неосложненные пневмонии | 7–10 |
| Смешанные бактериальные инфекции | 14–25 |
При высоком иммунитете организм реагирует на лечение воспаления в легких быстро, выписать из стационара могут на 10 сутки. Если сопротивляемость патогенным возбудителям болезни низкая, срок нахождения в больнице значительно увеличивается. Сколько лежат с пневмонией — определяется только врачом, индивидуально, на основе результатов повторных анализов, отсутствия негативных симптомов и общего самочувствия больных. При двухстороннем воспалении минимальный срок лечения – 21 день.
Реабилитация при лечении пневмонии
При постельном госпитальном режиме обязательно должен назначаться ЛФК (дыхательная и двигательная гимнастика). Цель проведения мероприятий:
- Улучшение вентиляции в легких и насыщение дыхательных органов кислородом.
- Снижение мышечных спазмов.
- Увеличение объема вдоха (выдоха) с помощью тренировки диафрагмы.
- Повышение газообмена и вентиляции при развитии механизмов компенсирования.
- Улучшение кровообращения и адаптация кардиосистемы к дыханию при физических усилиях.

Лечебная физкультура для реабилитации при лечении пневмония
Реабилитация после больницы
После выписки из стационара пульмонологи рекомендуют посещение физиопроцедур в местной поликлинике: УВЧ, электрофорез, а также ингаляции через небулайзер. Назначают препараты для восстановления иммунитета и дыхательную гимнастику для легких в домашних условиях.
Цели продолжения лечения пневмонии:

Избавление от остаточного кашля после лечения пневмонии
- Регенерация легочных тканей.
- Восстановление полного объема легких.
- Избавление от остаточного кашля.
- Предотвращение фиброза тканей легких.
- Ликвидация дисбактериоза после антибиотикотерапии.
- Профилактика повторного воспалительного процесса в дыхательных путях.
- Предотвращение иммунодефицита.
Длительность реабилитационного лечения может составить от месяца до года (в зависимости от степени поражения легких).
Восстановление здоровья
Необходимо исключить все факторы, способные ухудшить состояние пациента, переболевшего пневмонией:
- вредные привычки;
- тяжелые физические нагрузки;
- вредные условия работы.
Для избавления от дисбактериоза нужно при антибиотикотерапии (и по окончании лечения пневмонии в стационаре) обязательно принимать Бифидорм, Линекс или другие рекомендованные пульмонологом препараты, восстанавливающие полезную микрофлору.
Самым эффективным средством реабилитации после лечения тяжелых случаев пневмонии считается пребывание на курорте, особенно если в легких было двустороннее воспаление.
Видео по теме: Как не умереть от воспаления легких
Источник