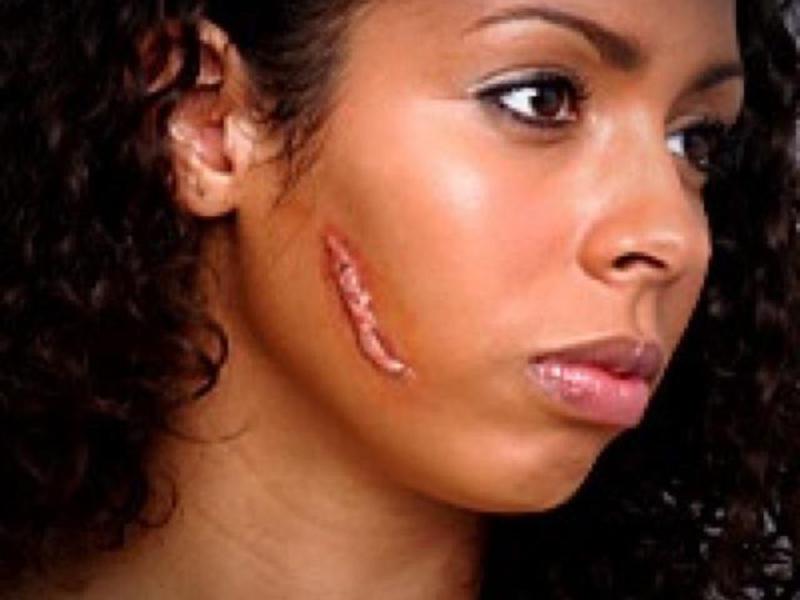
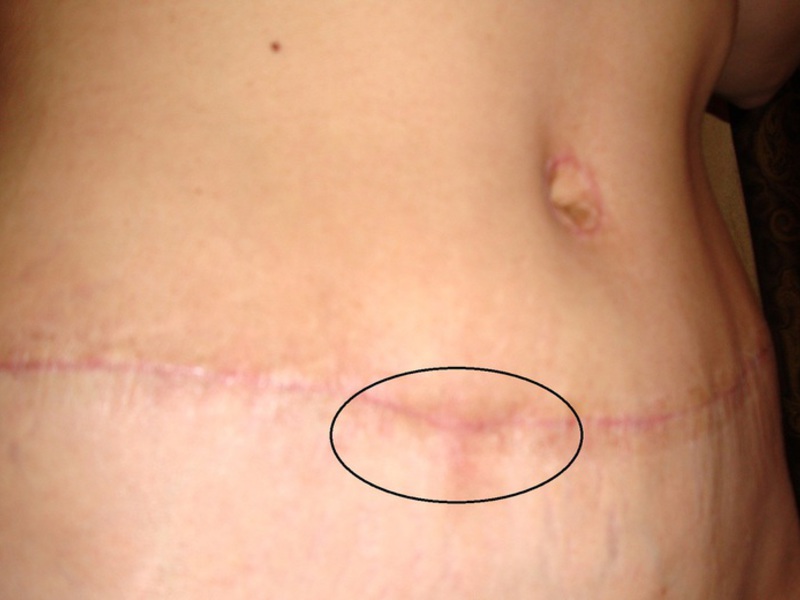
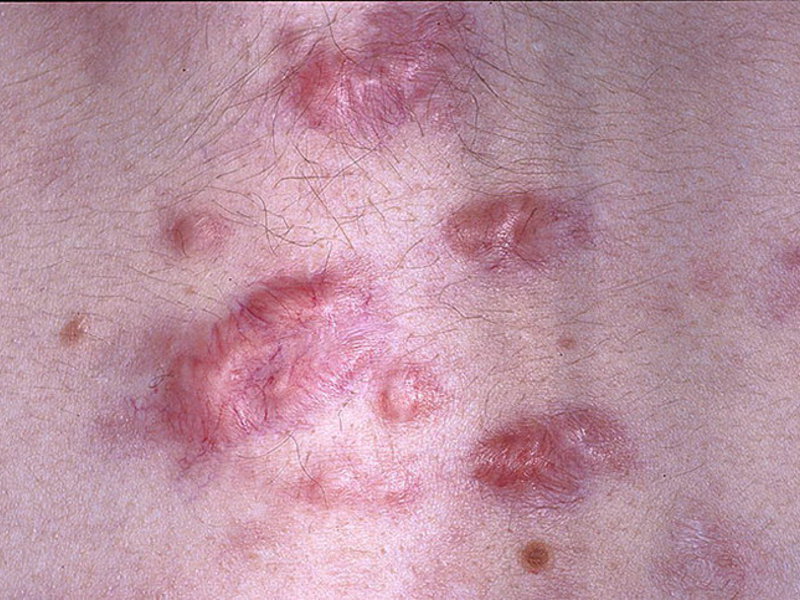
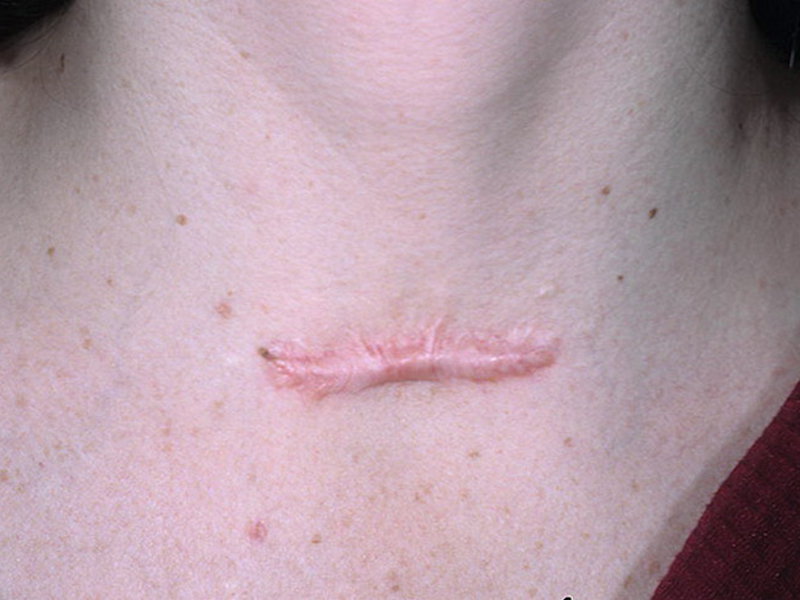
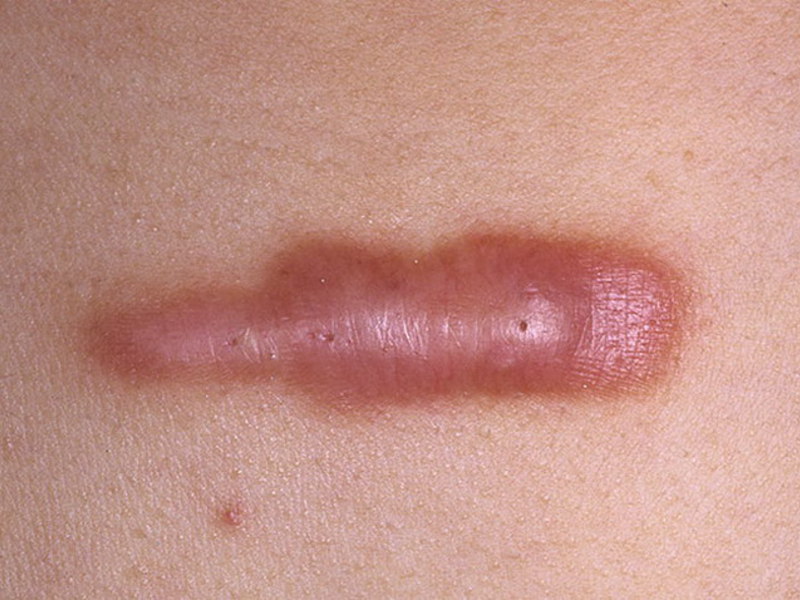
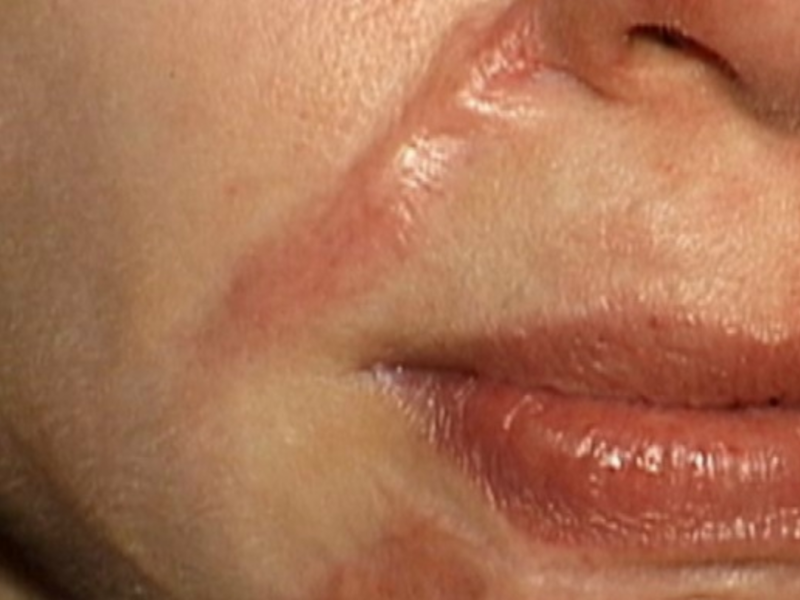
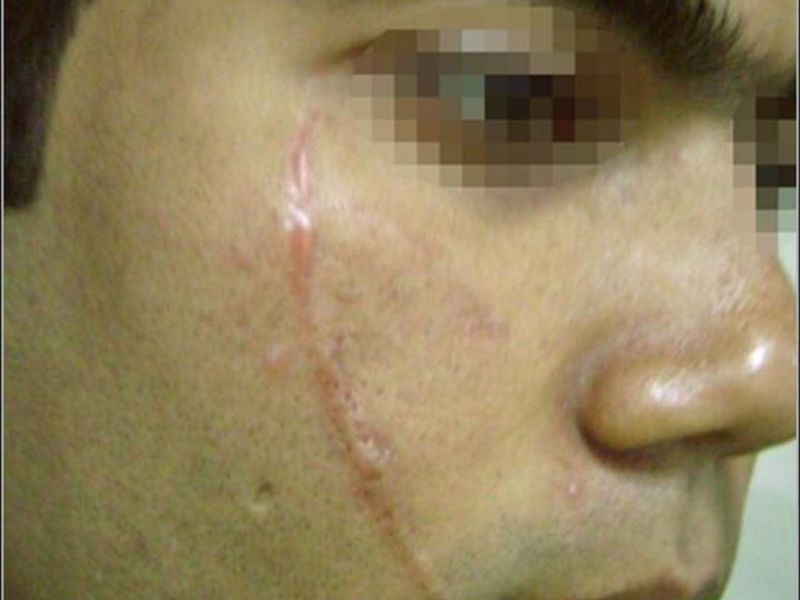
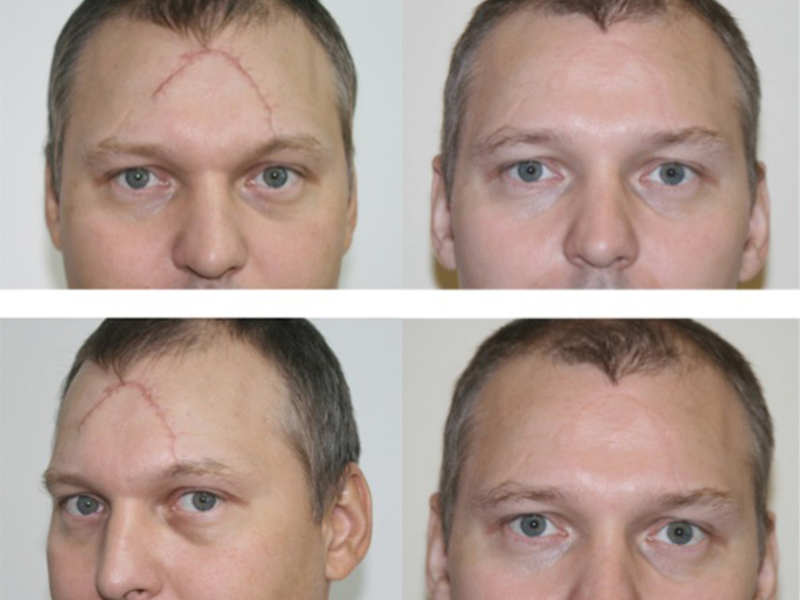
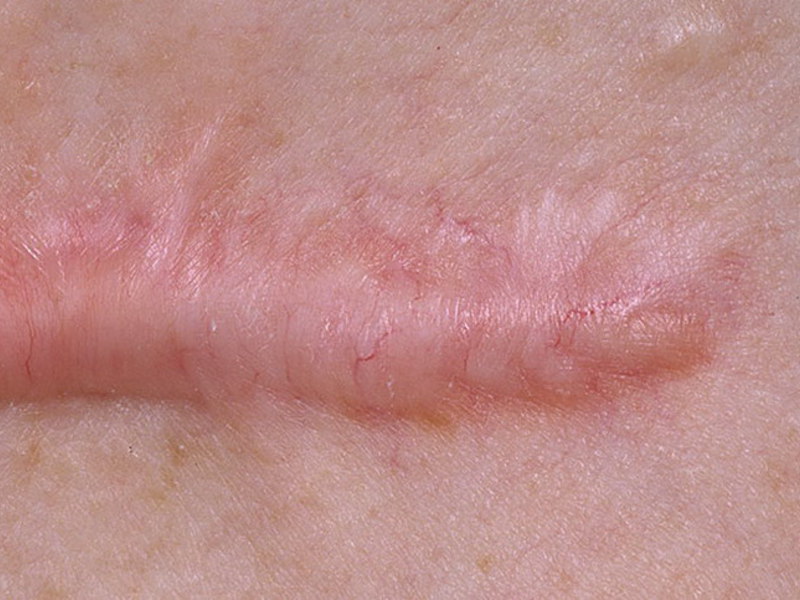
Коллоидные рубцы после ожога фото

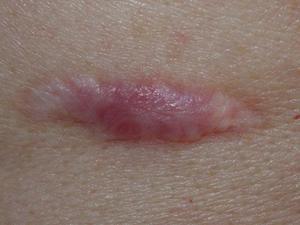 Начать нужно с определения, что такое коллоидный рубец? В действительности, многие трактуют формулировку неверно из-за недостатка знаний в этой области. Коллоидный рубец появляется из-за того, что края раны неправильно срастаются по причине разрастания соединительной ткани или инфекционного заражения. Также появление коллоидного рубца может быть результатом самостоятельного затягивания раны или после непрофессионального либо некачественного наложения хирургических швов.
Начать нужно с определения, что такое коллоидный рубец? В действительности, многие трактуют формулировку неверно из-за недостатка знаний в этой области. Коллоидный рубец появляется из-за того, что края раны неправильно срастаются по причине разрастания соединительной ткани или инфекционного заражения. Также появление коллоидного рубца может быть результатом самостоятельного затягивания раны или после непрофессионального либо некачественного наложения хирургических швов.
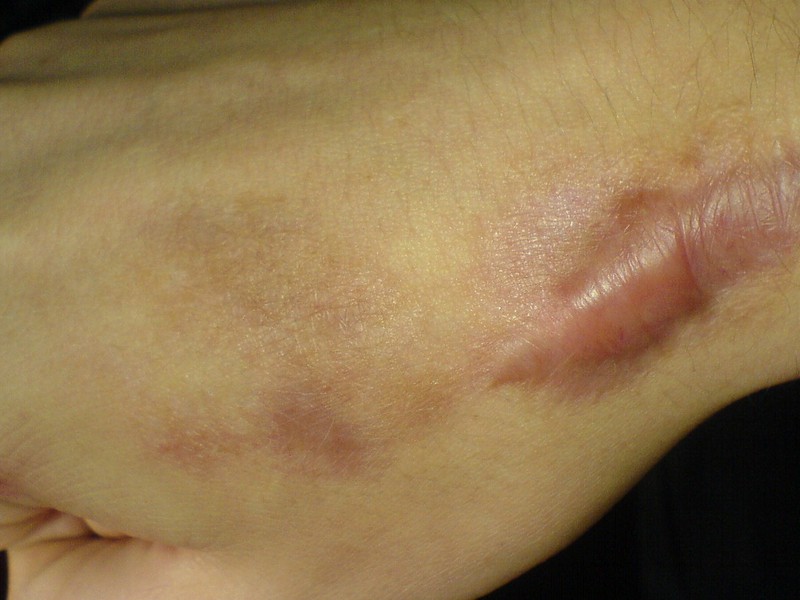
Если искать отличия между непосредственно коллоидным рубцом и гипертрофией заживающей раны, то первый преобладает в плотности, и это невзирая на то, что он практически не возвышается над поверхностью тела, а фактически расположен в единой плоскости. Коллоидный рубец может разрастаться в размерах.
Виды келоидных рубцов
Учитывая причины образования рубцов, их различают, как первичные или истинные, и вторичные келоидные рубцы. Истинные могут проявляться совершенно неожиданно, без и каких-то внешних факторов и предпосылок. Появляются они, как правило, в области шеи, спины, зоны декольте, мочек ушей и подбородка. Вторичные проявляются из-за каких-либо заболеваний покрова кожи или травмирования.
Обычно вторичный рубец полностью формируется на протяжении года после травмы, а коллоидные рубцы после ожога всего за пару месяцев.
В процессе формирования, вторичные келоидные рубцы имеют 3 этапа:
- эпителизация – в этот момент, покров кожи на поврежденном участке покрывается практически незаметным слоем эпителия. Это происходит примерно 7-12 дней;
- набухание – формирования рубца (25–40 дней);
- уплотнение – это происходит по причине увеличения соединительной ткани.
Причины появления коллоидного рубца
 В действительности причины появления изучаются довольно давно и на сегодняшний момент точные причины, доказанные неоспоримыми фактами, пока еще назвать нельзя. Невзирая на это, ученые и врачи все же смогли выявить ряд предпосылок и причин для появления коллоидного рубца.
В действительности причины появления изучаются довольно давно и на сегодняшний момент точные причины, доказанные неоспоримыми фактами, пока еще назвать нельзя. Невзирая на это, ученые и врачи все же смогли выявить ряд предпосылок и причин для появления коллоидного рубца.
Образования могут появляться, не имея каких-то явных на то причин, никаких шрамов на покрове коже могло вообще не быть, или рубцы уже зажили, но полного затягивания еще не произошло.
Факторы проявления истинного образования такие:
- Гормональные нарушения.
- Беременность.
- Травмы, которые без видимых следов могли появиться ранее.
- Хронические болезни.
- Наследственность.
Факторы, которые способствуют появлению вторичных рубцов:
- Неправильное удаление родинок и бородавок.
- Последствия акне.
- Физические травмы, раны, всевозможные порезы и ссадины.
Нужно заметить, что сегодня все больше детей начали страдать от данной проблемы, что часто связано непосредственно с вероятными частыми травмами и возрастными изменениями покрова кожи.
Симптомы коллоидного рубца
Существует ряд симптомов, которые характерны только для коллоидных рубцов:
-
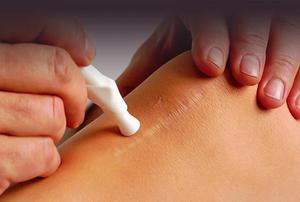 месторасположение в области ушей, декольте, лопатки, шеи и груди;
месторасположение в области ушей, декольте, лопатки, шеи и груди; - постепенное, но заметное увеличение в размере;
- отсутствие волосяных луковиц и потовых желез;
- зуд и чувство пульсации;
- иногда покров кожи может принимать красный или синий цвет;
- ощущение боли при сильном давлении на шрам.
Последствия коллоидного рубца
Все пациенты, спрашивают у специалиста, имеют ли келоидные рубцы опасность и могут ли они спровоцировать раковые образования? Избавление от коллоидных рубцов больше обуславливается эстетической точкой зрения, поскольку никакой опасности они не имеют. Рубцы могут приносить дискомфорт при движении, если их место локации находится на участке, который подвержен постоянному трению одежды. Поскольку рубец подвергается увеличению и стягивает покров кожи, то очень часто необходимо выбирать свой гардероб, учитывая скрытие этого дефекта.
Причем нужно не забывать, что единственный случай, при котором келоидные рубцы смогут трансформироваться в раковую опухоль, это если, как способ лечения, используется лучевая терапия. Приблизительно через 25 лет есть вероятность проявления злокачественного новообразования, и пускай эта вероятность довольно мала, основное количество медиков не рискуют использовать этот способ лечения.
Диагностика заболевания
Любой специалист в области хирургии или дерматологии, при первичном стандартном осмотре, невооруженным взглядом может это сделать, на основании комментариев пациента и внешнего анамнеза. Затем выбирается эффективный курс лечения, а если это не дает каких-то положительных результатов, то часто рекомендуется один из способов избавления.
Как вылечить келоидные рубцы?
Наконец-то мы подошли к главному вопросу, но для начала нужно кое-что объяснить. Есть 3 терапевтических направления, с помощью которых можно не допустить увеличение рубцов, но нужно осознавать, что все это индивидуально и помогут они совершенно не всем – консервативное (наиболее часто применяется), физическое (самое эффективное) и местное (если рубцы мелкие) воздействие на новообразование.
Консервативный способ
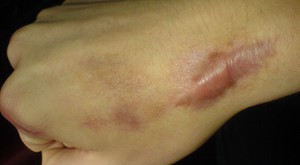 Кортикостероиды или гормональные препараты могут абсолютно свободно использоваться как в виде самостоятельной терапии отдельного лечения, так и в сочетании с другими лекарственными препаратами. Эти средства вводятся в область рубцовой ткани, за счёт чего предотвращается последующее образование уплотнения. Эта терапия продолжается приблизительно 2 месяца, до того времени, пока рубец полностью не разгладится. Рецидив при этом удалении составляет приблизительно 15-25%.
Кортикостероиды или гормональные препараты могут абсолютно свободно использоваться как в виде самостоятельной терапии отдельного лечения, так и в сочетании с другими лекарственными препаратами. Эти средства вводятся в область рубцовой ткани, за счёт чего предотвращается последующее образование уплотнения. Эта терапия продолжается приблизительно 2 месяца, до того времени, пока рубец полностью не разгладится. Рецидив при этом удалении составляет приблизительно 15-25%.
Также сегодня практикуется удаление препаратами интерферона.
Есть и некоторые менее эффективные способы удаления, которые, как правило, применяются при мелких рубцах. В терапию входят инъекции верапамила, блеомицина, циклоспорина и аналогичных препаратов. Также используется и флурандренолидная лента, она предназначена для размягчения рубца.
Физический способ
Один из наиболее эффективных способов это хирургическое удаление рубца, когда используют «лоскутную» методику. При данном способе нужно контролировать состояние раны, поскольку любой сторонний предмет, мгновенно создает рецидив.
Облучение рентгеновскими лучами. При этом нужно осознавать, что эта практика актуальна лишь после физического избавления от рубца. Это объясняется тем, что рецидив во время монотерапии имеет почти 100% гарантию. Из побочных проявлений этого способа можно выделить невысокий риск появления злокачественного образования.
Криохирургия довольно эффективный способ, но даже невзирая на то, что он довольно болезненный, используется очень часто, требуется три сеанса приблизительно по 30 сек.
Удаление лазером
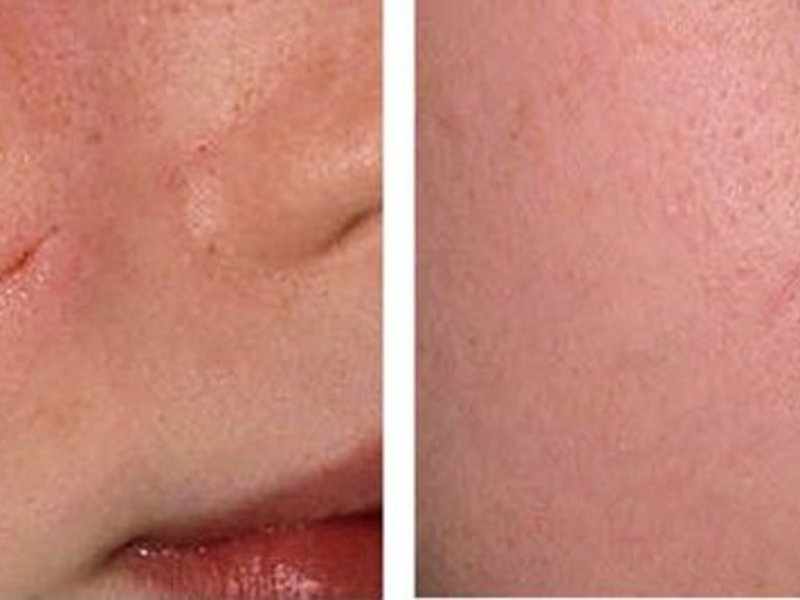
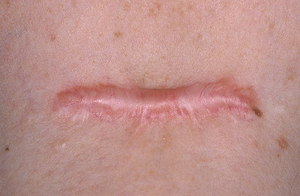 Удаление коллоидного рубца с помощью лазера, может проводиться не ранее чем через год, начиная от того времени, как он появился. Нужно заметить, что этот способ не может полностью удалить келоидные рубцы, но он может сделать его абсолютно незаметным. Из главных преимуществ этого способа, можно выделить минимальную опасность травм для близлежащих тканей. Проблема состоит лишь в том, что это довольно продолжительный процесс. Добиться результата можно приблизительно за год, по одному сеансу раз в несколько месяцев. Этот способ хорошо сочетается с другими видами лечения: наложением повязки, стероидами и мазями.
Удаление коллоидного рубца с помощью лазера, может проводиться не ранее чем через год, начиная от того времени, как он появился. Нужно заметить, что этот способ не может полностью удалить келоидные рубцы, но он может сделать его абсолютно незаметным. Из главных преимуществ этого способа, можно выделить минимальную опасность травм для близлежащих тканей. Проблема состоит лишь в том, что это довольно продолжительный процесс. Добиться результата можно приблизительно за год, по одному сеансу раз в несколько месяцев. Этот способ хорошо сочетается с другими видами лечения: наложением повязки, стероидами и мазями.
Нужно отметить, что при этом лечении довольно часто происходят рецидивы и появляются новые келоидные рубцы.
Лечение с помощью мазей
Местное лечение с помощью мазей, может и не дать ожидаемого эффекта, невзирая на то, что продукт довольно дорого стоит. Из наиболее по-настоящему эффективных и популярных нужно выделить: контрактубекс, Zeraderm Ultra, гидрокортизоновая мазь, келофибраза и Лиотон1000. Рассмотрим несколько из них.
Зерадерм ультра, современный и хороший препарат, который успел себя хорошо зарекомендовать, явным преимуществом является то, что его можно легко наносить детям, а также использовать под косметику. Мазь имеет противовоспалительные свойства и хорошо защищает от действия лучей солнца, повышая энергетический клеточный баланс.
Мазь «Контратубекс» можно купить свободно в любой аптеке. Невзирая на то, что особо выраженных противопоказаний данный препарат не имеет, все же лучше перед использованием проконсультироваться с врачом.
Этот препарат не имеет каких-то противопоказаний к использованию женщинами, которые находятся в периоде лактации, беременными и детьми.
В случае, когда келоидные рубцы довольно старые, то любая мазь либо аналогичный препарат местного лечения, наносится только под повязку, которая обязана держаться не менее шести, а возможно и все двенадцать часов. Время лечения длится от 2-х недель, и конечная продолжительность определяется врачом.
Окклюзионные повязки используются для активизации внутри рубца коллагеновых волокон, это связанно с силиконом, который не проникает в кожный покров и этим защищает его. Полностью келоидной рубец не пропадает, но зато уменьшаются размеры и пропадает зуд.
Среди довольно эффективных средств можно выделить и специальную гелевую пластинку «Спенко». Ее использование не ограничивается лишь в лечении уже находящихся коллоидных рубцов, а часто используется как профилактическое средство, чтобы не допустить появление новых. Причем пластина обязана носиться практически все время, а снимается лишь несколько раз в день, чтобы помыть ее.
Народные способы лечения
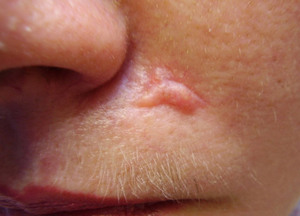 Нужно заметить, что с помощью некоторых народной средств, можно сделать рубец не только не таким заметным, но и дополнительно смягчить его. Кроме того, эти способы будут актуальными и в целях профилактики, после проведенных медикаментозной или физиотерапевтической терапии.
Нужно заметить, что с помощью некоторых народной средств, можно сделать рубец не только не таким заметным, но и дополнительно смягчить его. Кроме того, эти способы будут актуальными и в целях профилактики, после проведенных медикаментозной или физиотерапевтической терапии.
Существует целый перечень трав, направленных помочь в удалении коллоидного рубца, к ним относятся: ромашка, зверобой, тысячелистник, герань, мята, фенхель, мокрица и японская софора. Очень часто используют именно всевозможные растирки и компрессы, к примеру, если использовать листья мокрицы, то в первую очередь их плотно трамбуют в стеклянную емкость, затем доливают сюда же подсолнечного масла и дают постоять 2 недели. Затем, когда этот раствор настоялся, нужно его процедить и прилаживать под хлопковую повязку к коллоидному образованию на полчаса. Так же делаются масляные составы из других растений.
Великолепным средством, для нормализации микро-циркуляции крови считается масло облепихи. Его хорошо сочетать с медом или воском.
Обрабатывать рубец и прилегающие ткани, можно эфирными маслами из розмарина, розового дерева, мяты, ладана и чайного дерева.
Профилактика заболевания
Чтобы коллоидный рубец нормально заживал, нужно соблюдать ряд мер.
-
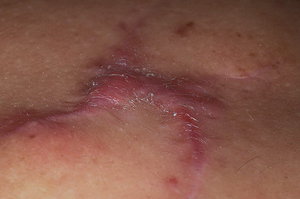 Нельзя не заниматься самолечением с помощью агрессивных веществ, таких как уксус и аналогичных ему.
Нельзя не заниматься самолечением с помощью агрессивных веществ, таких как уксус и аналогичных ему. - Не допускать напряжения, появления ран и инфицирования возле новообразования.
- Непременное использование бандажей, чтобы на поврежденный участок все время происходило давление.
- Самостоятельный массаж новообразования категорически запрещен.
- В случае, когда на новообразовании образуются небольшие гнойнички, их нельзя выдавливать, нужно сразу же обратиться за помощью к врачу.
- Не использовать сразу после заживления препараты, имеющие в составе гепарин, к примеру, «Контрактубекс».
- Не стоит злоупотреблять повышенной температурой: сауны, солярии и те места, в которых рубец может перегреваться.
Основное оружие в борьбе с коллоидными рубцами – это своевременность и предусмотрительность. Популярное у многих «авось» тут не пройдет, при выявлении признаков келоида срочно идите в больницу. Комплексная терапия вместе с постоянным наблюдением врача даст свои плоды: запущенный и страшный коллоидный рубец никогда не будет вашим спутником жизни, а небольшое образование непременно рассосется.
Коллоидные рубцы
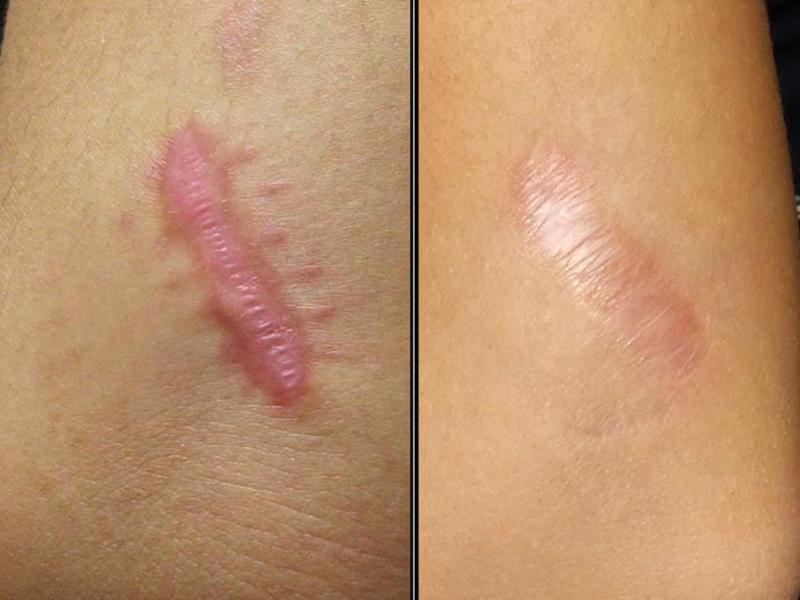
Источник
Ïîõîæèå ïîñòû

Çäðàâñòâóéòå äîðîãèå Ïèêàáóøíèêè! Ïðîñòèòå çà äîëãóþ òèøèíó â ýôèðå. Ïðîñòî ÿ ëåíèâàÿ æîïà ïîñòîÿííî îòêëàäûâàþ íà ïîòîì íîâûé ïîñò, à ïîòîì äåëà, ðàáîòà, ñåìüÿ è âñå íèêàê íå ìîãó ñîáðàòüñÿ è íàïèñàòü ïîñò. Óæå òÿæåëî Âàñ ÷åì-òî óäèâèòü, íî âñå æå íåñêîëüêî íåîáû÷íûõ ñëó÷àåâ ÿ Âàì ïðèãîòîâèë:

1) Ìàëü÷èê 3 ëåò.  êâàðòèðå êîíêðåòíûé òàêîé ðåìîíò. Ó ìàìû äåíü ðîæäåíèÿ- îíà çàíÿòà ïîçäðàâëåíèÿìè. Ïàïà òîæå ÷åì-òî çàíÿò. Ìàëü÷óãàí íàøåë ãäå-òî ìåäíûé ïðîâîä áåç îïëåòêè. Âçÿëñÿ çà ñåðåäèíó ãóáàìè, à êîíöû ïðîâîäà çàñóíóë â ãíåçäî ðîçåòêè.  èòîãå: Ýëåêòðîòðàâìà. Ýëåêòðîîæîãè 3 ñòåïåíè. Ãóáó ðàçîðâàëî ïîïîëàì íà 4-5 ñì. Ãëóáîêèå îæîãè êèñòåé. Ïàðåíåê ïåðåíåñ íåñêîëüêî îïåðàöèé. Îòäåëüíî âûçûâàëè ÷åëþñòíî-ëèöåâîãî õèðóðãà íà îïåðàöèþ. Âûïèñàëè. Äåôåêò ïî÷òè íå çàìåòåí.
2) Áàáóëå÷êà 87 ëåò. Îò ãàçîâîé ïëèòû çàãîðåëñÿ õàëàò (êëàññèêà). Ãëóáîêèå îæîãè íà ïðåäïëå÷üå. Êàçàëîñü áû íè÷åãî òàêîãî íåîáû÷íîãî, ÍÎ! Ó áàáóëè êîæà êàê ïåðãàìåíòíàÿ áóìàãà+ îòåêè. Êîæà ëåãêî ðâåòñÿ îò íå ñèëüíîãî íàäàâëèâàíèÿ íà íåå. Ïðè ñíÿòèè ïîâÿçîê ïðàêòè÷åñêè íåðåàëüíî íå ïîðåçàòü êîæó. Äàæå ïðè çàäåâàíèè îáðàòíîé ñòîðîíîé áðàíø íîæíèö- ïîÿâëÿëèñü ðàíû. Âîçèëñÿ ïî÷òè ìåñÿö. Âûïîëíèë 2 îïåðàöèè. Êîæà ïðèæèëàñü- âûïèñàë. È âçäîõíóë îáëåã÷åííî
3) Ðåáåíîê 1 ãîäà.  ÷àñòíîì äîìå çàâàëèëñÿ íà áàòàðåþ ãîðÿ÷óþ. Ëèöîì. Ïîêà ïûòàëñÿ ïåðåâåðíóòüñÿ- ïîëó÷èë ãëóáîêèå îæîãè ëèöà. Ìàìà âñå ýòî âðåìÿ íàõîäèëàñü ðÿäîì. Íå ïîìîãëà ðåáåíêó ïî ïðè÷èíå òîãî, ÷òî îíà ãëóõîíåìàÿ. Ïðîñòî íå ñëûøàëà êàê íàäðûâàåòñÿ ðåáåíîê. Ëå÷èì
4) Ïàöèåíò 55 ëåò. Ïðèâåçëè íà êîíñóëüòàöèþ èç Òóáåðêóëåçíîãî äèñïàíñåðà. Ñî ñëîâ ïàöèåíòà- Ïðîñíóëñÿ óòðîì è óâèäåë, ÷òî âñå òåëî-ðóêè, ãðóäü, æèâîò- â îæîãàõ. Ìíîæåñòâåííûå ïóçûðè. Ýïèäåðìèñ ïðÿì îòñëàèâàåòñÿ. Îòêóäà îæîãè- ïàöèåíò ïîÿñíèòü íå ìîæåò. Ïåðâàÿ ìûñëü- Ñèíäðîì Ëàéåëëà (òîêñè÷åñêèé ýïèäåðìàëüíûé íåêðîëèç) íàèáîëåå òÿæ¸ëûé âàðèàíò àëëåðãè÷åñêîãî áóëë¸çíîãî äåðìàòèòà
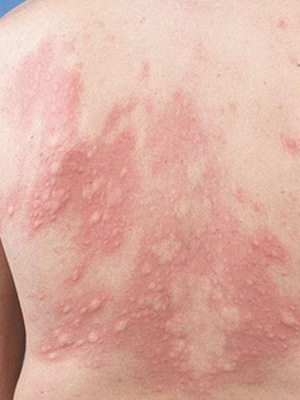
Íî ïîòîì, óòî÷íèâ àíàìíåç, ÿ âûÿñíèë, ÷òî ïàöèåíòà ëå÷àò Ôòîðõèíàëîíàìè. à îíè î÷åíü ÷àñòî âûçûâàþò Ôîòîñåíñèáèëèçàöèþ ÿâëåíèå ïîâûøåíèÿ ÷óâñòâèòåëüíîñòè îðãàíèçìà (÷àùå êîæè è ñëèçèñòûõ îáîëî÷åê) ê äåéñòâèþ óëüòðàôèîëåòîâîãî èëè âèäèìîãî èçëó÷åíèé.Äåëî áûëî ëåòîì, è ïàöèåíò ÷àñòî âûõîäèë íà áàëêîí êóðèòü. Áåç ìàéêè.
 èòîãå ïîëó÷èë õîðîøèå òàêèå ñîëíå÷íûå îæîãè.
5) Äåâóøêà 15 ëåò. Âî âðåìÿ âòîðîãî ïðèñòóïà ýïèëåïñèè â æèçíè- âûïðÿìëÿëà ñåáå âîëîñû óòþæêîì. Íó âîò ñîâñåì íåóäà÷íî ñîâïàëî.  èòîãå óïàëà ãîëåíüþ íà ðàñêàëåííûé óòþæîê. Ñêîëüêî òàê ïðîëåæàëà íå ïîìíèò. Áîëüøå ìåñÿöà ëå÷èëàñü ñàìà. À òàì ïðàêòè÷åñêè 4 ñòåïåíü îæîãà ïî ñòàðîé êëàññèôèêàöèè. Íî îáðàòèëàñü îíà ïî ïðè÷èíå òîãî, ÷òî ÷åðåç 10 äíåé ó íåå âûïóñêíîé è îíà õîòåëà áû áåç ðàíû ê ýòîìó âðåìåíè áûòü… Íó íè÷åãî, óñïåëè 🙂 Âûïèñàë ÷åðåç 8 äíåé.
6) Ìóæ÷èíà 30 ëåò. Íà ñïîð ïåðåïðûãèâàë êîñòåð. Ñïîð ïðîèãðàë. Îæîãè âåðõíèõ êîíå÷íîñòåé, æèâîòà è ëèöà. Æèâîò ïðèäåòñÿ îïåðèðîâàòü. Ñàìîå èíòåðåñíîå — áûë àáñîëþòíî òðåçâ.
7) Áàáóøêà 78 ëåò. Îæîãè ïðåäïîëîæèòåëüíî ïëàìåíåì. Òî÷íûå îáñòîÿòåëüñòâà òðàâìû íå ïîìíèò. Åå íàøëà áðèãàäà Ì×Ñ â êâàðòèðå, íà êóõíå. Ñèäåëà îíà âîò òàê

Ïðè÷åì ïî ïðîäîëæèòåëüíîñòè- îêîëî ñóòîê. àëêîãîëÿ â êðîâè íå íàéäåíî. Ñî ñëîâ ïàöèåíòêè ïðîñòî ñèäåëà è ïîòåðÿëà ñîçíàíèå. Ïåðâûå íåñêîëüêî äíåé- âîîáùå íå ìîãëà øåâåëèòü íèæíèìè êîíå÷íîñòÿìè. Áûëà îñìîòðåíà íåéðîõèðóðãàìè, íåâðîëîãàìè, òðàâìàòîëîãàìè. Âûïîëíèëè ðåíòãåíîðàôèþ ïî÷òè âñåãî, ÌÐÒ ãîëîâû- àáñîëþòíî íè÷åãî íå íàøëè 🙂 Áàáóëþ ëå÷èë ìåñÿö. Âûïîëíèë 2 ïåðåñàäêè êîæè. Ïåðèîäè÷åñêè ïàöèåíòêà äóìàëà ,÷òî íàõîäèòñÿ â òåàòðå, ÿ ãëàâíûé ðåæèññåð, à ó ïîñòîâîé ìåäñåñòðû ãëàâíàÿ ðîëü… Íî ê ïðèõîäó ïñèõèàòðà- ðàçóì âñåãäà ïðîÿñíÿëñÿ 🙂  èòîãå âûïèñàëàñü, óøëà ïåøêîì è ñ ÿñíîé ãîëîâîé.
8) Äåâóøêà 24 ëåò.  ïåðèîä îòêëþ÷åíèÿ ãîðÿ÷åé âîäû( à åñëè áûòü òî÷íûì- â ïîñëåäíèé äåíü áåç ãîðÿ÷åé âîäû) ðåøèëà íàãðåòü Ìíîãî ãîðÿ÷èé âîäû è ïðèíÿòü âàííó. Íî,ê ñîæàëåíèþ, íåóäà÷íî îñòóïèëàñü â âàííå. À âîäó ê ýòîìó ìîìåíòó åùå íå ðàçáàâèëà. Èòîã- 15% îæîãîâ òåëà.
Îæîãè ïîâåðõíîñòíûå- íî êðàéíå áîëüíþ÷èè íà ïåðåâÿçêàõ. Êàæäóþ ïåðåâÿçêó îíà ðàññòðàèâàëàñü, ÷òî òàê è íå óñïåëà ïîìûòüñÿ íîðìàëüíî 🙁
Âûïèñàë ÷åðåç 10 äíåé
9) Òðîå ïîäðîñòêîâ (îò 10 äî 18 ëåò) î ñëîâ îäíîãî èç íèõ:
Øëè è óâèäåëè êàê ãîðèò áî÷êà. Ðåøèëè ïîäîéòè è ïîòóøèòü.
 èòîãå âçðûâ. 2- â ðåàíèìàöèè. 1 â îáùåì îòäåëåíèè. Íó âîò íå âåðþ ÿ, ÷òî îíè øëè è ðåøèëè ïîòóøèòü. Ïî-ëþáîìó õèìè÷èëè ÷òî-òî.
 èòîãå õî÷ó ñêàçàòü,÷òî î÷åíü ó÷àñòèëèñü ñëó÷àå ïîäæîãîâ äåòüìè ñâîèõ ñâåðñòíèêîâ. Ðàíüøå íå áûëî òàêîãî.
Áóäüòå äîáðåå 🙂 Íå äîáàâëÿéòå íàì ðàáîòû!
Ëó÷øå âñåãî- ñòàðàÿ äîáðàÿ äðàêà. Ïóñòü òðàâìàòîëîãè ðàáîòàþò 🙂

Ïîêàçàòü ïîëíîñòüþ
3

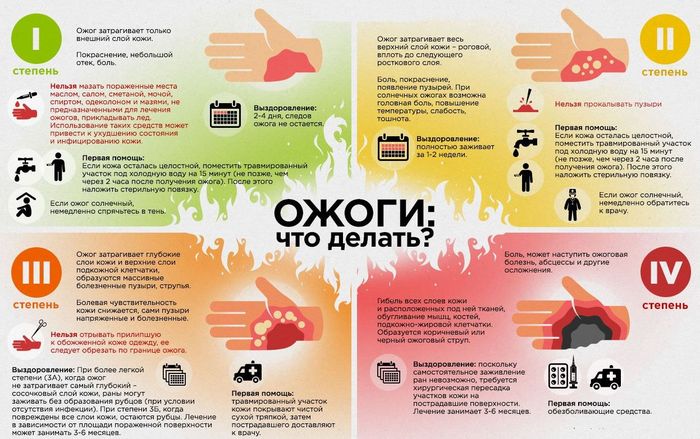
êàðòèíêà âçÿòà ñ ïðîñòîðîâ. Ñàìàÿ àäåêâàòíàÿ è äîñòóïíàÿ, íà ìîé âçãëÿä.
Åäèíñòâåííûé íþàíñ- èçìåíèëàñü êëàññèôèêàöèÿ:
ÌÊÁ 10 — Ìåæäóíàðîäíàÿ êëàññèôèêàöèÿ áîëåçíåé 10-ãî ïåðåñìîòðà (âåðñèÿ: 2016, òåêóùàÿ âåðñèÿ)
Òåðìè÷åñêèå è õèìè÷åñêèå îæîãè:
ïåðâîé ñòåïåíè [ýðèòåìà (ïîêðàñíåíèå)]
âòîðîé ñòåïåíè [ïóçûðè] [ïîòåðÿ ýïèäåðìèñà]
òðåòüåé ñòåïåíè [ãëóáîêèé íåêðîç ïîäëåæàùèõ òêàíåé] [óòðàòà âñåõ ñëîåâ êîæè]
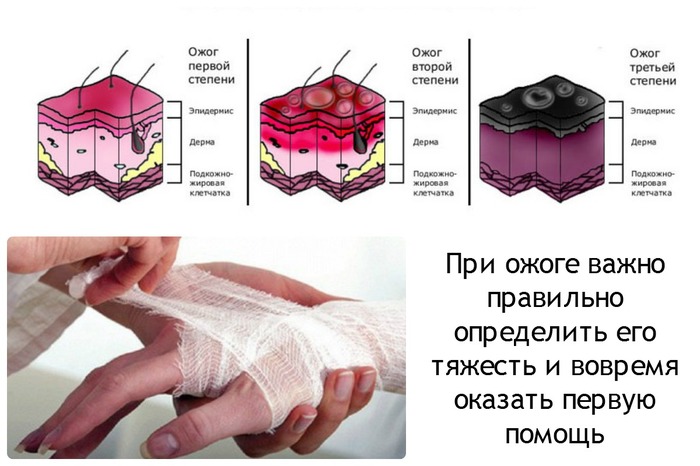
Îïðåäåëåíèå ïëîùàäè îæîãà äîñòóïíî îáúÿñíåíî íà ñëåäóþùèõ êàðòèíêàõ (òðåóãîëüíèê-ãðóäü, êðóã-æèâîò)
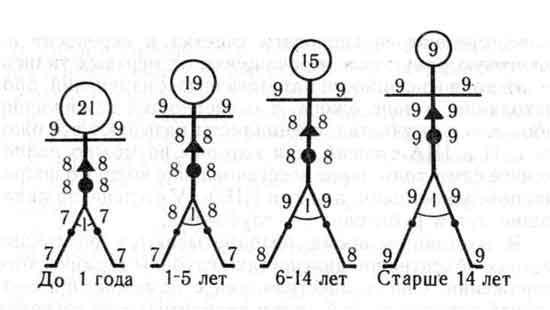

NB: Èìåííî ëàäîíè ïàöèåíòà, à íå âàøåé ëàäîíè!
Íàäåþñü íèêîìó ýòà ïàìÿòêà íå ïðèãîäèòñÿ, íî âñ¸ æå… Áåðåãèòå ñåáÿ è ñâîèõ áëèçêèõ

Ïîêàçàòü ïîëíîñòüþ
4
Òåðàïèÿ ðóáöîâ
1) Íåèíâàçèâíûå ìåòîäû:
— Êîìïðåññèîííàÿ òåðàïèÿ (äàâÿùèå ïîâÿçêè)
— Ñèëèêîíîâûé ãåëü
— Ñòåðîèäû äëÿ ìåñòíîãî ëå÷åíèÿ
— Ìèêðîïîðèñòûå ïëåíêè (õç ÷òî ýòî!)
— Ïîëèóðåòàíîâûå ïîâÿçêè
— Àêðèëîâûå ïîâÿçêè
2) Èíâàçèâíûå ìåòîäû:
— Õèðóðãè÷åñêîå èññå÷åíèå ðóáöîâ
— Èíúåêöèè ñòåðîèäîâ â îáëàñòü ðóáöà
— Ëó÷åâàÿ òåðàïèÿ
— Ëàçåðíàÿ òåðàïèÿ
— Êðèîòåðàïèÿ
…
3) Äðóãèå ìåòîäû (áåç äîêàçàííîé ýôôåêòèâíîñòè)
— Ìåñòíîå ïðèìåíåíèå êðåìà ñ âèòàìèíîì Å
— Ìàññàæ
— Êðåìû ñ ýêñòðàêòîì ðàñòèòåëüíîãî ïðîèñõîæäåíèÿ.
Íàïèñàííûé äàëåå òåêñò íå ÿâëÿåòñÿ êëèíè÷åñêîé ðåêîìåíäàöèåé. Ìíåíèå äðóãèõ ñïåöèàëèñòîâ ìîæåò íå ñîâïàäàòü ñ ìîèì. ×àñòü îïèñàííûõ ïðåïàðàòîâ óæå óñòàðåëà. ß óïîìèíàë òîëüêî òå ïðåïàðàòû, ðåçóëüòàòû êîòîðûõ ÿ âèäåë è êîòîðûìè ìîè ïàöèåíòû ïîëüçóþòñÿ â ïåðèîä ðåàáèëèòàöèè. Ìàòåðèàëû âçÿòû èç îòêðûòûõ èñòî÷íèêîâ. ×àñòü ìàòåðèàëîâ èç ëè÷íûõ àðõèâîâ ( èíôîðìàöèÿ, êîòîðóþ íàì äàâàëè âî âðåìÿ öèêëà ïîâûøåíèÿ êâàëèôèêàöèè) Çà áîëüøóþ ÷àñòü èíôîðìàöèè áëàãîäàðþ ÔÃÁÓ «Èíñòèòóò õèðóðãèè èì. À.Â.Âèøíåâñêîãî»
ÊÓÐÑ ÊÎÍÑÅÐÂÀÒÈÂÍÎÉ ÐÅÀÁÈËÈÒÀÖÈÈ ÏÀÖÈÅÍÒÀ
Ñ ÏÎÑËÅÄÑÒÂÈßÌÈ ÒÅÐÌÈ×ÅÑÊÎÉ ÒÐÀÂÌÛ
1. Ëå÷åáíàÿ ôèçêóëüòóðà.
2. Äèñòðàêöèîííûé ìåòîä (øèíèðîâàíèå).
3. Ìåñòíî ãîðìîíàëüíûå ìàçè 7-10 äíåé.
4. Íîøåíèå êîìïðåññèîííîé îäåæäû (6-12 ìåñ.).
5. Ñèëèêîíîâûå ïîêðûòèÿ (Ìåïèôîðì, Ñèëêîôèêñ, Ýëàñòîäåðì,
Ýïèäåðì).
6. Ãåëè (Äåðìàòèêñ, Êåëî-êîò, Ôåðìåíêîë).
7. Âíóòðèðóáöîâûå èíúåêöèè äèïðîñïàíà, ëîíãèäàçû.
8. Ôîíîôîðåç ñ ãèäðîêîðòèçîíîì.
9. Ýëåêòðîôîðåç ñ ëèäàçîé èëè ñîâðåìåííûì àíàëîãîì
10. Ïîòîì ýëåêòðîôîðåç ñ êîëëàãåíàçîé (Ôåðìåíêîëîì).
11. Ìàãíèòîòåðàïèÿ (ïðè òóãîïîäâèæíîñòè â ñóñòàâàõ).
12. Ñàíàòîðíî-êóðîðòíîå ëå÷åíèå (áàëüíåîëîãè÷åñêèå ìåòîäû
ëå÷åíèÿ).
Ñïåöèàëüíàÿ ïðîãðàììà
(ìåíåå 6 ìåñÿöåâ îò ïîëó÷åíèÿ îæîãîâîé òðàâìû)
ôåðìåíòîòåðàïèÿ (ñ ïîìîùüþ ôîíîôîðåçà, ýëåêòðîôîðåçà, ãåëèåâûõ è ìàçåâûõ àïïëèêàöèé ôåðìåíòàòèâíûõ ïðåïàðàòîâ)
àïïëèêàöèè ñèëèêîíîâûõ ïîêðûòèé
ãîðìîíàëüíàÿ òåðàïèÿ
êðèîòåðàïèÿ
êîìïðåññèîííàÿ òåðàïèÿ
Ñïåöèàëüíàÿ ïðîãðàììà
(îò 6 äî 18 ìåñÿöåâ îò ïîëó÷åíèÿ îæîãîâîé
òðàâìû)
ôåðìåíòîòåðàïèÿ (ñ ïîìîùüþ ôîíîôîðåçà, ýëåêòðîôîðåçà, ãåëèåâûõ è ìàçåâûõ àïïëèêàöèé ôåðìåíòàòèâíûõ ïðåïàðàòîâ)
àïïëèêàöèè ñèëèêîíîâûõ ïîêðûòèé
êðèîòåðàïèÿ
êîìïðåññèîííàÿ òåðàïèÿ
Ñïåöèàëüíàÿ ïðîãðàììà
(áîëåå 18 ìåñÿöåâ îò ïîëó÷åíèÿ îæîãîâîé òðàâìû)
ôåðìåíòîòåðàïèÿ (ñ ïîìîùüþ ôîíîôîðåçà, ýëåêòðîôîðåçà, ãåëèåâûõ è ìàçåâûõ àïïëèêàöèé ôåðìåíòàòèâíûõ ïðåïàðàòîâ)
êðèîòåðàïèÿ
äåðìàáðàçèÿ (ìåòîä ìåõàíè÷åñêîãî ïèëèíãà, êîòîðûé çàêëþ÷àåòñÿ â ñîñêàáëèâàíèè êîæè, íà êîòîðîé ñîñðåäîòî÷åíû ìîðùèíû, ïèãìåíòíûå ïÿòíà, êåëîèäíûå ðóáöû è äðóãèå äåôåêòû êîæè)
õèìè÷åñêèé ïèëèíã

Ñïàñèáî Âñåì. Ïîøåë äåæóðèòü äàëüøå
Ïîêàçàòü ïîëíîñòüþ
1
Ïîõîæèå ïîñòû çàêîí÷èëèñü. Âîçìîæíî, âàñ çàèíòåðåñóþò äðóãèå ïîñòû ïî òåãàì:
Источник


