Крупозная пневмония симптомы у взрослых
Крупозная пневмония – воспалительно-аллергический недуг лёгких, характеризующийся уплотнением одной или же нескольких долей лёгкого, а также образованием в альвеолах патологического экссудата. Как следствие, лёгочная ткань перестаёт активно участвовать в процессе газообмена. Вызывают этот опасный недуг патогенные микроорганизмы.
Стоит отметить, что многие люди путают крупозную пневмонию с очаговой. Но на самом деле эти патологии различны между собой. В случае прогрессирования очаговой пневмонии на рентгене будет видно, что поражены определённые дольки лёгкого. Если же прогрессирует крупозная пневмония, то на рентгене будет чётко видно поражение целой доли лёгкого, которая и состоит из небольших долек. Все это говорит о том, что площадь поражения при крупозном типе значительно больше, чем при очаговом. Поэтому такая патология и протекает тяжелее.
Ранее крупозная пневмония считалась настоящим приговором. Если проявились её симптомы, то в большинстве клинических ситуаций пациент умирал. Но сейчас, благодаря развитию медицины и наличию высокоэффективных препаратов, смертность практически приблизилась к нулю. Стоит отметить, что крупозная пневмония у детей диагностируется редко. Более подвержены ей взрослые люди из возрастной категории 18–40 лет.
Этиология
Основная причина прогрессирования недуга – патогенная активность микроорганизмов. Возбудителями пневмонии этого типа чаще являются пневмококки, стрептококки, стафилококки, клебсиеллы и кишечная палочка. Но не исключена и смешанная флора. В лёгочные ткани они проникают тремя путями:
- воздушно-капельным (наиболее частый путь проникновения патогенной микрофлоры при очаговой, крупозной и прочих видах пневмонии);
- гематогенный;
- лимфогенный.
Крупозная пневмония
Факторы риска:
- переохлаждение;
- интоксикация организма;
- анемия;
- авитаминоз;
- гиповитаминоз;
- травма грудной клетки различной степени тяжести;
- переутомление;
- стресс;
- наличие сопутствующих патологий в острой или хронической стадии;
- снижение реактивности и сенсибилизации организма.
Пневмония начинает развиваться сразу, как только патогенная микрофлора проникла в лёгкие. Патогенез недуга напрямую связан с токсинами, которые выделяет возбудитель. Данные вещества проникают в лёгочные ткани, тем самым в значительной мере повышая проницаемость стенок сосудов, экссудацию эритроцитов и фибрина в альвеолы. Важен тот факт, что при разных стадиях недуга патогенез различен, а клиника зависит именно от этого.
Стадии
Всего в прогрессировании крупозной пневмонии клиницисты выделяют 4 стадии. Их общая длительность составляет максимум 11 дней.
1 или стадия прилива. Длительность – одни сутки. Характерные признаки – микробный отёк и выраженная гиперемия доли лёгкого, поражённой микроорганизмами. Если на этой стадии взять на исследование отёчную жидкость, то можно будет выявить в ней огромное количество возбудителей. Проницаемость капилляров возрастает, и красные клетки крови постепенно просачиваются в просвет альвеол. Поражённая доля уплотняется. На рентгене можно выявить указанные изменения.
2 или стадия красного опеченения. Она развивается на второй день прогрессирования недуга. Диапедез эритроцитов постепенно усиливается из-за полнокровия и отёка. Но в просвет альвеол теперь просачиваются не только красные кровяные тельца, но и нейтрофилы. Между клетками выпадает фибрин (белок). Лимфатические сосуды, которые локализуются в тканях органа, расширяются и переполняются лимфой. Региональные лимфоузлы увеличиваются. Поражённая доля по плотности становится как печень, и приобретает тёмно-красный цвет.
3 или стадия серого опеченения. Она развивается у пациента на 4–6 день недуга. В просвете альвеол накапливаются нейтрофилы и нити фибрина. Концентрация красных кровяных телец, которые подвергаются гемолизу, снижается, что влечёт за собой уменьшение выраженности гиперемии. Доля лёгкого при данной стадии увеличивается, тяжелеет, а на плевре проявляются фибринозные наложения.
4 или стадия разрешения. Проявляется на 9–11 день прогрессирования недуга. Сформированный фибринозный экссудат постепенно расплавляется и рассасывается. Лёгкое очищается от накопившегося фибрина и патогенной микрофлоры. Экссудат из органа выводится вместе с мокротой и через лимфатический дренаж лёгкого.
Симптоматика
Крупозная пневмония начинается остро. Первый её симптом – гипертермия до высоких цифр. Но также не исключён и продромальный период, в котором у человека могут возникнуть такие симптомы:
- слабость;
- головная боль различной степени интенсивности;
- вялость;
- снижение аппетита;
- расстройства со стороны ЖКТ: диарея, запор.
По мере прогрессирования патологии, киника дополняется такими симптомами:
- боль в боку со стороны поражения. Имеет острый или колющий характер. Степень интенсивности различная. Может отдавать в плечо или живот. Этот симптом обычно исчезает на 2–3 день от начала развития болезни. Если же болевой синдром сохраняется дольше, то это уже тревожный сигнал – возможно у больного развилась эмпиема плевры;
- кашель. На ранней стадии болезни он является малопродуктивным, но на 3 день становится влажным. Во время кашля у пациента выделяется густая мокрота. Сначала она пенистая и имеет белый цвет, но постепенно становится «ржавой» из-за примеси в ней крови;
- обычно пациента беспокоит одышка – затруднён вдох. Частота дыхательных движений в минуту – от 25 до 50. Поражённая половина грудной клетки несколько отстаёт в акте дыхания;
- цианоз. Этот симптом возникает вследствие нарушения газообмена. Ткани организма не получают в достаточной мере кислород. У больного человека отмечается цианоз носогубного треугольника, пальцев рук и ног, губ;
- кожный покров горячий и сухой, а на конечностях холодный;
- участие вспомогательной мускулатуры в акте дыхания.
Осложнения
Воспаление лёгких в любой форме является смертельно опасным недугом, так как на его фоне прогрессируют опасные осложнения, требующие лечения в реанимации.
Осложнения крупозной пневмонии следующие:
- гнойный плеврит;
- инфекционно-токсический шок;
- перикардит;
- сепсис;
- выпотной плеврит;
- абсцесс.
Диагностика
Крупозную пневмонию определить не составляет труда, так как её признаки являются довольно специфичными. Важно при проявлении первых симптомов, которые указывают на прогрессирование недуга, обратиться за квалифицированной медицинской помощью.
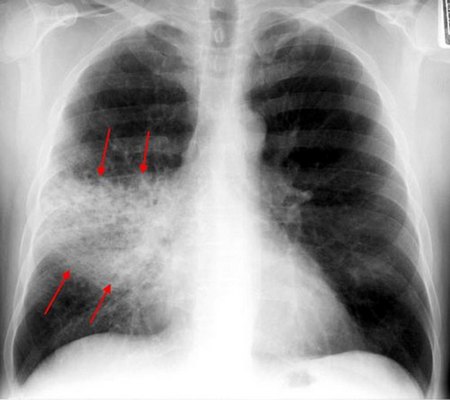
Наиболее информативным методом диагностики является рентген. Он даёт возможность выявить наличие и распространённость патологического процесса. Рентген проводят как взрослым, так и детям при подозрении на развитие этой патологии.

Рентгенограмма при крупозной пневмонии
Основные признаки крупозной пневмонии, которые можно выявить при помощи рентгена:
- поражённая доля имеет выпуклые границы;
- однородное затемнение доли;
- реакция плевральной оболочки очень чёткая.
Если при помощи рентгена врачу не удалось точно поставить диагноз, то прибегают к КТ или МРТ.
Также с целью диагностики пациенту назначают:
- общий анализ крови;
- биохимию крови;
- общий анализ мочи;
- анализ мокроты для дальнейшего бактериологического исследования.
Лечебные мероприятия
Лечение крупозной пневмонии проводится только в стационарных условиях. Эта патология настолько опасна для жизни, что о лечении в домашних условиях или при помощи народных средств не может быть и речи. В некоторых случаях больных даже переводят в отделение интенсивной терапии. Заниматься лечением недуга должен только высококвалифицированный врач.
План лечения разрабатывается с учётом стадии болезни, выраженности симптомов, тяжести протекания и общего состояния пациента. Стоит отметить, что базовую терапию следует начинать проводить как только был подтверждён диагноз.
Лечение крупозной пневмонии только комплексное. Только в таком случае оно будет эффективным. Пациенту назначается:
- оксигенотерапия. Этот метод лечения необходим для нормализации газообмена;
- антибактериальная терапия. Сначала врачи прибегают к препаратам широкого спектра действия, но после получения результатов посева мокроты, препарат могут сменить;
- физиотерапевтические методики лечения;
- антивоспалительные фармацевтические средства;
- симптоматическое лечение. Базовая терапия может дополняться муколитиками, противогерпетическими препаратами, сосудистыми лекарственными средствами и прочее.
Источник
Энциклопедия / Заболевания / Легкие и бронхи / Пневмония у взрослых
Автор статьи — Чуклина Ольга Петровна, врач общей практики, терапевт. Стаж работы с 2003 года.
Пневмонией называют острое инфекционное заболевание, для которого характерно развитие воспаления легочной ткани, обязательно в процесс вовлекаются альвеолы
Выделяют следующие возможные причины заболевания:
- бактерии;
- вирусы;
- грибки.
Среди бактерий ведущая роль принадлежит Стрептококку pneumonia (пневмококк), редко вызывают пневмонию микоплазма, легионелла, хламидия, клебсиелла.
Привести к развитию пневмонии может вирус гриппа, в том числе вирус типа А (H1N1), аденовирус, риновирус.
Грибковую пневмонию вызывает грибок рода Кандида.
Заражение происходит воздушно-капельным путем (при чихании, кашле) от больного человека, либо инфекция в легочную ткань может попасть из очагов хронической инфекции (хронические синуситы, тонзиллиты, кариес зубов).
Факторами, способствующими развитию заболевания, являются:
- переохлаждение организма;
- хронические заболевания легких (бронхит);
- снижение иммунитета;
- возраст больного старше 65 лет;
- табакокурение;
- злоупотребление алкоголем;
- вдыхание вредных веществ на производствах;
- наличие хронических заболеваний (сердечнососудистой системы, сахарный диабет, болезни почек);
- нахождение больного на аппарате искусственной вентиляции легких.
Пневмония может быть:
- первичной – пневмония является самостоятельным заболеванием;
- вторичной – пневмония развивается на фоне сопутствующего заболевания (застойная);
- аспирационной – развивается при занесении бактерий в бронхи с рвотными массами, инородными телами;
- послеоперационной;
- посттравматической – в результате травмы легкого.
По этиологи
- типичная – вызванная типичными возбудителями (пневмококк, вирус);
- атипичная – вызванная нетипичными возбудителями (хламидии, микоплазмы, легионеллы, клебсиеллы).
По морфологическим признакам:
- очаговая – поражается небольшой участок легкого;
- крупозная – поражаются доли легкого, может быть односторонней и двусторонней.
По происхождению:
- внебольничные – развиваются вне стационара;
- внутрибольничные – развиваются через 2 или более дней после поступления больного в стационар.
Внутрибольничные пневмонии отличаются более тяжелым течением.
Клиническая картина воспаления легких во многом зависит от типа возбудителя, от состояния здоровья человека, наличия сопутствующих заболеваний, иммунодефицита.
В большинстве случаев пневмония имеет очаговую форму и характеризуется следующими симптомами:
- острое начало;
- температура тела повышается до фебрильных цифр (38,5 – 40 градусов);
- общая слабость;
- боль в груди при глубоком вдохе и кашле;
- повышенное потоотделение;
- быстрая утомляемость;
- кашель в начале заболевания сухой, позже становится продуктивным (влажным);
- одышка.
Для пневмонии характерны и местные признаки – при аускультации слышно либо ослабление дыхание, либо мелкопузырчатые, крепитирующие хрипы.
При небольших очаговых пневмониях может не быть изменений при аускультации легких.
Температура при пневмонии держится в течение трех-четырех дней, при условии своевременно начатого лечения.
Признаки крупозной пневмонии
Крупозная пневмония отличается выраженным интоксикационным синдромом, температура резко повышается до 39 – 40 градусов, развивается тахикардия (увеличивается частота сердечных сокращений).
Чаще всего при крупозной пневмонии возникает сильная одышка, учащается частота дыханий, рано появляется влажный кашель.
Важно! Особенностью влажного кашля при крупозной пневмонии является наличие «ржавой мокроты» (в мокроте присутствуют прожилки крови).
Бессимптомная пневмония
Возможно и бессимптомное течение пневмонии, это может быть при небольших очаговых пневмониях, при снижении иммунитета.
У больного нет характерных признаков заболевания – кашля, повышения температуры. Может быть только общая слабость, повышенная утомляемость.
Обнаруживают такую пневмонию случайно при проведении флюорографического обследования.
Особенности вирусной пневмонии
Для вирусной пневмонии характерно то, что у больного в начале присутствуют признаки респираторного заболевания. А через одни или двое суток появляется симптоматика пневмонии — кашель с прожилками крови, повышается температура, возникает одышка.
Диагностика воспаления легких основывается на наличии характерной клинической картины заболевания, данных осмотра и характерных изменениях при обследовании больного.
При осмотре можно выявить:
- при аускультации – ослабление дыхания, наличие мелкопузырчатых влажных хрипов, крепитации.
- может быть отставание грудной клетки при вдохе на стороне поражения;
- при развитии дыхательной недостаточности – учащение дыхательных движений, втяжение межреберных промежутков при вдохе, акроцианоз.
Проводятся лабораторные и инструментальные обследования:
Общий анализ крови. В нем обнаруживается лейкоцитоз, ускоренное СОЭ.
Общий анализ мокроты. Характерно наличие признаков воспаления (лейкоциты), крови, выявление возбудителя.
Бак.посев мокроты – для определения возбудителя и определения его чувствительности к антибиотикам.
Биохимический анализ крови. Наблюдается повышение АЛТ, АСТ, С-реактивного белка.
Рентгеногрфия грудной клетки в двух проекциях (прямой и боковой). При пневмониях видны очаговые затемнения, либо долевые.
При необходимости проводится компьютерная или магнитно-резонансная томография легких.
Для определения степени дыхательной недостаточности проводится пульсоксиметрия (определяют насыщение крови кислородом, это неинвазивный метод).
С чем можно спутать пневмонию
Дифференциальная диагностика пневмонии проводится с:
- опухолевыми образованиями – отсутствует температура, либо она субфебрильная, нет острого начала, отсутствие эффекта от антибиотиков;
- туберкулезом легких – также начало не острое, нет гипертермии, характерная рентгенологическая картина, отсутствие положительного эффекта при терапии.
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Важно! Данный раздел написан в соответствии с Федеральным стандартом первичной медико-санитарной помощи при пневмонии
Лечение не тяжелых форм пневмонии может осуществляться амбулаторно, тяжелая пневмония подлежит госпитализации в стационар.
Существуют общие рекомендации:
- соблюдение постельного режима;
- регулярное проветривание помещения;
- обильный питьевой режим (способствует снятию интоксикации);
- увлажнение вдыхаемого воздуха;
- пища должна быть легкоусвояемой.
Основным лечением является применение антибактериальных препаратов.
Какие антибиотики показаны при воспалении легких
Не тяжелые пневмонии начинают лечить с защищенных пенициллинов:
Если у больного имеется непереносимость данной группы или противопоказания, недавнее применение препаратов данной группы, больному назначают макролиды:
Также макролиды назначаются при атипичных пневмониях.
Препаратами третьего ряда являются респираторные фторхинолоны, цефалоспорины.
К респираторным фторхинолонам относятся:
К цефалоспоринам относятся:
При легком течении курс антибактериальной терапии от 7 до 10 дней.
Эффективность антибактериальной терапии оценивается через 48-72 часа от начала терапии, если нет признаков улучшения состояния (снижение интоксикации, температуры тела, снятие одышки), то производят смену антибиотика.
Тяжелые пневмонии начинают лечить в условиях стационара инъекционными формами антибактериальных препаратов, также возможно назначение сразу двух препаратов из разных групп.
При тяжелых формах пневмонии курс антибактериальной терапии составляет не менее 10 дней.
В случае атипичных пневмоний лечение проводится от 14 до 21 дня.
Помимо антибактериальной терапии назначается и жаропонижающая терапия. Жаропонижающие назначаются при повышении температуры от 38,5 градусов:
Для разжижения мокроты применяются муколитики:
Эффективны ингаляции через небулайзер:
- раствора натрия хлорида 0,9%;
- водного раствора Лазолвана;
- при наличии одышки – Беродуала.
Важно! Сиропы от кашля не подходят для использования в небулайзере. Для этого подходят водные растворы для ингаляций на водной основе.
Из физиолечения возможно проведение:
- электрофореза на грудную клетку;
- УФО грудной клетки;
- магнитотерапия;
- вибрационный массаж грудной клетки.
После выздоровления человек подлежит диспансерному наблюдению в течение одного года.
В случае неправильно подобранного или несвоевременного лечения пневмония может давать серьезные осложнения.
- Развитие острой дыхательной недостаточности.
- Плеврит – воспаление оболочки легких.
- Абсцесс легкого – формирование полости заполненной гнойным содержимым.
- Отек легких.
- Сепсис – распространение инфекции по всему организму по кровеносным сосудам.
Существует специфическая профилактика пневмококковых инфекций – пневмококковая вакцина.
Она применяется у детей младшего возраста и больных из группы риска. Формируется иммунитет на пять лет, затем нужно проводить ревакцинацию.
Существуют также и общие рекомендации:
- Избегать переохлаждений.
- Отказ от вредных привычек.
- Лечение хронических заболеваний.
- Ведение здорового образа жизни.
- Закаливание организма и регулярные физические нагрузки.
Источник: diagnos.ru
Источник

